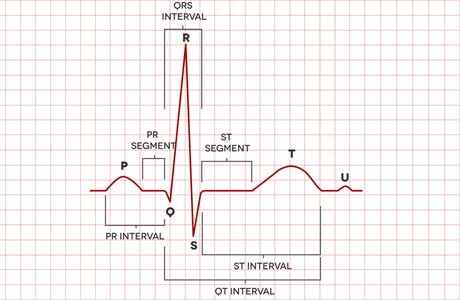
Что такое эхокардиография сердца, или эхокг: подготовка, проведение, расшифровка, опасные болезни
Содержание:
- Когда требуется обследование?
- Нормы УЗИ
- Когда необходима диагностика?
- Основные сведения
- Как проходит эхо КГ
- Показания к проведению
- Как делают эхокардиографию с допплером
- Расшифровка полученных результатов
- Разновидности эхокардиографии
- Как подготовиться к исследованию
- Факторы, влияющие на качество исследования
- Расшифровка результатов
- Методика проведения исследования
Когда требуется обследование?
Благодаря широте возможностей УЗИ сердца с допплерометрией (изучением особенностей кровотока), показаний к ее назначению также достаточно много. Обязательно процедура будет рекомендована в следующих случаях, то есть при наличии:
- отклонений на результатах рентгенографии грудной клетки;
- болевых ощущений в области груди (особенно в левой ее части);
- шумов в сердце, одышки, нехватки воздуха, слабости и утомляемости;
- нарушений ритма сердечных сокращений (аритмии, тахикардия, брадикардия);
- патологических изменений при расшифровке ЭКГ (электрокардиограммы);
- отечности, похолодания конечностей, цианоза (синюшности носогубного треугольника);
- врожденных и приобретенных в процессе жизни пороков сердца или крупных сосудов;
- длительного повышения температуры или кашля, не связанного с простудными заболеваниями;
- ишемической болезни (ИБС), инфаркта миокарда в анамнезе, артериальной гипертензии.
 Боли за грудиной – весомый повод обратиться к кардиологу
Боли за грудиной – весомый повод обратиться к кардиологу
Допплеровская эхокардиография назначается в обязательном порядке пациентам, перенесшим хирургическое вмешательство на сердце. Процедура может проводиться в данном случае неоднократно с целью мониторинга в периоде реабилитации и предотвращения возможных осложнений. Кроме этого, эхокардиография с допплером нередко назначается новорожденным и детям старше одного года, которые плохо набирают массу тела.
Процедура поможет определить причину – возможно недобор веса связан с недостаточной функцией сердца, вследствие врожденного порока либо другой патологии данного органа. Пройти обследование иногда рекомендуется людям, которых беспокоит головная боль, так как причиной подобного симптома может быть закупорка мельчайшим тромбом одного из небольших сосудов, расположенных в районе сердечной мышцы. В таких случаях Эхо-КГ бывает единственным выходом, позволяющим установить верный диагноз.
Нормы УЗИ
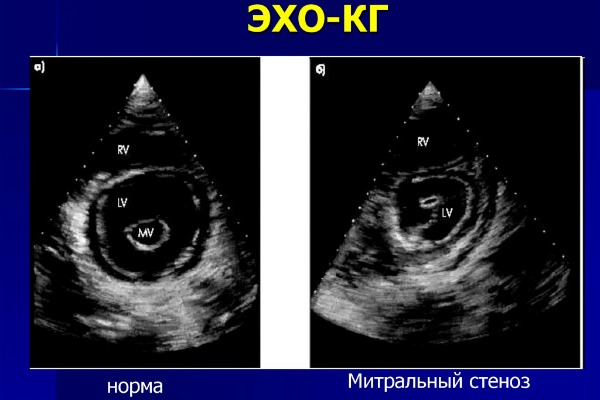
Разъяснить результаты после обследования клапанов органа несколько проще. Если имеется какое-либо отклонение от установленных норм, можно предположить стеноз либо недостаточность.
В первом случае диаметр отверстия клапана уменьшается, из-за чего прокачка крови становится более затрудненной.
Второй вариант является полной противоположностью. Створки клапана, пресекающие обратный отток крови, некачественно выполняют свое предназначение. Из-за этого эффективность работы сердца снижается, поскольку осуществляется возврат крови, которая движется в соседнюю камеру.
Очень часто встречающаяся патология перикарда – перикардит. Это воспаление, характеризующееся скоплением жидкого сегмента или образованием спаек органа и околосердечной сумки. Установленная норма объема жидкости – 10-30 мл, при превышении свыше 500 мл происходит затруднение нормального функционирования органа.
Основополагающий этап для диагностики сердечных патологий – необходимость сделать эхокардиографию. Стоимость процедуры зависит от квалификации врача, уровня оборудования, репутации медицинской организации. В среднем цена колеблется в пределах 1500-4000 руб. для стандартного типа исследования. Обследование сердца через пищевод обойдется пациенту в 2000-6000 руб., а стресс эхо – более 3 тыс. руб.
Расшифровку полученных данных лучше всего доверить высококлассному специалисту, который на основании выявленных показателей поставит грамотный диагноз и назначит соответствующую терапию. Заниматься самолечением ни в коем случае нельзя. Пользы это не принесет, а вот добавить нежелательных последствий может.
Когда необходима диагностика?
Эхо-КГ широко применяется в кардиологической диагностике, так как позволяет выявить множество патологий сердца, включая врожденные и приобретенные пороки. Процедура будет назначена, если у пациента отмечаются следующие симптомы:
- болевые ощущения различного характера, локализующиеся в области грудной клетки (особенно слева);
- общая слабость, быстрая утомляемость, одышка даже при незначительных физических нагрузках;
- головокружения, предобморочные состояния или потери сознания (как единичный эпизод, так и частые);
- длительно отмечающийся сухой кашель, не сопровождающийся простудными заболеваниями;
- нарушение кровообращения, выражающееся в похолодании конечностей, отечность (к вечеру либо на протяжении дня);
- учащенное сердцебиение или, наоборот, замирание сердца, нерегулярный ритм его работы;
- наличие шумов в сердце, а также патологических изменений показателей электрокардиограммы.
 Одышка или нехватка воздуха нередко явные симптомы проблем с сердцем
Одышка или нехватка воздуха нередко явные симптомы проблем с сердцем
УЗИ сердца в обязательном порядке и с определенной периодичностью проводится пациентам с ревматизмом, коллагенозами (к примеру, красная волчанка) и т.д. Процедура в большинстве случаев позволяет установить причины, приводящие к приступам тахикардии (учащению ритма сердечных сокращений).
Кроме того, эхокардиография используется для мониторинга сердечной деятельности в ходе терапии многих заболеваний. Существует процедура Эхо-КГ с допплером, подробнее о которой можно прочитать в этой статье.
Основные сведения
Обследование сердца при помощи УЗИ – процесс трудоемкий и требует большого профессионализма от врача-специалиста. ЭхоКГ можно понять, если разобраться в основных составных компонентах исследования – режимах.
В-режим
Это исследование заключается в оценке структур сердца в двухмерном режиме. В этом режиме оцениваются размеры камер в 4-камерной позиции, состояние клапанов, толщина и состояние сердечных стенок, их сократимость. Диагностика должна проводиться полипозиционно, чтобы исключить влияние артефактов.
М-режим
Этот метод основан на оценке линейных параметров камер сердца, стенок и их движения, а также состояния клапанов с помощью графического изображения. Данный режим носит второстепенное значение, так как в оценке этих размеров возможна большая погрешность при несоблюдении правил измерения, а в оценке клапанного аппарата все выявляемые признаки носят ориентировочный характер и требуют более детальной оценки в других режимах.
Доплерография
Данный режим представлен совокупностью отдельных высокотехнологичных методик.
Суть импульсно-волновой допплерометрии заключается в графическом отображении потока в установленном объеме. Ограничением применения данного метода является невозможность его использования на высокоскоростных потоках. В последнем случае оптимально использовать непрерывно-волновой допплер. Он позволяет регистрировать потоки со скоростью более 2,5 м/с.
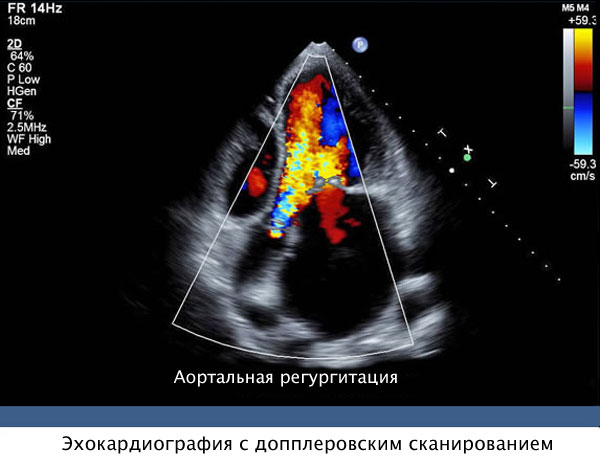
Цветовой допплер показывает кровоток и его направление в цветном режиме (синим цветом обозначен поток от датчика, а красным в сторону датчика). Этот метод позволяет оценить направление кровотока, наличие патологических потоков и шунтов.
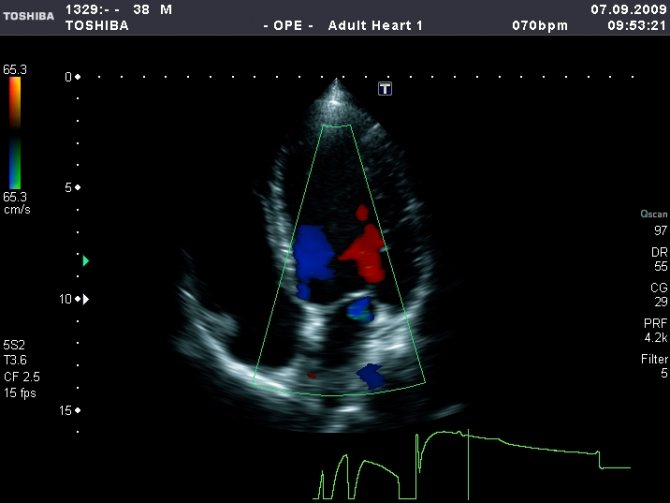
Показаниями к такому обследованию являются одышка,плохая переносимость физ. нагрузок, головокружения, обмороки, выявление шумов и нарушений ритма, изменения на графиках ЭКГ
Тканевой цветной допплер за счет окрашивания стенок камер при движении в синий и красный цвет (аналогично цветному допплеру) позволяет выявить участки с нарушением сократительной функции.
Существует еще ряд разновидностей метода (тканевой нелинейный, тканевой импульсно-волновой допплер, векторное скоростное изображение), но они носят вспомогательный характер и их применение весьма ограничено трудоемкостью и большей стоимостью аппаратов необходимого класса.

Результатом обследования является бланк, в котором занесены все данные, полученные в ходи процедуры. Проанализировав полученную информацию, врач-сонолог назначает необходимое лечение и делает вывод о здоровье пациента
Как проходит эхо КГ
Различные виды Эхо КГ проводятся по-разному в зависимости от методики и применяемого доступа.
Стандартная трансторакальная
Стандартная Эхо КГ имеет несколько этапов при проведении процедуры.
Пациент ложится на правый бок на кушетку, предварительно раздевшись до пояса.
Проведение обследования включает следующие этапы:
- Сначала с помощью окологрудинного доступа осматривается камера левого желудочка, далее — желудочек справа, а затем межжелудочковая перегородка. После изучаются клапаны сердца (митральный и аортальный). Самой последней осматривается задняя стенка левого желудочка.
- Во втором этапе осматриваются створки клапанов: митрального и аортального, ствол легочной артерии и его клапан. Потом исследуется выносящий тракт желудочка справа, левый желудочек и папиллярные мышцы.
- В ходе третьего этапа изучается структуры сердца верхушечным доступом. Таким методом осматривают межпредсердные и межжелудочковые перегородки, предсердия и атриовентрикулярный клапан.
- В пятикамерной позиции изучается клапан аорты и ее восходящий отдел.
- В двухкамерной позиции осматривается левое предсердие, желудочек и митральный сердечный клапан.
С доплер анализом
При проведении обследования пациент находится в положении лежа на боку с приподнятой верхней частью тела. Врач стоит за спиной больного.
Этапа диагностики данным методом:
- Оценка систолической функции желудочков.
- Исследование локальной сократимости миокарда;
- Изучение диастолической функции желудочков;
- Оценка гемодинамика малого круга кровообращения.
Со стресс-фактором
Перед проведением нагрузочных проб сначала снимают Эхо КГ в состоянии покоя. Затем производят запись во время работы пациента на велоэргометре. И финальную запись проводят при восстановлении сил у пациента после завершения нагрузочных проб.
Если физическая нагрузка противопоказана, применяют пробы с медикаментозными средствами (Добутамин, Дипиридомол).
Чреспищеводная
Чреспищеводное исследование — довольно трудоемкая и неприятная для пациента процедура.
Этапы ее проведения:
- Сначала проводится обезболивание ротовой полости и глотки.
- Пациента укладывают на левый бок, вставляют ему в рот загубник.
- После обработки гелем эндоскоп вводят в пищевод.
- В течение десяти минут измеряют эхосигналы сердца.
- Регистрируются сигналы с записью на пленку.
Показания к проведению
Ультразвуковое обследование сердца обычно назначается кардиологом или терапевтом после проведенного осмотра пациента и расспрашивания жалоб. Показания к назначению ЭХО КГ следующие:
- наличие повышенного артериального давления;
- перенесенный инфаркт миокарда;
- подозрение на наличие врожденного порока развития;
- клиника стенокардии (болей в области сердца);
- признаки хронической сердечной недостаточности;
- обнаруженные шумы при аускультации;
- патологические изменения при электрокардиографии;
- хронические заболевания других органов (печени, почек);
- состояние после перенесенного ишемического инсульта;
- жалобы пациента на наличие ощущения сердцебиения, одышку при физических напряжениях;
- при подготовке пожилого пациента к плановому оперативному вмешательству;
- хронические заболевания легких;
- сахарный диабет;
- сепсис без уточненной локализации первичного очага.
При хронических заболеваниях сердца рекомендуется проводить ультразвуковое обследование сердца как минимум 2 раза в год.
Как делают эхокардиографию с допплером
Исследование длится не более 15–20 минут. На грудную клетку наносится проводящий гель, через который сигналы лучше проникают и распространяются в ткани. При помощи датчика специалист осматривает все отделы сердца, крупные сосуды, оцениваются гемодинамические показатели.
В процессе проведения допплер-эхокардиографии необходимо уделить особое внимание особенностям кровотока в данной области
Важно оценить его скорость, направление, характер (наличие или отсутствие турбулентности), препятствия и их природу. Также определяется морфологическое строение измененных участков сосудистой стенки (атеросклеротические бляшки, аневризма, стеноз)
Также определяется морфологическое строение измененных участков сосудистой стенки (атеросклеротические бляшки, аневризма, стеноз).
На видео ознакомительный мастер-класс от специалиста по чреспищеводной ЭхоКГ:
Расшифровка полученных результатов
Объем выявляемой патологии при ЭхоКГ крайне велик и включает в себя:
- патологию клапанов (стеноз, недостаточность, изменение и пролабирование створок)
- изменение миокарда (ишемия участков, гипотрофия и гипертрофия, нарушение кинетики)
- изменение размеров сердца (дилатации различной этиологии, гипоплазии отделов)
- патология перикарда
- травмы сердца
- инфекционные заболевания
- врожденные и приобретенные пороки сердца
- малые аномалии развития сердца.
Вся выявляемая патология базируется на ультразвуковых критериях того или иного заболевания. Эти критерии лежат в основе дифференциальной диагностики.
Дилатация камер сердца.
Расширение отделов сердца может носить изолированный характер (расширение одного из отделов) или иметь общий характер.
Расширение правых отделов может иметь следующие причины:
- Дефекты перегородок (межжелудочковой или межпредсердной) вызывают дилатацию правого желудочка, при декомпенсации — расширение предсердия, появление легочной гипертензии. Диагностика проводится в режиме ЦДК, который позволяет определить патологический поток через перегородку.
- Стеноз легочной артерии сопровождается расширением правых отделов и гипертрофией стенок. Диагностика основана на оценке скорости кровотока и давления в правом желудочке. Сопутствующим критерием является трикуспидальная регургитация.
- Инфаркт миокарда правых отделов возникает вторично, имеет признаки нарушения локальной сократимости, низкие показатели сердечного выброса.
- Тромбоэмболия легочного ствола.
- Хронические обструктивные процессы в легких.
- Открытый артериальный проток сопровождается расширением правых отделов и легочной артерии. При ЦДК определяется патологическое сообщение дуги аорты и легочной артерии.
Расширение левых камер сердца
Расширение камер сердца может говорить о следующих проблемах.
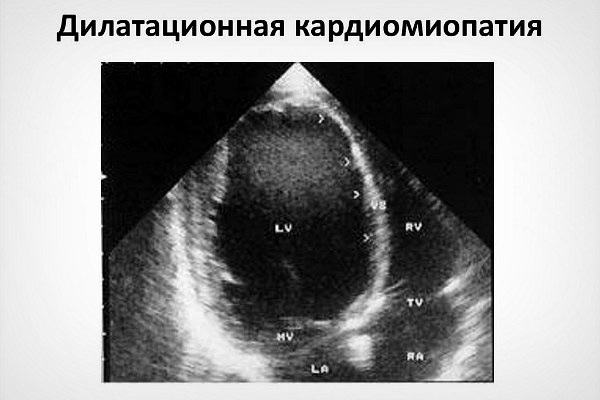
- Дилатационная кардиомиопатия сопровождается расширением всех отделов, а также нарушением систоло-диастолической функции желудочков.
- Миокардит сопровождается увеличением левого желудочка, снижением выброса, наличием участка фиброза в миокарде (при давнем процессе).
- Инфаркт миокарда сопровождается нарушением систолической функции, появлением участка дискинезии и увеличением полости левого желудочка. В остром периоде иногда удается визуализировать тромб в полости желудочка.
- Коарктация и стеноз аорты на этапе декомпенсации сопровождается дилатацией левого желудочка и утолщением его стенок. При стенозе наблюдается уменьшение площади аортального отверстия и ограничение движения створок. При коарктации наблюдается расширение корня аорты и специфический тип потока.
Гипертрофия стенок правых отделов
Гипертрофия стенок может говорить о следующих проблемах.
- Стеноз легочного ствола или его ветвей
- Легочная гипертензия различного генеза
- Врожденные пороки сердца, которые сопровождаются.
Гипертрофия может говорить о следующих проблемах.
- Кардиомиопатия
- Артериальная гипертензия
- Аортальный стеноз
Митральная регургитация выше первой степени
Такая регургитация говорит о следующих проблемах
- Патология строения створок клапана (кальцификация, миксоматоз, врожденная и приобретенная дисплазия
- Расширение левого желудочка различной этиологии препятствует смыканию створок.
- Повышение давления в полости левых камер сердца.
Регургитация на аортальном клапане
Данный признак говорит о следующем.
- Расширение корня аорты, препятствующее полному смыканию створок клапана
- Патология строения клапана
- Дефект межжелудочковой перегородки в мембранозной части.
Регургитация на трикуспидальном клапане выше второй степени
Данный признак говорит о следующем.
- Дилатация правого желудочка
- Нарушение структуры створок клапана
- Легочная гипертензия.
Патологическая регургитация в легочной артерии
Данный признак говорит о следующем.
- Расширение полости правого желудочка приводит к появлению патологической трикуспидальной и легочной регургитации
- Легочная гипертензия различной этиологии
- Нарушение структуры клапана (врожденное и приобретенное).
Объем патологий крайне велик, но не все диагнозы могут быть установлены по результатам ультразвукового исследования. Поэтому задача исследователя написать исчерпывающее заключение, информация которого поможет клиницисту поставить правильный диагноз. Для правильной интерпретации результатов недостаточно понимать, что это такое – ЭхоКГ, что показывает исследование, а необходимо также представлять анатомию и физиологию сердечно-сосудистой системы.
Разновидности эхокардиографии
Не всякая эхокардиография обладает всеми диагностическими возможностями ультразвуковой диагностики. В зависимости от класса ультразвукового оборудования и процедуры исследования существуют:
- Стандартная ЭХО-КГ – одномерное, двухмерное и трехмерное УЗИ. Его еще называют трансторакальным, так проводится через контакт с кожей в области грудной клетки. Дает информацию о строении сердца, но не может определить особенности кровообращения в нем.
- – исследование расширенное по сравнению со стандартным. Определяет характеристики кровотока в предсердиях, желудочках, клапанах и крупных сосудах.
- Стресс-эхокардиография – УЗИ сердца в ходе выполнения нагрузочных проб. Может потребоваться для диагностики лишь некоторых заболеваний (например, пороки клапанов).
- Чреспищеводное ЭХО – осмотр сердца специальным датчиком через стенку пищевода в ходе фиброгастроскопии. Требуется редко, но может дать важную информацию о патологии в глубоких отделах миокарда.
Золотой стандарт ультразвукового исследования сердца – двухмерное ЭХО с допплеровским и дуплексным усилением.
Как подготовиться к исследованию
Трансторакальное УЗИ, как и другие эхометоды, не требует специальной подготовки. Следует ограничить прием веществ, влияющих на сердечную деятельность. В особенности это касается ЭхоКГ с допплерографией. Если исследуемый принимает какие-либо медикаменты, то необходимо известить об этом врача. В противном случае результаты могут быть некорректными.
Отдельно необходимо упомянуть чреспищеводную ЭхоКГ. При проведении процедуры датчик вводят в пищевод, через стенку которого визуализируется сердце. В этом случае за 5 часов до исследования следует отказаться от пищи, жидкости.
Факторы, влияющие на качество исследования
 Существует несколько значимых факторов, из-за которых результаты УЗИ сердца могут оказаться менее качественными, нежели ожидается. 1. Анатомические особенности организма исследуемого. Не все пациенты имеют физиологическую возможность пройти полное эхокардиографическое обследование. Так, когда проводится трансторакальное Эхо КГ, должно быть достаточное пространство между ребрами пациента. А наличие жировой ткани, плохое состояние смежных тканей, особое положение легких и сердца может помешать исследованию. К примеру, серьезными препятствиями являются:
Существует несколько значимых факторов, из-за которых результаты УЗИ сердца могут оказаться менее качественными, нежели ожидается. 1. Анатомические особенности организма исследуемого. Не все пациенты имеют физиологическую возможность пройти полное эхокардиографическое обследование. Так, когда проводится трансторакальное Эхо КГ, должно быть достаточное пространство между ребрами пациента. А наличие жировой ткани, плохое состояние смежных тканей, особое положение легких и сердца может помешать исследованию. К примеру, серьезными препятствиями являются:
- эмфизема легких;
- ожирение;
- деформация грудной клетки и другое.
В таком случае проводится МРТ сердца либо чреспищеводное эхо, в зависимости от того, какие результаты нужно получить. 2. Опыт проводящего исследование. Человеческий фактор играет важную роль в данной процедуре. Он даже выше возможностей и погрешностей аппаратуры. Опыт оператора можно разделить на 2 составляющих:
- технические навыки оператора (умеет ли врач соблюдать основные требования к измерениям, может ли вывести сердце в стандартную позицию и т. д.);
- клинический опыт врача (процедуру должен проводить опытный врач-кардиолог, ведь тогда во время исследования он сможет собирать больше те факты, которые касаются заболевания пациента).
3. Класс измерительной аппаратуры. Довольно понятная причина неточности измерений. Чем лучше класс аппарата, тем более точные результаты он выдает. Более того, такой аппарат будет обладать большими возможностями в диагностике. К примеру, некоторые виды кардиомиопатии (например, некомпактность миокарда) определяются исключительно УЗИ с тканевыми допплерами. Благодаря этому элементу можно обнаруживать дисфункции миокарда, патологии в работе ушка левого предсердия, констриктивный перикардит и другие заболевания. А наличие функции strain делает возможной оценку сегментарной сократительной активности миокарда. Но класс аппарата — это всего лишь возможности прибора. А анализирует полученные данные все равно человек.
Расшифровка результатов
После завершения процедуры заполняется протокол эхокардиографического исследования. На основании этого документа, анамнеза и данных других исследований врач-кардиолог формирует окончательный диагноз.
В процессе ЭхоКГ оцениваются показатели:
- структура миокарда;
- состояние клапанного аппарата;
- размеры просветов крупных сосудов;
- толщина сосудистой стенки;
- наличие атеросклероза;
- состояние стенок, перегородок между желудочками и предсердиями;
- скорость кровотока;
- давление в легочной артерии.
В норме на ЭхоКГ определяются:
- диастолический объем правого желудочка – 9–25 мм;
- толщина задней стенки левого желудочка в диастолу – 6–11 мм;
- амплитуда движения задней стенки левого желудочка в систолу – 9,1–14,1 мм;
- толщина межжелудочковой перегородки в диастолу – 6–11 мм;
- диаметр устья аорты – 20–35 мм;
- полость левого желудочка в конце диастолы – 35–57;
- суточный индекс – 2–4,1 л/м2;
- минутный объем сердца – 3,5–7,5 л/мин.;
- устье легочного ствола 1,8–2,4 см; ствол – до 3,0 см;
- отсутствие признаков регургитации;
- дисфункции сосочковых мышц, дополнительных хорд;
- клапанные створки гладкие, без вегетаций;
- в крупных сосудах и в полости камер нет сгустков или тромботических масс;
- фракция выброса 55–60 %;
- отсутствие жидкости в перикарде.
В случае соответствия всем критериям либо при незначительных отклонениях, не влияющих на гемодинамику, в заключение вносится запись: «Эхопатологий не выявлено».
В процессе исследования можно выявить следующие патологии:
Врожденные пороки развития: дефекты перегородок, незаращение овального окна или Баталова протока, тетрада или пентада Фалло. Все эти пороки характеризуются наличием аномального кровообращения из-за дефекта в стенке сосуда. На УЗИ выявляется эхонегативное (темное) образование, посредством которого осуществляется аномальное сообщение отделов сердца.
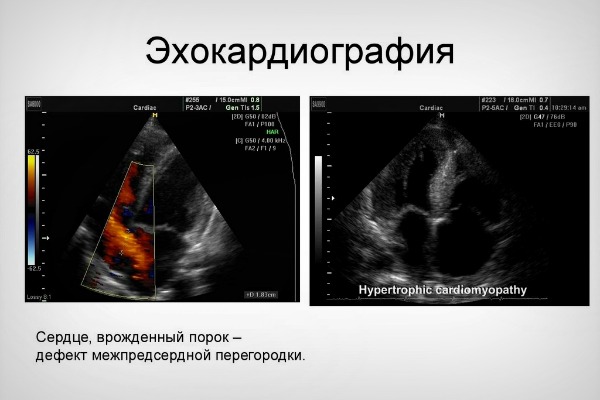
Приобретенные пороки: дефекты клапанов, наличие вегетаций. При этом клапанные листки смыкаются не полностью либо срастаются между собой, образуя воронку. Также возможно наличие вегетаций – нарастания на створках (результат воспалительного процесса).
Дилатационная кардиомиопатия: выявляется увеличение размера камер, уменьшение толщины стенки.
Гипертрофическая кардиомиопатия: патологическое увеличение массы миокарда, толщины стенок.
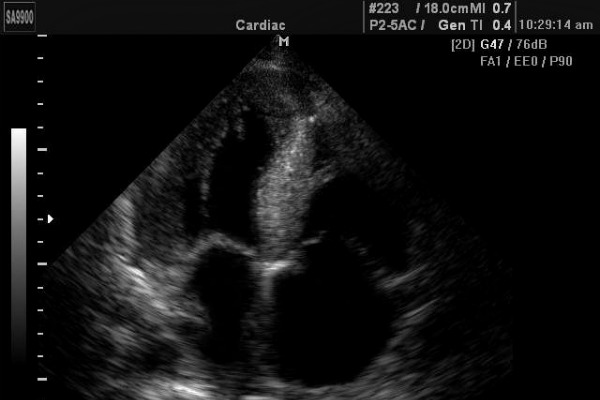
Признаки атеросклероза: выявляются гиперэхогенные образования (светлое) на стенках сосудов.
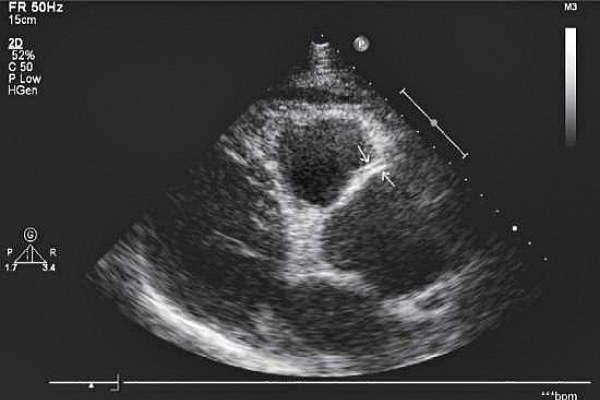
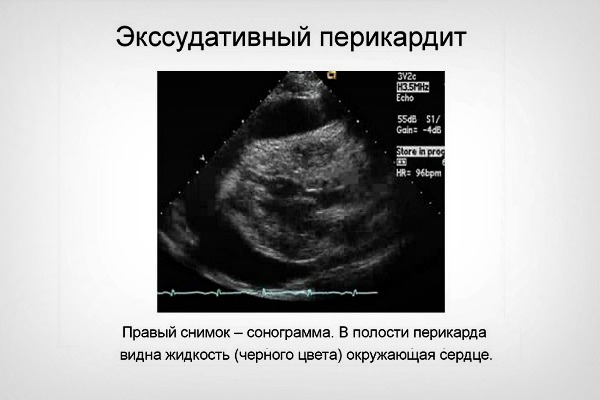
Экссудативный перикардит: наличие избыточной жидкости в полости перикарда.
Методика проведения исследования
Для проведения трансторакальной эхокардиографии пациента располагают в положении на левом боку. Когда человек лежит в такой позе, происходит сближение верхушки сердца и левой части грудной клетки. Это дает возможность обеспечить максимально точную визуализацию сердца — в итоге на мониторе видны сразу все четыре его камеры.
Врач наносит на датчик гель, благодаря которому улучшается контакт электрода с телом. После этого датчик попеременно устанавливают сначала в яремную ямку, потом в зоне пятого межреберья, где максимально четко можно проконтролировать верхушечный толчок сердца, а потом под мечевидным отростком.
Разумеется, каждый врач стремится к тому, чтобы результаты исследования были максимально точными. При этом следует отметить, что то, насколько информативной будет процедура, зависит от трех основных факторов.
Прежде всего, следует учитывать анатомические особенности пациента. Серьезными препятствиями для ультразвука являются ожирение, деформация грудной клетки и другие подобные факторы. В результате полученное изображение может оказаться нечетким и интерпретировать его как следует не получится. Для того, чтобы уточнить диагноз, медики в таких случаях предлагают чреспищеводное обследование или МРТ.
Следует принимать во внимание и качество аппаратуры. Разумеется, более современное оборудование предоставит врачу больше возможностей получить достаточно информации о сердце пациента
Наконец, следует учитывать компетентность специалиста, проводящего обследование. При этом важны не только его навыки технического характера (возможность расположить пациента в правильной позе и поместить датчик в нужную точку), но и умение проанализировать полученные данные.
При проведении стресс-эхокардиографии сначала пациенту делают обычную ЭхоКГ, а потом накладывают специальные датчики, которые проводят регистрацию показателей во время физической нагрузки. С этой целью используются велоэргометры, тредмил-тест, чрезпищеводная электростимуляция или медикаментозные препараты. При этом изначальная нагрузка является минимальной, а потом ее постепенно повышают, контролируя показатели артериального давления и пульса. Если самочувствие больного ухудшается, обследование прекращается.
Все это время непрерывно проводится электрокардиограмма, что дает возможность оперативно реагировать при возникновении каких-либо экстремальных ситуаций. Во время нагрузки пациент может ощущать головокружение, учащение пульса, дискомфорт в области сердца. После прекращения нагрузки пульс замедляется. Иногда для того, чтобы работа сердца полностью нормализовалась, требуется ввести другие медикаменты. При этом состояние пациента тщательно контролируется вплоть до полного восстановления.
Проведение чреспищеводной ЭхоКГ начинается с орошения ротовой полости и глотки пациента раствором лидокаина. Это призвано уменьшить рвотный рефлекс во время введения эндоскопа. После этого пациента просят лечь на левый бок, вставляют ему в рот загубник и вводят эндоскоп, через который будет осуществляться прием и подача ультразвука.