Гиперхолестеринемия
Содержание:
Лечение гиперхолестеринемии
Лечение вторичной гиперхолестеринемии состоит из медикаментозной терапии и экстракорпоральных методов. Подбирать терапевтический курс должен доктор, с учетом состояния больного и степени тяжести заболевания.
Медикаментозная терапия
При гиперхолестеринемии назначают следующие группы препаратов:
- Статины предназначены для понижения уровня холестерина в крови. Также оказывают положительное влияние на продолжительность жизни и предотвращают повреждение новых участков сосудов, помогают снимать воспаление и понижают производство холестерина печенью. Однако, статины наносят большой вред печени, поэтому их нельзя применять в случае наличия болезней печени. К статинам относятся: Аторвастанин, Флувастанин, Симвастатин, Ловастатин, Розувастатин.
- Эзетимиб и подобные ему препараты не дают плохому холестерину усваиваться в желудочно-кишечном тракте. Применяются совместно со статинами или, если у пациента присутствует непереносимость статинов, могут назначать один только этот препарат, однако в одиночку его эффект гораздо слабее.
- Секвестранты холиевых кислот выводят холестерин, который поступает в организм человека в составе жирных кислот. В качестве побочных эффектов у этой группы препаратов можно наблюдать замедление процесса пищеварения, влияние на вкусовые рецепторы – Колестирамин, Колестипол.
- Фибраты повышают концентрацию веществ, предотвращающих развитие атеросклероза и понижают уровень триглицеридов – Ципрофибрат (микронизированная форма), Фенофибрат (немикронизированная форма).
- Омега-3 полиненасыщенные жирные кислоты – это незаменимые для организма человека вещества, однако, сам он их не вырабатывает и единственный способ получать данное вещество, это употреблять его с пищей. Эти кислоты помогают уменьшить уровень триглицеридов и стимулируют деятельность сердца.
Очищение крови
Выполняется процедура очищения крови при помощи плазмафереза – метода экстракорпоральной терапии. Его цель удалить плазму, в которой находятся токсические и метаболические вещества и носители причин болезней.
В наше время плазмаферез проводится в специальных плазмафильтрах или сепараторах – кровь разделяется на клетки и плазму. Плазма удаляется, а клетки крови, вместе с плазмозамещающими препаратами возвращаются обратно в кровоток пациента.
Чтобы провести эту процедуру, пациента подключают к аппарату через периферическую вену посредством катетера, который соединен с набором магистралей, также используется плазмафильтр. Весь процесс выполняется абсолютно безопасно и автоматически. Длится процедура 1,5-2 часа.
Коррекция структуры ДНК
Это направление ещё не до конца разработано. В будущем данный метод будут применять во время терапии первичной наследственной гиперхолестеринемии.
Народные рецепты
Народные средства не используют в случае диагноза врожденной гиперхолестеринемии, максимум – возможна легкая коррекция уровня холестерина в случае приобретенной формы болезни. В таких ситуациях используют следующие рецепты:
- Льняное семя. Перед употреблением его в пищу, ознакомьтесь с противопоказаниями. Давление станет более стабильным, сердце спокойнее, улучшится работа желудочно-кишечного тракта.
- Корень одуванчика. Употребляйте по 1 ч. л. перемолотого корня перед каждым приемом пищи, чтобы вывести из организма избыточный холестерин.
- Прополис. Возьмите 4% настойку прополиса и растворите 7 капель в 30 мл воды. Принимайте трижды в день за 30 минут до еды на протяжении 4-х месяцев.
- Фасоль. Залейте с вечера полстакана фасоли водой. Слейте утром воду, залейте свежую и добавьте на кончике чайной ложки пищевой соды. Сварите до готовности и съешьте в два приема. Курс лечения – 3 недели, в день вы должны съедать не менее 100 г фасоли.
- Сельдерей. Нарежьте в произвольном количестве и опустите в кипящую воду на пару минут. Достаньте из воды, посыпьте кунжутом, посолите и добавьте немного сахара и оливкового масла. Такое блюдо понижает уровень холестерина и помогает очистить сосуды. Рецепт не рекомендуется больным гипотонией.
Классификация
Основной и уже используемый на протяжении многих лет способ классификации гиперхолестеринемии был предложен в середине прошлого столетия. Он называется типизация по Фредриксону. Главным критерием, используемым в этой методике, является вид вещества, которое провоцирует развитие патологии. Исходя из этого, насчитывается 6 типов расстройства.
Тип 1
Увеличивается содержание хиломикронов – небольших частиц, способных хорошо прикрепляться на сосудистых стенках. Но к образованию бляшек их повышение практически никогда не приводит. Как правило, данная разновидность нарушения носит наследственный характер.
Поэтому полноценное лечение заключается в сведении к минимуму дальнейшего развития дисфункции. Воздействовать на этиологию радикальным образом возможности нет. В ходе терапии для избавления организма от лишних жиров используются лекарственные препараты – статины. Следует отметить, что встречается данный диагноз крайне редко.
Тип 2а
При этом виде нарушений отмечается рост содержания ЛПНП, то есть «плохого» холестерина. Благодаря многочисленным исследованиям было установлено, что гиперхолестеринемия 2а типа также имеет генетическое происхождение, и этот фактор играет ведущую роль. Терапевтический подход идентичен вышеописанной разновидности – включает в себя прием статинов и никотиновой кислоты.
Тип 2b
Такое состояние является наиболее опасной формой, поскольку имеет комплексный характер. У пациента определяется повышенный уровень ЛПОНП, ЛПНП и триглицеридов в крови, что носит название гипертриглицеридемия. В связи с чем требуются системные коррекционные мероприятия.
Без надлежащего лечения с высокой долей вероятности можно предположить развитие атеросклеротических бляшек. Но, несмотря на тяжесть, патологический процесс протекает довольно медленно и вяло. Поэтому у врача есть время на тщательную разработку максимально подходящей терапевтической стратегии.
Тип 3
Этот тип изучен пока недостаточно хорошо. Но выяснено, что причина его возникновения наследственная. Для типа 3 типичен рост ЛППП. Специфичной чертой данного нарушения является полное отсутствие каких-либо симптомов на протяжении весьма длительного периода. В ходе терапии предпочтение отдается фибратам, поскольку назначение статинов не приносит ожидаемого эффекта.
Типы гиперхолестеринемии
Тип 4
Состояние развивается на фоне роста в крови ЛПОНП. Тип 4 – один из основных видов, являющихся причиной развития бляшек на сосудистых стенках. При нем становление атеросклероза носит стремительный характер, что сопровождается большой опасностью для здоровья пациента. Лечение в данном случае обязательно, и желательно начинать его как можно раньше. В основном применяется никотиновая кислота, а вот статины в меньшей степени, так как их эффективность в этой ситуации недостаточна.
Тип 5
Разновидность имеет комбинированную, и потому опасную форму. Одновременно сочетает черты нескольких нарушений – увеличиваются хиломикроны и ЛПОНП. Расстройство характеризуется генетическим происхождением, как и большая часть упомянутых ранее. Из-за тяжести патологии терапию следует начинать максимально быстро, поскольку времени на восстановление мало.
Справка! Чистая гиперхолестеринемия, когда увеличивается содержание только холестерина, то есть ЛПНП (тип 2а), отмечается достаточно редко. Гораздо чаще встречаются комбинированные разновидности расстройства.
Также существуют и другие классификации, к примеру, по происхождению патологического процесса. Первичная форма. Причины возникновения такого нарушения кроются в генах, и передаются от родителей детям. Поэтому оно и носит название «семейная гиперхолестеринемия». Отклонения в организме начинают происходить с раннего возраста, но у детей их сложно диагностировать, так как симптомы появляются значительно позже.
Эта форма гиперхолестеринемии пока полностью не изучена, и стопроцентного средства ее предупреждения также не существует. Гомозиготная СГ развивается, если ребенок получает аномальные гены от обоих родителей, а гетерозиготная – если носителем является только отец или мать. Первая разновидность встречается очень редко – примерно один случай на миллион, в то время как вторая (гетерозиготная) – у 90 % людей.
Вторичная форма. Случаев ее возникновения намного больше. Расстройство появляется под воздействием определенных факторов – различных заболеваний и нарушений обменных процессов. Алиментарная форма. Обусловлена образом жизни конкретного человека, и развивается вследствие нездоровых привычек питания.
Формы гиперхолестеринемии
- эруптивные – мелкие папулы желтого цвета, локализующиеся преимущественно на бедрах и ягодицах;
- туберозные – имеют вид крупных бляшек или опухолей, которые, как правило, располагаются в области ягодиц, колен, локтей, на тыльной поверхности пальцев, лице, волосистой части головы. Новообразования могут иметь фиолетовый или бурый оттенок, красноватую или цианотичную кайму;
- сухожильные – локализуются преимущественно в области сухожилий разгибателей пальцев и ахилловых сухожилий;
- плоские – чаще всего обнаруживаются в складках кожи, особенно на ладонях;
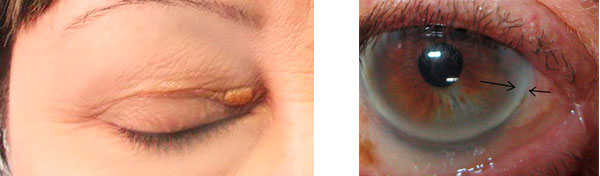
- ксантелазмы – плоские ксантомы век, которые представляют собой приподнятые над кожей бляшки желтого цвета. Чаще обнаруживаются у женщин, не склонны к спонтанному разрешению.
Еще одним проявлением гиперхолестеринемии являются отложения холестерина по периферии роговицы глаза (липоидная дуга роговицы), которые имеют вид ободка белого или серовато-белого цвета. Липоидная дуга роговицы чаще наблюдается у курящих людей и является практически необратимой. Ее наличие свидетельствует о повышенном риске развития ишемической болезни сердца.
При гомозиготной форме семейной гиперхолестеринемии наблюдается значительное повышение уровня холестерина в крови, что проявляется формированием ксантом и липоидной дуги роговицы уже в детском возрасте. В пубертатном периоде у таких пациентов нередко происходит атероматозное поражение устья аорты и стеноз коронарных артерий сердца с развитием клинических проявлений ишемической болезни сердца.
В этом случае не исключена острая коронарная недостаточность, которая может стать причиной летального исхода.Гетерозиготная форма семейной гиперхолестеринемии, как правило, остается незамеченной длительное время, проявляясь сердечно-сосудистой недостаточностью уже во взрослом возрасте. При этом у женщин первые признаки патологии развиваются в среднем на 10 лет раньше, чем у мужчин.
Гиперхолестеринемия может приводить к развитию атеросклероза. В свою очередь, это становится причиной повреждения сосудов, которые могут иметь различные проявления.Повышение уровня холестерина в крови провоцирует развитие атеросклероза, который, в свою очередь, проявляется сосудистой патологией (преимущественно атеросклеротическими поражениями кровеносных сосудов нижних конечностей, но возможно также повреждение мозговых, коронарных сосудов и т. д.).
Первичная форма
Этот вид полностью не исследован, поэтому нет такого средства, которое бы полностью предупредило его появление.Важно! Гомозиготная гиперхолестеринемия (семейная) формируется, если дефективный генный код имеется у матери и у отца. А гетерозиготная гиперхолестеринемия, если аномальный код заложен в гене только одного родителя.Гетерозиготный вид гиперхолестеринемии отмечается почти у 100% людей, а гомозитный вид является большой редкостью по МКБ 10
Она взаимосвязана с тем, какой образ жизни ведет человек. Поэтому алиментарная форма развивается из-за вредных привычек питания.
Данную патологию классифицируют исходя из причин по которой она развилась.
Вообще есть 3 формы заболевания, это:
- первичная;
- вторичная;
- алиментарная.
При этом есть еще 3 фактора:
- дефектные липопротеиды;
- нарушения чувствительности тканей;
- неполноценный синтез транспортных ферментов.
Вторичная форма гиперхолестеринемии происходит уже при определенных нарушениях и патологиях в организме, к ним могут относиться:
- эндокринные;
- печеночные;
- почечные.
Третья форма, алиментарная, возникает уже как следствие неправильного образа жизни, вредных привычек и отсутствии спорта.
Ее причины могут быть следующие:
- курение;
- чрезмерное употребление алкоголя;
- регулярное употребление жирной пищи;
- наркотические препараты;
- недостаток физических нагрузок;
- вредная еда с химическими добавками.
Внешнее протекание каждой формы имеет схожую специфику, не имея внешних проявлений. Диагноз может быть поставлен на основе кровяного анализа, если уровень холестерина превышает 5,18 ммоль на 1 литр.
Стандартные методы лечения
Немедикаментозные основы лечения гипохолестеринемии:
- Снижение веса;
- Распределение физических нагрузок в зависимости от уровня притока кислорода (индивидуальный подбор программы с учетом всех сопутствующих заболеваний и степени их выраженности);
- Нормализация рациона, строгий контроль количества поступающих веществ в соответствии с объемом нагрузок (отказ от жирного и жареного, замена жирных белков менее калорийными, увеличение ежедневной порции фруктов и овощей);
- Отказ от приема алкоголя (помогает замедлить набор массы, обмен мочевой кислоты нормализуется, вероятность возникновения побочных эффектов при приеме лекарственных препаратов снижается);
- Ограничение на табакокурение (позволяет понизить риск развития патологий сердечно-сосудистой системы, повышается концентрация веществ антиатерогенной группы);
Медикаментозная терапия
Статины
Их целью является снижение холестерина внутри клеток и замедление его синтеза печенью. Кроме того, препараты способствуют разрушению липидов, оказывают противовоспалительное действие и снижают риск поражения здоровых участков сосудов. Согласно статистическим данным, пациенты, принимающие статины, живут дольше и реже сталкиваются с осложнениями атеросклероза. Однако прием лекарств должен проходить под строгим контролем, так как со временем статины могут привести к повреждению тканей печени и некоторых групп мышц, поэтому лабораторные исследования и липидного спектра, и других биохимических показателей во время лечения проводятся регулярно. Статины не прописывают пациентам, имеющим проблемы с работой печени (существенное отклонение от нормы функциональных проб печени).
Эзетимиб и подобные ему препараты
Данная группа должна препятствовать усвоению холестерина в кишечнике, но обладает лишь частичным действием. Дело в том, что лишь 20% холестерина поступает с пищей, остальное его количество образуется в тканях печени.
Секвестранты холиевых кислот
Данная группа веществ способствует выведению холестерина, находящегося в составе жирных кислот. Побочные эффекты от их приема касаются в основном скорости протекания пищеварительных процессов, но могут быть затронуты и вкусовые рецепторы.
Фибраты
Действие препаратов направлено на понижение уровня триглицеридов при одновременном повышении концентрации высокоплотных липопротеидов.
Омега-3 полиненасыщенные жирные кислоты
Вещества регулируют количество триглицеридов, а также стимулируют работу сердца. Как известно, омега-3 содержится в большинстве видов жирной рыбы, которую в случае отсутствия проблем с весом, можно смело ввести в диету.
Очищение крови
При лечении тяжелых случаев гиперхолестеринемии часто появляется необходимость в регулировании состава и свойств крови, выводя её за пределы организма.
Коррекция структуры ДНК
На данный момент может рассматриваться лишь в перспективе, но в дальнейшем будет применяться для лечения наследственной формы заболевания.
Народные средства
Народная медицина также готова предложить свою помощь, и лечение народными средствами направлено на понижение уровня холестерина в крови. Если с приобретенной формой заболевания такой подход ещё может помочь справиться, то при генной мутации всевозможные отвары и настойки уж точно не возымеют положительного действия. В любом случае, прием народных средств можно проводить лишь после согласования вопроса с врачом. Примеры подходящих рецептов можно найти в материале про чистку сосудов от холестерина.
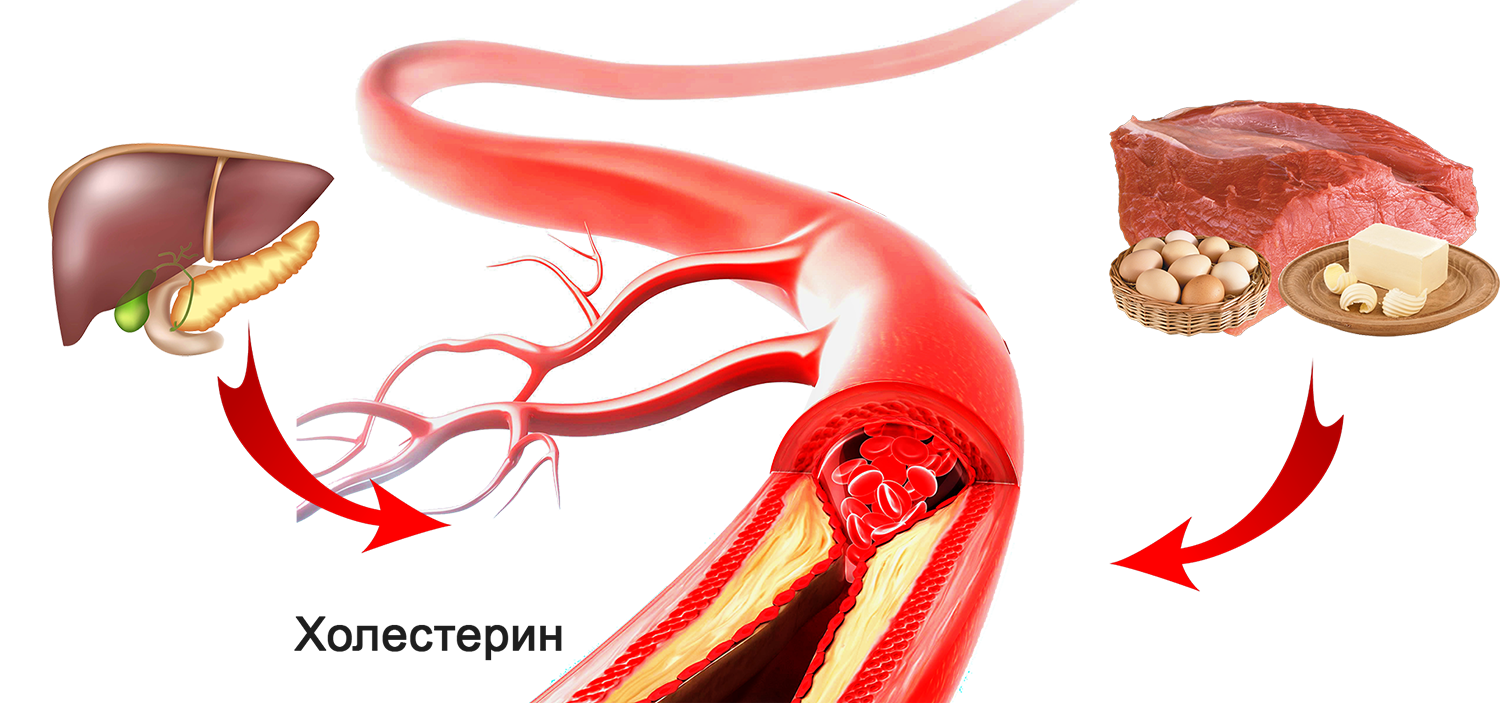
Причины гиперхолестеринемии
- Генетические факторы
Первичная гиперхолестеринемия – наследственная и обусловленная нарушением веществ на генном уровне форма. Учитывая тот факт, что транспорт липидов регулируется 100 генами, всевозможных форм первичной (семейной) гиперлидемии много.
Мутантный ген может наследоваться как от одного родителя (вероятность передачи составляет 50%, происходит у одного человека среди пятисот), так и от обоих (случай на миллион). Стоит отметить, что чистая гиперхолестеринемия – это патология, которая развивается в районах с плохой экологией.
Первая патология хоть и больше распространена, но зато менее опасна. В этом случае уровень холестерина в крови выше нормы в 2-3 раза, тогда как во втором чаще всего не контролируется и превышает ее в 4-6 раз. Люди с такого рода патологией попадают в группу риска раннего развития атеросклероза, и связанными с ним: ишемической болезни сердца и инфаркта миокарда. Кроме этого семейная гиперхолестеринемия является причиной «молодых» инфарктов. У больных гомозиготной формой атеросклероз развивается рано и без лечения они редко доживают до 20-летнего рубежа.
Если у одного из родителей ген в его генетическом аппарате нарушен, то существенное повышение уровня холестерина в крови будет наблюдаться у каждого второго ребенка. 90% из этих детей к 65 годам будут иметь ишемическую болезнь сердца. У мужчин с семейной (чистой) гиперхолестеринемией коронарная болезнь сердца может развиться уже в 50 лет.
Отрицательный генетический тест не всегда позволяет исключить патологию, так как в 20% случаев мутация не обнаруживается. Мало кто знает, что наследственная гиперхолестеринемия – одна из самых распространенных болезней, которую крайне редко диагностируют.
- Факторы внешней среды:
- Следствие заболеваний. Большая вероятность развития вторичной формы у людей, страдающих сахарным диабетом, обструктивными заболеваниями почек, имеющих проблемы с сердцем, а также гипофункцию щитовидной железы. Спровоцировать патологию может также сильный нервный стресс;
- Следствие неправильного образа жизни. Причина большинства случаев развития заболевания. И на первом месте здесь – неправильное питание. Попадая в организм, любой жир (холестерин в том числе) расщепляется, всасывается лимфатической системой и транспортируется к органам и тканям. Поэтому избыточное употребление жиров (особенно трансжиров и жиров животного происхождения), сахара, алкоголя приводят к гиперхолестеринемии;
- Малоподвижный образ жизни. Еще одна причина алиментарной формы. Не стоит забывать и о вреде курения. Содержащиеся в табачном дыме компоненты повреждают стенки сосудов, тем самым делая их прекрасной площадкой для прикрепления атеросклеротических бляшек;
- Ранняя менопауза у женщин. Жировой обмен также нарушается с возрастом. Именно поэтому желательно каждые 5 лет сдавать соответствующий анализ крови на биохимию. Особенно пристальными стоить быть мужчинам (в возрасте от 45 до 65 лет они чаще женщин страдают от повышенного холестерина).
Симптомы заболевания
Чтобы вовремя заподозрить проблему, необходимо знать характерные симптомы гиперхолестеринемии. Самым первым проявлением патологии считаются повышенные холестериновые показатели в крови, которые регистрируются на протяжении длительного времени. Видимым симптомами, указывающими на избыток сывороточного холестерола, являются:
- ксантомы – скопления жировых молекул в тканях организма. Они могут находиться в области ягодиц, бёдер и иметь вид желтоватых бугорков (эруптивные), в области коленных, локтевых сгибов, разгибательных поверхностях пальцев рук и ног в виде желтых бугристостей с фиолетовой окантовкой (туберозные), сухожильные ксантомы поражают ткань ахиллова или других сухожилий, на ладонной поверхности кистей рук встречаются плоские жировые пятна;
- ксантелазмы – накопление избытка холестерола в виде желтоватых пузырьков под кожей вокруг глазничных щелей, на веках;
- жировая дуга – отложение липидов в виде желто-серой полосы по периметру роговицы.
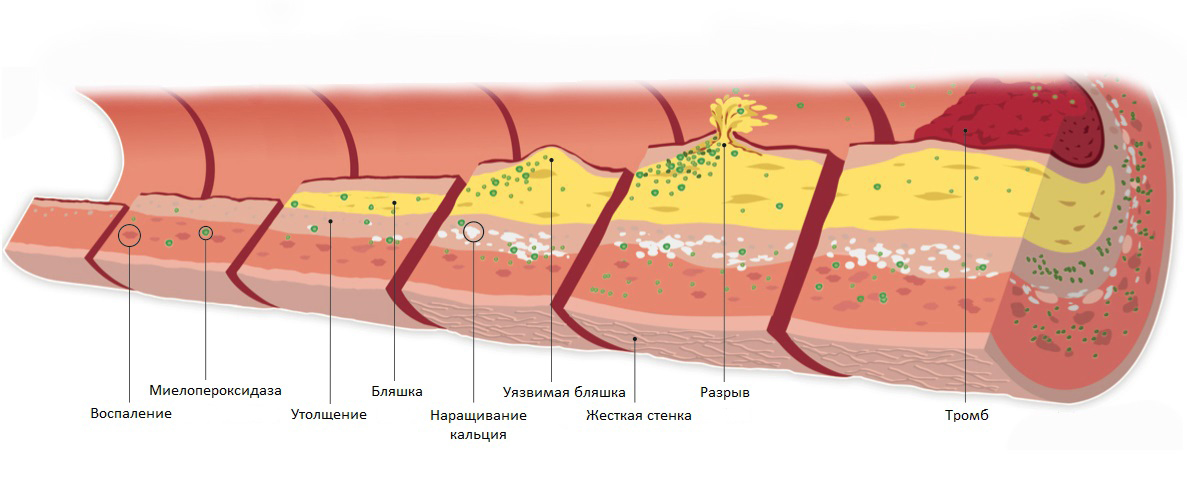
При патологии липидного обмена, возникает такое опасное заболевание, сопровождающееся гиперхолестеринемией, как атеросклероз. Его особенностью является отложение жиров на эндотелиальной выстилке сосудов, которые несут кровь к головному мозгу, нижним и верхним конечностям, почкам, органам брюшной полости. Очень часто атеросклеротическое поражение сосудистого русла протекает без выраженных клинических проявлений. Иногда больные жалуются на головокружения, снижение зрения, онемение рук и ног, болевые ощущения во время ходьбы, боли за грудиной, в животе во время отдыха или при физической активности.
Обычно атеросклероз вместе с гиперхолестеринемией диагностируются уже на стадии развития опасных осложнений – инфарктов, тромбозов сосудов кишечника, нижних конечностей, острых нарушений мозгового кровообращения. Для заболевания мочевой системы также характерна гиперхолестеринемия. Избыток жиров откладывается в сосудистой сети почек, что приводит к ухудшению кровотока в них и развитию ишемии. Результатом этого становится нарушение их структуры и функции, что проявляется повышением кровяного давления, задержкой выведения продуктов обмена из организма, снижением суточного диуреза и может закончиться формированием хронической почечной недостаточности.
Диагностика
Методы диагностирования гиперхолестеринемии, схожи с выявлением гипертриглицеридемии и заключаются в:
Советуем вам почитать:Атеросклероз сосудов и его профилактика
Анализе анамнеза заболевания и жалоб на здоровье. Врач должен уточнить период возникновения ксантомы, липоидной дуги роговицы. Анализе анамнеза родных
На данном этапе важно выяснить какими недугами болели ближайшие родственники, кем работали, болели ли инфекционными болезнями
Особенно важно обратить внимание на наличие перенесённого атеросклероза, инфаркта миокарда или инсульта у пациента и его родителей. Физикальном осмотре, при котором врачи отмечают наличие ксантом, ксантелазмы и липоидной дуги роговицы
При гиперхолестеринемии не возникают изменения при простукиваниях и выслушивании сердечной мышцы
Показатель артериального давления может быть повышен. Анализе мочи и крови. С помощью анализов можно выявить воспалительный процесс и сопутствующие патологии. Биохимическом анализе крови, определяющем уровень сахара и общего белка крови. И также с помощью биохимии можно определить степень мочевой кислоты, креатинина. Липидограмме (анализе крови на липиды) — основном методе диагностирования гиперхолестеринемии. В данном случае специалисты сопоставляют соотношение проатерогенных и антиатерогенных липидов. При показателе, превышающем отметку 3, риск развития атеросклероза повышается. Иммунологическом анализе крови. Данный метод диагностирования позволяет определить уровень содержания антител к хламидиям (микроорганизмам, способствующим развитию атеросклероза). И также выявляется уровень С-реактивного протеина, повышающегося при наличии воспалительного процесса в крови. Проведении генетического анализа с целью выявления генов, которые отвечают за развитие наследственной патологии.
Последствия
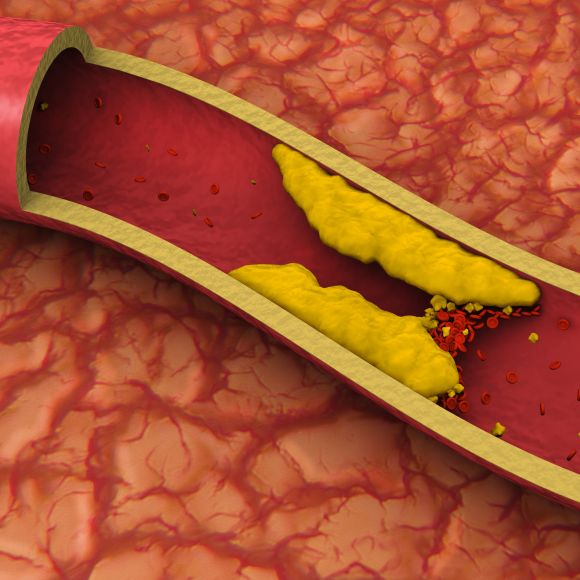
Основным последствием, к которому ведёт гиперхолестеринемия, является атеросклероз сосудов. В зависимости от месторасположения холестериновых бляшек выделяют следующие формы болезни:
- Атеросклероз аорты. Становится причиной продолжительного повышения артериального давления и развития сердечных пороков, в частности ослабления и уменьшения просвета аортального клапана в результате невозможности противостоять обратному току крови.
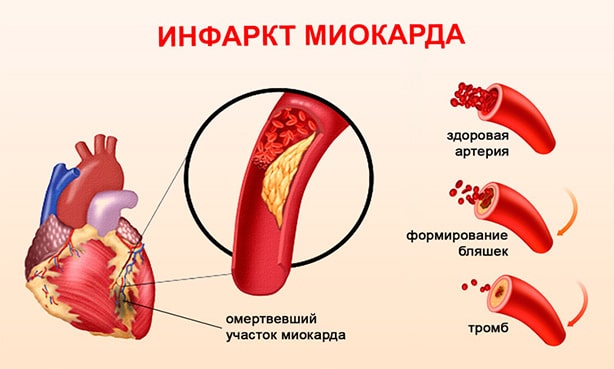
- Атеросклеротическое поражение сосудов сердца вызывает ишемическую болезнь сердца. Полное перекрытие сосудов сердца атеросклеротической бляшкой приводит к нарушению притока крови к органу, что становится причиной развития инфаркта миокарда (отмирание участка мышцы сердца).
- Атеросклероз сосудов головного мозга. Патология вызывает различные умственные нарушения, а при полном перекрытии сосуда – инсульт (отмирание участка мозга по причине недостаточного поступления к нему крови).
- Атеросклероз почечных артерий. Такое состояние становится причиной артериальной гипертензии (стойкого повышения артериального давления), а в тяжёлых случаях приводит к инфаркту почки.
- Атеросклеротическое поражение сосудов нижних конечностей. Проявляется перемежающей хромотой (при ходьбе резко появляются боли в голенях, проходящие самостоятельно после остановки). Недостаточное поступление крови к нижним конечностям приводит к возникновению глубоких трофический язв, в тяжёлых случаях к гангрене, требующей ампутации конечности.
- Атеросклероз артерий кишечника. Может приводить к инфаркту кишечника.

Перечисленные заболевания – главные причины высокой смертности по всему миру. Раннее выявление гиперхолестеринемии и должная коррекция этого состояния способствует снижению показателей смертности среди населения.
Диагностика
Обследование проводится под контролем эндокринолога. Необходимо проведение ряда мероприятий:
Устный опрос пациентов на предмет жалоб
Важно выявить все симптомы. Клиническая картина подсказывает суть расстройства
Сбор анамнеза
Используется в качестве меры выявления этиологии нарушения. Изучается семейная история, перенесенные ранее болезни, текущие в данный момент отклонения. Имеет смысл оценить образ жизни, характер питания, вредные привычки. Общий анализ крови. Используется для выявления наиболее грубых форм гиперхолестеринемии. Биохимическое исследование. Также липидограмма. Применяется активно, в качестве базового мероприятия. Некоторые дынные может предоставить визуальная оценка тканей. Пальпируются сухожилия рук, суставы, также осматриваются веки, роговица глаза. Проявления подобного плана встречаются не всегда, потому гарантий получения информации нет.
По мере необходимости проводится оценка состояния внутренних органов. УЗИ, рентген, ангиография.
Особенности лечения
На начальных стадиях гиперхолестеринемии, если заболевание не является наследственным, многим людям достаточно пересмотреть образ жизни. Изменить свой рацион, начать больше двигаться. Лечение лекарствами имеет смысл, если перемены не помогают.
Диета, примерное меню
Самой эффективной диетой для снижения холестерина признана вегетарианская. Людям, которые не могут найти в себе силы отказаться от мяса, советуют хотя бы уменьшить потребление красного мяса (свинины, говядины). Заменителем могут выступать бобовые, курица, кролик.

Ваша диета станет здоровее, если вы будете следовать следующим советам:
Выбирайте здоровые жиры. Насыщенные увеличивают уровень холестерина, ЛПНП. Красное мясо, яйца, цельные молочные продукты – основные источники таких липидов. Замените их растительным маслом, орехами, семечками.
Избегайте транс-жиров. Их очень много во всевозможных снеках и фаст-фудах. Добросовестные производители указывают количество транс-жиров на упаковке.
Ограничьте потребление холестерина: мясо, яичные желтки, необезжиренные молочные продукты.
Ешьте цельнозерновые каши. Овсянка, гречка, пшено, рис, макароны из твердых сортов пшеницы содержат клетчатку, витамины, минералы, которые необходимы организму.
Сделайте упор на фрукты, овощи. Эти продукты богаты пищевыми волокнами, витаминами, минералами. Самыми полезными считаются сезонные овощи.
Добавьте к своему рациону палтуса, тунца, треску, сельдь, скумбрию, лосось. Эти виды рыб содержат гораздо меньше насыщенных жиров, холестерина, чем курятина, говядина, свинина. Лосось, сельдь, скумбрия – хороший источник омега-3-жирных кислот, необходимых для здорового сердца.
Умеренные дозы алкоголя способны увеличивать концентрацию «полезных» липопротеидов, но не настолько, чтобы рекомендовать его как способ лечения. Злоупотребление приводит к нарушению работы печени, увеличивает риск развития атеросклероза, а также многих других заболеваний.
Идеальный рацион должен включать (% от общего числа калорий):
- насыщенные жиры – менее 7%;
- мононенасыщенные жиры – 20%;
- полиненасыщенные жиры – 10%;
- белки – 15%;
- углеводы — 50%;
- пищевые волокна — 25 г/день;
- холестерол – менее 200 мг/день.
Как может выглядеть ваше меню на день?
- Завтрак: овсянка с бананом, апельсиновый сок, тост, кофе или чай.
- Обед: порция овощного супа, яблоко, салат из помидоров, капусты, зелени, заправленный нежирной сметаной, рыба, компот.
- Ужин: рис, нежирный сыр, салат из сезонных овощей, фасоль.
- Перекусы: овощи, орехи, семечки, морковь.
Лекарственные препараты
Гиперхолестеринемия – редкая проблема, вылечить которую многим удается без лекарств. Все препараты назначаются только когда диета, физическая активность оказываются неэффективными. Врач может прописать таблетки для снижения холестерина пациентам, у которых вероятность развития осложнений очень высока. Прием лекарств не исключает необходимость следовать диете. Напротив, правильное питание – обязательное условие медикаментозной терапии.
Существует 5 групп лекарств, применяемых для коррекции уровня холестерина:
- Статины, другое название ингибиторы ГМГ-КоА-редуктазы. К ним относятся ловастатин, аторвастатин, симвастатин, правастатин, флувастатин, розувастатин. Статины блокируют работу фермента, необходимого для синтеза холестерола. Обладают способностью снижать уровень холестерина, «вредных» липопротеидов, повышать «хороших».
- Секвестранты желчных кислот. Самые типичные представители группы – холестирамин, а также колестипол. Эти препараты связывают свободные желчные кислоты организма, выводятся с калом. Единственный способ борьбы с дефицитом жирных кислот – расщепление холестерина. Эту группу препаратов назначают редко из-за их способности понижать уровень «хороших» липопротеидов.
- Витамин В3 (РР, никотиновая кислота). Ее большие дозы обладает холестеринснижающими свойствами.
- Фибраты. Гемфиброзил, фенофибрат, клофибрат назначаются людям прежде всего для борьбы с повышенным уровнем триглицеридов.
- Ингибиторы абсорбции холестерола. 20% стерола организм получает из пищи. Препараты этой группы уменьшают усвояемость холестерина из еды. Типичный представитель класса – Эзетимиб.
Статины – препараты первого выбора.
Лечение и профилактика гиперхолестеринемии
Пациенты, у которых выявлена гиперхолестеринемия, часто задают вопрос своему врачу: «Чем лечить и как лечить?» Терапия, направленная на снижение уровня сывороточного холестерола, должна носить комплексный характер. До начала приёма медикаментозных средств больные должны изменить свой рацион питания. При гиперхолестеринемии диета должна включать пищевые продукты, в которых полностью отсутствуют трансгенные и животные жиры, простые углеводы.
Запрещается употребление колбас, жирных сыров и мясных продуктов, сала, маргарина, сдобных изделий, конфет, фастфуда, сладостей, газированных напитков.
Медикаментозные средства, обладающие гиполипидемическим действием, представлены статинами, препаратами на основе фиброевой кислоты, анионообменными смолами. При выраженной гиперхолестеринемии возможен комбинированный приём препаратов.
Подбор лекарства, его дозировки осуществляется исключительно лечащим врачом после оценки результатов обследования пациента! Некоторые специалисты для борьбы с высоким холестерином рекомендуют дополнительное использование народных рецептов (настоев или отваров лекарственных растений, обладающих гиполипидемическими свойствами).

Современная наука не стоит на месте. Мировые фармацевтические компании занимаются разработкой новых препаратов для лечения гиперхолестеринемии, а также её последствий. Американские учёные считают, что будущее за антисмысловой терапией, которая является разработкой генной инженерии. Её суть заключается в ведении в геном больного человека специальных нуклеотидных цепей, которые будут тормозить выработку белка, провоцирующего возникновение болезни.
Профилактика заболевания основывается на ведении здорового образа жизни
Врачи рекомендуют большое внимание уделять рациону питания, активно заниматься спортом, избегать стрессовых ситуаций, выделять достаточно времени для сна, поддерживать нормальные значения массы тела, избавляться от пагубных привычек
Гиперхолестеринемия – это патологическое состояние, которое при отсутствии внимания приводит к развитию серьёзных заболеваний. Однако если вовремя его диагностировать, приняв необходимые меры, прогноз для здоровья будет вполне благоприятным!