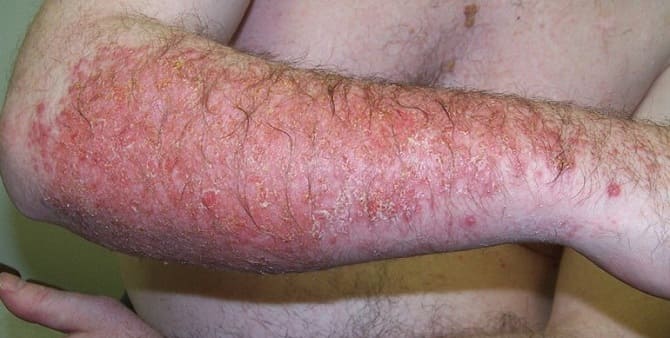
Приобретенный ихтиоз (ихтиозиформная эритродермия, ихтиозиформный дерматоз)
Содержание:
Симптомы вульгарного ихтиоза
Вульгарный ихтиоз является наиболее распространенной формой среди всех его типов. Как правило, первые симптомы начинают проявляться в младенческом возрасте. Возникает диффузное поражение эпидермиса, которое выражается появлением шелушащихся чешуек на здоровом кожном покрове. Чешуйки могут быть легкими и телесными или же темно-серыми толстыми пластинами, которые вплотную прилегают к коже. Эпидермис становится шершавым, и это чувствуется во время прикосновений. Обычно, наиболее подвержена гиперкератозным наслоениям кожа в зоне коленных и локтевых суставов. Складки шеи, подмышки, локтевые и подколенные ямки, пах, области между ягодицами и за ушами остаются чистыми. Также шелушение не возникает на детских лицах, но у взрослых возможно образование чешуек на лбу и щеках.
Наблюдается формирование узелковых элементов, которые размещаются в устье фолликулов волос. В результате может у пациента нарушаются салоотделение, потоотделение и терморегуляция. Меняется кожный рисунок на ладонях и подошвах. Их кожа становится чрезмерно сухой, на которой отчетливо видно шелушение муковидного типа.
Для среднего и тяжелого течения заболевания характерно вовлечение в гиперкератозный процесс ногтевых пластин и волос. Как правило, у пациентов сухие, ломкие и редеющие волосы, а также мутные, тонкие, ломкие, шероховатые ногти. Если недугу сопутствуют эндокринные нарушения, дети могут отставать в развитии от одногодок, часто болеть инфекционными заболеваниями и страдать от приобщения болезнетворных микроорганизмов. Медицине известны случаи, когда первичные элементы ихтиоза трансформировались в такие кожные болезни как: экзема, нейродермит и псориаз.
Людям, с ихтиозом простой формы, становится легче во влажном климате. Холодная и сухая погода, напротив ведет к усугублению состояния. Иногда интенсивность проявлений недуга становится менее выраженной во взрослом возрасте, но может оставаться прежней в течении всей жизни.
Лечение и профилактика ихтиоза
Ихтиоз является генетическим заболеванием, но подлежит лечению. Его результаты во многом зависят от формы и тяжести протекания заболевания. Лечиться можно как в стационаре, так и на дому. Врач, диагностировав ихтиоз, обычно сразу назначает лечение, состоящее из нескольких курсов. Пациенту показаны для приема большие дозы никотиновой кислоты и витамины А, С, В, Е.
Для размягчения ороговения кожи и отдельных чешуек используются липотропные препараты, в состав которых входят витамин У и липамид. С целью восстановления иммунитета пациента применяются переливания крови. В курс лечения также входит прием гамма-глобулина, кальциевых и железистых препаратов. Во многих случаях эффективным оказывается действие экстракта алоэ.
При диагностике заболевания специалисты определяют зоны поражения внутренних органов и систем. Например, при дисфункции щитовидной железы врач дополнительно назначает прием тиреоидина. Если нарушена деятельность поджелудочной железы, прописывается к приему инсулин.
Лечение назначается и в том случае, если у пациента выявлена врожденная форма ихтиоза. Больной должен пройти курс гормонотерапии. При деформации век необходимо применение раствора ретинола ацетата на масляной основе, который закапывается в глаза. Обязательны регулярные исследования крови пациента, состояния всего организма для своевременного выявления возможных осложнений.
Проводится также местная терапия поврежденных зон кожи. Для этой цели больной принимает крахмальные и солевые ванны, а также водные процедуры с перманганатом калия. Ему рекомендуется смазывать пораженных участки кожи обычным детским кремом, в состав которого входит витамин А. Иногда в курс лечения включаются ультрафиолетовое облучение в тщательно высчитанных дозах, гелиотерапевтические процедуры. Если проведенный курс лечения оказывается эффективным, то закрепление результата происходит с помощью торфяных и иловых грязей. Такие процедуры могут использоваться и в профилактических целях.
Предупреждение заболевания ихтиозом заключается в определении риска генетических сбоев в организме на ранней стадии беременности.
В отдельных случаях врачи рекомендуют прервать беременность, если у плода обнаруживается ихтиоз.
Ихтиоз арлекина. Причины
Ихтиоз арлекина является наследственным расстройством. Исследователи уже установили, что ихтиоз арлекина обусловлен мутациями в гене ABCA12, который расположен на хромосоме 2 (2q34).
Малыши чаще всего страдают из-за наследственности. Текущая мутация не даёт выстроиться нормальному роговому слою, который покрывается чешуёй, трещинами, образованиями. Нарушаются жировой и белковый обмены, повышается холестерин, увеличивается количество аминокислот.
Болезнь может наследоваться по аутосомно-доминантному признаку. Изначально сухая, белёсая дерма покрывается беловатой, серо-чёрной чешуёй. При других видах недуга, тело малыша приобретает ярко-красный цвет.
При рождении все младенцы покрыты как бы пластинами, своеобразным панцирем. Через небольшое время начинается шелушение, сходит верхний, толстый слой. После отшелушивания медики определяют точный диагноз. Особо тяжёлые случаи проявляются сразу.
Опасен ли ихтиоз кожи для детей? Болезнь тяжёлой степени может привести к летальному исходу. При таком диагнозе выживают 2-3% малышей, но только благодаря тщательному уходу. После появления на свет, их сразу отправляют в палаты интенсивной терапии. Те, которые рождаются недоношенными, помещаются в специальные, питательные камеры.
Ещё при беременности будущая мать может узнать о болезни плода, при помощи биопсии. Врач берёт соскоб, ставит диагноз. Решение всегда остаётся за родителями.
Врождённый ихтиоз развивается при генетической предрасположенности.
Приобретённый ихтиоз имеет целый ряд причин. Например:
- Эндокринопатия.
- Неполадки в кроветворной системе.
- Сбои в работе половой, щитовидной желез.
- Надпочечники функционируют только частично.
- Постоянный гиповитаминоз.
- Возрастные изменения.
Обычный ихтиоз ichthyosis vulgaris
Это
наиболее распространенная форма ихтиоза,
составляющая 80-95% всех его форм,
наследующаяся по аутосомно-доминантному
типу. Заболевание проявляется с 3 месяцев
жизни или несколько позднее (до 2-3 лет),
длится всю жизнь, ухудшаясь в зимнее
время. Клинические признаки ихтиоза
ослабевают в период полового созревания.
Клиника.
Обычный ихтиоз характеризуется диффузным
поражением кожи туловища и конечностей
в виде наслоений чешуек различных
размеров и цвета, в результате чего кожа
становится сухой и шершавой на ощупь,
грязно-серого цвета. Изменения кожи
максимально выражены на разгибательных
поверхностях локтевых и коленных
суставов. Кожа лица у детей в большинстве
случаев не поражена, в то время как у
взрослых отмечается шелушение кожи щек
и лба. На ладонях и подошвах отмечается
углубление борозд кожного рисунка,
отмечается муковидное шелушение.
Часто
отмечается поражение ногтей и волос.
Ногтевые пластинки становятся ломкими,
шероховатыми и деформированными. Иногда
может развиться онихогрифоз. Волосы
при ихтиозе истончаются, становятся
редкими.
В
зависимости от вида и степени образования
чешуек различают несколько клинических
вариантов обычного ихтиоза:
Ксеродермия
— абортивный вариант ихтиоза, наиболее
легко протекающий, характеризующийся
сухостью и шероховатостью кожи
преимущественно разгибательных
поверхностей конечностей, склонностью
к экзематизации.
Ихтиоз
простой — поражение, охватывающее весь
кожный покров, включая волосистую часть
головы. Чешуйки мелкие, их центральная
часть плотно прикрепляется к основанию.
Ихтиоз
блестящий — отличается прозрачностью
чешуек, располагающихся в виде мозаики
преимущественно на конечностях.
Ихтиоз белый —
характеризуется асбестовидньши белыми
чешуйками.
Ихтиоз змеевидный
— отличается крупными чешуйками
серо-коричневого цвета, напоминающими
чешую змеи.
Могут наблюдаться
смешанные и переходные варианты.
Часто
больные ихтиозом одновременно страдают
нейродермитом, бронхиальной астмой,
вазомоторным ринитом, что объясняется
функциональной недостаточностью
эндокринной системы в комплексе с
иммунодефицитным состоянием.
Гистологические
исследования показали наличие диффузного
и фолликулярного гиперкератоза с
истончением или полным отсутствием
зернистого слоя. В сосочковом слое дермы
— небольшой периваскулярный инфильтрат
из лимфоцитов.
Электронно-микроскопическое
исследование эпидермиса больных
вульгарным ихтиозом с аутосомно-доминантным
типом наследования показало, что
базальная мембрана неравномерной
толщины, на отдельных участках истончена.
Часто встречается дубликатура базальной
мембраны.
Электронно-прозрачный
промежуток, расположенный между базальной
мембраной и плазматической мембраной
эпидермоцитов базального слоя, на
значительном промежутке расширен.
Пиноцитозные пузырьки, расположенные
вблизи плазматической мембраны, как
правило, встречаются только на отдельных
участках и немногочисленны, что может
свидетельствовать о нарушенном обмене
веществ между эпидермисом и дермой.
В
базальном слое резко выраженный
межклеточный отёк, в расширенных
межклеточных промежутках часто выявляются
массы мелко-гранулярного вещества.
Десмосомы немногочисленны, оторваны
от соседних клеток. В то же время на
поверхности эпидермоцитов базального
и шиповатого слоев большое количество
длинных, вытянутых и тонких клеточных
отростков (микровиллей), свидетельствующих
о снижении адгезии. Клетки и ядра
эпидермоцитов деформированы.
В
цитоплазме отдельных эпидермоцитов
базального слоя встречаются вакуоли,
достигающие огромных размеров и
заполняющих почти всю цитоплазму. Из
органоидов в цитоплазме обнаруживаются
только митохондрии с немногочисленными
кристами и просветленным матриксом.
Характерно уменьшение содержания
меланина, определяющегося в виде
отдельных изолированных меланосом.
В
шиповатом слое также отмечается резкое
расширение межклеточных промежутков,
наличие перинуклеарных вакуолей больших
размеров. В цитоплазме выявляются
митохондрии с просветленным матриксом
и немногочисленными дезориентированными
кристами. Пучки тонофиламентов часто
гомогенизированы.
Зернистый
слой представлен одним рядом клеток,
содержащих кератогиалиновые гранулы
небольшого размера.
Роговой
слой состоит из многочисленных роговых
чешуек, плотно прилегающих друг к другу.
Между ними располагаются многочисленные
десмосомы, обусловливая повышенное по
сравнению с нормой сцепление роговых
чешуек. Сами роговые чешуйки компактно
заполненны аморфным веществом.
Причины и механизм развития ихтиоза
Так как ихтиоз относится к наследственным заболеваниям, главная причина его возникновения — генная мутация, проявляющаяся в разных поколениях одного рода. В настоящее время медицина не может точно определить биохимический механизм этой мутации. В то же время удалось доказать, что ихтиоз всегда сопровождается патологиями обмена жиров и белков в организме. Такое нарушение приводит к накапливанию аминокислот и холестерина в крови, а результатом является достаточно специфическая реакция кожи.
В результате исследований выяснилось, что больные ихтиозом испытывают не только сложности с обменом веществ, они страдают и нарушением терморегуляции в организме, а ферменты, участвующие в процессах кожного окисления, становятся гораздо активнее.
Нарушение обмена веществ отрицательно отражается на функциях надпочечников и щитовидной железы. В зависимости от того, насколько прогрессирует болезнь, наблюдаются патологические проявления в деятельности потовых желез и способности организма усваивать некоторые витамины, в частности, витамин А. Эти причины приводят к ороговению кожи и появлению чешуек, между которыми происходит накопление аминокислот, служащих биологическим «цементом», скрепляющих кожные чешуйки и препятствующих их отшелушиванию и удалению.
Ихтиоз ламеллярный
Ихтиоз ламеллярный описан Зелигманном (E. Seligmann, 1841) под термином «эпидермальная десквамация новорожденных», название «ламеллярный ихтиоз» введено Грассом и Тороком (I. Grass, L. Torok, 1895). Наследуется аутосомно-рецессивно.
Патогистология: пролиферативный гиперкератоз, иногда паракератоз (см.), умеренный акантоз, гипертрофия сосочков дермы, увеличение количества сальных и потовых желез, периваскулярные инфильтраты. При электронно-микроскопическом исследовании — увеличение количества кератиносом в верхней части шиповатого слоя, плохо контурируемые тонофибриллы, большие кератогиалиновые гранулы; в эпидермисе увеличение цементирующего межклеточного вещества, большое количество митохондрий в зернистом слое. Гистохимическими исследованиями установлено увеличение содержания окислительных ферментов (кислой фосфатазы) в эпидермисе.
Клиническая картина. Заболевание проявляется при рождении в виде так наз. коллоидального плода. Рид (W. Reed, 1972) с соавт, утверждает, что коллоидальный плод может быть проявлением не только ламеллярного И., но и эпидермолитического И., а также И., сцепленного с X-хромосомой, синдрома Шегрена—Ларссона и др. Кожа ребенка при рождении полностью покрыта тонкой сухой желтовато-коричневатой пленкой, напоминающей коллодий. В части случаев эта пленка, просуществовав нек-рое время, превращается в крупные чешуйки (ламеллярная эксфолиация новорожденных) и еще в грудном возрасте полностью исчезает; кожа на протяжении всей жизни остается нормальной. В большинстве же случаев чешуйки, образующиеся из пленки, остаются на всю жизнь, кожа под ними ярко-красного цвета (эритродермия) — собственно ламеллярный И. (цветн. рис. 7—10), клин, картина к-рого совпадает с описанным ранее небуллезным типом ихтиозиформной эритродермии. Однако некоторые авторы высказывают сомнение в их полной идентичности.
Поражение кожи сплошное, причем изменение кожи в складках часто более выражено. Кожа лица красная, натянута, шелушится, волосистая часть головы покрыта обильными чешуйками. Наблюдается повышенная потливость. Волосы и ногти обычно растут быстро (гипердермотрофия), ногтевые пластины деформируются, утолщаются, развивается подногтевой кератоз, а также кератоз ладоней и подошв (цветн. рис. 11 и 12). Описаны случаи тотальной алопеции (см.). С возрастом эритродермия уменьшается, а гиперкератоз усиливается. Характерен врожденный двусторонний выворот век (см.), являющийся одним из диагностических признаков, к-рому нередко сопутствуют кератит (см.), лагофтальм (см.), светобоязнь (см.). Иногда наблюдаются аномалии зубов, умственная отсталость.
Терапия
Повышение выживаемости осуществляется за счет назначения системных ретиноидов, таких как “Ацитретин” и “Изотретиноин”, однако патологические изменения кожи сохраняются, что неблагоприятно влияет на качество жизни таких пациентов.
Кроме того, проводится системное интенсивное поддерживающее лечение с целью предотвращения инфекционных осложнений, поддержания электролитно-водного баланса и нормальной температуры, а также обеспечения нормального питания младенца.
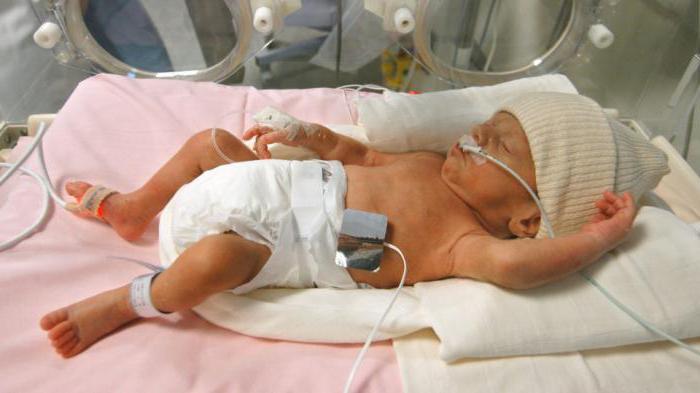
В случае легкого течения синдрома родителям рекомендуется поддержание температуры воздуха на уровне 20 градусов и тренировки вегетативной системы и сосудов ребенка, то есть постепенное адаптирование ребенка к холоду и теплу.
Профилактика
Основной профилактический метод – проведение предварительного медико-генетического консультирования, особенно если наследственный анамнез отягощен случаями ихтиоза.
При наличии высокого риска рождения больного ребенка в паре будущим родителям рекомендуют отказаться от планирования беременности.
Видео с YouTube по теме статьи:
Для предупреждения активизации патологических процессов на коже следует внимательно относится к появлениям изменений в ее состоянии, а также своевременно проходить обследование у дерматолога.
Тяжелые формы врожденного ихтиоза часто являются причиной смерти и детской инвалидности.
Генетическое консультирование – единственный способ профилактики врожденного ихтиоза. Необходимо планировать беременность в случае отягощенного анамнеза по данному заболеванию, то есть, если один и тем более оба родителя больны, либо кто-то из них является носителем мутации.
В этом случае рекомендуется отказ от беременности, но в любом случае окончательно решение принимает семья. Как вариант, парам предлагается ЭКО и усыновление.
Важно! Если в семье есть случаи заболевания ихтиозом, определение степени генетического риска является обязательным. Прогноз при ихтиозе практически всегда неблагоприятный. Дело в том, что даже при легкой форме заболевания отмечается присоединение системных патологий и прогрессирование нарушения обменных процессов, что приводит к развитию тяжелых осложнений
Дело в том, что даже при легкой форме заболевания отмечается присоединение системных патологий и прогрессирование нарушения обменных процессов, что приводит к развитию тяжелых осложнений
Прогноз при ихтиозе практически всегда неблагоприятный. Дело в том, что даже при легкой форме заболевания отмечается присоединение системных патологий и прогрессирование нарушения обменных процессов, что приводит к развитию тяжелых осложнений.
Носителем мутантного гена является мать ребенка, и проявится болезнь только в том случае, если родится мальчик. Людям, больным ихтиозом, стоит осознавать, что с большой вероятностью болезнь передастся их детям.
Существуют профилактические меры, которые помогут предотвратить обострение заболевания, уменьшат его проявления.
жить больным ихтиозом лучше в теплом влажном климате; если у родителей есть возможность перевезти ребенка в такие условия, ей лучше воспользоваться;
в помещении, где живет или постоянно находится больной, воздух должен быть постоянно увлажнен;
важно питание больного: его рацион должен содержать большое количество витаминов и минеральных веществ;
питание должно быть здоровым и правильным, лучше питаться отварной и приготовленной на пару пищей, отказаться от консервантов и фастфуда;
больному необходимо отказаться от курения и употребления алкоголя и наркотических веществ;
очень важно для предотвращения развития болезни психологическое состояние человека, ему следует избегать стрессов и депрессии, переутомления, важно получать больше положительных эмоций, проводить время с близкими людьми, заниматься тем, что приносит радость;
полезно ежегодное посещение лечебных курортов или санаториев. При положительном результате женщине будет рекомендовано прервать беременность
При положительном результате женщине будет рекомендовано прервать беременность.
В случаях, когда один из родителей является носителем кожного ихтиоза, вероятность унаследования его ребенком составляет 97%. И даже если болезнь не проявила себя сразу после рождения, это может произойти вплоть до 12-летнего возраста.
Поэтому при планировании беременности необходимо тщательное обследование, направленное на выявление риска генетических аномалий у родителей, которые впоследствии могут способствовать развитию данной болезни.
Однако постоянный уход за кожей, грамотное и своевременное лечение способны значительно его облегчить, сократить частоту обострений и, соответственно, продлить ремиссию.
Post Views: 852
Народная медицина в борьбе с ихтиозом
Не только традиционная медицина ищет различные пути для преодоления заболевания ихтиоз. Лечение народными средствами заключается в приготовлении мазей, кремов, настоек, ванн на основе целебных трав. Так, с этой целью используются рябина, посевной овес, пустырник, пижма, облепиха, подорожник, аралия и другие. Народные целители на протяжении длительного периода времени изобретали рецепты для борьбы с патологией под названием ихтиоз. Лечение, отзывы пациентов о котором более чем положительны, дает стойкий эффект и облегчение симптоматики, главное – правильно приготовить средство.
Так, например, для приготовления одного из средств понадобятся листья подорожника, корешки пырея ползучего, цветы пижмы, хвощ полевой, пустырник сердечный. Из растений готовят напиток и употребляют внутрь. Такое лекарство поможет улучшить состояние внутренних органов, повысить иммунитет, размягчить чешуйки на коже. С последней целью активно используют мази на основе прополиса, чистотела, меда и других даров природы.
Причины вульгарного ихтиоза и тип наследования
Непосредственная причина развития вульгарного ихтиоза – изменения в гене, который регулирует степень ороговения кожных клеток и передается из поколения в поколение.
Описываемое заболевание наследуется по аутосомно-доминантному типу. Это значит, что для его возникновения хватит одной мутантной аллели (формы гена, который контролирует какой-то один признак) в аутосоме (так называют парные неполовые хромосомы мужчин и женщин) в гетерозиготном состоянии. Остальные аллели (гены) могут быть нормальными, но даже при наличии одного «испорченного» гена он проявляется, так как является доминантным – то есть, способным «заглушить» действие нормальных генов.
Будучи патологией из разряда наследственных, вульгарный ихтиоз имеет ряд специфических признаков:
- проявляется в каждом поколении;
- риск его наследования равняется 50%;
- родственники, у которых прослеживается нормальный фенотип (иными словами, индивидуальные особенности, благодаря которым человек отличается от другого человека, хотя имеет тот же набор генов), не передают заболевание по наследству;
- гендерной зависимости в наследовании не выявлено – не имеет значение, ребенок получил «ущербный» ген от отца или от матери;
- выявлено, что порочные гены могут не только передаваться из поколения в поколение, но и появляться заново – это результат спонтанной мутации. Такая возможность особенно часто выявляется в возрасте после 40 лет.
Сам же мутировавший ген может быть очень разным по своему строению – этим объясняются разные клинические проявления вульгарного ихтиоза.
Обратите внимание
Если при передаче дефектного гена от предыдущего поколения в следующее предшествует «свежая» мутация, то клинические проявления становятся более тяжелыми.
Сам же механизм развития вульгарного ихтиоза изучен не до конца. Считается, что при этом заболевании мутация происходит в гене, который регулирует образование кератина. При «поломке» гена отмечаются:
- усиленная ломкость рогового слоя эпидермиса, что и выливается в эффект «кожи с чешуей»;
- изменения структуры кератина;
- нарушение прочности его молекул;
- нарушение их расположения.
«Чешуйчатая кожа» образуется не из-за того, что клетки размножаются быстрее, а из-за удерживания их в виде чешуек на поверхности кожи. Иными словами, в норме ороговевшие клетки быстро отшелушиваются, а при вульгарном ихтиозе долгое время остаются «прикрепленными» к коже.
Обратите внимание
При вульгарном ихтиозе «чешуя» на коже образуется не только из-за нарушений со стороны кератина. Выявлено, что у пациентов с этим заболеванием нарушается процесс образования белков кожи – это происходит из-за нарушения ферментативных реакций.
Также выделен ряд факторов, на фоне действия которых сбой упомянутых процессов наступает быстрее. Это:
- нарушения со стороны эндокринной системы;
- ухудшение иммунных показателей;
- сенсибилизация (повышенная чувствительность) кожи;
- ухудшение защитных свойств кожи (они проявляются не благодаря локальным иммунным реакциям, а ее особенностям).
Из эндокринных нарушений наибольшее значение в развитии вульгарного ихтиоза имеют патологии желез:
- половых;
- щитовидных;
- паращитовидных.
Нарушение резистентности у пациентов с вульгарным ихтиозом проявляется снижением иммунных показателей на местном и общем уровне – со стороны В- и Т-клеточного иммунитета.
Одна из особенностей описываемой патологии – отсутствие воспалительных явлений.
Выделяют несколько типов вульгарного ихтиоза. Данная градация базируется на степени сухости кожи и выраженности чешуйчатого шелушения. Типы описываемого заболевания бывают следующие:
- ксеродермия;
- простой ихтиоз;
- блестящий ихтиоз.
Ксеродермию еще называют абортивным вариантом вульгарного ихтиоза. Это наиболее легкий вид ихтиоза, при котором возникают:
- невыраженная сухость кожных покровов;
- отрубевидное шелушение на коже рук, ног и туловища.
Простой ихтиоз по клиническим проявлениям является средней степенью ихтиоза. При этом возникает пластинчатое шелушение большого числа чешуек, которые плотно скреплены с шершавой кожей.
При блестящем ихтиозе появляются скопления чешуек со следующими характеристиками:
- по строению – роговые;
- по виду поверхности – «лакированные»;
- по окраске – перламутрового оттенка;
- по расположению – формируют скопления. Сама кожа при этом тоже изменена – она сухая и напряженная.
Выделяют три типа блестящего ихтиоза:
- белый – при нем чешуйки имеют белый цвет;
- змеевидный – чешуйки скапливаются в виде лент, между которыми находятся глубокие борозды в коже;
- шиловидный – чешуйки массово скапливаются в виде шипов, которые очень похожи на иглы ежа. Это наиболее тяжелый вид вульгарного ихтиоза.
Ихтиоз плода
Ихтиоз плода (син.: плод арлекина, коллоидальный плод, злокачественная кератома) развивается на 4—5-м мес. беременности. Наследуется аутосомно-рецессивно.
Патогистология — пролиферативный гиперкератоз, акантоз, лимфоцитарные инфильтраты в сосочковом слое дермы.
Клиническая картина. Кожа новорожденного бывает покрыта роговым панцирем, состоящим из толстых роговых щитков серо-черного цвета, толщиной до 1 см, гладких или зазубренных, разделенных бороздами и трещинами. Губы малоподвижны, ротовое отверстие ребенка растянуто или настолько резко сужено, что едва проходимо зондом. Нос и ушные раковины деформированы, веки выворочены. Конечности уродливые (косорукость, косолапость, контрактуры), волосы и ногти отсутствуют или дистрофичны. У беременных часто бывают преждевременные роды; дети с И. могут быть мертворожденными, большинство же таких детей умирает через несколько часов или дней после рождения в результате присоединения вторичной инфекции, нарушения дыхания, сердечной и почечной недостаточности, неполноценности органов и систем.
Лечение ихтиоза
Цели лечения
- улучшение состояния кожи;
- повышение качества жизни пациента.
Общие замечания по терапии
Учитывая вариабельность клинических проявлений вульгарного ихтиоза, лечение назначается в соответствии со степенью выраженности клинических симптомов.
При легких формах заболевания возможно применение только наружной терапии и бальнеологических процедур.
При сочетании вульгарного ихтиоза и атопического дерматита не рекомендуется применение гликолевой кислоты, а также ванн с морской солью.
Показания к госпитализации
- ихтиоз плода;
- неэффективность амбулаторного лечения;
- вторичное инфицирование очагов поражения кожи.
Методы лечения ихтиоза:
Простой ихтиоз
Системная терапия
При выраженном шелушении и сухости кожи назначается ретинол 3500–6000 МЕ на кг массы тела в сутки
Наружная терапия
- Кератолитические средства: средства с содержанием 2–5%-10% мочевины , салициловой 2–5% , молочной 8% и гликолевой кислот
- Смягчающие и увлажняющие средства: крем с эргокальциферолом, мазь с ретинолом 0,5%, кремы по типу «масло в воде». Для мытья не следует пользоваться щелочным мылом.
Бальнеологическое лечение:
- Солевые ванны 35–38°С в концентрации 10 г/л хлорида натрия, с последующим втиранием в кожу 10% солевого крема на ланолине и рыбьем жире
- Ванны с морской солью, крахмалом (1–2 стакана крахмала на ванну), отрубями, содой, отваром ромашки (380 С),
- При санаторно-курортном лечении рекомендуются: сульфидные ванны – по умеренно-интенсивному режиму (0,1–0,4 г/л), 36–37°С; кислородные ванны под давлением 2,6кПа, (36°С).
- Общее ультрафиолетовое облучение
Ихтиоз, связанный с X-хромосомой.
Системная терапия:
- ретинол (D) 6000–8000 МЕ на кг массы тела в сутки, поддерживающая доза должна являться по возможности низкой. Можно проводить повторные курсы терапии ретинола пальмитатом через 3–4 месяца.
- Ацитретин 0,3–0,5 мг на кг массы тела в сутки перорально с постепенным снижением дозы вплоть до минимально эффективной.
Наружная терапия и бальнеологическое лечение аналогичны таковым при простом ихтиозе.
Пластинчатый ихтиоз.
Ацитретин 0,3–0,5 мг на кг массы тела в сутки перорально с последующим поддерживающим лечением с уменьшением дозы препарата в 2–3 раза. При отмене лечения рецидив возникает в среднем через 6 недель. Сочетание синтетических ретиноидов с фототерапией повышает эффективность лечения
Врожденная буллезная ихтиозиформная эритродермия.
Ацитретин 0,3–0,5 мг на кг массы тела в сутки перорально. Ароматические ретиноиды могут увеличивать хрупкость кожи, вследствие чего, возможно, увеличение буллезного компонента. Для ускорения заживления эрозий рекомендуется использовать местнодействующие средства, стимулирующие регенерацию.
Ихтиоз новорожденных.
Новорожденные нуждаются в интенсивной терапии в условиях инкубатора.
Необходима парентеральная коррекция водно-электролитного баланса, применение антибактериальных препаратов системного действия.
Тяжелые формы врожденного ихтиоза требуют назначения системной терапии. Для достижения эффекта необходимо начинать лечение в первые дни жизни ребенка. В комплекс терапевтических мероприятий входит назначение системных глюкокортикостероидных препаратов из расчета по преднизолону 2–5 мг на кг веса в сутки с постепенным снижением дозы до полной отмены.
Уход за кожей заключается в увлажнении, заживлении трещин и профилактике инфицирования. Применение кератолитиков и механическое удаление роговых наслоений не рекомендуют.
Требования к результатам лечения
- уменьшение выраженности шелушения и гиперкератоза;
- заживление эрозий и трещин;
- устранение вторичного инфицирования очагов поражения кожи.
Тактика при отсутствии эффекта от лечения
Индивидуальный подбор смягчающих и увлажняющих кожу средств
Профилактика ихтиоза
Методов профилактики не существует.
Следует ограничить контакт с аллергизирующими веществами бытовой химии – чистящими, моющими и косметическими средствами, контакт с шерстью животных и синтетическими материалами.
ЕСЛИ У ВАС ВОЗНИКЛИ ВОПРОСЫ ПО ДАННОМУ ЗАБОЛЕВАНИЮ, ТО СВЯЖИТЕСЬ С ВРАЧОМ ДЕРМАТОВЕНЕРОЛОГОМ АДАЕВЫМ Х.М:
INSTAGRAM @DERMATOLOG_9
« Предыдущая запись