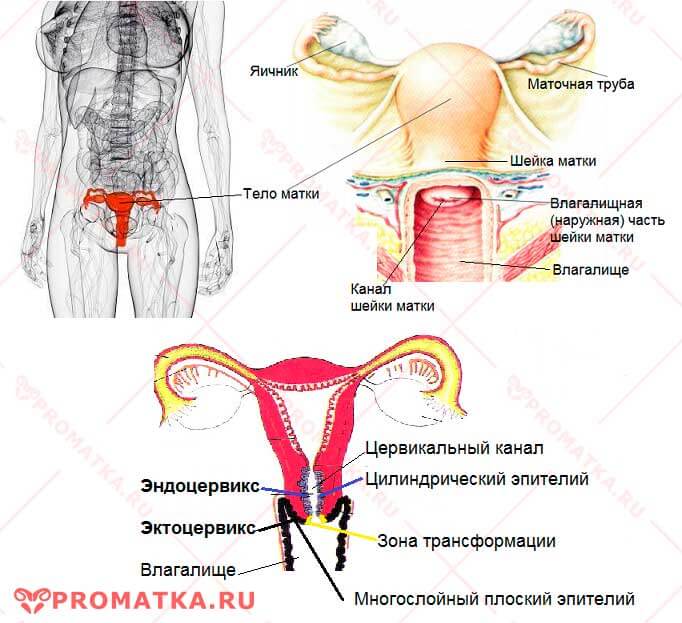
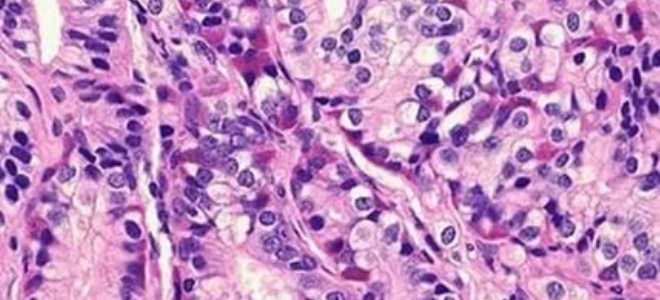
Рак ин ситу шейки матки
Содержание:
- Рак шейки матки: стадии и лечение
- Карцинома in situ молочной железы
- Разновидности и стадии рака шейки матки
- Роль профилактики в предупреждении рака шейки матки
- Стадии, выделяемые при прогрессировании рака шейки матки
- Возможности лечения
- Карцинома in situ пищевода
- Отличия от других форм рака шейки матки
- Формы рака in situ
- Лечение карциномы in situ молочных протоков
- Иммуногистохимические особенности, характерные для инвазивной крибриормной карциномы груди
- Причины возникновения
- Методы диагностики
- Карцинома in situ пищевода
- Лечение, рекомендованное при раке шейки матки
- Стадии карциномы
- Диагностика
Рак шейки матки: стадии и лечение
Стадия отражает степень, в которой распространилась болезнь.
- В нулевой стадии на поверхности шейки матки есть предраковые клетки
- При первой – опухоль в шейке матки, но может прорасти в матку, находящиеся рядом лимфоузлы
- При второй стадии – рак распространился за пределы шейки матки, на верхнюю часть влагалища
- При третьей – опухоль поразила нижнее влагалище, стенки таза, может блокировать мочеточники
- При четвертой стадии рак добрался до прямой кишки или мочевого пузыря, или отдаленных органов
На нулевой стадии онкологии обычно используется хирургия – в качестве единственного и самостоятельного терапевтического подхода. Предраковые клетки удаляются под местной анестезией.
Лечение рака шейки матки 2 стадии (и иногда 1-й) проводится комбинированно: облучение с хирургическим вмешательством. Лучевую терапию используют после операции, если врач считает, что в организме могут присутствовать раковые клетки. Облучение может также снизить риск возвращения опухоли.
При распространении рака за пределы шейки матки, как правило, хирургию уже не применяют. Лечение рака шейки матки 3 стадии требует более обширного лечения, которое обычно включает радиационную терапию либо комбинацию ее с химиотерапией.
На 4-й стадии рака применяются лучевую и паллиативная терапию.
Хирургическое лечение
Распространенный метод лечения рака шейки матки, когда злокачественные клетки находятся в пределах этого органа.
Существует три основных типа оперативного вмешательства при данном виде онкологии:
- Удаление шейки матки, окружающих ее тканей и верхней части влагалища. Но матка остается.
- Удаление шейки вместе с маткой. В зависимости от стадии заболевания могут потребоваться удаление яичников, маточных труб.
- Хирургическое лечение рака шейки матки. Во время вмешательства могут быть удалены шейка матки, яичники, влагалище, мочевой пузырь, матка, маточные трубы, прямая кишка.
- Рецидив болезни. Операция предлагается только тогда, когда рак вернулся.
Удаление рака шейки матки может сопровождаться радиационной терапией.
Химиотерапия
Способ лечения, когда используются специальные лекарства для уменьшения либо уничтожения рака. Лекарства могут быть таблетками или препаратами, которые вводятся в вены, а иногда сочетание и тех, и других.
Способ лечения опухоли шейки матки химиотерапией менее изучен. Чаще всего этот метод используют при злокачественном поражении органа либо в случае рецидива болезни, либо при опухоли с метастазами, проникшими в отдаленные участки тела.
Химиотерапия рака шейки матки направлена на облегчение течения болезни или замедление ее развития. Хотя ее можно назначать перорально, чаще всего все препараты, применяемые для лечения, вводятся внутривенно – или непосредственно в вену, или через тонкую трубочку, называемую катетером, который для облегчения инъекций временно вводится в большую вену.
Пациенткам с раком шейки матки часто назначают химиотерапию в сочетании с лучевой.
Лучевая терапия
Используются высокоэнергетические лучи (похожие на рентгеновские), чтобы убить рак.
На ранней стадии онкозаболевания может использоваться радиационная терапия – самостоятельно либо в сочетании с хирургией.
На поздних стадиях болезни лечение комбинируют – облучение объединяют с химиотерапией.
Лечение рака шейки матки лучевой терапией выполняется тремя методами:
- Дистанционно. Высокоэнергетический внешний луч извне направлен на новообразование в малом тазу. Наружное облучение с помощью дистанционной лучевой терапии проводится на протяжении от одного до полутора месяцев ежедневно. Длительность, терапевтическая методика зависят от очага опухоли, стадии рака, зоны распространения метастазов и др.
- Расположение рядом со злокачественным образованием (брахитерапия). Это контактная внутренняя радиационная терапия, при которой радиоактивный имплантат через влагалище вводится внутрь полости шейки поближе к опухоли и остается там на определенное время.
- Радиотерапия с модуляцией интенсивности. Такое химиолучевое комбинирование (лучевая + химиотерапия в низких дозах) используется при увеличенных лимфоузлах либо определенной форме новообразования в лечении местно-распространенной онкологии. Используют метод лечения и для предотвращения рецидива опухоли.
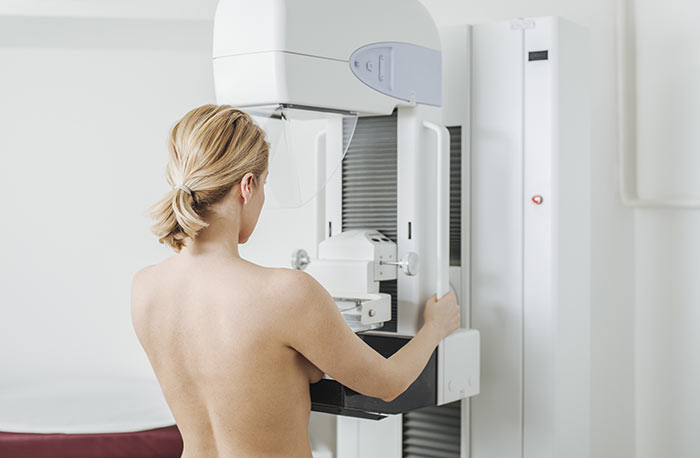
Карцинома in situ молочной железы
Тотальное маммографическое обследование женщин, начиная с 40-45 лет, позволяет обнаружить 0 степень заболевания, которая проявляется дуктальной (протоковой) или лобулярной (дольковой) неинвазивной карциномой. К сожалению, из двух сотен больных только у 3 процесс выявляют на 0 стадии.
Дольковая опухоль или LCIS не имеет клинических проявлений, даже маммографически визуализируется «скромно». Довольно часто у женщины может быть несколько очагов в разных участках молочной железы и даже в другой груди, и у одной-двух из сотни раковые клетки находят в ближайшем лимфатическом узле.
Оперативное лечение обязательно и лучше выполнить мастэктомию, в некоторых ситуациях целесообразно удаление обеих желез или при наличии гормональной зависимости клеток — проведение гормонотерапии тамоксифеном для профилактики рака во второй груди.
Протоковый рак in situ или DCIS может манифестировать выделениями из соска, в том числе с обильной примесью крови. Возможно наличие опухолевого образования и даже нескольких очагов у каждой третьей женщины. Выделен агрессивный гистологический вариант — низкодифференцированный DCIS, с высокой вероятностью с течением времени прогрессирующий в инвазивный рак. Лечение процесса хирургическое — от резекции до мастэктомии, частота рецидива после органосохранной операции доходит до 30%.
Разновидности и стадии рака шейки матки
Классификация рака шейки матки описывает несколько разновидностей.
В зависимости от вида эпителия выделяют две формы рака.
- Плоскоклеточный. Статистика утверждает, что эта форма диагностируется более чем в 80% случаев.
- Аденокарцинома. Эта патология встречается примерно в 15% случаев.
Наиболее популярна классификация, которая учитывает скорость роста и особенности прогрессирования рака шейки матки.
- Преинвазивный. Эта форма называется ин ситу или дисплазия шейки матки 3 степени. При CIN III происходит поражение всей толщины эпителия атипичными клетками, не прорастающими в строму. При раке ин ситу не наблюдается метастазов и характерных признаков. В связи с чем разновидность ин ситу из общепринятой классификации можно определить только посредством специальной диагностики. При отсутствии адекватного и своевременного лечения рак ин ситу прогрессирует и становится микроинвазивным. Со временем появляются метастазы, и вид ин ситу развивается в злокачественную опухоль, которая называется метастазирующим раком.
- Микроинвазивный. Разновидность развивается из рака ин ситу и по классификации соответствует стадии I А. В отличие от вида ин ситу, наблюдается прорастание атипичных клеток в строму не более чем на полсантиметра. Микроинвазивный рак шейки матки не является агрессивным и метастазирующим. К тому же он достаточно успешно поддаётся лечению.
- Экзофитный. Злокачественное образование напоминает по виду цветную капусту и растёт в просвет влагалища. По статистике, эта патология является самой часто встречающейся и диагностируемой опухолью.
- Эндофитный. Онкологический процесс наблюдается в цервикальном канале. Новообразование похоже на язву, прорастающую в матку.
Роль профилактики в предупреждении рака шейки матки
Среди методов профилактики можно выделить:
- отказ от курения;
- стремление к моногамному образу половой жизни;
- использование барьерных методов контрацепции.
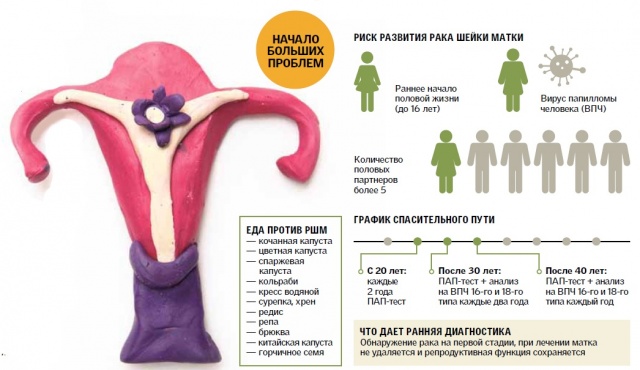
Основным способом профилактики в современной гинекологии является вакцинация. Препараты для трёхкратного введения разработаны с целью выработки иммунитета против высокоонкогенных типов ВПЧ, которые вызывают процессы клеточных мутаций. Вакцина рекомендована для представительниц от девяти до сорока пяти лет.
Существует также статистика, которая позволяет утверждать, что около трети случаев онкологии имеет невирусную этиологию. В связи с этим женщинам необходимо регулярно посещать врача и проходить необходимое обследование.
Стадии, выделяемые при прогрессировании рака шейки матки
Рак шейки матки характеризуется несколькими стадиями.
- На этом этапе злокачественное образование не распространяется за область шейки матки. Первая стадия подразделяется на 2 подвида в зависимости от объёмов опухоли:
- А – проникновение в эпителий не превышает полсантиметра;
- В – патологический процесс распространяется на глубину, превышающую полсантиметра.
- Новообразование выходит за область шеечной части матки.
- Согласно классификации, опухоль диагностируется в тазовых стенках, а также внизу влагалища.
- Наблюдается прорастание образования в стенки мочевого пузыря или прямой кишки.
Эта классификация не охватывает рак ин ситу. Связано это с тем, что злокачественная опухоль ин ситу объединена в классификации с дисплазией шейки матки 3 степени. Тактика лечения этой патологии и рака ин ситу полностью совпадает.
Возможности лечения
Чаще всего предопухолевые изменения можно выявить при патологии следующих органов:
- цервикальный канал и шейка матки;
- эндометрий;
- молочная железа;
- легочная ткань;
- гортань и полость рта;
- мочевой пузырь;
- кожа.
В любых доступных для визуального (обычного или эндоскопического) осмотра органах врач сможет выявить микрокарциному, но только при своевременном обращении к доктору. Подтвердив диагноз цитологическим или гистологическим исследованием, онколог назначит следующие виды терапии:
- Гормонотерапия (при патологии эндометрия);
- Органосохраняющая операция (конизация шейки матки, секторальная резекция);
- Удаление пораженного органа (например, тотальная гистерэктомия).
Выбор метода лечения всегда индивидуален и подбирается для каждого пациента с учетом онконастороженности, наличия факторов риска и вероятности быстрого опухолевого роста.
Карцинома in situ пищевода
Предраковым процессом в пищеводе считается осложнение хронического заброса желудочного сока — гастроэзофагеальной болезни, так называемый пищевод Баррета, сопровождающийся частичной заменой клеток пищеводной слизистой на желудочные —метаплазией. По наблюдениям, у пациентов с метаплазией слизистой нижнего отдела пищевода чаще возникает аденокарцинома.
В слизистой оболочке пищевода даже хорошему специалисту непросто «на глаз» определить морфологию патологического состояния, поэтому в классификации их обозначают вместе как «Tis карцинома in situ/дисплазия высокой степени». При морфологическом исследовании это может оказаться и дисплазией, и внутриклеточным раком и сразу обеими процессами.
Обычно онкологи считают внутриэпительные скопления злокачественных клеток ранним раком пищевода, для лечения которого достаточно эндоскопической резекции в пределах слизистой или подслизистого слоя.
Отличия от других форм рака шейки матки
Этот термин применим только в том случае, когда само злокачественное образование происходит из тканей эпителия молочной железы и мочевыводящих тканей. Если присутствует поражение других тканей – этот термин применят недопустимо.
Такая карцинома – настоящая надежда для онкологов во всем мире. Если врачи научатся определять каждую форму рака на столь ранней стадии – это будет означать абсолютную победу над болезнью.
Сама карцинома in situ характеризуется появлением атипичных клеток. В –первую очередь обнаруживается измененный порядок расположения самих клеток, которые должны лежать ровными слоями. Сами клетки внутри пластов также изменяются. Они теряют правильную полярность. Наблюдается деформация или смещение ядра клетки.
Изменяется обмен веществ в клетке, отношения ядра и органоидов. Изменения затрагивают и цитоплазму. Этот измененный эпителий и является самой опухолью. Впоследствии он может внедриться в железистый слой.
Формы рака in situ
Преинвазивный рак шейки матки принято подразделять на три формы.
- Плоскоклеточный рак ин ситу. Данную конфигурацию обнаруживают во влагалищной доле шейки. Берет свое начало из многослойного плоского эпителия. При этой форме наблюдается ороговение некоторых клеток либо целой группы клеток. Свободно от формы, наблюдается атипия клеток, большая численность патологических митозов.
- Резервногенный. Название говорит об источнике развития рака. Это резервные клетки. Именно в них начинает созревать in situ. Находятся данные клетки в эндоцервиксе. Это рак разнородной структуры, который, очень часто, сложно отличить от плоскоклеточного рака, так как может появляться в плоском эпителии. Все же есть определенные отличительные особенности. Клетки имеют форму пучков с вытянутой формой ядер. При этой конфигурации рака ин ситу в цитоплазме находят слизистые проявления.
- Железистая карцинома in situ. Довольно редкая форма. Замечают, в основном, на почве аденоматоза. Появляется в призматическом эпителии. Клетки этого рака округлые, вытянутые и зачастую очень уродливы на вид.
Лечение карциномы in situ молочных протоков
При лечении внутрипротоковой карциномы in situ часто используется хирургический подход
В случае с карциномой in situ молочных протоков медицинская команда обычно обсуждает возможные терапевтические шаги с пациенткой. На принятие окончательного решения влияет место расположения раковых клеток в груди женщины.
Один из возможных вариантов лечения — органосохраняющая или щадящая операция, во время которой хирург удаляет раковые клетки и некоторый участок здоровой ткани груди, который окружает опухоль.
В некоторых случаях врач также удаляет лимфатические узлы. Он также может порекомендовать последующую лучевую (радиационную) терапию, чтобы снизить вероятность рецидивов, то есть возвращения раковых клеток в ткани груди.
Если участок, поражённый внутрипротоковой карциномой in situ большой, врач может порекомендовать мастэктомию, то есть хирургическую процедуру, предполагающую полное удаление груди.
Лечение плоскоклеточной карциномы in situ или болезни Боуэна
Врачи обычно рекомендуют удалять предраковые клетки при наличии у пациента данного типа карциномы in situ. В некоторых случаях они могут посоветовать радиационную терапию для снижения риска рецидивов.
Иммуногистохимические особенности, характерные для инвазивной крибриормной карциномы груди
Резекционные образцы фиксируют в 10% нейтральном формалине с последующей обычной дегидратацией и встраиванием парафина. Толщина каждого образца составляет 4 мкм. Выполняется окрашивание гематоксилином и эозином (H&E), затем проводится иммуногистохимия. Используемые антитела включают ER, PR, HER-2, Ki-67, Кальпонин, p63, CK5/6, CD10, E-кадгерин, p120, p53, CD56, CgA, Syn.
Инвазивная крибриформная карцинома молочной железы имеет тенденцию быть положительной по рецепторам эстрогена почти в 100% случаев, а рецепторам прогестерона почти в 70%. Заметной разницы в статусе рецепторов гормонов при чистом и смешанном типах решетчатой карциномы молочной железы не установлено. Рецептор эстрогена (ER) и рецептор прогестерона (PR) являются важными маркерами для направления терапии и определения прогноза.
Амплификация рецептора 2 эпидермального фактора роста человека (HER-2) выявляется крайне редко. Статус Her2neu можно определить с помощью иммуногистохимии или методики FISH.
Иммуногистохимическое исследование при раке молочной железы
Учитывая положительные характеристики рецепторов PR, ER и отрицательные HER-2, крибриформные опухоли молочной железы относятся к люминальным.
На иммуногистохимических пятнах обычно отсутствуют миоэпителиальные клетки. Окрашивание также показывает, что решетчатые пространства не содержат материала базальной мембраны. Это говорит о том, что решетчатые опухолевые клетки имеют тенденцию не дифференцироваться в базалоидные клетки или лактирующий эпителий молочных желез.
Иммуногистохимическая диагностика инвазивного решетчатого рака молочной железы иногда основана на отрицательном иммуноцитохимическом окрашивании на ламинин, а также на ультраструктурных доказательствах дифференцировки просвета клетками, выстилающими кистозные пространства. По сути, это средство различения инвазивной крибриформной карциномы груди и аденоидно-кистозной карциномы груди. Отрицательное окрашивание ламинином предполагает отсутствие базальной пластинки вокруг островков опухолевых клеток и внутри кистоподобных пространств опухоли, что будет контрастировать с сильным положительным окрашиванием, наблюдаемым при аденоидно-кистозном раке молочной железы.
Если иммуногистохимическое окрашивание выявляет присутствие миоэпителиальных клеток, это может указывать на природу опухоли «in situ», а их отсутствие предполагает инвазивный контекст. Белковые красители, такие как кальпонин, p63 и тяжелая цепь гладкомышечного миозина, являются полезными маркерами для определения присутствия миоэпителиальных клеток в крибриформных карциномах молочной железы.
При анализе инвазивной крибриформной карциномы для миоэпителиальных клеток используются различные маркеры:
| Маркер | Чувствительность | Специфичность |
| Кальпонин | Превосходная | Очень хорошая |
| р63 | Превосходная | Превосходная |
| CD10 | Хорошая | Хорошая |
| Цитокератин с высоким молекулярным весом | Очень хорошая | Низкая |
| Маспин | Хорошая | Низкая |
| S100 | Хорошая | Очень низкая |
| Актин | Хорошая | Очень низкая |
E-кадгерин, по-видимому, является чувствительным маркером протоковой дифференцировки по сравнению с дольковой дифференцировкой, но его полезность при пограничных поражениях в настоящее время неизвестна.
Часто индекс маркировки Ki67 для инвазивных решетчатых карцином груди очень низкий. Этого можно ожидать при раке молочной железы «низкой степени», таком как чисто инвазивная решетчатая карцинома молочной железы. По результатам одного из исследований, индекс пролиферации Ki-67 находился в диапазоне от 2% до 20%, среди которых 58% (7/12) случаев имели ki67≤14%, а 42% (5/12) случаев имели Ki67>14%.
Ki-67 представляет собой ядерный антиген, который связан с потенциалом роста многих раковых опухолей и является маркером пролиферации, экспрессируемым только в циклических клетках. Как следствие, количественная оценка окрашивания Ki-67 на залитых парафином срезах опухоли молочной железы может дать довольно точную оценку индекса пролиферации отдельной опухоли рака молочной железы.
Чтобы исключить нейроэндокринную дифференцировку, проводят тестирование на наличие нейроэндокринных маркеров, таких как CD56, CgA и Syn, все результаты являются отрицательными.
Причины возникновения
Точно сказать, отчего возникает патология, до сих пор невозможно. Считают, что изменения отдельных генов (мутации) вызывают нарушение функции клеток. Иногда мутации возникают естественным способов, когда ДНК реплицируется во время деления клеток. Есть факторы окружающей среды, которые могут повреждать ДНК и повышать вероятность рака in situ:
- вещества, которые содержатся в табачном дыме
- ионизирующая радиация
- ультрафиолетовые лучи.
Также есть химические вещества, которые считают канцерогенами, провоцирующими развитие опухолей. Не обязательно, что после контакта с веществом возникнет рак, это зависит от времени воздействия и индивидуальных особенностей человека. Опасными считают, например:
- мышьяк
- асбест
- бензол
- бензидин
- бериллий
- каменноугольную смолу и сажу
- кристаллический кремнезем
- оксид этилена
- формальдегид.
Методы диагностики
Своевременная диагностика — залог успешной борьбы с онкологией. Учитывая скудную симптоматику метоплазий и начальных этапов патологии, установить диагноз удается только во время медицинского обследования.
Всем женщинам рекомендуется ежегодно посещать гинеколога. Для диагностирования карциномы необходимо провести инструментальное исследование и осмотр шейки матки при помощи зеркал. Тщательный осмотр ее поверхности позволит заметить любые изменения. Для дифференциальной диагностики эффективными являются следующие варианты исследования:
- кольпоскопия — изучение эпителия под микроскопом. Чтобы выявить атипичные клетки врач, обрабатывает поверхность 2-3% раствором Люголя. В норме здоровый эпителий окрасится в темно-бурый цвет. Измененные клетки не окрасятся;
- обработка эпителия 3% уксусной кислотой для определения реакции сосудов. При опухолевом процессе они не суживаются. Внешне они видоизменены, значительно расширены;
- проба Хробака — надавливание на подозрительный участок пуговчатым зондом. Легкое проникновение в очаг из-за их распада — признак патологии;
- цитологические исследование — гистологическое изучение взятых образцов с цервикального канала и влагалища;
- биопсия — взятие материала с подозрительного участка и исследование его под микроскопом;
- осмотр поверхности ШМ — обнаруживается гипертрофия эпителия, отек стенок влагалища, изъязвления;
- исследование крови на ПВЧ и герпес;
- анализ крови на ВИЧ инфекцию;
- выявление ЗППП.
Также врач собирает анамнез жизни пациента, который включает в себя информацию о количестве беременностей, абортов, родов. Возраст начала половой жизни, количество партнеров, методы контрацепции — важные факторы для развития болезни. Обязательно уточняется семейный анамнез для выявления генетической предрасположенности.
Карцинома in situ пищевода
Предраковым процессом в пищеводе считается осложнение хронического заброса желудочного сока — гастроэзофагеальной болезни, так называемый пищевод Баррета, сопровождающийся частичной заменой клеток пищеводной слизистой на желудочные —метаплазией. По наблюдениям, у пациентов с метаплазией слизистой нижнего отдела пищевода чаще возникает аденокарцинома.
В слизистой оболочке пищевода даже хорошему специалисту непросто «на глаз» определить морфологию патологического состояния, поэтому в классификации их обозначают вместе как «Tis карцинома in situ/дисплазия высокой степени». При морфологическом исследовании это может оказаться и дисплазией, и внутриклеточным раком и сразу обеими процессами.
Обычно онкологи считают внутриэпительные скопления злокачественных клеток ранним раком пищевода, для лечения которого достаточно эндоскопической резекции в пределах слизистой или подслизистого слоя.
Лечение, рекомендованное при раке шейки матки
Любая разновидность злокачественного новообразования, включённого в классификацию, является достаточно агрессивной онкологией. По статистике рак шейки матки уже при втором этапе может давать метастазы.
В современной гинекологии применяются разные тактики, способные полностью вылечить патологию. Если рак шейки матки диагностирован в начале заболевания, существует возможность сохранения шейки и тела матки. В таком случае детородная функция не нарушается.
Выбор лечебной тактики зависит от результатов гистологии и стадии рака из общепринятой классификации.
Основу лечения любого онкологического заболевания, включая рак ин ситу, составляют хирургические тактики.
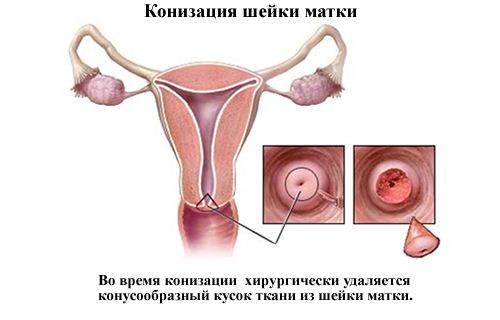
Конизация. Этот вид вмешательства применяется при неинвазивном образовании и форме ин ситу. Операция означает ампутацию шеечной части в виде конуса. Хирургическое лечение выполняется под общим наркозом или эпидуральной анестезией. При незначительной степени дисплазии тактика обычно не применяется из-за риска возможных осложнений при беременности и родоразрешении. При форме рака ин ситу такая манипуляция преследует две цели:
- удаление патологического участка;
- возможность забора материала для дальнейшего гистологического исследования.
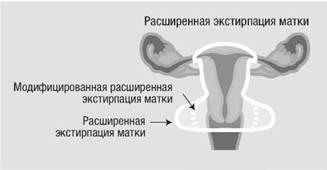
Экстирпация матки расширенного характера. По статистике, это самый распространённый вид вмешательства, который подразумевает удаление мышечного органа с окружающими тканями. При микроинвазивной разновидности или раке первой стадии проводится ампутация только шейки матки. Это даёт возможность женщине осуществить детородную функцию в будущем.
- Лучевая тактика. При раке шейки матки любой разновидности из классификации рекомендовано облучение. Лечение является своеобразным дополнением к хирургической манипуляции, если речь идёт о начале болезни. На последних стадиях этот метод составляет основу терапии. Облучение может сопровождаться некоторыми осложнениями, которые не представляют опасность.
- Химиотерапия. Медикаментозные препараты этой группы применяются нечасто и в качестве сопутствующей терапии. После проведённого лечения пациентка пожизненно наблюдается у специалиста-онкогинеколога.
По статистике, случаи диагностики рака шейки матки ин ситу встречаются редко. Изменение гормонального фона и ослабление иммунитета создают условия для прогрессирования онкологии. В связи с этим беременность первого триместра обычно прерывают, чтобы провести адекватное лечение. При выявлении злокачественного процесса в конце второго триместра беременности, врачи проводят выжидательную тактику. По достижении 32 недель осуществляется родоразрешение и одновременное хирургическое лечение.
При обнаружении рака шейки матки на первой стадии процент выживаемости составляет практически сто процентов. Вторая стадия также имеет достаточно благоприятный прогноз. В то время как на третьей и четвёртой стадии риск летального исхода достаточно высок.
Стадии карциномы
В зависимости от тяжести течения, локализации процесса и объема поражений, ее делят на 5 стадий. Начальной принято считать рак на месте — стадия 0.
На первой стадии порок локально ограничен без распространения. В зависимости от глубины поражения выделяют такие этапы:
- Iа1 — глубина до 3мм. Метастазы диагностируются у менее 1% больных;
- Iа2 — глубина от 3 до 5 мм. Метастазы у 4-8% пациенток;
- Ib — глубина более 5мм.
Этот период характеризуется высоким процентом излечения — более 85%.
Вторая характеризуется распространением злокачественных структур за пределы первичного очага. Опухолевый процесс вначале обнаруживается во влагалище и теле. После поражаются ткани, прилежащие к стенкам таза, без поражения костной массы. Происходит сдавливание нервных окончаний, сосудов и мочевыводящей системы. Высока вероятность излечения, но сохранение орган уже невозможно. Возможность выздоровления более 75%.
На третьей стадии продолжается метастазирование. Отмечается поражение влагалища, мочевыделительных органов. Часто поражаются лимфатические узлы. Происходит нарастание симптоматики, ухудшение самочувствия. Наблюдается распад пораженного участка. Патология обнаруживается только в малом тазу. Выживаемость в течение 5 лет без рецидивов — 40%
Четвертая стадия — самая тяжелая и неблагоприятная. Метастазы обнаруживаются за пределами малого таза.
- Стадия Va характеризуется поражением мочевого пузыря и/или прямой кишки.
- На ст.Vb метастазы обнаруживаются в печени, почках, легких, желудке, лимфоузлах. Отмечается значительное ухудшение самочувствия. Происходит интоксикация организма продуктами распада и продуцируемыми токсическими веществами. Крайне тяжело поддается терапии. Выживаемость на протяжении 5 лет возможна у менее 5% пациентов.
Полезное видео по теме:
Диагностика
При проведении первичного осмотра преинвазивный рак шейки матки почти невозможно установить. Требуются дополнительные методы диагностики.
- Анализ на цитологию делают всем женщинам, которые обратились с какими-либо жалобами или изменениями. С его помощью благополучно выявляют раковые процессы. Данный синтез показывает малейшие изменения в клетках.
- Кольпоскопия. Рассмотрение шейки матки с помощью особого аппарата. Доктор, как через микроскоп, осматривает шейку и устанавливает, есть ли какие-либо изменения в ней.
- Биопсия. Берется кусочек измененного эпителия для исследования его на гистологию. Этот анализ показывает, на самом ли деле развивается рак, и если да, то на сколько.
- ВПЧ. Анализ на присутствие патогенных штаммов папилломавируса человека. Он приводит к раку.
- Онокмаркеры – это специальные вещества, которые обнаруживают в крови женщины. Они указывают точно, есть ли онкология в организме. Это касается и карциномы in situ.
- Другие диагностические методы. Дополнительно женщине могут назначить МРТ, УЗИ, рентген, дополнительные диагностики крови и мочи.
После благополучной диагностики и установления диагноза приступают к лечению. Карцинома in situ лечится немного легче, чем остальные этапы рака. Чем ее лечат?
Если женщина находится в возрасте до 50 лет, то производят удаление пораженного участка шейки матки. Это предотвращает развитие рака в будущем. Этот процесс называется конизация. Удаляется до 1 см шейки. Пациентку предупреждают обо всех последствиях операции, после чего она дает согласие на процедуру.
Если пациентка старше 50 лет, то производят полное удаления матки вместе с придатками без применения облучения.
Но что, если карциному in situ обнаружили у молодой женщины, либо, даже, у беременной? В этом случае применяют консервативные методы лечения. Определяют причину данного явления:
Лечение направлено на устранение причины.
В первом случае назначают гормональную терапию с применение схемы приема ОК. Прием препаратов назначают на 3-6 месяцев, основываясь на индивидуальные особенности.
Если причиной in situ стал ВПЧ, назначают следующие препараты:
- Цитологические: Подофиллин, Кондилин.
- Химические: Ферезол, Солкодерм.
- Препараты для восстановления иммунитета: Интерферон, Альфаферон, Циклоферон.
После устранение причины, следствие (карцинома латентная) уходит.