Иппп-12 (комплекс анализов методом пцр на 12 половых инфекций)
Содержание:
Лечение
Лечение ИППП подразумевает индивидуальный и комплексный подход к каждому пациенту. Основные методы лечения включают следующие виды терапии:
- антибактериальную;
- иммуностимулирующую;
- противовирусную;
- физиотерапию;
- витаминотерапию.
Эффективное лечение невозможно без сочетания нескольких его видов. Оно должно быть направлено на коррекцию состояния всего организма, а не только половых органов. Местное лечение дает только кратковременный результат и, как правило, не избавляет от инфекции на 100%.
Стойкого терапевтического эффекта можно добиться с помощью комплексной медикаментозной терапии. При этом назначаются местные антибактериальные средства (свечи, кремы, гели или мази) и пероральные лекарственные препараты для приема внутрь. Иногда могут понадобиться инвазивные методы лечения — инъекции или капельницы.
Перед тем, как принимать какие либо лекарства, необходимо сдать анализы на восприимчивость к антибиотикам. Современная фармакология предлагает огромный выбор антибиотиков против ИППП разной формы выпуска и ценовой категории. Но не все они одинаково эффективны — подбирать препараты необходимо исходя с индивидуальных факторов. Поэтому категорически нельзя заниматься самолечением.
Правильно подобранное лечение антибиотиками и противовирусными препаратами длится от 7 до 10 дней. В случае, когда заболевание принимает хроническую форму, терапия продлевается до 21 дня. Как правило, на время лечения больному показан половой покой. Иногда может назначаться повторный курс терапии, но схема лечения изменяется.
Обязательно необходимо лечение обоих партнеров, иначе повторного заражения не избежать. Не стоит стесняться венерических заболеваний — заразиться ими легко и в группе риска находиться каждый человек, живущий половой жизнью. Главный метод профилактики — доверительные сексуальные отношения, отказ от беспорядочной половой жизни и применение средств барьерной контрацепции. Даже после полного излечения, необходимо сдать контрольный мазок и проходить регулярные обследования.
Диагностика
Обследование женщин на ИППП включает следующее:
Опрос. Врач собирает анамнез заболевания, спрашивает о жалобах, симптомах, их выраженности и давности проявления. В большинстве случаев к специалисту обращаются уже пациенты, у которых имеются разного рода признаки (эрозии, язвы, сыпь) на кожных покровах и слизистых половых органов (резкая боль при мочеиспускании, зуд, жжение)
Также важно выяснить была ли ранее женщина инфицирована венерическими заболеваниями, количество незащищенных сексуальных контактов и применяемые методы контрацепции. Женщине проводят стандартный гинекологический осмотр, объясняют, как сдавать анализы, мужчине – урологический, во время которых врач обнаруживает характерные симптомы ИППП
В случае необходимости назначают консультацию дерматовенеролога.
Лабораторные исследования. Они являются подтверждением предполагаемого диагноза. Анализ на ИППП у женщин предусматривает исследование крови и биологических жидкостей.
Список анализов на ИППП:
- Мазок на микрофлору. Специальным зондом у женщины берут образец выделений из 3-х точек полового канала. Далее материал помещают на стекло, окрашивают специальной кислотной средой для подробного изучения состава секреции и внимательно изучают под микроскопом. Таким методом выявляется возбудитель грибкового и бактериального происхождения. Вирусы при помощи мазка с гениталий не определяются.
- Посев выделений. Процедура посева проводится в бактериологической лаборатории, она занимает много времени (около недели). Результат данного обследования безошибочно указывает на наличие какого-либо заболевания.
- ПЦР (полимеразная цепная реакция). Один из самых информативных анализов, который позволяет точно подтвердить предварительный диагноз. Чтобы его выполнить либо сдать тест на ДНК-возбудителя берется образец выделений из половых каналов или мочи. Длительность исследования подобным методом не превышает двое суток, точность анализа составляет до 95%.
- ИФА – расшифровка (иммуноферментный анализ). Если у женщины есть гнойное воспаление, специалисты назначают делать ИФА. Изучению подвергается образец выделений, взятый из влагалища. Исследование проводится довольно быстро, его результат готов уже спустя 5-6 часов после взятия пробы.
- Анализ крови. Для определения специфических антител назначают анализ венозной крови. Цель такого исследования – установить, произойдет ли ответ иммунитета на наличие определенного возбудителя. Данный метод эффективен в случае, когда нужно подтвердить диагноз вирусного происхождения (генитальный герпес, ВИЧ) и сифилис. Метод не применяют для диагностики бактериальных инфекций, включая хламидиоз.
Помимо перечисленных анализов, венеролог назначает клиническое и биохимическое исследование крови, которое позволяет выявить повышение СОЭ и лейкоцитоз. Не все венерические инфекции у женщин поддаются лечению, к примеру, папилломавирусную инфекцию и генитальный герпес удается только купировать.
Необходимость длительного лечения данных заболеваний и широкий спектр осложнений должны стать мотивацией для своевременного обращения к доктору.
Список анализов на венерические заболевания
Венерические заболевания половых органов выявляются в основном в мазках.
Их берут из места предполагаемой локализации возбудителя.
То есть, оттуда, где есть выделения, покраснение и т.д.
Учитываются также данные анамнеза.
Например, если пациент сообщает об оральном или анальном сексе, мазки берутся изо рта и ануса.
Берут их разными способами.
Иногда достаточно одного только отделяемого.
В иных случаях требуется взятие соскоба.
Это необходимо для выявления бактерий с внутриклеточным паразитированием или вирусов.
Предпочтение всегда отдается прямым методам диагностики.
Список анализов на венерические заболевания:
- микроскопия;
- ПЦР;
- посев;
- серологические тесты.
Микроскопический метод самый простой, быстрый и недорогой.
Но он не всегда информативный.
Мазки берутся уретральные, вагинальные и цервикальные.
Они окрашиваются и изучаются под микроскопом.
Особенности исследования:
- выявить можно не всех микроорганизмов, а лишь некоторых (гонококк, трихомонада, кандида);
- болезнь может быть обнаружена только при наличии большого количества возбудителей, то есть, при явно выраженных симптомах;
- гонококки обнаруживаются в основном у мужчин в уретре (в других мазках, а также у женщин шансы обнаружить этих бактерий намного меньше);
- трихомонады обнаруживаются только в нативных мазках, чаще всего из влагалища (выявить в другом клиническом материала, а также у мужчин, удается редко).
Для микроскопии нецелесообразно использовать мазки изо рта и ануса.
Там живет слишком много бактерий, которые с виду напоминают возбудителей венерических заболеваний, но на самом деле таковыми не являются.
Самым точным, и в то же время быстрым методом диагностики остается ПЦР.
Этот метод является основным в венерологии.
Он позволяет обнаружить любых возбудителей, в том числе вирусов.
Одновременно можно обследоваться сразу на все инфекции, и получить результаты на следующий день.
Метод основан на выявлении специфического участка ДНК в клиническом материале.
При необходимости возможно получение количественных показателей.
Метод очень чувствительный.
Он обнаруживает даже ДНК погибших бактерий, поэтому неправильная подготовка в меньшей степени искажает результаты, чем при других тестах.
ПЦР обнаруживает бессимптомные формы инфекций, когда количество бактерий или вирусов в урогенитальном тракте минимальное.
Иногда венерические заболевания полового члена диагностируют культуральным методом.
Преимущества этого исследования:
- 100% специфичность (нет риска получения ложноположительного результата);
- возможность оценки чувствительности выделенного возбудителя к антибиотикам.
Недостатки:
- дороже стоит;
- занимает несколько дней;
- меньше чувствительности;
- не используется в диагностике вирусных венерических заболеваний;
- нельзя выявить микоплазму гениталиум;
- часто дает ложноотрицательные результаты при хламидиозе.
Несмотря на многочисленные недостатки, иногда культуральное исследование незаменимо.
Оно особенно требуется пациентам с хроническими формами урогенитальных инфекций, которые долго и безуспешно лечились.
Посев позволяет оценить чувствительность патогена к разным препаратам и назначить тот из них, который с высокой вероятностью приведет к эрадикации возбудителя.
Диагностика
Возбудителей, которые входят в группу ИППП, достаточно много. Современная медицина предлагает немало методов диагностики, с помощью которых можно их обнаружить и назначить эффективную схему лечения. Условно их можно разделить на несколько групп:
- микроскопические методы;
- анализы крови;
- культуральные методы или посевы;
- ДНК-диагностика.
После обнаружения симптомов, которые указывают на наличие половой инфекции, необходимо сразу же обратиться к врачу. Женщины должны записаться на прием к гинекологу, пациенты мужского пола — к урологу. Если есть явные признаки венерической болезни (шанкры или другие высыпания на половых органах), нужно отправиться к врачу-венерологу.
Невзирая на обширный выбор методов диагностики, точного лабораторного метода пока не существует. При подозрении на ИППП нельзя обойтись одним методом — чаще всего их используют в комплексе для наиболее достоверного результата. Нередко диагностика занимает немало времени со стороны пациента.
Первое, что должен сделать человек, которого беспокоят симптомы половой инфекции — сдать мазок на микрофлору. Это стандартная процедура, которая также проводится при плановом осмотре у гинеколога или уролога. У мужчин мазок берется из мочеиспускательного канала, у женщин — из влагалища и уретры.
К самым простым методам относится также бактериальный посев. Врач берет на анализ определенное количество секрета половых органов. Взятый материал помещается в питательную среду, которая способствует быстрому размножению бактерий: как «правильных», так и болезнетворных.
Кроме микробиологического анализа при необходимости назначается иммуноферментный анализ (ИФА). С его помощью можно выявить антитела, с помощью которых организм борется с ИППП. При некоторых заболеваниях, которые поражают весь организм (сифилис, ВИЧ), проводится анализ крови (определение ВИЧ и реакция Вассермана).
Наиболее точный метод диагностики — ПЦР (полимеразная цепная реакция). Он позволяет выявить скрытые заболевания, характеризующиеся бессимптомным течением. Инфекция обнаруживается с помощью анализа ДНК. Этот метод эффективен при подозрении на ВПЧ и другие заболевания, которые длительное время могут находиться в организме в «спящем» состоянии.
Кроме обследования узкопрофильных специалистов, больным ИППП иногда может понадобиться помощь других врачей. Некоторые заболевания поражают не только мочеполовую систему, но и другие органы. Это касается таких инфекций как:
- ВИЧ;
- сифилис;
- ВПЧ, герпес и т. д.
Они могут затрагивать зрение, суставы, кожные покровы, кровеносную систему, задний проход. В зависимости от вида осложнений необходимо обратиться к иммунологу, проктологу, дерматологу, инфекционисту и другим специалистам.
Важно помнить, что в случае с ИППП поставить диагноз может только врач. Многие заболевания имеют почти идентичную симптоматику, поэтому самолечение может только усугубить ситуацию и привести к опасным осложнениям
Какие бывают заболевания, передающиеся половым путем?
В разных классификациях можно обнаружить несколько отличающиеся списки инфекций, которые считаются венерическими. Всё зависит от того, какая терминология используется. По некоторым классификациям к числу ЗППП относятся все инфекции, которые могут передаваться половым путем. По другим – только те, для которых половой путь передачи имеет решающее эпидемиологическое значение. То есть, именно половым путем, а не каким-либо другим способом, данная инфекция распространяется наиболее часто.

По этиологическому фактору заболевания, передающиеся половым путем, бывают:
- бактериальными;
- вирусными;
- грибковыми;
- протозойными;
- эктопаразитарными.
Мы рассмотрим только те заболевания, которые встречаются в России
При этом не будем уделять внимание болезням, распространенным в тропиках, потому что они опасны разве что для россиян, практикующих секс-туризм
Бактериальные половые инфекции
К классическим бактериальным инфекциям относят:
- сифилис;
- хламидиоз;
- гонорею.
Кроме того, половой путь передачи характерный для уреаплазмоза, микоплазмоза, гарднереллеза. Но по МКБ (международной классификации болезней) они не входят в число венерических заболеваний. Это связано с тем, что далеко не каждый случай инфицирования оборачивается воспалительным процессом урогенитального тракта. Уреаплазмы, микоплазмы и гарднереллы в большинстве случаев просто поселяются в мочеполовой системе и обитают в ней мирно, не доставляя человеку никаких хлопот. Если же воспаления развиваются, то чаще всего в сочетании с другими микроорганизмами.
Вирусные половые инфекции
К вирусным ЗППП относятся герпес, контагиозный моллюск, папилломавирусная инфекция. Кроме того, половым путем могут передаваться цитомегаловирус, вирус Эпштейна-Барр, ВИЧ, вирусные гепатиты В и С. Но перечисленные заболевания не относятся к венерическим. Потому что роль полового пути передачи в эпидемиологическом процессе для этих инфекций весьма незначительна.
Грибковые болезни
К числу грибковых половых заболеваний относится только одна инфекция: это кандидоз. Но она несколько лет назад была исключена из числа ЗППП. Это связано с тем, что грибок рода Кандида хоть и передается половым путем, у большинства пациентов молочница всё же манифестирует как эндогенная инфекция.
Симптомы появляются не после незащищенного полового акта, а в результате снижения местного или общего иммунитета. Причем выраженность клинических проявлений напрямую коррелирует со степенью угнетения резистентности организма. При незначительном кратковременном снижении иммунитета это лишь небольшие белые выделения и налёты, в то время как на фоне ВИЧ в стадии иммунодефицита наблюдаются тяжелые грибковые поражения внутренних органов.
Протозойные половые болезни
Среди протозойных ЗППП в наших широтах встречается только трихомониаз. Несмотря на то, что эта инфекция единственная, она является самой распространенной в мире среди всех заболеваний, передающихся половым путем. Ежегодно в мире ею заражаются 180 миллионов человек. Женщины болеют вдвое чаще, чем мужчины. Симптомы у них выражены сильнее. Это связано с тем, что наиболее подходящей средой обитания для трихомонад является влагалище.
Эктопаразитарные половые заболевания
Болезни, вызванные насекомыми, тоже могут передаваться во время интимной близости. Они не являются инфекциями, но входят в число болезней с половым путем передачи. Речь идет о двух заболеваниях:
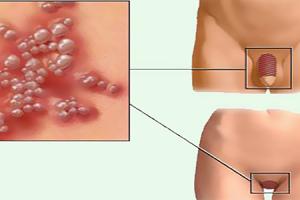
- чесотка;
- фтириаз.
Чесотку вызывает клещ. Он обитает в эпителии аногенитальной зоны. Эту область тела клещи предпочитают, потому что здесь тепло и влажно. Болезнь сопровождается жутким зудом. Вначале чешется только в паху, а затем зуд становится генерализованным. Всё тело чешется из-за того, что клещ выделяет продукты метаболизма, являющиеся сильными аллергенами.
Фтириаз вызывают лобковые вши. Зуда у пациентов почти нет. На коже появляются голубые пятна. Они образуются из-за того, что вши, которые сосут кровь, вводят в неё фермент, расщепляющий гем (вещество, входящее в состав гемоглобина). При его распаде образуются продукты, дающие голубой цвет. Вшей или их гнид можно обнаружить при осмотре.
ИППП у женщин
Список инфекций, передающихся половым путем.
Трихомониаз
При инфицировании этим заболеванием инкубационный период составляет от 1 до 3 недель. Течение трихомониаза подтверждает, что не всегда гнойные выделения из влагалища являются признаком наличия инфекции. Чаще всего при таком недуге женщина отмечает белые или желтовато-зеленые выделения пенистой консистенции, сопровождающиеся резким специфическим запахом. При их выделении секреция соприкасается со слизистой половых путей, чем вызывает интенсивное раздражение гениталий, сильный зуд и боль.
Очень важно выявить подобные нарушения на начальной стадии, так как трихомониаз имеет серьезные осложнения, которые влекут за собой воспаление мочеточников, уретры, яичников, фаллопиевых труб, а также поражение внутреннего слоя и шейки матки
Хламидиоз
Первые признаки хламидиоза у женщин отмечаются спустя несколько недель с момента инфицирования. Появляются гнойные выделения, неприятные ощущения в паху и нижней части живота, поясничном отделе спины, мочеиспускание становится болезненным. У женщин нередко возникают кровотечения между менструациями. Перечисленные симптомы нельзя игнорировать, поскольку возникновение данной патологии может спровоцировать воспаление шейки матки.
Хламидиоз негативно влияет на течении беременности, создает трудности в процессе родов. У новорожденного, мать которого инфицирована данным недугом, может развиться воспаление носоглотки, легких и конъюнктивит.
Микоплазмоз
Это заболевание развивается довольно стремительно, его первые симптомы у женщин обнаруживаются спустя три дня после инфицирования. В редких случаях выявление микоплазмоза происходит только спустя месяц. У женщин возникают мучительные боли при мочеиспускании, дискомфорт и зуд в области гениталий, при этом выделения из урогенитального тракта прозрачные и незначительные.
Во время течения этого заболевания у женщин не страдает функциональная деятельность репродуктивных органов. Основные проблемы со здоровьем связаны с хроническим воспалением половых органов.
Гонорея

Данная инфекция достаточно распространенная. У женщин она протекает с характерными для нее симптомами: уже через 1-2 недели после заражения появляются желто-зеленые выделения из влагалища, имеющие неприятный специфический гнойный запах.
Если длительное время игнорировать гонорею, страдает печень и селезенка, поскольку ослабевает иммунная система человека. Нередко гонорею у женщин выявляют только в случае, когда обращаются к врачу-гинекологу с жалобами на предположительный эндометрит, цистит или аднексит. Гонорея, как заболевание, способна вовлекать в патологический очаг ткани яичников, матки, фаллопиевых труб и анального отверстия. Самое опасное осложнение данного недуга – бесплодие.
Сифилис
Данное венерическое заболевание возникает в случае проникновения в организм возбудителя «бледной спирохеты». Его признаки у женщин заметны лишь спустя 3-4 недели с момента заражения. Выявить эту инфекцию достаточно просто: симптомы сводятся к появлению розеол, твердого шанкра и увеличению лимфатических узлов.
Твердый шанкр – это новообразование, указывающее на наличие сифилиса. Воспалительный элемент, как правило, заживает самостоятельно, ускорить процесс поможет лишь своевременно начатое эффективное лечение. Если увеличенные лимфоузлы находятся вблизи твердого шанкра – они безболезненны.
В числе остальных проявлений данной инфекции привлекает внимание чрезмерное выпадение волос. Если пациентка длительное время не обращается к врачу, происходит поражение внутренних органов, которое в 25% случаев приводит к необратимым последствиям
Профилактика венерических заболеваний у женщин
Для предотвращения заражения инфекциями необходимо:
- уменьшить количество случайных половых связей;
- не вступать в половые контакты с партнерами, имеющими признаки венерических заболеваний (сыпь, выделения, покраснение и т.д.);
- пользоваться презервативами.

Для экстренной профилактики можно использовать:
- спермициды – выпускаются в свечах или вагинальных таблетках, помещаются во влагалище до начала полового акта;
- антисептики (например, Мирамистин) – для обработки половых органов в первые 2 часа после секса.
Поздняя профилактика венерических заболеваний может быть проведена у врача-венеролога.
К нему нужно обратиться как можно раньше.
Профилактика состоит из:
- введения одной дозы антибиотика;
- промывания уретры колларголом.
Какой будет использован антибиотик для профилактики, зависит от эпидемиологического анамнеза.
Проще говоря, нужно знать, чем болен ваш партнер.
Если у него сифилис, проводится профилактика Экстенциллином или Бициллином.
При наличии у партнера гонококковой инфекции – показан цефтриаксон.
Трихомониаз предотвращают метронидазолом.
Для профилактики хламидиоза назначается азитромицин.
Общая характеристика скрытых половых инфекций
Клиническое течение скрытых ЗППП отличается.
Несмотря на отсутствие симптомов в периоды снижения иммунной системы, могут развиваться определенные признаки происходящих патологических процессов, которые важно не упустить. В группу скрытых инфекций гениталий входят такие заболевания, как:
В группу скрытых инфекций гениталий входят такие заболевания, как:
- Герпетическая инфекция – вирусное заболевание, возбудитель которого поражает слизистые покровы, реже кожу и проявляется в виде образования мелких пузырьков с прозрачным содержимым внутри. За несколько дней до формирования пузырьков возникают физические ощущения в виде жжения и зуда, дискомфорта, болезненности. После появления пузырьков в области гениталий, во рту или вокруг ануса, спустя 2-3 дня пузырьки вскрываются, образовывая язвочки, которые со временем исчезают. Инфекция требует применения противовирусных средств, в противном случае спустя время возбудитель может проникать в ЦНС или зрительный аппарат, вызывая нарушение их функционирования.
- ВПЧ – внедрение вируса папилломы вызывает формирование кондилом и бородавок. Некоторые штаммы вирусной инфекции отличаются высокой онкогенностью и без своевременной диагностики и лечения приводят к развитию раковых процессов шейки матки у женщин либо полового члена у мужчин. Опасностью ВПЧ является тот факт, что в большинстве случаев появление кондилом не сопровождается никакими физическими признаками.
- Гарднереллез – данное заболевание называется также дисбактериозом. Гарднерелла – инфекция, которая присутствует в нормальной флоре мочеполового тракта в незначительных количествах. При определенных условиях происходит патологическое размножение данных микроорганизмов, которые приводят к воспалительным процессам. Чаще заболевание развивается у женщин и имеет скрытое течение, во время которого возможна передача инфекции половым партнерам. При обострении симптомы могут проявляться в виде обильных выделений из половых путей серого оттенка, сопровождающихся зловонием. Иногда содержимое может быть пенистым и иметь желто-зеленый цвет. Совместно с выделениями пациента мучают болезненность, жжение и зуд, препятствующие сексуальной жизни. Очень часто последствиями гарднереллы становятся воспаление мочеиспускательного канала, эндометрия, шейки матки, аборт.
- Кандидоз (молочница) – грибковая инфекция, вызывающая характерные симптомы у женщин в виде творожистых выделений из влагалища, у мужчин в виде белого налета на головке пениса. Заболевание сопровождается у представителей обоих полов зудом и жжением, болью во время интимной близости. Не несут серьезной угрозы здоровью человека, но при рецидивах доставляют сильный дискомфорт.
- Микоплазмоз – практически не имеет признаков, длительно возбудитель паразитирует в слизистой оболочке мочеполового тракта. Среди признаков болезни отмечают появление из половых путей незначительного количества прозрачных выделений, развитие дискомфорта при мочеиспускании и половом акте. Микоплазмы могут спровоцировать бесплодие, поражение уретры у мужчин, слизистой влагалища.
- Уреаплазмоз – клиника может развиваться при снижении иммунитета в виде выделения слизи из влагалища или уретры у мужчин, неприятные ощущения отмечаются при опорожнении мочевого пузыря и интимной близости. Может стать причиной спаечных процессов у женщин и нарушения формирования сперматозоидов у мужчин.
- Хламидиоз – опасное заболевание половой системы, практически никак не проявляется. Указывают на развитие инфекции незначительный зуд в области гениталий и дискомфорт при мочеиспускании. При обострении возможно повышение температурного режима тела, общая слабость, боли в нижней части живота, у женщин расстройство менструации. При отсутствии лечения возможно распространение инфекции и поражение органов брюшной полости, прямой кишки, шейки матки, простаты.
Вирусные ИППП
К заболеваниям вирусного происхождения, которые передаются преимущественно половым путем, относят:
- папилломавирус
- герпес
- контагиозный моллюск
Меньшее эпидемиологическое значение имеет половой путь заражения для:
- цитомегаловируса
- инфекционного мононуклеоза
- ВИЧ
- вирусных гепатитов В и С
Среди вирусных инфекций только контагиозный моллюск является относительно безобидным вирусом.
Остальные патологии очень неприятны или опасны.
Герпес вызывает появление болезненных пузырьков на коже генитальной зоны.
Эта инфекция может постоянно рецидивировать.
На фоне иммунодефицита она вызывает тяжелые осложнения, в том числе со стороны центральной нервной системы.
Папилломавирус вызывает образование папиллом.
Некоторые его типы провоцирует развитие онкологических заболеваний.
Чаще всего это цервикальный рак.
До 90% случаев этого злокачественного новообразования у женщин ассоциированы с вирусом папилломы.
Другие виды опухолей, которые возникают реже:
- новообразования головы и шеи (опухоли гортани, глотки, ротовой полости)
- плоскоклеточный рак кожи
- рак полового члена
Очень опасен вирус гепатита С, так как он приводит к циррозу печени и гепатоцеллюлярной карциноме (раку печени).
О ВИЧ и вовсе говорить не приходится: это смертельно опасное, неизлечимое заболевание.
При естественном течении заканчивается летальным исходом через несколько лет после заражения по причине резкого угнетения иммунитета и развития сопутствующих инфекций.