Какой орган вырабатывает инсулин у человека, почему поджелудочная железа может не производить гормон?
Содержание:
- Повышенное содержание гормона
- Строение органа, который вырабатывает инсулин
- Как происходит образование гормона
- Работа гормона в организме
- Работа инсулина
- Сколько нужно потреблять, чтобы не вредить здоровью?
- Пройдите бесплатный текст. Проверьте себя, все ли вы знаете о сахарном диабете?
- Биосинтез инсулина, регуляция секреции инсулина
- Почему поджелудочная перестает вырабатывать инсулин?
- Инсулин и диабет
- Нормы инсулина и проинсулина
- Виды инсулина
Повышенное содержание гормона
Действие инсулина на человека зависит от его количества в крови. Превышение гормоном нормы может говорить о:
- Наличии инсулиномы — новообразования на островках поджелудочной железы. Значение наличия глюкозы в этом случае понижено.
- Заболевании инсулиннезависимым сахарным диабетом. В этом случае постепенно начинается уменьшение уровня гормона. А количество сахара — расти.
- Ожирении пациента. Тут трудно отличить причину от следствия. Вначале повышенный гормон способствует откладыванию жиров. Он повышает аппетит. Затем ожирение способствует повышению содержания вещества.
- Заболевание акромегалией. Оно заключается в нарушении функций передней доли гипофиза. Если человек здоров, то понижение содержания гормона вызывает рост содержания соматотропина. При акромегалии такого не происходит. Хотя надо делать скидку на разную чувствительность к инсулину.
- Появление синдрома Иценко-Кушинга. Это состояние, при котором отмечается повышение содержания в организме глюкокортикоидных гормонов надпочечников. При нем увеличивается пигментация кожи, усиливаются белковый и углеводный обмены, снижается жировой обмен. При этом из организма выводится калий. Повышается артериальное давление и происходит множество других неприятностей.
- Проявлении дистрофии мышц.
- Беременности, протекающей с повышением аппетита.
- Непереносимость фруктозы и галактозы.
- Болезни печени.
Снижение гормона в крови говорит о сахарном диабете 1 или 2 типа:
- 1-ый тип диабета — выработка инсулина в организме понижена, уровень глюкозы повышен, наблюдается присутствие сахара в моче.
- 2-ой тип — гормон повышен, глюкоза в крови тоже выше нормы. Это происходит, когда организм теряет чувствительность к инсулину, как бы не замечает его присутствия.
При диабете 2-го типа падает чувствительность к инсулину, а повышенный показатель может привести к образованию холестериновых бляшек в сосудах ног, сердца и мозга. При нем повреждаются нервные волокна. Человеку грозит слепота, инсульт, инфаркт, почечная недостаточность, необходимость ампутировать ногу или руку.
Конечно, не всегда увеличение данного показателя обязательно приведет к возникновению сахарного диабета.
Одним из самых распространенных последствий может стать ожирение, а уже потом болезнь
в крови. Зачастую врачи и диетологи, чтобы объяснить своим пациентам простой механизм образования лишнего веса, начинают свой рассказ с ответа на простой вопрос: «Инсулин – это гормон какой железы?» Ведь люди, употребляющие в пищу большое количество
(к примеру, мучные и сладкие блюда), не задумываются о том, какую нагрузку испытывает их поджелудочная железа при этом. Конечно, эти продукты кушать можно, но умеренными порциями, тогда и вся система работает органично. Вообще при таком режиме питания происходит следующее: инсулин повышается постоянно (т. е. этот процесс приобретает хроническую форму), но сахар поступает в организм в немереных количествах, в итоге он просто откладывается в жир.
Строение органа, который вырабатывает инсулин
Столь важный для углеводного обмена гормон вырабатывается поджелудочной железой, а именно специфичными клетками, составляющими не более2-3% массы всего органа.
На макроскопическом уровне железу условно делят на головку, тело и хвостовую область. По виду вырабатываемых веществ (функции) различают экзокринную и эндокринную части органа. Экзокринная часть поджелудочной железы является источником ферментов, которые позволяют переваривать белки, жиры и углеводы. Интенсивность продукции ферментов регулируется гормонами – холецистокинином, гастрином и секретином, которые вырабатываются в желудке и двенадцатипёрстной кишке.
Интересный факт: небольшое количество гастрина было обнаружено также в клетках эндокринной части самой железы.
Как и другие гормоны поджелудочной железы, инсулин вырабатывается в панкреатических островках или островках Лангерганса-Соболевского. Очевидно происхождение названия вещества: в переводе с латыни «Insula» означает «остров». Сами островки состоят из клеток-инсулоцитов.
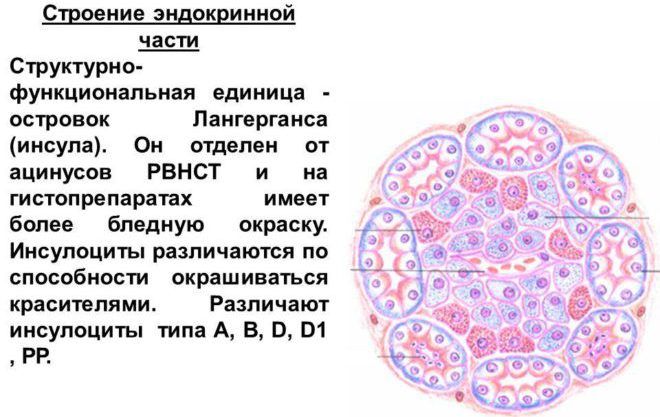
По функциональным и другим признакам выделяют 5 видов инсулоцитов:
- α-клетки (вырабатывают глюкагон – гормон, имеющий эффект, обратный инсулиновому);
- β-клетки (выделяют инсулин);
- δ-клетки (продуцируют гипоталамический гормон соматостатин, угнетающий выработку СРГ гипоталамусом и, вслед за этим, производство ТТГ и гормона роста гипофизом);
- D1-клетки (вырабатывают нейропептидный гормон ВИП, оказывающий стимулирующий эффект на мускулатуру кишечника и угнетающий секреции соляной кислоты в желудке);
- РР-клетки (продуцируют панкреатический полипептид, являющийся антагонистом одного из основных гормонов, регулирующих работу ЖКТ – холецистокинина).
Небольшое количество клеток островков Лангерганса-Соболевского способны секретировать гипоталамические гормоны тиролиберин и соматолиберин, увеличивающие, соответственно, выработку тиротропина (в конечном итоге – гормонов щитовидной железы) и ускоренный рост трубчатых костей параллельно со стимуляцией сжигания жира.
Как происходит образование гормона
Лечение проводится в сочетании со специальной низкоуглеводной диетой. В основе такого питания лежит исключение сахара и быстрых углеводов. Прием пищи проводится под контролем уровня глюкозы, а также количества употребленных ХЕ (хлебных единиц).
Способы устранения избыточного уровня инсулина:
- сократить количество приемов пищи, а также ограничить в рационе присутствие легких углеводов;
- проводить медикаментозную терапию;
- избегать стрессов.
Терапия считается более эффективной, если пациент занимается спортом, ходит пешком и ведет активный образ жизни.
Количество производимого инсулина зависит от степени содержания сахара в крови. Усиленная выработка инсулина поджелудочной железой происходит при повышенном уровне глюкозы, и, соответственно, снижение степени содержания энергетического вещества сопровождается обратным явлением.
Основная причина нарушения данного механизма кроется в развитии сахарного диабета. Распознать патологию можно по определенным симптомам.
| Процесс | Описание |
|
Гликозурия. |
Наличие сахара в моче |
|
Полиурия. |
Учащение количества мочеиспусканий |
|
Полидипсия. |
Чувство сильной жажды |
|
Гипергликемия. |
Содержание сахара в плазме крови выше нормы |
Механизм действия инсулина следующий. Инсулин вырабатывается при повышении концентрации в крови углеводов. Любая съеденная нами пища, попав в пищеварительную систему, запускает выработку гормона. Это может быть белковая или жировая пища, а не только углеводная. Если человек плотно покушал, содержание вещества повышается. После голодания его уровень падает.
Еще инсулин в организме человека вырабатывается благодаря другим гормонам, а также некоторым веществам. К ним относятся калий и необходимый для здоровья костей кальций. Ряд жирных аминокислот тоже стимулируют выработку гормона. Обратное действие оказывает соматотропин, который способствует росту человека, и в какой-то степени соматостатин.
Достаточно ли у человека инсулина, это можно определить, сделав анализ венозной крови на количество глюкозы. В моче глюкозы быть не должно, иные результаты говорят о заболевании.
Поэтому каждому человеку необходимо регулярно проводить профилактику по снижению секреции инсулина. А проводится она просто. Для этого необходимо:
- исключить из рациона продукты питания с высоким содержанием жиров и углеводов;
- отказаться от вредных привычек;
- заниматься спортом;
- стараться избегать стрессовых ситуаций.
Поэтому многие люди задаются вопросом: как заставить вырабатывать инсулин в нормальном количестве поджелудочной железой ? В том случае, если работа железы уже нарушена, исправить это можно только при помощи препаратов с содержанием инсулина. Их дозировка подбирается индивидуально и зависит она от особенностей организма и степени нарушения синтеза гормона.
Помимо этого, обязательным является соблюдение сбалансированного питания. Кушать рекомендуется небольшими порциями и 5–6 раз в день. Чем чаще еда поступает в желудок, тем активнее происходит синтез инсулина. Однако тот, кто страдает от диабета, должен знать, какая еда помогает работе поджелудочной, а какая нет.
Если эти продукты постоянно будут присутствовать на столе диабетика, человеческий организм начнет лучше вырабатывать инсулин и риски дальнейшего прогрессирования болезни снижаются.
К сожалению, поджелудочная железа – это орган, который не обладает свойством к самовосстановлению. А потому, если его клетки повредились, их функциональность нельзя возобновить. Именно по этой причине сахарный диабет и прочие заболевания поджелудочной железы считаются неизлечимыми болезнями. Поэтому врачами рекомендуется постоянно проводить их профилактику, тем более, что она не такая и сложная, как может показаться на первый взгляд.
Инсулин в организме человека оказывает множественное действие на обмен веществ (метаболизм) органов и тканей. Основная функция — снижение глюкозы в крови. Также гормон:
- увеличивает избирательную проницаемость цитоплазматических мембран;
- активирует биосинтез гликогена из глюкозы в мышцах и печени;
- подавляет ферментативную функцию белков, расщепляющих жиры и гликоген;
- активирует ферменты, катализирующие процессы гликолиза (бескислородного расщепления глюкозы).
Работа гормона в организме
https://youtube.com/watch?v=AGkqJ4FQwoI
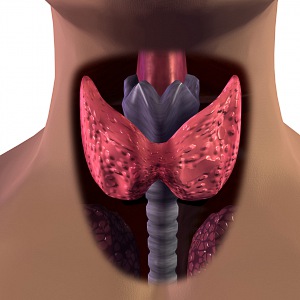
Вырабатывает пищеварительные соки и производит инсулин поджелудочная железа, которая находится позади желудка близко к двенадцатиперстной кишке. Твердая железа около 25 сантиметров в длину прикреплена к задней части брюшной полости и имеет форму головастика.
Ее голова находится справа от середины тела, а хвост расположен под крайними кромками левых ребер. Головка привязана к тонкой кишке, куда поступает частично переработанная пища, поджелудочная железа добавляет свои ферменты, сюда же поступает желчь из печени.
Какой орган вырабатывает инсулин? Выработка человеческого гормона инсулина осуществляется поджелудочной железой. Та часть железы, которая ответственна за гормоны, называется островками Лангерганса-Соболева. Эту железу включают в пищеварительную систему. В поджелудочной железе вырабатывается пищеварительный сок, который участвует в переработке жиров, белков и углеводов. Работа железы состоит в:
- выработке ферментов, с помощью которых усваивается пища;
- нейтрализации кислот, содержащихся в перевариваемой пище;
- снабжении организма необходимыми веществами (внутренняя секреция);
- переработке углеводов.
Поджелудочная железа самая крупная из всех желез человека. По функциям она делится на 2 части — большая часть и островки.
Большая часть участвует в пищеварительном процессе, островками вырабатываются описываемый гормон. Так же островками кроме искомого вещества вырабатывается глюкагон, который тоже регулирует поступление глюкозы в кровь.
Это иммунореактивный инсулин (ИРИ). Теперь понятно, где вырабатывается инсулин.
Поджелудочная железа направляет инсулин в кровь. Инсулин человеческий снабжает клетки организма калием, рядом аминокислот и глюкозой. Он регулирует углеводный обмен, снабжает все наши клетки необходимым питанием. Влияя на углеводный обмен, он регулирует и метаболизм белков и жиров, поскольку при нарушении метаболизма углеводов страдают и другие обменные процессы.
Поджелудочная железа должна правильно функционировать, иначе человек рискует заболеть сахарным диабетом. Данный недуг способен значительно затруднить жизнь любого человека. Поэтому необходимо тщательно следить за своим здоровьем.
Расположившись за желудком в брюшной полости, она является вторым органом после печени, который участвует в процессе переваривания и усвоения пищи
Каждый, кто хорошо изучал биологию в школе, должен знать, что данный орган имеет несложное строение, но очень важное во всех отношениях. К частям можно отнести:
- тело органа;
- хвост органа;
- головка органа.
Стоит отметить, что в самой человеческой поджелудочной системе есть отдельный участок, который ответственен в выработке поджелудочной железы. Итак, эта важная функция принадлежит так называемым островкам Лангерганса.
Примечательно, что эти островки впервые были обнаружены ученым-патологоанатомом в Германии в конце 19 века, именем которого и были названы. Доказать выработку инсулина в этом органе удалось уже русскому ученому Соболеву.
Стоит отметить маленький размер «островков Лангерганса», при нормальном функционировании их масса на миллион таких островков составляет всего ничего – лишь два грамма. Но без этих двух граммов, в которых содержатся такие клетки, как A, D, PP, а также B, в организме будут постоянно производиться гормональные сбои, также появятся серьезные нарушения в обменных процессах.
Работа инсулина
Основная функция гормона заключается в том, что он связывается с рецептором на клетке (специальный датчик узнавания). Если узнавание произошло («ключ подошел к замку»), то клетка становится проницаемой для глюкозы.
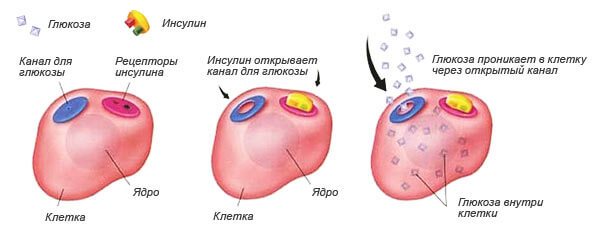
Воздействие инсулина на клетку
Выработка инсулина начинается уже тогда, когда мы видим еду и ощущаем ее запах. По мере переваривания пищи, высвобождения из нее глюкозы и попадания ее в кровь, бетта-клетки увеличивают выработку инсулина, поэтому, у здоровых людей уровень сахара крови всегда сохраняется в пределах нормы и не зависит от того, сколько сладкого они съели.
Инсулин отвечает за попадание глюкозы в так называемые «инсулинозависимые ткани»: печень, мышцы, жировая ткань.
Интересный факт: Самые главные органы не нуждаются в инсулине. В «инсулиннезависимые» клетки сахар из крови попадает просто по градиенту концентрации: когда его в клетке меньше, чем в крови, он свободно переходит в клетку. Такими органами являются головной мозг, нервы, сетчатка, почки, надпочечники, кровеносные сосуды и эритроциты.
Такой механизм необходим для того, чтобы в случае недостатка глюкозы крови выработка инсулина останавливалась и сахар поступал бы только в самые важные органы.
Организму необходимо немного инсулина даже в ночное время и в периоды голода, чтобы обеспечить усвоение глюкозы, образующейся в печени. Такой инсулин называют базальным или фоновым.
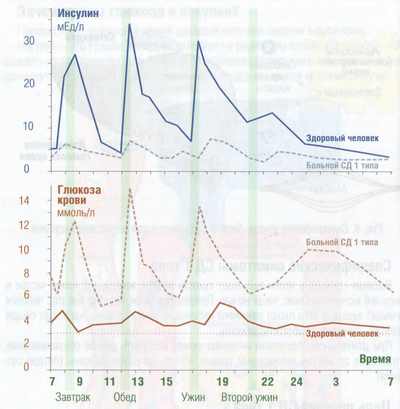
Уровни инсулина и глюкозы в крови
Существует еще болюсный инсулин. Это то количество гормона, которое вырабатывается в ответ на прием пищи.
Помните, необходимо научиться рассчитывать и вводить себе дозу инсулина в зависимости от количества принятой пищи
Поэтому так важно обучение при сахарном диабете 1 типа. Без знаний о своей болезни и правилах поведения адекватное лечение практически невозможно
Очень важно также оценивать потребность в инсулине. У человека без диабета вырабатывается приблизительно 0,5 ЕД инсулина на кг массы тела каждый день
Для взрослого с массой тела 70 кг получаем 70*0,5=35 ЕД в сутки. Таблица – Потребность в инсулине у пациентов с 1 типом диабета в разные возрастные периоды
| Период | Доза инсулина |
| Дети до полового созревания | 0,7–1,0 ЕД/кг/день (Обычно ближе к 1 ЕД/кг/день) |
| Период полового созревания | Мальчики – 1,1–1,4 ЕД/кг/день (иногда даже больше) Девочки – 1,0–1,2 ЕД/кг/день |
| Подростки | Девушки – меньше 1 ЕД/кг/день Юноши – примерно 1 ЕД/кг/день |
| Взрослые | 0,7 – 0,8 ЕД/кг/день |
У большинства пациентов через 1–3 года от момента возникновения потребность в инсулине стабилизируется и составляет 0,7–1,0 ЕД/кг.
Сколько нужно потреблять, чтобы не вредить здоровью?
Чтобы сахар приносил пользу, а не вред необходимо соблюдать норму его потребления, которую учёные определили в 50 г. Это гораздо сложнее, чем может показаться. Можно узнать, сколько продукта в чайной ложке и определить себе норму, но существует ещё скрытый сахар. Он содержится в различных продуктах и проконтролировать его количество очень непросто.

Внимание! Избыток сахара – причина многих проблем: дряблость кожи лица, жировые складки в самых открытых местах, угревая сыпь, слабые лёгкие, сахарный диабет. Овощи, орехи, злаки и фрукты – источники натуральной, полезной сахарозы
Они необходимы для здоровой жизнедеятельности нашего организма и снабжают нас необходимой глюкозой. Промышленный сахар и продукты, его содержащие, порой несут больше вреда, чем пользы
Важно изучать состав таких продуктов. Сравнивая их калорийность с любым из моносахаридов, можно определить степень полезности и нормы потребления предлагаемого продукта
Овощи, орехи, злаки и фрукты – источники натуральной, полезной сахарозы. Они необходимы для здоровой жизнедеятельности нашего организма и снабжают нас необходимой глюкозой. Промышленный сахар и продукты, его содержащие, порой несут больше вреда, чем пользы
Важно изучать состав таких продуктов. Сравнивая их калорийность с любым из моносахаридов, можно определить степень полезности и нормы потребления предлагаемого продукта
Пройдите бесплатный текст. Проверьте себя, все ли вы знаете о сахарном диабете?
Лимит времени:
из 9 заданий окончено
Вопросы:
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
Информация
НУ ЧТО, НАЧНЁМ? Будет очень интересно!
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Тест загружается…
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Результаты
Правильных ответов: из 9
Ваше время:
Время вышло
Вы набрали из баллов ()
| Средний результат | |
| Ваш результат |
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
-
С ответом
-
С отметкой о просмотре
-
Задание 1 из 9
-
Возрастание уровня сахара в крови
-
Сладкое истечение
-
Затяжная болезнь
-
Ни один из ответов не верен
-
-
Задание 2 из 9
-
Инсулин
-
Адиуретин
-
Серотонин
-
Глюкагон
-
-
Задание 3 из 9
-
Полицетимия, эритроцитоз
-
Полифагия (чрезмерное потребление пищи)
-
Полидипсия (патологически усиленная жажда)
-
Полиурия (повышенное выделение мочи)
-
-
Задание 4 из 9
-
Инфекция
-
Укус насекомого
-
Пищевое отравление
-
Избыточный вес / ожирение
-
-
Задание 5 из 9
5.
Какое высказывание относительно употребления простых сахаров (моно- и дисахаридов) отвечает современным рекомендациям?
-
Необходимо полностью избегать употребления простых сахаров
-
Разрешается минимальное количество сахара, в пределах чайной ложки (10 граммов) в день
-
При определенных условиях разрешается умеренное употребление простых сахаров
-
Моно- и дисахариды разрешается употреблять неограниченно
-
-
Задание 6 из 9
-
Гипогликемия
-
Гипергликемия
-
Гиперурикемия
-
Гипертермия
-
-
Задание 7 из 9
-
Ретинопатия
-
Апатия
-
Невропатия
-
Нефропатия
-
-
Задание 8 из 9
-
продукты с сахаром есть можно, но в ограниченных количествах, главное — следить за уровнем сахара в крови
-
диабет — это не болезнь сладкоежек, поэтому сахара можно есть сколько уходно
-
сладкое вообще противопоказано диабетикам
-
-
Задание 9 из 9
9.
Что еще, кроме сахара, нужно ограничить?
-
углеводы, которые содержатся во фруктах, бобовых (фасоли, горохе и чечевице) и обезжиренных молочных продуктах
-
отказаться от жирных и высококалорийных блюд
-
ни от чего не отказываться, все можно есть
-
Биосинтез инсулина, регуляция секреции инсулина
Инсулин синтезируется в базофильных инсулоцитах (бета-клетках) островков Лангерганса поджелудочной железы из своего предшественника — проинсулина. Впервые проинсулин был обнаружен Стайнером (D. F. Steiner) в конце 60-х гг. Проинсулин — одноцепочечный полипептид с относительной мол. массой ок. 10 000, содержит более 80 аминокислот. Проинсулин представляет собой молекулу П., как бы замкнутую пептидом, который был назван соединяющим, или C-пептидом; этот пептид делает молекулу И. биологически неактивной. По иммунологической характеристике проинсулин близок к И. Проинсулин синтезируется на рибосомах инсулоцитов, затем по цистернам цитоплазматической сети молекула проинсулина передвигается к пластинчатому комплексу (комплекс Гольджи), от к-рого отделяются вновь образованные секреторные гранулы, содержащие проинсулин. В секреторных гранулах под действием ферментов от проинсулина отделяется С-пептид и образуется И. Процесс ферментативного превращения проинсулина протекает в. несколько стадий, в результате которых образуется инсулин, промежуточные формы про-инсулина и С-пептид. Все эти вещества обладают разной биол, и иммунной активностью и могут участвовать в регуляции различных видов обмена веществ. Нарушение процессов превращения проинсулина в И. приводит к изменению соотношения этих веществ, появлению анормальных форм И. ив результате этого — к сдвигу в регуляции обмена веществ.
Поступление гормонов в кровь регулируется несколькими механизмами, одним из которых для И. (пусковым сигналом) является повышение содержания глюкозы в крови (см. Гипергликемия); важная роль в регуляции поступления И. принадлежит микроэлементам, гормонам жел.-киш. тракта (в основном секретину), аминокислотам, а также ц. н. с. (см. Гормоны).
Почему поджелудочная перестает вырабатывать инсулин?
Иммунная система помогает человеку бороться с вирусами, микробами, уничтожает чужеродные клетки, в том числе и раковые, которые могут образовываться в процессе жизни человека. Происходит постоянное обновление клеток в разных органах: старые гибнут, а новые образуются, замещая их.
Расположение поджелудочной железы
Это касается и бетта-клеток поджелудочной железы. Иммунитет в норме хорошо различает «свои» клетки от «чужеродных».
У пациентов с диабетом 1 типа происходит «поломка» в иммунитете, и организм начинает воспринимать собственные клетки как чужие, и убивает их.
Наследственность и действие окружающей среды (чаще всего вирусы) изменяют свойства β-клеток.
Выделяют ряд причин, почему поджелудочная железа не вырабатывает инсулин.
Таблица – Причины, из-за которых может снижаться выработка инсулина
Происходят следующие процессы:
- Выделяются аутоантигены.
- Клетки иммунной системы (макрофаги МФ, дендритные клетки ДК) передают переработанные аутоантигены Т-лимфоцитам, которые, в свою очередь, начинают воспринимать их как чужеродные.
- Часть Т-лимфоцитов, превратившихся в специфические цитотоксические аутоагрессивные лимфоциты (ЦТЛ).
- Развивается воспаление поджелудочной железы и разрушение β-клетки.
Этот процесс длительный и протекает с различной скоростью: от нескольких месяцев у маленьких детей до нескольких лет у взрослых.
Аутоиммунное разрушение β-клеток
По данным научных исследований, у людей с наследственной предрасположенностью к сахарному диабету 1 типа уже за несколько лет до начала заболевания в крови определяются специфические антитела (IAA, ICA, GADA, IA-2β), которые, не разрушая β-клетку, являются ранними маркерами риска развития СД 1 типа.
К сожалению, в иммунной системе сохраняется память к антигенам β-клеток, поэтому процесс их разрушения очень трудно остановить.
Учёные считают, что при диабете 1 типа бетта-клетки могут восстанавливаться. Даже при гибели 90 % процентов всех бетта-клеток из оставшихся 10 % может произойти восстановление. Однако для этого необходимо остановить «агрессивную» реакцию иммунной системы. Только тогда станет возможным излечение от этой болезни.
Стадии развития диабета 1 типа
Только введение инсулина может быть настоящим лечением сахарного диабета 1 типа.
Некоторые исследования были направлены на изучение возможности остановить «агрессивное поведение» иммунной системы по отношению к бетта-клеткам путём применения нескольких групп препаратов. Однако достоверных положительных результатов получено не было.
Большую надежду учёные связывают с возможностью применения моноклональных антител, способных изменить агрессивный иммунитет в благоприятную сторону, т. е. снизить аутоиммунную реакцию в поджелудочной железе.
Эти исследования являются очень перспективными, поскольку в случае отсутствия контроля над иммунитетом даже пересадка островков Ларгенганса и применение стволовых клеток будут бессмысленны.
Инсулин и диабет
Как уже было сказано, инсулин отвечает за переработку и транспортировку глюкозы в клетки организма. Когда же происходят какие-либо сбои в работе гормона или его выработке, развивается такое заболевание, как сахарный диабет. Бывает он двух типов – 1 и 2.
При развитии СД1 выработка инсулина в организме либо снижается, либо полностью прекращается, что связано с нарушением целостности клеток поджелудочной железы. А при СД2 продуктивность этого гормона происходит в нормальном режиме, но по каким-то причинам клетки начинают терять к нему чувствительность и перестают вступать с ним в цепную реакцию. Поэтому организм не может использовать инсулин полноценно и также начинает откладывать его в крови.
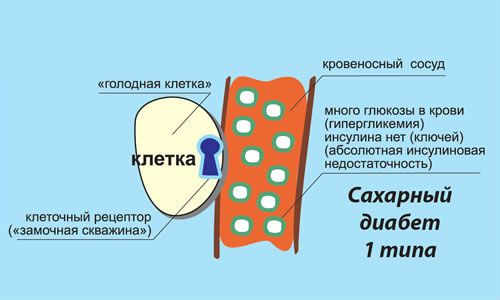 Механизм развития сахарного диабета
Механизм развития сахарного диабета
И в первом, и во втором случае человек нуждается в применении лечебной терапии, так как при ее отсутствии в крови начинает скапливаться глюкоза, которая негативным образом сказывается на работе всего организма в целом.
В первую очередь от высокого уровня сахара в крови страдают:
- сердце (развивается ишемическая болезнь, повышается риск развития инфаркта и инсульта);
- головной мозг (клетки мозга повреждаются, работоспособность снижается, появляются проблемы со стороны ЦНС);
- сосудистая система (на стенках сосудов появляются бляшки);
- нервные волокна (у человека отмечается снижение чувствительности кожных покровов);
- органы зрения (повреждаются зрительные нервы, что становится причиной развития ретинопатии);
- почки (увеличивается риск развития нефропатии, почечной недостаточности и т.д.);
- кожные покровы (они плохо заживают, что приводит к появлению трофических язв и возникновению гангрены) и т.д.
Учитывая все эти осложнения, к которым может привести повышенный уровень сахара в крови, больным сахарным диабетом необходимо постоянно проводить мероприятия по его нормализации. И для этого требует инсулин, который мгновенно расщепляет глюкозу, попадающую в организм вместе с пищей.
Следует отметить, что когда этот гормон вырабатывается естественным образом, он сначала проникает в желудок и переваривается в нем вместе с другими веществами, а только затем попадает в кровоток. Поэтому чтобы улучшить многочисленные действия гормона, врачи рекомендуют его вводить подкожным путем. Так он сразу же проникает в кровоток, где и начинает выполнять свои функции.
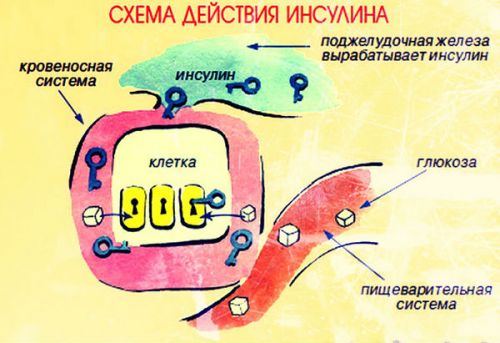 Действие инсулина
Действие инсулина
Также необходимо сказать, что организм каждого человека индивидуален и имеет свои особенности. Причины, по которым у человека развивается сахарный диабет, также различны, да и образ жизни, который он ведет, играет немаловажную роль в лечении этого недуга. И благодаря тому, что наука сделала немало шагов в своем развитии, она предлагает человечеству более 30 различных форм инсулина, которые позволяют подобрать препарат для каждого больного.
Естественно, что характеристика этих препаратов различна, да и действуют они все по-своему. Некоторые из них имеют быстрое действие, но действуют мало времени, другие же начинают работать только спустя несколько часов после введения, но обеспечивают поддержку уровня сахара в крови в нормальных пределах на протяжении всего дня.
Нормы инсулина и проинсулина
Показатели инсулина и проинсулина значительно варьируют в течение дня, и это напрямую зависит от приемов пищи, от типа потребляемой еды, от физических нагрузок и эмоционального состояния. Например, потребление пищи стимулирует секрецию инсулина – углеводные продукты (хлеб, крупы, бобовые) являются еще большим триггером (спусковым крючком) для выделения данных гормонов.
Норма для взрослых
Количество гормонов в крови зависит от возраста пациента, от пола, от того, является женщина беременной или нет. Натощак показатели инсулина находятся в пределах 5 мкЕд/мл (микро-единиц на миллилитр).
Норма проинсулина прямо пропорциональна показателям инсулина в крови и варьирует между 10 и 30% от концентрации инсулина. Данный показатель у здоровых людей равен 0,7 — 4,3 пмоль/л (пикомоль на литр).
Норма С-пептида составляет 1,1 – 4,4 нг/мл (нанограмм на миллилитр). В отличие от показателей инсулина этот параметр является более стабильным
Важно значение в случае диабетиков, так как в их организме есть как натуральный, так и синтетический инсулин, а показатели С-пептида позволят выяснить концентрацию инсулина, производимого организмом
Нормы инсулина в крови здоровых людей следующие:
- 25 – 35 лет – от 3 до 20 мкЕд/мл;
- 35 – 45 лет – от 3 до 26 мкЕд/мл;
- 45 – 65 лет – от 8 до 34 мкЕд/мл.
Уровни гормонов могут колебаться в зависимости от массы тела, то есть чем больше масса тела, тем показатели выше.
Норма для беременных
Уровень инсулина у беременной женщины возрастает на несколько единиц и достигает порядка 28 мкЕд/мл. Объясняется данное явление тем, что во время беременности в организме женщины синтезируются гормоны, которые стимулируют увеличение концентрации глюкозы в крови. Повышение уровня глюкозы ведет к возрастанию уровня проинсулина и инсулина.
Во время первого триместра беременности происходит некоторое снижение концентрации глюкозы в крови и инсулина соответственно.
Во время второго триместра показатели растут. Если поджелудочная железа справляется с возросшей нагрузкой, то значимых изменений в организме не происходит, но если синтез инсулина в большом объеме невозможен, развивается гестационный диабет (нарушение метаболизма беременной, проявляющееся повышенным уровнем глюкозы в крови в период вынашивания плода).
Для третьего триместра характерно повышение инсулинорезистентности клеток, на фоне чего и возрастает секреция гормонов инсулина и проинсулина.
Норма для детей
С возрастом организм человека претерпевает множество изменений, что не может не отразиться на гормональном фоне. Так, допустимые границы инсулина у детей колеблются в зависимости от возраста ребенка.
Нормы инсулина для детей следующие:
- новорожденные и дети до года – от 3 до 15 мкЕд/мл;
- от года до 6 лет – от 4 до 16 мкЕд/мл;
- 6 – 12 лет – от 3 до 18 мкЕд/мл;
- 12 – 18 лет – от 4 до 19 мкЕд/мл.
Норма для пожилых людей
Показания у пожилых людей равны 6 – 30 мкЕд/мл. По некоторым данным верхний предел нормы может достигать 35 мкЕд/мл. Увеличение диапазона нормы объяснятся тем, что у пожилых людей происходит ослабление иммунной системы, увеличивается количество стрессовых ситуаций, чувствительность клеток к инсулину с возрастом уменьшается, и у людей развивается инсулинорезистентность. Кроме этого, свое влияние на гормональную картину пациентов оказывает то, что они постоянно принимают лекарственные средства для лечений каких-либо хронических заболеваний.
Виды инсулина
Медицинский инсулин бывает базальным или болюсным. Базальный действует на протяжении 24 часов, в связи с чем вводится 1 раз в сутки. Благодаря этому удается поддерживать постоянное значение уровня сахара в крови в течение всего времени действия препарата. Пик эффекта у такого инсулина отсутствует. Болюсный, попадая в кровь, вызывает быстрое снижение концентрации глюкозы и используется для коррекции ее уровня при приеме пищи.
Три основных характеристики (профиль действия) гормона инсулин:
- начало действия препарата – время от введения до попадания гормона в кровь;
- пик – период, когда снижение уровня сахара достигает своего максимума;
- общая продолжительность – промежуток времени, в который уровень сахара остается в пределах нормы.
 Медицинский инсулин различается по скорости действия и видовому признаку
Медицинский инсулин различается по скорости действия и видовому признаку
По продолжительности действия препараты инсулина с учетом профиля их действия разделяют на следующие группы:
- ультракороткий: действие непродолжительное, обнаруживается в крови в течение нескольких секунд после инъекции (от 9 до 15 мин), пик эффекта наступает через 60–90 минут, продолжительность действия – до 4 часов;
- короткий: действие начинается через 30–45 мин и длится 6–8 часов. Пик эффективности приходится на 2–4 часа после инъекции;
- средней продолжительности: эффект наступает спустя 1–3 часа, пик – 6–8 часов, продолжительность – 10–14, иногда до 20 часов;
- длительного действия: продолжительность 20–30 часов, иногда до 36 часов, данный вид гормона не имеет пика действия;
- сверхдлительного действия: продолжительность до 42 часов.
При применении инсулина пролонгированного действия могут быть назначены 1–2 инъекции в сутки, короткодействующего – 3–4. Если необходимо быстро скорректировать уровень глюкозы, используются препараты ультракороткого действия, так как они позволяют добиться этого в более короткий срок. Смешанные инсулины содержат гормон и короткого, и пролонгированного действия, при этом их соотношение бывает от 10/90% до 50/50%.
Дифференциация инсулинов по видовому признаку:
- крупного рогатого скота – разница с человеческим составляет 3 аминокислоты (в России не используется);
- свиной – разница с человеческим в 1 аминокислоту;
- китовый – отличается от человеческого 3 аминокислотами;
- человеческий;
- комбинированный – включает экстракты поджелудочных желез разных видов животных (на данный момент уже не применяется).
Классификация по степени очистки гормона:
- традиционный: экстрагируется кислым этанолом, в процессе очистки фильтруется, высаливается и многократно кристаллизуется (данный способ не обеспечивает очистку препарата от примесей других гормонов поджелудочной железы);
- монопиковый: пройдя традиционную очистку, он подвергается фильтрации на геле;
- монокомпонентный: проходит более глубокую очистку с помощью молекулярного сита и ионообменной хроматографии на DEAE-целлюлозе. При данном методе очистки степень чистоты препарата составляет 99%.
Препарат вводится подкожно с помощью инсулинового шприца, шприца-ручки или инсулиновой помпы-дозатора. Наиболее распространено введение шприц-ручкой, менее болезненное и более удобное в применении по сравнению с обычным инсулиновым шприцом.
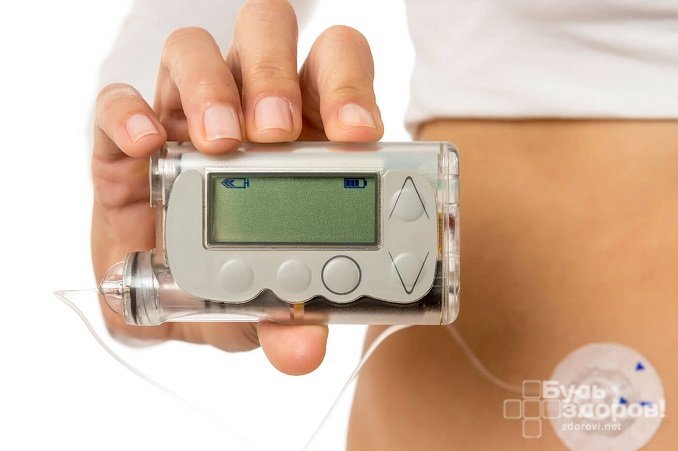 Инсулиновая помпа позволяет эффективно контролировать уровень глюкозы
Инсулиновая помпа позволяет эффективно контролировать уровень глюкозы
Инсулиновая помпа преимущественно применяется в США и Западной Европе. К ее достоинствам можно отнести максимально точную имитацию физиологической секреции инсулина, отсутствие необходимости самостоятельно вводить препарат, возможность практически безошибочно контролировать уровень глюкозы в крови. К недостаткам относится сложность устройства, вопрос его фиксации на пациенте, осложнения от постоянно находящейся в теле иглы для подачи дозы гормона. На данный момент инсулиновая помпа является наиболее перспективным устройством для введения препарата.
Кроме того, уделяется особое внимание разработке новых методов инсулинотерапии, способных создавать постоянную концентрацию гормона в крови и автоматически вводить дополнительную дозу при повышении уровня сахара. Видео с YouTube по теме статьи:
Видео с YouTube по теме статьи: