Хламидиоз у женщин: причины, симптомы и лечение
Содержание:
- Лечение
- Лечение хламидиоза у женщин и мужчин
- Осложнения
- Контроль выздоровления после лечения хронического хламидиоза
- Осложнения, возникающие в результате хламидиоза
- Причины и факторы развития заболевания у женщин
- Лечение
- Осложнения хронического хламидиоза
- Макролиды при лечении хронического хламидиоза
- Профилактика хламидиоза
- Симптомы поражения во рту при хламидиозе у женщин
- Может ли наступить беременность после лечения хламидии
Лечение
Основные препараты для лечения хламидиоза – антибиотики. Причем используются лекарства широкого спектра действия. Часто женщины принимают их для лечения инфекций мочевыводящих путей, после осложненного течения гриппа, при пневмонии, отитах, синуситах. В итоге через некоторое время может обнаружиться когда-то перенесенный хламидиоз, который пролечился «заодно». Народными средствами инфекцию не получится вылечить – можно лишь на некоторое время уменьшить симптомы и неприятные ощущения.
Препараты
Схемы лечения и комбинации препаратов назначает врач индивидуально. Часто это сочетание двух и более антибиотиков, прием которых можно проводить самостоятельно в домашних условиях. Используются препараты, представленные в таблице.
Таблица – Схемы лечения острого и хронического хламидиоза
| Действующее вещество | Коммерческое название | Схемы и дозы |
|---|---|---|
| Доксициклин | — «Юнидокс солютаб»; — «Вибрамицин»; — «Доксициклин» | По 100 мг дважды в день 10 дней |
| Азитромицин | — «Азикар»; — «Сумамед»; — «Суматролид»; — «Азитромицин» | 1 г дважды или трижды с интервалом в 7 дней |
| Эритромицин | «Эритромицин» | По 500 мг каждые 6 часов 5-7 дней |
| Амоксициллин | — «Амоклав»; — «Флемоксин»; — «Амосин» | По 500 мг 2-3 раза в сутки 10-14 дней |
| Джозамицин | — «Вильпрафен»; — «Джозамицин» | — По 500 мг 3 раза в день неделю; — по 1000 мг 2 раза в сутки неделю |
| Офлоксацин | — «Таривид»; — «Заноцин»; — «Офлоксацин» | По 400 мг 2 раза в сутки 7-10 дней |
| Кларитромицин | — «Кларитромицин»; — «Клацид»; — «Фромилин»; — «Клабакс» | По 500 мг 2 раза в сутки 7-10 дней |
Дополнительно могут назначаться следующие препараты, особенно в случаях постоянной (персистирующей) инфекции:
- ферментные – усиливают действие антибиотиков, являются профилактикой спайкообразования («Вобэнзим», «Лонгидаза»);
- свечи – для местной санации и снятия неприятных симптомов («Пожинакс», «Тержинан», «Клиндацин»);
- противокандидозные – применение антибиотиков может приводить к кандидозу кишечника и влагалища, поэтому для профилактики назначается однократный прием «Флуконазола»;
- для защиты печени – все лекарственные препараты разрушаются в печени, для защиты органа при необходимости могут использоваться гепатопротекторы («Харсил»).
Санация полового партнера
Если хламидии выявлены у одного из партнеров, второго можно даже не обследовать – необходимо обязательно лечить. На время терапии необходимо воздержаться от интимных отношений, в крайних случаях – использовать презерватив.
Половые контакты разрешается возобновить только после отрицательного результата контроля на хламидии через три-четыре недели после окончания лечения. Возобновление отношений раньше может приводить к повторному инфицированию (один партнер может вылечиться, а другой – нет, даже при одинаковых схемах), хронизации процесса и переходу хламидий в «труднодоступные» L-формы.
При беременности
Лечить хламидиоз при беременности необходимо, соблюдая общие рекомендации. Единственное, во время вынашивания ограничен спектр препаратов. Наиболее эффективным и безопасным считается «Джозамицин», допускается лечение «Азитромицином», «Амоксициллином» в определенные сроки.

Контроль излеченности
Для того чтобы предупредить опасные последствия хламидиоза для женщин, важно не только пролечить инфекцию, но и провести контрольное исследование после курса терапии. Можно сделать это двумя путями
ПЦР. Информативно исследование не ранее, чем через три-четыре недели после окончания курса приема антибиотиков. Забор материала следует проводить из тех мест, где были обнаружены хламидии. Лучше использовать метод ПЦР-real-time.
ИФА в динамике. Этот вариант следует использовать, когда нет возможности сдать ПЦР
Для достоверности результата важно определение Ig M и Ig G с интервалом две-три недели. Но результат не показывает, что хламидий нет вообще – можно лишь отследить положительную динамику и предположить эффективность лечения.
Лечение хламидиоза у женщин и мужчин
Поскольку C. trachomatis относится к внутриклеточным паразитам, для лечения инфекции применяются антибиотики макролиды (эритромицин, джозамицин, азитромицин).
Неосложненную хламидийную инфекцию мочеполовой системы следует лечить азитромицином (Сумамед 1 г, разовый прием), а также доксициклином (Юнидокс солютаб, 100 мг 2 раза в день 7 дней. Исследования показывают, что оба препарата одинаково эффективны.
Эти лекарственные средства относятся к препаратам первой линии для лечения хламидиоза согласно Европейским рекомендациям и ВОЗ. В качестве альтернативных вариантов рассматриваются другие макролиды или фторхинолоны. К ним относятся:
- Эритромицин – дозировка 500 мг 4 раза в день 7 дней;
- Левофлоксацин – дозировка 500 мг 1 раз 1 неделю;
- Офлоксацин – дозировка 300 мг 2 раза в день или 600 мг 1 раз в день 1 неделю.
Азитромицин (дозировка 1000 мг однократно или амоксициллин (дозировка 500 мг 3 раза в день 1 неделю) следует использовать в качестве первой линии лечения инфекции C. trachomatis мочеполовой системы у беременных женщин.
Неосложненная мочеполовая инфекция: азитромицин (Сумамед) 1000 мг однократный прием, или доксициклин (дозировка 100 мг, принимать 2 раза в день, курс 1 неделя).
Альтернативные варианты:
- Эритромицин – дозировка 500 мг, принимать 4 раза в день, курс 1 неделя.
- Эритромицина этилсукцинат – дозировка 800 мг, принимать 4 раза в день, курс 1 неделя.
- Левофлоксацин – дозировка 500 мг, принимать 1 раз в день, курс 1 неделя.
- Офлоксацин – дозировка 300 мг, принимать 2 раза в день или по 600 мг 1 раз, курс 1 неделя.
Инфекция во время беременности: азитромицин (Сумамед) 1000 мг однократный прием или амоксициллин (дозировка 0,5 г принимать 3 раза, курс 1 неделя).
Альтернативные варианты:
- Эритромицин – дозировка 0,5 г, принимать 4 раза, курс 1 неделя или 250 мг, принимать две недели 4 раза в день.
- Эритромицин этилсукцинат, принимать 4 раза в день по 800 мг в течение семи дней или принимать 4 раза в день по 400 мг в течение двух недель.
Хронический реактивный артрит: Юнидокс солютаб (доксициклин). Принимать 2 раза в день в дозировке 100 мг, плюс рифампицин принимать 1 раз в день в дозировке 300 мг в течение шести месяцев. Или азитромицин, принимать один раз в день в дозировке 0,5 г в течение пяти дней, затем два раза в неделю по 0,5 г, плюс рифампицин один раз в день в дозировке 300 мг в течение шести месяцев.
Венерическая лимфогранулема: Юнидокс солютаб (доксициклин), принимать два раза в день в дозировке 100 мг в течение трех недель
Альтернативные варианты:
- Эритромицин – принимать четыре раза в день по 0,5 г в течение трех недель.
- Азитромицин – принимать один раз в неделю в дозировке 1 г в течение трех недель.
Неонатальная легочная инфекция: Препарат эритромицин (эритромицина этилсукцинат), дозировка 50 мг на кг массы тела ежедневно в четыре приема две недели.
Хламидийная инфекция глаз новорожденных: препарат эритромицин (эритромицина этилсукцинат) дозировка 50 мг на кг массы тела ежедневно в четыре приема две недели.
Хламидийный конъюнктивит у взрослых: доксициклин, принимать 2 раза в день в дозировке 100 мг, курс одна-три недели. Или эритромицин, принимать 4 раза в день в дозировке 250 мг, курс одна-три недели.
Трахома: азитромицин (разовая доза 1 г) или доксициклин, принимать 2 раза в день в дозировке 100 мг, продолжительность курса три недели.
Осложнения
Урогенитальный хламидиоз опасен следующими осложнениями для женщины:
- дисплазия шейки матки;
- хронический эндометрит;
- хронический сальпингооофорит;
- непроходимость маточных труб;
- выраженный спаечный процесс в малом тазу;
- хроническая тазовая боль;
- бесплодие;
- болезнь Рейтера;
- хламидийный перитонит и абсцессы.
Во время беременности хламидиоз чреват патологиями:
- неразвивающаяся беременность;
- прерывание на разных сроках;
- внутриутробное заражение ребенка;
- врожденная хламидийная инфекция глаз и пневмония у малыша.
Важно выявить инфекцию на этапе планирования, пройти полный курс лечения и только после этого пытаться забеременеть

Контроль выздоровления после лечения хронического хламидиоза
По окончании курса, необходимо повторно обследоваться на хламидии тем способом, которым возбудители были выявлены.
Только лабораторно подтвердив выздоровление, можно рассчитывать на то, что рецидив не наступит.
Характеристика инфекционного процесса при хламидиозе
Возбудители хламидиоза впервые были обнаружены в 1907 году в клетках конъюнктивы больного трахомой человека.
Отчего и получили свое название – Chlamydia trachomatis.

Из-за мелких размеров, некоторое время считали крупными вирусами и только в 1966 году признали бактериями.
К этому времени уже стало ясно, что клетками мишенями для хламидий становится цилиндрический эпителий мочеполового тракта, конъюнктивы, ротовой полости и дыхательных путей.
На текущий момент, наиболее актуальный путь распространения инфекции – незащищенный секс, а входные ворота – мочеполовые пути.
Именно там хламидии «обживаются» и вызывают инфекционный процесс чаще всего.
К особенностям жизнедеятельности относится механизм внутриклеточного паразитирования возбудителей.
Благодаря чему они ускользают от иммунитета.
По той же причине, хламидийное воспаление протекает скрыто, торпидно.
Процесс практически всегда выявляется в хронической стадии.
В процессе воспаления многочисленные очаги хламидиоза в подслизистом слое как бы обрастают фиброзными элементами.
Формируя капсулу, через которую антибиотики и иммунокомпетентные клетки проникают с трудом.
При попытках самолечения или неквалифицированной терапии, такие «бункеры» остаются интактными.
Оттуда хламидии по окончании приема препаратов снова выходят, провоцируя неудачи лечения, рецидивы.
Поэтому для полного избавления от хламидий необходимо обращаться к дерматовенерологу в ближайшей клинике, КВД или кабинете частной практики.

Предстоит обследование для уточнения распространенности инфекции (мазок, анализы ПЦР) и бактериологическое исследование.
Для уточнения, к каким препаратам возбудитель сохранил чувствительность.
Только после полного обследования можно приступать к составлению схемы лечения хронического хламидиоза.
Разумеется, с учетом половых особенностей.
Осложнения, возникающие в результате хламидиоза
У женщин инфекция Chlamydia trachomatis может распространиться в матку или фаллопиевы трубы и вызвать PID (сальпингит, сальпингоофорит, эндометрит). Симптоматический PID встречается примерно у 10-15% женщин с хронической инфекцией. Однако хламидиоз также может вызывать субклиническое воспаление верхних отделов половых путей («субклинический PID»).
Как острый, так и субклинический PID приводит к необратимому повреждению матки, фаллопиевых труб, окружающих тканей.
Характерная особенность течения хламидийной инфекции – образование спаечного процесса и рубцов в фаллопиевых трубах и развитие их непроходимости. В результате это приводит к бесплодию, а также к внематочной беременности с возможным смертельным исходом.
У некоторых пациентов с хламидийным PID развивается перигепатит, или «синдром Фитца-Хью-Куртиса, воспаление капсулы печени и окружающей брюшины.
После симптоматической или бессимптомной хламидийной инфекции у мужчин и женщин может возникать реактивный артрит. Иногда как часть триады симптомов (с уретритом и конъюнктивитом), ранее называемых синдромом Рейтера.
У мужчин развиваются изменения слизистой оболочки (рубцы) мочеиспускательного канала, которые приводят к сужению уретры (стриктуре). Для лечения данного осложнения необходимо хирургическое вмешательство.
Еще одно осложнение хламидиоза – орхоэпидидимит, что может привести к гибели клеток Лейдига, таким образом, прекращению сперматогенеза, и сужению семявыносящих протоков вследствие рубцевания. В совокупности эти процессы приводят к мужскому бесплодию.
Вследствие длительной хламидийной инфекции у мужчин также развивается хронический простатит. Особенно опасен он для молодых и мужчин среднего возраста. Хроническое воспаление простаты вызывает некроз железистой ткани, изменение состава секрета, что нарушает подвижность сперматозоидов и приводит к их быстрой гибели.
Причины и факторы развития заболевания у женщин
В большинстве случаев инфицирование происходит при незащищенном половом контакте. Вероятность заражения при связи с больным партнёром приближается к 100%. При этом воспалительный процесс продолжительное время не доставляет женщине неудобств. Независимо от того, какой был половой контакт (генитальный, анальный или оральный), произойдёт заражение. Разница может быть лишь в локализации инфекции.
Специалисты считают, что хламидиоз может передаваться также и контактно-бытовым путём через крышку унитаза, предметы личной гигиены больного, его постельное и нижнее белье. Было установлено, что патогенные микроорганизмы продолжают нормально функционировать на предметах быта в течение двух суток при комнатной температуре.

Хламидиоз — инфекция, которая передается половым путем
Chlamidia pneumoniae, которая провоцирует развитие респираторных заболеваний, может передаваться воздушно-капельным путём. Однако с таким видом заражения специалистам приходится сталкиваться крайне редко.
От матери к ребёнку инфекция передаётся вертикальным путём в процессе родов. При этом малыш может получить такие серьёзные осложнения, как хламидийный конъюнктивит или пневмонию. Поэтому при обнаружении инфекции у женщины врачи могут принять решение о проведении кесарева сечения.
Лечение
Многие специалисты считают, что лечение хламидиоза представляет большую проблему для пациентов и врачей. Нередко после терапии антибактериальными препаратами через некоторое время заболевание проявляет себя снова. Происходит это по причине неадекватного ответа иммунной системы на хламидийную инфекцию. Необходим комплексный подход к подбору препаратов. Основная часть работы должна быть направлена на стимуляцию работы иммунной системы.
Медикаментозная терапия заболевания может включать следующие группы препаратов:
- Антибиотики (Эритромицин, Суммамед, Цифран).
- Ферменты. Биохимически активные вещества животного или растительного происхождения способствуют улучшению проницаемости клеточных мембран. Благодаря ферментам более эффективной становится бактериальная терапия. При хламидиозе у женщин могут быть назначены такие средства, как Вобэнзим, Флогэнзим, Лонгидаза.
- Пробиотики (Энтерол, Лактобактерин).
- Гепатопротекторы (Легалон, карсил).
- Витамины (Аскорбиновая кислота, Витамин Е, Глютаминовая кислота).
- Иммуномодуляторы (Тималин, Деринат).
- Препараты интерферона (Амиксин, Реаферон, Полудан).
Препараты выбираются с учётом симптоматики, а также индивидуальных особенностей организма конкретного пациента.
Как лечить острый хламидиоз
- Подготовка. На протяжении недели проводиться иммунокоррекция. Назначаются препараты на основе интерферона. Проводится терапия витаминами. Дополнительно специалист может назначить ферменты, чтобы подготовить организм больного к приёму антибиотиков.
- Базисное лечение. Назначаются антибактериальные средства и пробиотики. Курс лечение — 14 дней.
- Восстановление. Продолжается приём пробиотиков для восстановления микрофлоры кишечника. Дополнительно могут быть назначены гепатопротекторы.
Схема лечения хронического хламидиоза
- Базисное лечение. Этап включает приём антибиотиков, витаминов, ферментов и пробиотиков. Дополнительно через неделю после начала терапии могут быть назначены противогрибковые средства. Курс терапии 10–14 дней.
- Восстановление. На этом этапе совмещается приём гепатопротекторов и физиотерапия. Может продолжаться приём витаминов.
Выбор медикаментов зависит от симптоматики, а также индивидуальных особенностей больного
На протяжении всего курса лечения как хронического, так и острого хламидиоза может проводиться местное лечение с использованием микроклизм и ванночек на основе раствора Хлоргексидина.
Физиотерапия
Процедуры физиотерапевтического характера направлены на устранение очага воспаление, снятие болевого синдрома. При хламидиозе действенными являются следующие методики:
- Лазеротерапия. Излучение низкой интенсивности характеризуется выраженным противовоспалительным действием. Проводиться стимуляция местного иммунитета.
- Термотерапия. Проводится поверхностный прогрев слизистой на глубину до 5 мм, что способствует улучшению условий воздействия медикаментов.
- Магнитотерапия. В очаг воспаления с помощью магнитных полей вводятся лекарственные препараты.
- Электрофорез. Методика чаще всего применяется при хроническом урогенитальном хламидиозе у женщин. С помощью специальной аппаратуры вводятся антибиотики, что способствует быстрому восстановлению повреждённых тканей, снятию болевого синдрома.
- Озонотерапия. Озон обладает высоким окислительным потенциалом. Благодаря этому процедура оказывает бактерицидное и противовирусное действие. Кроме того, озон улучшает состояние клеточных мембран, процессы регенерации повреждённых тканей проходят быстрее.
- Ионофорез. Благодаря проникновению ионизированного вещества через кожу под воздействием постоянного тока происходит быстрое восстановление повреждённого эпидермиса.
Физиотерапевтические процедуры показывают хороший результат, если они входят в состав комплексной терапии. Эффективность будет низкой, если применять любую из перечисленных методик без использования медикаментов.
Осложнения хронического хламидиоза
Хламидиоз может вызывать осложнения у женщин, детей и мужчин.
Осложнения у пациентов женского пола:
- воспалительные патологии малого таза;
- внематочная беременность;
- перигепатит.
У мужчин иногда развивается эпидидимит.
Хламидии также обнаруживаются в предстательной железе (простатит).
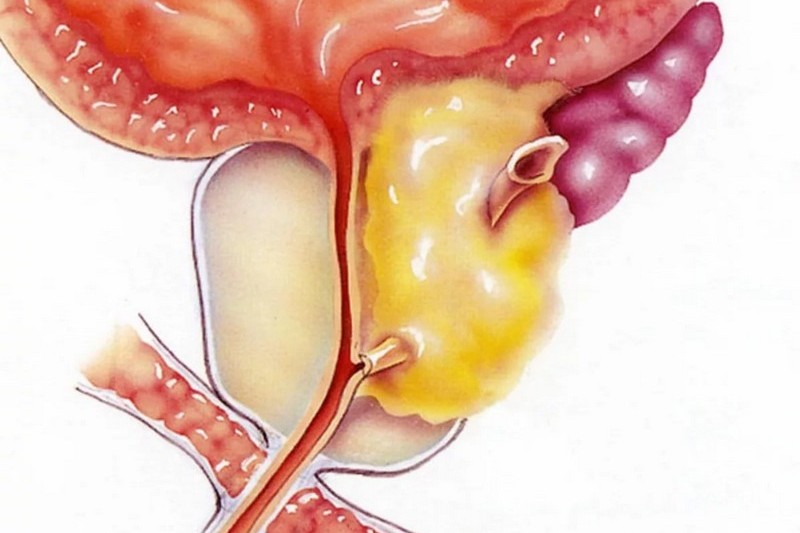
Возможен орхит (поражение яичек), цирцинарный баланопостит (воспаление головки).
При длительном течении инфекции иногда формируются стриктуры уретры.
У представителей обоих полов возникает бесплодие.
Может развиваться синдром Рейтера.
У детей развиваются пневмонии хламидийной этиологии.
Макролиды при лечении хронического хламидиоза
Самая часто назначаемая группа препаратов при хроническом хламидиозе.
Основной эффект – бактериостатический.
Макролиды блокируют синтез белка.
Они хороши тем, что создают высокую внутриклеточную концентрацию.
Она выше, чем вне клеток, приблизительно в 10 раз.
Высокую активность имеет азитромицин.
Он может сохранять высокую тканевую концентрацию в течение нескольких суток.
Это обеспечивает удобство использования препарата.
Он может применяться раз в несколько дней.
Повышается комплаенс, так как при необходимости приема препаратов несколько раз в сутки человек нередко забывает это делать.
Азитромицин накапливается внутри фагоцитов.
Эти воспалительные клетки мигрируют в очаг воспаления.
Тем самым они доставляют действующее вещество к тому месту, где необходимо его действие.
В отличие от многих других макролидов, азитромицин не имеет влияния на моторику кишечника, поэтому редко вызывает побочные эффекты со стороны пищеварительного тракта.
Препарат нарушает ферментные системы хламидий.
Он блокирует фолатредуктазу.
В результате синтез белка прекращается, и клетка погибает.
Джозамицин – препарат, который менее удобен в приеме.
Но он имеет более высокую клиническую эффективность.
После приема внутрь быстро всасывается в кровь.
Концентрация внутри клеток выше в 20 раз, чем вне клеток.
Это самый высокий показатель среди всех препаратов, использующихся при хламидиозе.
У фторхинолонов и тетрациклинов соотношение внутриклеточной и внеклеточной концентрации не достигает и 10.
Джозамицин проникает внутрь клеток: макрофагов, эпителиоцитов, лейкоцитов.
Стандартная схема предусматривает назначение препарата по 500 мг, три раза в сутки, курсом 3 дня.
Используется также схема с меньшей суточной дозой, но большей продолжительностью лечения.
Джозамицин назначают по 500 мг, дважды в сутки, курсом 5 дней.
Преимуществом препарата является высокий профиль безопасности.
Он может использоваться у детей и беременных женщин.
Другие макролиды используются при хламидиозе реже.
Иногда врачи назначают:
1. Кларитромицин – используется по 250 мг, 2 раза в день.
С осторожностью применяется у женщин. Это единственный из макролидов, который обладает эмбриотоксическим эффектом
Это единственный из макролидов, который обладает эмбриотоксическим эффектом.
Поэтому он противопоказан при беременности.
При неосложненной форме инфекции курс терапии может длиться 3 дня.
При осложненном хроническом хламидиозе применяется до 5 дней.
2. Рокситромицин – принимают по 150 мг, 1 раз в день.
Из недостатков следует отметить низкую биодоступность при одновременном употреблении пищи.
Поэтому препарат принимают за полчаса до еды или через 2 часа после еды.
3. Спирамицин – используют по 3 миллиона ЕД, трижды в сутки.
Препарат часто используется у беременных женщин.
Он проникает в амниотическую жидкость, но не оказывает эмбриотоксического эффекта.
4. Эритромицин – при хроническом хламидиозе имеет эффективность, сопоставимую с применением тетрациклинов.
Но препарат имеет существенный недостаток.
Он подавляет активность микросомальных ферментов печени.
Поэтому плохо совместим со многими другими препаратами.
Его нельзя принимать вместе с алкоголем.
Часто вызывает побочные эффекты со стороны желудочно-кишечного тракта, потому что усиливает моторику кишечника.
Ещё одним недостатком является необходимость частого приема таблеток.
Эритромицин назначают по 500 мг, 4 раза в день.
Возможно также использование дозировки 250 мг, если курс лечения продолжается 3-4 дня.
5. Мидекамицин – обладает не только бактериостатическим, но и бактерицидным эффектом.
Он проявляется только в высоких дозах.
Назначается в дозе 400 или 600 мг, трижды в сутки.
Стандартный курс лечения хронического хламидиоза длится 7 дней.
Профилактика хламидиоза
Лучший способ профилактики хронического хламидиоза – презерватив.
Он защищает от этой инфекции и мужчину, и женщину, с гарантией, близкой к 100%.
Но лишь при условии, что использовался презерватив правильно.
А также что он не порвался, не соскользнул.
Не стоит забывать, что инфекция может присутствовать не только в уретре или влагалище.
Она может быть во рту, прямой кишке.
Если непосредственного контакта с потенциальными очагами инфекции нет, то и заразиться хламидиозом нельзя.
В качестве мер профилактики пациентам также рекомендуют уменьшить количество партнеров.
Но эта рекомендация редко соблюдается на практике.
В рамках вторичной профилактики необходимо:
- регулярно обследоваться на хламидиоз (при активной половой жизни);
- проходить лечение в случае обнаружения инфекции;
- не заниматься сексом во время лечения, чтобы не заражать других людей.
Симптомы поражения во рту при хламидиозе у женщин
Орофарингеальный хламидиоз является следствием заражения:
- Контактно-бытового (от пациентов с оральной формой хламидиоза при использовании общих средств гигиены, например, зубной щетки).
- Фекально-орального (при недостаточной гигиене через руки, загрязненные биологическими генитальными выделениями).
- Вертикального (у детей, рожденных от матери с активной формой генитального хламидиоза).
Оральный хламидиоз схож по симптоматике с банальной простудой.
Может начинаться с першения в горле, небольшого кашля, повышения температуры.
На миндалинах появляется желтоватый налет.
Часто в патологический процесс вовлекаются миндалины, имитируя ангину.
Для этого состояния характерна боль при глотании, увеличиваются подчелюстные лимфоузлы.
Может ли наступить беременность после лечения хламидии
При хламидиозе часто развивается бесплодие.
Иногда изначально женщины обращаются к врачу как раз по этой причине. Они не могут долго зачать ребенка. Приходят к доктору и обследуются.
В том числе сдают анализы на половые инфекции. И тут оказывается, что в организме присутствуют хламидии. Пациенты получают лечение.
Можно ли забеременеть после того, как хламидия будет уничтожена?
Это зависит от того, насколько долго женщина болела хламидиозом.
При недавнем заражении бесплодие носит функциональный характер. Оно связано с текущим воспалением маточных труб. В них накапливается экссудат. Трубы слипаются и не пропускают яйцеклетку.
В этом случае через 1-2 месяца после излечения патологии фертильность восстанавливается. И женщина сможет зачать ребенка.
В иных случаях хламидия длительно присутствует в организме. Это может длиться годами без значительных симптомов. Тогда трубы могут повредиться и срастись.
После излечения бактериальной инфекции они останутся непроходимыми. Репродуктивная функция в таком случае не восстановится сама по себе. Потребуется дополнительное лечение, чтобы забеременеть.