Прогноз для жизни при терминальной стадии хпн
Содержание:
Как проводить диагностические мероприятия
Первое, с чего начинает врач при появлении на его пороге пациента с болезнью почек — это осмотр и физикальное обследование
Особенно важно изучить состояние кожи и слизистых оболочек пациента: при длительно текущем заболевании они могут быть бледными и иметь желтоватый оттенок, что связано с отложением солей мочевой кислоты в тканях

Изменение цвета кожи при болезни почек обусловлено интоксикацией организма
Область поясницы при пальпаторном исследовании болезненна, наблюдается выраженный отёк верхней половины туловища и лица. На ноги почечные отёки не переходят. Язык пациента влажный, обложен белым или желтоватым налётом. Температура тела умеренно повышена.
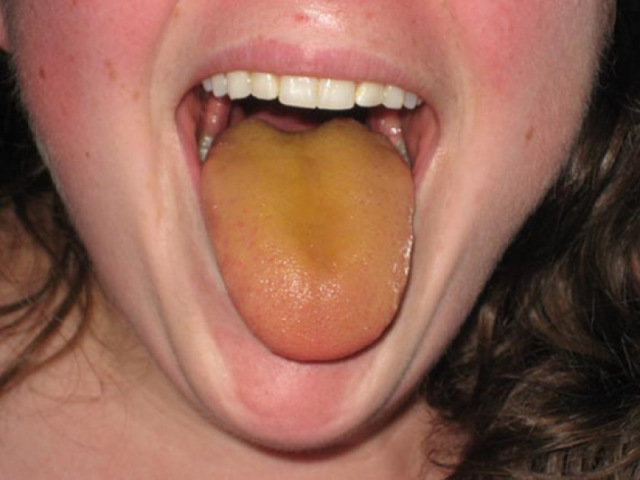
Язык пациента с почечной недостаточностью обложен жёлтоватым или белёсым налётом
Заболевания для дифференциального диагноза
Определить наличие у пациента острой либо хронической почечной недостаточности можно с использованием лабораторных и инструментальных методов исследования. Некоторые клинические симптомы недостаточности почек имеют большую схожесть с другими заболеваниями.
Список болезней для дифференциальной диагностики острой либо хронической болезни почек:
- гастроэнтерит или гастроэнтероколит;
- мигрени;
- атеросклероз сосудов брюшной полости;
- тромбозы сосудов малого таза и забрюшинного пространства;
- гормональная недостаточность;
- инфекционные заболевания паразитарной или бактериальной природы;
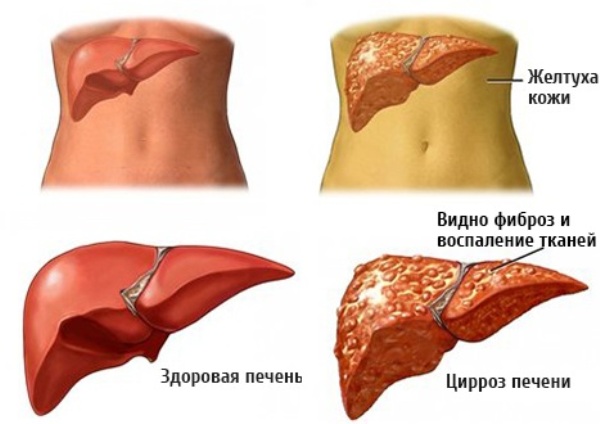
- гепатиты и циррозы печени;
- печёночная кома;
- диабетическая кома;
- кома при инсульте;
- острое или хроническое нарушение мозгового кровообращения;
- физиологическая задержка мочи.
Лабораторные методы исследования
Благодаря лабораторным методам появляется возможность установить стадию заболевания, а также определить наличие компенсации либо декомпенсации.
Лабораторные исследования, необходимые для постановки диагноза:
-
Общий анализ мочи, где будут наблюдаться изменение плотности в сторону её повышения, изменение окраски мочи с соломенно-жёлтого на тёмно-красный, эритроциты и белок, которые в норме не встречаются.
- Бактериологическое исследование мочи — один из самых важных методов. С его помощью можно выделить основного возбудителя болезни путём его посева на разные питательные среды. Параллельно можно определить чувствительность возбудителя к антибиотикам.
- Исследование мочи по Зимницкому предполагает сбор мочи в течение суток в восемь различных ёмкостей. Затем отдельно в каждой ёмкости подсчитывают количество лейкоцитарных и эпителиальных клеток, которое будет увеличено при почечной недостаточности.
-
Общий анализ крови показывает течение патологического воспалительного процесса во всём организме. При недостаточной функции почек повышается уровень лейкоцитов, моноцитов, макрофагов, лимфоцитов. Может наблюдаться анемия в виде уменьшения гемоглобина и уровня эритроцитов.
Инструментальные методы исследования
Благодаря инструментальным методикам появляется возможность увидеть состояние обеих почек, их соединительнотканной капсулы, мочеточников и мочевого пузыря, а также оценить функциональное состояние основных почечных сосудов. Применение подобных исследований широко распространено как за рубежом, так и на территории России.
С целью диагностики почечной недостаточности используют:
-
Ультразвуковое исследование. Эта методика позволяет осмотреть всю чашечно-лоханочную систему почек и оценить её состояние в динамике. При добавлении контраста в почечную вену можно отследить его перемещение посредством сканера-УЗИ и определить уровень закупорки сосудов, атеросклеротические поражения, аномалии развития и деформации.
-
Компьютерная томография или магнитно-резонансная томография показывают органы малого таза и забрюшинного пространства сразу в нескольких проекциях. Это позволяет исключить опухоли, кисты и отсутствие одной почки. Проводить такое исследование рекомендовано не чаще одного раза в год, так как компьютерная томография проводится с помощью рентгеновской камеры, которая оказывает определённый эффект на организм человека.
-
Биопсия представляет собой извлечение небольшого участка почечной ткани для микроскопического и биохимического анализов с помощью длинной иглы. Операция инвазивна и болезненна, но не несёт практических рисков для человека. Такая процедура позволит исключить онкологическое заболевание.
Анализ на креатинин
Нужна ли подготовка к сдаче крови на биохимический анализ?
Пациенту перед сдачей биохимического анализа крови нужно помнить следующие правила:
- Кровь нужно сдавать утром натощак. С момента последнего приема пищи должно пройти не менее 8 – 12 часов. Допускается взятие крови через 6 часов при условии, что ужин был легким, без жирной пищи.
- Кровь не сдают сразу после того как пациент пришел в лабораторию. Необходимо отдохнуть 10 – 15 минут в сидячем положении. Это расслабит мышцы и нормализует некоторые показатели.
- Если пациент принимает какие-либо лекарства, их нужно по возможности отменить перед сдачей крови. Если такой возможности нет, а результаты анализа нужны срочно, пациент должен уведомить лабораторию и лечащего врача о том, какие именно препараты он принимает.
- За 1 – 2 дня до сдачи крови не следует злоупотреблять алкоголем, жирной и острой пищей. Все это может повлиять на работу печени и почек, что исказит результат.
например, соотношение белок/креатинина не только на креатинин
Определение уровня креатинина возможно следующими способами:
- Тест-полоски. В настоящее время тест-полоски являются наиболее быстрым методом анализа на креатинин. Они продаются в некоторых крупных аптеках и медицинских компаниях, и пациент вполне может пользоваться ими дома. На полоску специального материала наносится капля крови, и в ходе химической реакции происходит определение уровня креатинина (на тесте появляются горизонтальные полосы, указывающие концентрацию этого вещества). Результат можно получить в течение нескольких минут. К сожалению, тест-полоски не слишком точны, и при серьезных заболеваниях этот метод считается недостоверным. В медицинских лабораториях он не используется.
- По Кокрофту-Голту. Формула Кокрофта-Голта отражает скорость клубочковой фильтрации крови в почках (насколько эффективно различные вещества выводятся с почками). Она является вспомогательной при оценке почечной недостаточности.
- Метод Яффе. Данный метод представляет собой последовательность химических реакций, в результате которых определяется уровень креатинина как в крови, так и в моче. По данному методу (иногда с небольшими модификациями) креатинин определяют в большинстве биохимических лабораторий.
- Проба Реберга-Тареева. С помощью данной пробы в лаборатории могут определить скорость клубочковой фильтрации в почках. Основным критерием для оценки этого показателя является именно уровень креатинина. Его концентрацию измеряют параллельно в пробах крови и мочи (есть несколько методик), после чего по специальной формуле вычисляют эффективность работы почек.
Норма креатинина у мужчин, женщин и детей
в определенном возрастеВ настоящее время врачи ориентируются на следующие нормы креатинина (в крови и в моче) в зависимости от пола:
- Мужчины. В сыворотке крови 62 – 132 мкмоль/л или 0,7 – 1,4 мг/дл. В моче 800 – 2000 мг/сут или 7,1 – 17,7 ммоль/сут.
- Женщины. В сыворотке крови 44 – 97 мкмоль/л или 0,5 – 1,1 мг/дл. В моче 600 – 1800 мг/сут или 5,3 – 15,9 ммоль/сут.
беременности
Нормальные показатели креатинина в разном возрасте (таблица возрастов)
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Какая формула расчета для клиренса креатинина (калькулятор)?
гемодиализискусственное очищение крови с помощью специального аппаратапробу берут ежечасно с учетом объема мочи либо собирают всю суточную мочу
В основе расчета клиренса креатинина лежит следующая формула:КлФ = МхД/ПлКлФМПлДскорость образования мочи
Лечение почечной недостаточности
Направления лечения при почечной недостаточности:
| Направление лечения | Мероприятия |
| Устранение причин преренальной острой почечной недостаточности. |
|
| Устранение причин ренальной острой почечной недостаточности |
|
| Устранение причин постренальной острой почечной недостаточности | Необходимо устранить препятствие, которое мешает оттоку мочи (опухоли, камня и др.) Чаще всего для этого требуется хирургическое вмешательство. |
| Устранение причин хронической почечной недостаточности | Зависит от основного заболевания. |
| Меры борьбы с нарушениями, которые возникают в организме при острой почечной недостаточности | |
| Устранение нарушений водно-солевого баланса |
|
| Борьба с закислением крови | Врач назначает лечение в случае, когда кислотность (pH) крови опускается ниже критического значения – 7,2. Внутривенно вводят раствор натрия бикарбоната, пока его концентрация в крови не повысится до определенных значений, а pH не поднимется до 7,35. |
| Борьба с анемией | При снижении уровня эритроцитов и гемоглобина в крови врач назначает переливания крови, эпоэтин (препарат, являющийся аналогом почечного гормона эритропоэтина и активирующий кроветворение). |
| Гемодиализ, перитонеальный диализ | Гемодиализ и перитонеальный диализ – методы очищения крови от различных токсинов и нежелательных веществ.Показания при острой почечной недостаточности:
При гемодиализе кровь пациента пропускают через специальный аппарат – «искусственную почку». В нем есть мембрана, при помощи которой происходит фильтрация крови и её очищение от вредных веществ. |
| Пересадка почки | Трансплантация почки осуществляется при хронической почечной недостаточности, когда в организме больного возникают тяжелые нарушения, и становится ясно, что помочь больному другими способами не получится. Почку берут от живого донора или трупа. После пересадки проводят курс терапии препаратами, подавляющими иммунитет, чтобы не произошло отторжение донорской ткани. |
Диета при острой почечной недостаточности
- Необходимо снизить количество белка в рационе, так как продукты его обмена оказывают дополнительные нагрузки на почки. Оптимальное количество – от 0,5 до 0,8 г на каждый килограмм массы тела в сутки.
- Для того чтобы организм больного получал необходимое количество калорий, он должен получать пищу, богатую углеводами. Рекомендуются овощи, картофель, рис, сладкое.
- Соль нужно ограничивать только в том случае, если она задерживается в организме.
- Оптимальное потребление жидкости – на 500 мл больше того количество, которое организм теряет в течение суток.
- Больному следует отказаться от грибов, орехов, бобовых – они также являются источниками большого количества белка.
- Если повышен уровень калия в крови – исключить виноград, курагу, изюм, бананы, кофе, шоколад, жареный и печеный картофель.
Прогноз
Но в случаях, когда больной игнорирует явные симптомы и лишь на поздних стадиях обращается за помощью, то шансов на дальнейшую жизнь остается меньше. Четвертый этап в большинстве случаев заканчивается скорой смертью.
Переход от этапа к этапу довольно медленный, но конкретный срок зависит от особенностей организма человека. От появления первых ХПН до летального исхода проходит приблизительно 3 месяца.
Для более скорого выздоровления и продолжительной жизни важно придерживаться всех рекомендаций доктора. Самодисциплина и следование установленному курсу – 90% успеха в лечении
Время от времени врач проверяет динамику выздоровления, и если пациент выполняет все назначения, то удается одержать победу в схватке с болезнью
Самодисциплина и следование установленному курсу – 90% успеха в лечении. Время от времени врач проверяет динамику выздоровления, и если пациент выполняет все назначения, то удается одержать победу в схватке с болезнью.
Причины почечной недостаточности
Почечная недостаточность – это страшный диагноз для пациента. При этом заболевании происходят различные нарушения в организме, которые в зависимости от стадии болезни приводят к различным осложнениям. При терминальной стадии нарушения чаще всего необратимы.
Терминальная стадия почечной недостаточности считается пятой и завершающей стадией болезни. Она наступает после выраженного и тяжелого снижения уровня СКФ (скорости клубочковой фильтрации). Причина кроется не только в неправильном лечении, но и в естественном течении заболевания, которое часто можно приостановить, купировать, но не вылечить полностью.
Причинами почечной недостаточности могут быть практически любые заболевания почек и прочие серьезные, тяжело протекающие болезни:
- Сахарный диабет. При сахарном диабете организм испытывает дефицит инсулина, в результате чего сахар в крови накапливается и плохо выводится, что может повредить ткани почек. Все диабетики рано или поздно сталкиваются с почечными проблемами. При сахарном диабете почки всегда находятся в группе риска, их регулярно нужно проверять.
- Гломерулонефрит. Под гломерулонефритом подразумевают целый комплекс различных состояний, сопровождающихся воспалением гломерул (клубочков). При тяжелом течении заболевания ткани почек поражаются, в них попадает кровь, происходит застой мочи, что может привести к необратимым последствиям.
- Пиелонефрит. Это воспалительное заболевание почек, вызванное, как правило, бактериальной инфекцией. При неэффективном лечении пиелонефрита он может перейти в хроническое состояние и осложниться почечной недостаточностью.
- Гипертония. При повышенном артериальном давлении значительно повышается нагрузка на сосуды всего организма и почек в том числе. Это нарушает фильтрацию и снижает функциональность почек. При постоянной и тяжелой гипертонии поражения почек нередки.
- Аутоиммунные заболевания. Почки могут страдать при различных системных заболеваниях, таких, как красная волчанка или васкулит. При этих заболеваниях происходит сбой иммунной системы, в результате чего она атакует здоровые клетки своего организма. Существует такое понятие, как аутоиммунный гломерулонефрит, который со временем приводит к хронической почечной недостаточности.
Признаки и этапы терминальной стадии
Симптомы почечной недостаточности усиливаются с течением болезни. Выделяют несколько этапов развития терминальной стадии. На начальном этапе состояние организма ухудшается несущественно, серьезных поражений органов нет, а почки частично сохраняют свою функциональность.
На дальнейших этапах состояние организма ухудшается и возникают признаки сердечной недостаточности, одышка, тахикардия, повышенное кровяной давление. На последнем этапе мочеиспускание прекращается полностью, ткани отекают, наблюдаются признаки интоксикации организма.
Признаки почечной недостаточности могут проявляться постепенно:
- Олигурия. Терминальная стадия почечной недостаточности нередко начинается с резкого уменьшения количества выделяемой мочи. У здорового человека количество выделяемой суточной мочи составляет примерно 1,5. Снижение этого уровня в 2 и более раз считается отклонением от нормы и серьезным нарушением. Со временем олигурия может перейти в анурию.
- Анурия. Это полное прекращение мочеиспускания либо очень скудное мочеиспускание. Моча выделяется в количестве не более 50 мл в сутки. При этом наблюдаются и другие симптомы: слабость, ухудшение самочувствия, усталость, отеки, тошнота и рвота, сухость во рту, боль в мышцах и суставах.
- Эмоциональная лабильность. При хронической почечной недостаточности страдает нервная система. У больного наблюдается апатия, сменяющаяся нервным возбуждением. Часто почечная недостаточность сопровождается заторможенностью и неадекватным поведением.
- Отеки. При почечной недостаточности жидкость не выводится из организма и скапливается в тканях. Отеки могут наблюдаться по всему телу: на ногах, руках, лице. Одутловатость лица и распухший язык также часто сопровождают терминальную стадию заболевания.
- Понос и отсутствие аппетита. Расстройства кишечника нередко встречаются при олигурии и анурии. Почки перестают выводить мочу, а значит токсические вещества скапливаются в организме, вызывая различные нарушения. У больного может наблюдаться частый понос темного, почти черного цвета с резким запахом.
- Энцефалопатия. Симптомы энцефалопатии включают в себя нарушения памяти и концентрации внимания, бессонницу, головные боли, депрессии и резкие перепады настроения.
2 Степени и стадии болезни
Согласно классификации, выделяют следующие стадии ХПН:
| Степень | Скорость клубочковой фильтрации мл/мин. | Уровень креатинина плазмы ммоль/л | Симптомы | Другие диагностические изменения |
| 1 | 90-60 | 0,123-0,176 | Это латентная стадия, при которой периодически возникают жалобы на основное заболевание, но ХПН клинически может не обнаруживаться. Однако при тщательном опросе пациент иногда вспоминает о минимальных ее проявлениях в виде:
|
Отмечается периодическое выделение с мочой белка (протеинурия) и незначительные изменения фосфорно-кальциевого обмена |
| 2 | 60-30 | 0,176-0,352 | Стадия также имеет название компенсированной. Симптомы ХПН при ней такие же, как и при первой степени, но они появляются чаще и больной сам их озвучивает доктору. В этот период пациенты худеют, отмечают постоянные жажду и избыточное мочеиспускание (полиурия). Кожа у них сухая, со сниженной эластичностью, бледно-желтого цвета | На данном этапе происходит:
|
| 3 | 30-15 | 0,352-0,528 | Для этого этапа ХПН характерна смена периодов улучшения и ухудшения состояния больного. Причина этого:
Начинают появляться симптомы, связанные с постепенным накоплением мочевины (уремия):
Кожа у таких больных сухая, бледная, серовато-зеленого оттенка. Часто происходит развитие артериальной гипертензии и анемии |
Наблюдаются следующие изменения:
|
| 4 | меньше 15 | более 0,528 | На терминальной стадии наблюдается клинический синдром хронической уремии. При этом страдают функции не только почек, но и других органов:
|
Развиваются следующие изменения:
|
Одной из форм почечной недостаточности является острая, которая имеет отличия от хронической:
| Признак | ОПН | ХПН |
| Причина | Возникает при токсическом поражении органа во время отравления, переливания несовместимой крови, ожогах, острых заболеваниях почек | Появляется на фоне длительно текущего патологического процесса в почках, гипертонической болезни |
| Течение | Быстрое | Медленное |
| Азотемия и нарушения водно-солевого баланса | Резко выражены, быстро развиваются | Нарастают постепенно, поскольку на начальных этапах орган пытается компенсировать гибель нефронов |
| Изогипостенурия | Развивается при восстановлении функций органа | Служит критерием ухудшения состояния |
| Функции почек | Могут быть восстановлены | С каждым обострением угасают |
| Артериальная гипертензия | Редко | Высокая, стойкая |
| Глазное дно | Нормальное, иногда нестойкие изменения | Почечная ретинопатия |
| Гиперкалиемия | В начальной стадии | В терминальной стадии |
| Поражения нервной системы | Энцефалопатия развивается рано | Неврологическая симптоматика наблюдается на последнем этапе |
Диагностика
Диагностика ХПН начинается визита в кабинет нефролога, который проведет осмотр , составит его анамнез и назначит план обследования:
- лабораторное изучение состава мочи, при ХПН выявляющее присутствие белка (протеинурию), плотность ниже нормы, иногда – следы эритроцитов;
- исследование мочи на количество потерянного белка за 24 часа проводится для того, чтобы оценить поражение почек, ведь количество выходящего с уриной белка говорит о степени перфорированности мембран, которые в норме должны удерживать белок и возвращать его в кровяное русло;
- клинический (общий) анализ крови на любых стадиях, за исключением изолированной, выявляет высокую СОЭ, низкий гемоглобин (анемия);
- биохимия состава крови на любых стадиях, за исключением латентной и в ряде случаев – компенсированной, выявляет повышение, как правило, двух показателей: мочевины в крови и креатинина; при протеинурии в крови понижается белок;
- проба Реберга – исследование, максимально точно определяющее главный фактор эффективности работы почек, а именно – СКФ;
- УЗИ – при ХПН визуализирует уменьшение размеров органов и паренхимы;
- рентген с введением контраста используется с целью оценки состояния сосудов почек, но на практике применяется нечасто из-за токсичности препаратов.
Если в ходе исследования был доказан факт наличия хронической недостаточности почек, пациент нефролога должен сдавать описанные выше анализы регулярно, 6-8 раз в год, чтобы отслеживать динамику.
Классификация по СКФ
Помимо классификации ХПН по креатинину, врачи обращают внимание на скорость клубочковой фильтрации (СКФ), которую рассчитывают по специальной формуле. Поражение почек по СКФ разделяют на 5 стадий:
- 0 – СКФ ˃ 90 мл/мин;
- І – СКФ 60–89 мл/мин;
- II – СКФ 30–59 мл/мин;
- III – СКФ 15–30 мл/мин;
- IV – СКФ ˂ 15 мл/мин.
В независимости от классификации ХПН, стадия по креатинину и уровень скорости клубочковой фильтрации, являются важнейшими показателями биохимического анализа крови. В процессе своего развития, болезнь проходит 4 стадии. Распознать клинические признаки можно по стадиям, каждая из которых имеет характерную клинику.
Латентная стадия ХПН
Латентная – начальная стадия почечной недостаточности, при которой уровень СКФ, также как и креатинин находятся в пределах нормы или чуть увеличены. Функциональность почек на 1 степени не нарушена, поэтому симптоматика практически не беспокоит человека. На данном этапе болезни снижается синтез аммиака и осмолярность мочи, а в результатах анализов нет значительных отклонений. При развитии латентной формы ХПН симптомы отсутствуют или могут, провялятся в виде других отклонений.
Больные в этот период могут жаловаться на:
- скачки артериального давления;
- повышенную утомляемость;
- сухость во рту;
- сильную жажду.
Если на этом этапе диагностировать болезнь, провести адекватное лечение, прогноз на выздоровление вполне благоприятный.
Компенсированная стадия
Стадия ХПН 2, которую еще называют полиурической или компенсированная. На данном этапе уровень всех показателей находится выше допустимых норм. Работа почек на этой стадии компенсируется за счет других органов. Клиника более выраженная, у больного присутствуют следующие симптомы:
- хроническая усталость в первой половине дня;
- сильную и постоянную жажду;
- снижение температуры тела;
- анемия;
- бледный, желтоватый цвет кожных покровов;
- повышенное артериальное давление;
- никтурия;
- снижение плотности мочи;
- учащенное мочеиспускание.
На данном этапе болезни клубочковая фильтрация и осмолярность мочи заметно снижены. У больного появляется ацидоз, нарушается обмена белка, учащаются позывы к мочеиспусканию. Правильное и своевременное лечение позволит держать болезнь под контролем, снизить риск перехода болезни в более серьезные стадии.
Интермиттирующая стадия
Стадия 2-Б – интермитирующая, при которой уровень креатинина в крови существенно превышает норму – 4,5 мг/дл. В этот период увеличивается количество мочи в 2 раза, снижается кальций и калий. Больного беспокоят следующие симптомы:
- подергивание мышц;
- постоянная усталость;
- судороги;
- признаки анемии;
- гипертония;
- тошнота;
- позывы к рвоте;
- анорексия;
- вздутие живота.
Третья стадия сопровождается появлением полиурии и никтурии, также присутствуют изменения со стороны кожных покровов, которая становится дряблой, теряет природный цвет, также может присутствовать слабость и периодическая боль в суставах.
При интермиттирующей стадии существенно ухудшается работа почек, человек становится восприимчивым к различным вирусным инфекциям, исчезает аппетит. Лечение проводиться комплексно, состоит из симптоматических и системных препаратов.
Терминальная стадия
Последняя и самая тяжелая форма хронической почечной недостаточности, при которой почки отказываются выполнять свои функции. Терминальная стадия ХПН сопровождается выраженной симптоматикой, которая нарушает работу целого организма. Сопровождается следующими симптомами:
- нарушением психического состояния;
- зуд, сухость и дряблость кожи;
- судороги;
- снижение памяти;
- запах аммиака со рта;
- отеки тела и лица;
- тошнота, рвота;
- вздутие живота, проблемы со стулом;
- быстрая потеря веса.
В связи с выраженным нарушением работы почек, страдают все органы и системы. Состояние больного тяжелое, присутствует большие риски летального исхода. Терминальная стадия хронической почечной недостаточности сопровождается высоким уровнем креатинина в крови, что вызывает общую интоксикацию организма.
На данном этапе болезни почки практически не работают, моча не выводиться, поступает в кровь. Единственным способом спасти жизнь человека считается пересадка почек или постоянный гемодиализ, который помогает очищать кровь от токсинов. Благодаря гемодиализу, человек может прожить много лет, но процедура должна выполняться регулярно в условиях стационара.
Стадии развития по международной классификации
Развитие ХПБ от первых фиксируемых патологических изменений до полного отказа работы органов (стадия гомеостаза) разделено на 5 стадий, в зависимости от величины показателя СКФ (в мл/мин.):
- СКФ больше 90. Это начальная стадия, когда скорость фильтрации в норме или чуть повышена. Клиническая картина смазанная. Симптомы со стороны мочевыделительной функции отсутствуют. Давление может повышаться незначительно, отдельными кратковременными эпизодами.
- От 89 до 60. Вторая стадия отмечена заметным снижением уровня фильтрации крови, что проявляется первыми заметными симптомами. Это утомляемость, сонливость, сниженный диурез днем, жажда.
- От 59 до 30. Больной ощущает постоянную жажду. Отеки устойчивые, давление высокое, нарушения со стороны сердца, бессонница, раздражительность, перевозбуждение. Со стороны слизистых воспалительные, эрозивные повреждения, кожный зуд.
- От 30 до 15. Явные признаки самоотравления организма. Нарушение работы сердца. Устойчивые отеки конечностей. Снижение выработки мочи, вплоть до полного прекращения диуреза. Слабость, тошнота, жажда.
- Менее 15, пациенту по жизненным показателям требуется регулярная очистка крови на специальном аппарате (диализ).
Согласно статистике, каждый 10 житель планеты имеет патологические изменения в почках, которые носят хронический характер и прогрессируют со временем. Более половины больных не подозревают о болезни на первой стадии и склонны игнорировать симптомы второй стадии ХБП.
Человеческая почка имеет от 1 до 1,5 миллионов нефронов в своей структуре. Столь огромное их количество позволяет органу функционально адаптироваться к негативным воздействиям и патологическим изменениям. Однако по мере развития болезни часть функциональной ткани погибает и заменяется фиброзной или соединительной. Это ведет к безвозвратной потере функциональных возможностей почек – формируется почечная недостаточность.
Существует прямая связь между развитием ХБП, сердечно-сосудистыми патологиями, эндокринной системой и артериальным давлением. Патологический сдвиг в одной из перечисленных систем прямо отражается на работе других. Заболевание почек вызывает перегруз организма жидкостью и солями натрия. Лишний натрий повышает артериальные показатели. Высокое давление крови снижает эффективность работы нефронов за счет ускорения в них тока крови. Сердце и сосуды несут повышенные нагрузки, склерозируются.
Постепенно развивается минеральный дисбаланс: усиливается вывод калия, возникает гиперфосфатемия с параллельной гипокальциемией. Нарушения метаболизма отражаются на гормональном статусе. Вторичный гиперпаратиреоз – типичное осложнение почечной патологии. Здесь начинаются изменения в костной ткани (остеомаляция, остеодистрофия, остеопения, фиброзные процессы). На фоне развития метаболических нарушений отмечаются анемия и ацидоз.
Диагноз «хроническая болезнь почек» поражает людей с метаболическим синдромом. Гипертония, ожирение, сахарный диабет 2 типа – это та триада, которая «убивает» почечные нефроны одинаково эффективно по всему миру, независимо от страны, климата или экономической ситуации.
Второе место занимают хронические воспалительные заболевания почек — пиело- или гломерулонефрит. Согласно данным статистики, острыми воспалительными патологиями страдают до 20% населения. Женщин пиелонефрит поражает в 5 раз чаще, чем мужчин.
- каменно почечная болезнь;
- развитие новообразований;
- аутоиммунные нарушения обмена (артриты, подагра);
- посттравматические осложнения;
- последствие отравления;
- антисоциальный образ жизни, увлечение алкоголем, наркотиками.
Значительный процент больных с хронической патологией (больше 15%) не имеет установленной этиологии болезни.
Симптомы хронической почечной патологии связаны с нарушением процесса образования и вывода мочи, с внутренней интоксикацией. Это:
- нарушения мочеиспускания разной интенсивности: никтурия, полиурия, учащенные позывы, резкие, неудержимые позывы к мочеиспусканию;
- изменение физических показателей мочи (цвет, запах, прозрачность);
- снижение объема мочи;
- вялость, тошнота, рвота;
- сухость слизистых, нагноения;
- кожный зуд;
- отвращение к еде, особенно мясной, жирной, жареной;
- непроходящая жажда.
Со стороны сердечно сосудистой системы при хронической болезни почек возможны:
- гипертензия;
- сердцебиение, боль за грудиной, тахикардия;
- тремор, онемение конечностей.
Вышеперечисленные симптомы следует воспринимать вариативно, поскольку каждый больной отличается своей историей болезни и анамнезом.