Как понять lsil шейки матки
Содержание:
- Методы лечения дисплазии на стадии CIN 1
- Правильное питание до и после лечения
- Что такое умеренная дисплазия шейки матки?
- Лечение дисплазии 1 степени
- Как лечить дисплазию шейки матки
- Что такое плоскоклеточное интраэпителиальное поражение ШМ?
- Патология плоского эпителия lsil
- Степени дисплазии
- Лечение
- Лечение дисплазии шейки матки
- Цены на различные методы лечения
Методы лечения дисплазии на стадии CIN 1
Лечение начинают с приёма лекарств. Иногда даже без приёма препаратов диспластический очаг исчезает самостоятельно. В этом случае другого лечения не проводится, а женщине нужно будет только периодически посещать клинику, чтобы убедиться в отсутствии рецидива болезни.
В случае повторного появления дисплазии или неэффективности консервативных методов применяются процедуры по удалению патологического участка:
- Электрокоагуляция – прижигание электрическим током. В последнее время метод применяется редко из-за опасности появления рубцов, которые впоследствии мешают раскрытию шейки в родах. При таком лечении может повреждаться цервикальный канал, соединяющий маточную полость и влагалище.
- Криодеструкция. Замораживание тканей жидким азотом. Во время процедуры невозможно отрегулировать точность проникновения холода, поэтому зачастую здоровые клетки во время лечения гибнут, а патологические остаются. По этой причине криометодика применяется ограниченно.
- Лазерное воздействие. Современный способ, позволяющий точно и аккуратно убрать диспластический очаг, практически не повредив соседние ткани. Принцип действия лазера основан на нагреве воды, находящейся внутри клеток. В результате жидкость закипает, разрывая патологические изменённые диспластические клетки. Во время процедуры можно регулировать глубину и силу проникновения луча, поэтому здоровые ткани практически не повреждаются.
- Радиоволновый метод (радионож в режиме вапоризации) – воздействие на измененные ткани радиоволнами, имеющими высокую частоту 3,8-4,0 МГц. Под их действием происходит закипание жидкости в патологических клетках, и изменённые ткани испаряются вместе с водой. Радионож во время процедуры запечатывает кровеносные сосуды, предотвращая кровотечения.
Правильное питание до и после лечения
Питание при шеечной дисплазии корректируется, в ежедневный рацион вводятся продукты, которые помогают справиться с авитаминозом, повысить иммунитет. Дополнительно рекомендуется включить продукты, богатые фолиевой кислотой, дополнить меню капустой. Витамины должны поступать в организм регулярно и в достаточных количествах.
Рекомендуется диета на основе фруктов и овощей, с сокращением жирных и богатых углеводами продуктов. Обязательно добавьте в свое меню:
- капусту (любую);
- гречку;
- бобовые;
- орехи;
- помидоры;
- сладкий перец;
- тыкву.
В качестве источника животных белков рекомендуется рыба, нежирные сорта мяса, свиная печень. Фрукты также должны постоянно употребляться. Из пищи следует исключить макароны, хлебо-булочные и кондитерские изделия. Жаренное, жирное , острое и соленое ограничить.
В качестве профилактики онкологии выбирайте продукты, богатые фолиевой кислотой, селеном, бета-каротином, полинасыщенными жирными кислотами. Сбалансированное меню, отказ от кофе, газированных и алкогольных напитков помогут справиться с патологией быстрее.
Что такое умеренная дисплазия шейки матки?
Цервикальная дисплазия или дисплазия шейки матки – это патологическое нарушение структуры эпителиальной оболочки шейки матки из-за атипического перерождения её клеток.
Дисплазия – устаревшее понятие заболевания. Но им продолжают неофициально пользоваться из-за краткости звучания.
- ЦИН — Цервикальная интраэпителиальная неоплазия (CIN — Cervical intraepithelial neoplasia)
- ПИП — Плоскоклеточное интраэпителиальное поражение шейки матки (SIL — Squamous intraepithelial lesion)
Прежде чем говорить о неопластическом поражении эпителия (дисплазии) шейки матки, рассмотрим структуру здорового цервикального эпителия.
Виды цервикального эпителия – схема
Внешняя влагалищная часть шейки матки – эктоцервикс — покрыта слизистой оболочкой, представленной пластом многослойного плоского эпителия.
Внутренняя поверхность канала шейки матки – эндоцервикс — выстлана одним слоем цилиндрического (железистого) эпителия.
Переходная зона (область стыка) между двумя типами эпителия, называется зоной трансформации (ЗТ). Это самое уязвимое место шейки матки. Именно здесь легче всего происходит инфицирование базальных (ростковых) эпителиальных клеток различными микроорганизмами, возникает воспаление, берут начало дисплазия и рак шейки матки (РШМ).
Зона трансформации. Слои плоского эпителия.
Дифференцировка базальных клеток плоского эпителия шейки матки.
Основная функция слизистой оболочки шейки матки – защита.
Поэтому пласт эктоцервикса представлен сразу 4-мя слоями плоского (сквамозного) эпителия. А ряд крупных цилиндрических клеток эндоцервикса продуцирует густую слизь, богатую иммунными веществами (интерферонами, лизоцимом), способными разрушать микробы и вирусы.
Слоистая структура эпителия образуется за счёт роста и дифференцировки незрелых базальных клеток. В итоге поэтапного вызревания из них формируется поверхностный (наружный) слой эпителиального пласта.
Когда поверхностные клетки слизистой оболочки стареют, «приходят в негодность» и слущиваются, их тут же замещают новые зрелые клетки подлежащего эпителиального слоя.
В норме процесс обновления и восстановления повреждённой (травмированной, воспалённой, инфицированной, эрозированной) поверхности шейки матки до здорового состояния протекает постоянно.
- По тем или иным причинам ДНК базальной клетки эпителия повреждается (интраэпителиальное поражение, мутация)
- Клетки-мутанты становятся атипичными. Они теряют способность к адекватному росту и нормальной дифференцировке
- Незрелые атипичные клетки чрезмерно размножаются и вытесняют собой здоровые
- Слоистая структура эпителия «ломается». Цервикальная слизистая теряет свои защитные свойства. Снижается местный иммунитет
- На фоне ослабленного иммунитета накапливаются мутации ДНК. Выраженность клеточной атипии нарастает, принимает злокачественный характер. Такие клетки обретают способность к бесконтрольному размножению, «вечной жизни» и становятся раковыми
Атипичные клетки плоского эпителия
Степени заболевания
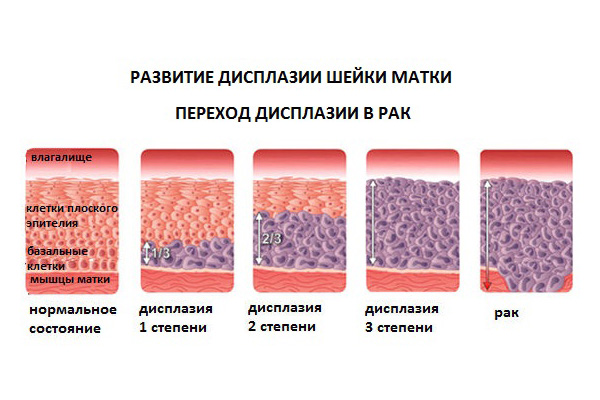
| Степень дисплазии |
Обозначение | Описание |
| 1 степень Лёгкая дисплазия Слабовыраженные интраэпителиальные изменения |
CIN 1 L-SIL |
Атипичные базальные клетки занимают менее 1/3 эпителиального пласта. Они ещё сохраняют способность к дифференцировке и вызревают до поверхностных клеток |
| 2 степень Умеренная дисплазия Умеренные интраэпителиальные изменения |
CIN 2 H-SIL |
Атипичные базальные клетки занимают до 1/2, но не более 2/3 эпителиального пласта. Способность к вызреванию у них заметно нарушена. |
| 3 степень Тяжёлая дисплазия Тяжёлые интраэпителиальные изменения |
CIN 3 H-SIL |
Атипичные базальные клетки занимают практически всю толщину эпителиального пласта. Способность к неполному вызреванию с дифференцировкой до промежуточных, сохраняет очень малое количество клеток. |
| Внутриэпителиальный рак (рак in situ) Тяжёлые интраэпителиальные изменения |
CIN3-CIS | Весь пласт эпителия состоит из незрелых атипичных базальных клеток, утративших способность к нормальной дифференцировке. Но базальная мембрана ещё не нарушена (рак на месте) |
Степени поражения многослойного плоского эпителия шейки матки
МКБ-10 – код дисплазии шейки матки 2-ой степени
N87 Дисплазия шейки матки
N87.1 Умеренная дисплазия шейки матки
Цервикальная интраэпителиальная неоплазия ІІ степени (CIN 2)
Лечение дисплазии 1 степени
Возможно 3 варианта развития заболевания. Лечение патологии 1 степени зависит от того, как развивается процесс, насколько ослаблен организм женщины, что явилось причиной возникновения.
Первый вариант
Если иммунитет у женщины достаточно сильный, то лечения может не потребоваться, так как иммунной системе удается справиться с вирусом самостоятельно, патология исчезает. Такой вариант встречается чаще всего, поэтому при легкой дисплазии зачастую проводится лишь периодическое наблюдение за состоянием пациентки. При этом каждые три месяца обследование повторяют. Одновременно проводится лечение воспалительных заболеваний, восстановление гормонального баланса. Такая корректировка, как правило, производится путем индивидуального подбора и назначения гормональных противозачаточных таблеток.
Второй вариант
Степень повреждения слизистой шейки матки остается стабильной: поврежденные клетки не выходят за пределы базального слоя, но и не исчезают. При этом проводится терапия препаратами, стимулирующими укрепление иммунитета (имунофаном, например) и витаминами. Обязательно используются противовоспалительные средства, производится устранение инфекционных заболеваний. Если на этой стадии улучшение не наступает через 2 года, то во избежание осложнений проводится более радикальное лечение.
Химическое прижигание. Поврежденный участок обрабатывается раствором солковагина. В нем содержатся кислоты, разрушающие пораженную ткань.
Криодеструкция. Производится обработка поврежденной слизистой жидким азотом.
Радиоволновая деструкция. Это наиболее щадящий бесконтактный способ лечения.
Примечание: Все эти методы являются безопасными, не изменяющими эластичность ткани шейки матки, не имеющими ограничений по возрасту. Их можно применять для лечения женщин, планирующих беременность.
Третий вариант
Патология прогрессирует, переходит в следующую стадию. При этом производится хирургическое лечение. Ее сложность зависит от тяжести осложнений и наличия злокачественного перерождения.
Профилактика дисплазии 1 и более тяжелых степеней заключается в устранении факторов риска заражения половыми и другими инфекциями (в первую очередь ВПЧ), своевременном лечении воспалительных заболеваний, укреплении иммунитета, отказе от вредных привычек.
Видео: В чем опасность дисплазии шейки, причины возникновения, лечение
Дисплазия шейки матки 1 степени – это предраковое состояние цервикального эпителия. Как ее лечить, и есть ли риск перехода в рак маточной шейки? Подробнее в материале ниже.
Как лечить дисплазию шейки матки
При определении тактики ведения больной с данной патологией учитывают выраженность обнаруженных изменений, возраст пациентки, репродуктивную функцию и дальнейшие планы на деторождение. Современные методы диагностики диспластических изменений шейки матки, оптимизация лечения является надежным методом профилактики серьёзных осложнений.
1. Операция при дисплазии шейки матки
При легкой степени дисплазии (1 ст.) это — радиоволновое лечение путем создания термического повреждения на глубину 5-7 мм для уничтожения потенциально диспластического эпителия, лежащего под зоной трансформации. Специалисты, в том числе и врачи нашей клиники, не рекомендуют использование метода криодеструкции или лазерной вапоризации для лечения дисплазии шейки матки 2 и 3 степени ввиду не всегда предсказуемой глубины некроза и невозможности послеоперационного гистологического контроля. Пациенткам старше 40 лет показаны методы эксцизии или конизация дисплазии шейки матки тяжелой степени или при раке in situ, с обязательным исследованием ступенчатых срезов удалённой части органа.
При тяжелой дисплазии и внутриэпителиальной онкологии (рак in situ), показана консультация онкогинеколога с последующим выполнением конизации экзоцервикса с выскабливанием оставшейся части цервикального канала и, по показаниям, полости матки. У пациенток в постменопаузе с раком in situ, расположенным в переходной зоне в цервикальном канале, методом выбора является экстирпация матки.
2. Петлевая электроконизация
Петлевая электроконизация шейки матки или LEEP (Loop Electrosurgical Excision Procedure) или LLEETZ (Large Loop Electrosurgical Excision of Transformation Zone). Это хирургическое вмешательство, состоящее в иссечении тонкого слоя аномальной ткани при помощи электрического тока и радиоволны, поступающего через тонкие петли — электроды. Полученный образец ткани направляется на гистологию. В нашей клинике процедура конизации при дисплазии шейки матки проводится современным радиоволновым методом.
3. Конизация шейки матки при дисплазии
Эта лечебная процедура включает удаление конического участка ткани шейки матки с явлениями дисплазии. Основание конуса образуют ткани экзоцервикса (влагалищной части шейки матки), а вершину — ткани цервикального канала. Зона трансформации (граница между экзо- и эндоцервиксом) включена в конический образец тканей. При гистологическом подтверждении диагноза и отсутствии опухолевых клеток в краях резекции и соскобе из цервикального канала проведенный объем хирургического вмешательства считается адекватным.
4. Медикаментозное лечение
Вспомогательный метод, применяется при лечении шейки или цервикального канала с начальной (легкой) степенью дисплазии, либо в качестве дополнения к оперативному.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
После деструктивных методов лечения дисплазии осмотр шейки матки и кольпоскопию проводят через 6-8 недель. При дисплазии 1 степени показано наблюдение (осмотры, включающие кольпоскопию и цитологическое исследование) каждые 6 мес в течение 2 лет. Наблюдение (осмотры, включающие кольпоскопию и цитологическое исследование) за пациентками, лечившимися по поводу ЦИН 1, 2 показано 1 раз в 3 мес. в течение первого года и 2 раза в год в последующем. При хороших результатах кольпоскопии и жидкостной онкоцитологии, отсутствии онкотипов ВПЧ пациентку можно перевести на обычный режим скрининга шейки матки.
Наличие признаков дисплазии в краях эпителия удаленного образца шейки матки свидетельствует о высоком риске рецидива, но не является поводом для повторной эксцизии, если:
- зона трансформации полностью визуализируется;
- нет признаков железистой патологии;
- нет признаков инвазии;
- возраст женщины менее 50 лет.
Женщины старше 50 лет с неполным удалением дисплазии и позитивными эндоцервикальными краями — группа риска по остаточному (резидуальному) заболеванию шейки матки. Адекватное наблюдение — минимальное требование в данной ситуации. Альтернативным методом лечения дисплазии шейки матки при остаточных явлениях процесса является повторная конизация. Удаление матки показано пациенткам со стойкими тяжёлыми поражениями, отягощенными наличием осложненного гинекологического анамнеза.
home
Лечение дисплазии шейки матки в Москве
Есть необходимость попасть к хорошему специалисту по дисплазии шейки матки? Клиника на Кутузовском и ее гинекологи предлагают полный спектр услуг от диагностики и удаления патологии до ежегодной профилактики. Не откладывайте на завтра заботу о собственном здоровье!
Цены
на услуги Запись
к врачам
Что такое плоскоклеточное интраэпителиальное поражение ШМ?
Существует две аномалии клеток, развивающихся атипично:
- SIL – плоскоклеточное интраэпителиальное поражение, которое в свою очередь имеет две стадии (низкая и высокая степень);
- плоскоклеточная карцинома.
При низкой (LSIL) степени поражения есть вероятность, что лечение не потребуется, так как данный вид не относится к раку. При данной патологии возможно поражение клеток ВПЧ, если у женщины сильный иммунитет, то пораженные клетки никогда не переродятся в раковые. Результат будет более благоприятным, если проводиться должное лечение и поддержка организма. Кроме того, врачи рекомендуют избавиться от вредных привычек. При высокой (HSIL) степени поражения если не последует лечение, то клетки с большей вероятностью малигнизируют в рак.
Плоскоклеточная карцинома – это инвазивный вид рака, который помимо клеток плоского эпителия поражает другие ткани шейки матки.
Название «интраэпителиальное поражение» более характерно для западной медицины. Отечественные медики отдают предпочтение термину «дисплазия», которая имеет три стадии:
- CIN1 – дисплазия слабой степени, при котором изменения эпителия незначительные и охватывают менее трети глубины. Чаще всего на дисплазию указывают кератоз и койлоцитоз (изменения клеток, характерные для вируса папилломы). Диагностику и исследование на онкологию провести сложно, потому что материал для биопсии имеет небольшой объем.
- CIN2 – более выраженный процесс изменения эпителиального слоя. По глубине поражения – половина слоя. Если вовремя обнаружить и пролечить дисплазию второй степени, то возможен благоприятный исход заболевания.
- CIN3 – поражен практически весь эпителий, площадь распространения – более 2/3. Называется данный вид рака – in situ, то есть рак без проникновения сквозь базальный слой.
Для всех перечисленных видов дисплазии характерны патологические изменения на клеточном уровне. При подтверждении диагноза – CIN3, приступают к немедленному лечению. Чаще всего предлагается хирургическое удаление шейки матки с последующим профилактическим лечением для предупреждения рецидива.
Низкой степени риска
Интраэпителиальное поражение шейки матки низкой степени происходит вследствие заражения вирусом папилломы человека (ВПЧ), который передается половым путем. Вирус проникает в клетки и нарушает работу всего клеточного механизма женщины, они подвергаются воздействию продуктов жизнедеятельности вируса – белками. В 90% случаев обнаруживаются штаммы ВПЧ 16, 18 и 45 типа.
Если выявлено поражение тканей низкой степени, то обязательным условием является наблюдение врача-гинеколога, который, после проведения анализов, назначит должное лечение. К обязательным анализам относятся – тест ДНК на наличие папиллома вируса. При отрицательном результате обследование повторяют через год, так как вирус развивается длительно: иногда от момента заражения до внешних видимых проявлений на шейке матки проходит от 10 до 20 лет.
При положительном результате рекомендуется выскабливание цервикального канала для взятия анализа на онкоцитологию, если со стороны влагалища изменений не видно, но они сосредоточены в канале шейки матки. По результатам анализов врач планирует дальнейшие действия по ведению пациентки с предраковым состоянием.
Высокой степени риска
Плоскоклеточное поражение шейки матки высокой степени относится к категории неотложных ситуаций. При визуальном обследовании поврежденных тканей назначается кольпоскопия с одновременным взятием кусочка ткани на обследование.
Биопсию во время беременности не проводят из-за риска прерывания беременности. В этот период показано цитологическое обследование – ПАП-тест. Последующее лечение проводится в послеродовой период. Случается, что процесс развития болезни без лечения, поэтому следует подождать восстановления после родов и провести повторное обследование.
Петлевая эксцизия назначается в том случае, когда результаты биопсии показывают неудовлетворительные или недостоверные результаты. Материал после конизации отправляется в лабораторию для дальнейшего гистологического исследования.
Патология плоского эпителия lsil
Дисплазия шейки матки — это патологические изменения в клетках на поверхности шейки матки или аномальный рост предраковых клеток на поверхности шейки матки, которые видны под микроскопом. Альтернативные названия: цервикальная интраэпителиальная неоплазия (CIN), предраковые изменения шейки матки.
Сами по себе эти изменения не являются раком. Это состояние классифицируется как низкая степень или высокая злокачественности, в зависимости от степени роста аномальных клеток.
Низкая степень дисплазии шейки матки прогрессирует очень медленно и часто нормализуется сама по себе. Тем не менее, она может привести к раку шейки матки без надлежащего лечения.
Без лечения 30 — 50% случаев тяжелой дисплазии шейки прогрессирует в инвазивный рак. Риск заболевания раком ниже, в случае умеренного роста.
Дисплазия шейки матки напрямую связана с вирусом папилломы человека (ВПЧ), передающимся половым путем вирус.
Признаки и симптомы дисплазии шейки матки
Дисплазия шейки матки часто не имеет симптомов, и, как правило, обнаруживается в ходе исследования мазка на онкоцитологию (мазок Папаниколау).
Иногда признаки и симптомы могут включать:
— Остроконечные кондиломы — Аномальное менструальное кровотечение — Незначительные кровянистые выделения после полового акта — Влагалищные выделения между менструациями
— Боль в пояснице
Эти симптомы так же могут быть вызваны другими заболеваниями, поэтому очень важно обратиться к врачу для постановки точного диагноза
Причины дисплазии шейки матки
Точная причина дисплазии шейки матки не известна. Исследования показали сильную связь между дисплазией шейки матки и инфекцией вируса папилломы человека (ВПЧ).
ВПЧ является распространенным вирусом, который передается через половой контакт. Есть много различных типов ВПЧ. Некоторые типы привести к развитию дисплазии шейки матки или раку.
Дисплазия шейки матки чаще наблюдается у женщин в возрасте от 25 — 35 лет, но может развиться в любом возрасте.
Следующие факторы могут увеличить риск развития дисплазии шейки матки:
— Начало ранней половой жизни; — Раннее рождение ребенка (до 16 лет); — Наличие нескольких сексуальных партнеров; — Наличие партнера, чей бывший партнер имел рак шейки матки — Прием препаратов, которые подавляют иммунную систему — Курение — Вирус папилломы человека (ВПЧ) — Остроконечные кондиломы — История одного или нескольких венерических заболеваний, таких как генитальный герпес или ВИЧ — Химиотерапия — Использование противозачаточных пилюль в течение более 5 лет — У женщин, чья мать применяла диэтилстильбестрол (DES), чтобы забеременеть или для поддержания беременности. Этот препарат использовался в 60-е годы, чтобы предотвратить выкидыш. — Низкий уровень фолиевой кислоты (витамин В9) в красных кровяных клетках
— Недостаток витамина А, бета-каротина, селена, витамина Е и витамина С.
Диагностика дисплазии шейки матки
Для диагностики и скрининга дисплазии шейки матки ежегодно проводится Пап-тест (мазок на онкоцитологию, мазок Папаниколау) даже при отсутствии симптомов.
Дисплазия шейки матки, что видна в результатах мазка Папаниколау называют плоскоклеточным интраэпителиальным поражением (SIL). Эти изменения могут быть:
— Низкая степень плоскоклеточного интраэпителиального поражения (LSIL) — Высокая степень плоскоклеточного интраэпителиального поражения (HSIL) — Начальная степень рака (злокачественное поражение)
— Атипичные железистые клетки (AGUS)
Гинекологический осмотр, как правило, малоэффективен в диагностики дисплазии, поэтому если есть какие-либо сомнительные или неясные результаты мазка Папаниколау, то требуются иные диагностические мероприятия для изучения степени поражения и злокачественности:
— Кольпоскопия — Цервикальная биопсия — Тест ДНК ВПЧ
— Конусная биопсия (конизация)
Степени дисплазии шейки матки
Результаты Пап-мазка основаны на основе медицинской системы терминологии, называемой системой Бетесда (Bethesda), которая была разработана в Национальном институте здоровья США штата Мэриленд в 1988 году и изменена в 2001 году. Основные категории для оценки ненормальных результатов мазка Папаниколау заключаются в следующем:
Atypical squamous cells
Атипичные клетки плоскоклеточного эпителия неясного значения
Слово “плоскоклеточный” описывает тонкие, плоские клетки, которые лежат на поверхности шейки матки. Один из двух вариантов добавляется в конце ASC:
- ASC-US, что означает атипичные клетки плоского эпителия неясного значения
- ASC-H, атипичные клетки плоского эпителия, не позволяющие исключить HSIL
Low grade squamous intraepitelial lesion
Степени дисплазии
Принято выделять несколько степеней Lsil шейки матки.
- Первая степень (CIN I) соответствует легкой дисплазии. На этой стадии заболевания в верхних слоях слизистой выявляется незначительное количество атипизированных клеток. Особой опасности для здоровья пациентки состояние не представляет и в некоторых случаях происходит самостоятельное излечение, но все зависит от силы иммунитета.
- Вторая степень CIN II признается умеренной и сопровождается поражение слизистого слоя примерно на 50% в глубину. Дисплазия представлена измененными по форме и размерам клетками.
- Третья степень CIN III. В этом случае в патологический процесс вовлекается примерно 70 – 90% от всей толщины эпителиального слоя. Состояние признается тяжелой формой дисплазии и определяется как предраковое состояние. Если женщина не будет получать профильное лечение, то патология распространится на соседние ткани. Согласно данным, процесс перерождение происходит в 20 – 30% от всех диагностированных случаев, что приводит к развитию плоскоклеточного рака.
- Четвертая степень признается инвазивным раком. Если раньше гинекологи считали, что Lsil шейки матки должно пройти все стадии. Но сегодня достоверно известно, что инвазивный рак развивается примерно в 1% случаев при первой степени, в 5% при второй степени и в 12% в случае диагностирования третей стадии.
Самопроизвольный регресс болезни в течение первого года отмечается примерно у 70% всех женщин с диагностированной первой степенью Lsil шейки матки, и у 90% в течение первых двух лет.
Самоизлечение при второй степени дисплазии происходит примерно у 50% заболевших.
Лечение
На выбор тактики врача влияет степень тяжести заболевания, наличие сопутствующей патологии, ВПЧ, других инфекций половых органов, возраст женщины, реализация ее репродуктивной функции.
У молодых пациенток с легкой степенью CIN1, небольшим участком поражения проводят наблюдение в течение года с цитологическим контролем, медикаментозную терапию ВПЧ, нормализацию иммунной и эндокринной систем. При отсутствии регресса заболевания или его прогрессировании рекомендуют диатермокоагуляцию, лазерную коагуляцию, криодеструкцию или радио деструкцию шейки матки.
Умеренная и тяжелая степень поражения CIN2-CIN3 предусматривают конизацию с выскабливанием цервикального канала, ступенчатыми исследованиями срезов удаленной ткани. Ее проводят в первую фазу менструального цикла, под анестезией, в условиях стационара. Осуществляют с помощью скальпеля, электричества, радиоволн, лазерного излучения:
- Диатермоконизация.
- Радиохирургическая.
- Лазерная.
- Ножевая.
Женщинам в периоде менопаузы эту манипуляцию выполняют при легкой и средней степени заболевания. В тяжелых случаях рекомендуют экстирпацию матки. Всем пациенткам, независимо от возраста, с подтвержденным диагнозом ЦИН тяжелой степени рекомендуют срочную консультацию онкогинеколога.
При недостаточной визуализации границ патологического очага проводят конизацию с целью последующего исследования клеток во всех слоях удаленной влагалищной части ШМ и в цервикальном канале. Также она показана в случаях:
- Наличия умеренной и тяжелой дисплазии по результатам ПАП-теста и биопсии.
- Выраженной деформации ШМ независимо от степени тяжести ЦИН.
- Отсутствия эффекта от диатермо- или лазерной коагуляции.
Условием для проведения манипуляции является подтверждение диагноза методами цитологического и морфологического исследований. Исключение рака шейки матки по результатам биопсии обязательно.
После проведения конизации ШМ женщине рекомендуют в течение трех суток соблюдать домашний режим, выдают лист нетрудоспособности, рекомендации по гигиене, диспансерному наблюдению. Контрольный осмотр гинеколога при отсутствии осложнений рекомендуют через шесть или восемь недель.
Диспансеризация женщин с данной патологией шейки матки осуществляется на протяжении двух лет. При CIN1 каждые шесть месяце проводят осмотр с расширенной кольпоскопией, ПАП-тестом. Наличие CIN2-3 предусматривают ежеквартальное наблюдение на протяжении года.
В последующем году проводят два осмотра с интервалом в шесть месяцев. По прошествии этого периода времени и отсутствии рецидивов ВПЧ и ЦИН пациенток переводят на обычный режим наблюдений – профилактические онкоосмотры один раз в год.
Лечение дисплазии шейки матки
Запомните: как, чем и когда лечить — ответ на этот вопрос может дать только врач. Нельзя вводить во влагалище никаких народных средств, иначе вы спровоцируете осложнения.
Принципы лечения в зависимости от степени заболевания
1) Лечение легкой степени. Проводится общеукрепляющими препаратами. То есть используются препараты, в том числе народные средства, повышающие иммунитет. Специфического лечения, по современным рекомендациям, легкая степень не требует, так как в 90% случаев она сама проходит.
2) Лечение средней степени. Необходимо медикаментозное лечение, хотя в некоторых случаях можно обойтись также общеукрепляющими препаратами.
Умеренная степень излечивается самостоятельно у 70% заболевших женщин. Если в анализах обнаруживают вирус папилломы человека, то лечение надо начинать сразу же.
3) Лечение тяжелой степени. Обязательно медикаментозное лечение, в противном случае очень высокий риск перерождения неоплазии в рак шейки матки.
Схема лечения дисплазии шейки матки
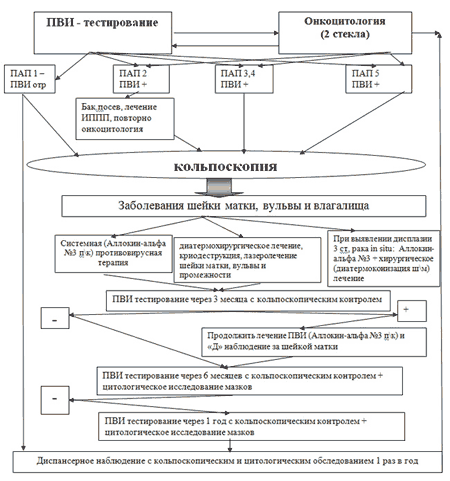
Терапевтическое лечение
1) Противовирусные препараты местно — в виде спринцеваний, свечей, тампонов
2) Противовирусные средства общие — для подавления вируса в организме в целом:
- изопринозин (или гропринозин) — подробная инструкция
- аллокин-альфа — подробная статья про аллокин
- эпиген интим — подробно об эпигене
- панавир — инструкция к препарату
3) иммунные препараты (полиоксидоний, ронколейкин, иммунал, виферон, генферон и другие препараты интерферона).
Хирургическое лечение
1) электрокоагуляция, или электроконизация, или петлевая электроэксцизия шейки матки. Проводится врачом-гинекологом. Специальной металлической петлей под действием электрического тока производится воздействие на эпителий шейки матки.
2) лазерная вапоризация, лазерная конизация шейки матки. Механизм действия тот же самый, только другой фактор воздействия – не электрический ток, а лазер.
3) лечение радиоволнами на аппарате Сургитрон. Метод воздействия похож на лазерный, но основной фактор – радиоволна. Читать статью про радиоволновое лечение
4) криодеструкция, или прижигание жидким азотом. Производится термическая деструкция пораженного эпителия, он отмирает и на его месте отрастает новый, не пораженный эпителий. Читать статью про жидкий азот
5) ультразвуковая деструкция. Механизм схож с воздействием радиоволны или лазера, только действующий фактор – ультразвук.
6) конизация скальпелем. Классическая операция с использованием скальпеля. В настоящее время редко используется, так как вышеперечисленные методы более эффективны.
7) ампутация шейки матки. Это уже расширенная операция. Используется при раке шейки матки.
Цены на различные методы лечения
Лечение дисплазии может проводиться консервативным или оперативным способом.
При консервативном методе в стоимость лечения включают: осмотр, анализы, диагностические мероприятия (кольпоскопию, биопсию). Консультации (в зависимости от уровня клиники) стоят от 500 рублей до 3 – 5 тысяч, диагностика – до 1 тысячи рублей за каждый анализ или процедуру.
Оперативное вмешательство может проводиться разными способами, поэтому цена зависит от выбранной методики:
- кононизация – от 1 тыс. руб.;
- лазер – от 1,5 тыс. руб.;
- радиоволновой метод – от 500 рублей;
- прижигание – не более 700, в среднем 200 – 500 рублей;
- криодеструкция – от 1,5 тыс. руб.;
- удаление матки – от 5 тыс. руб.