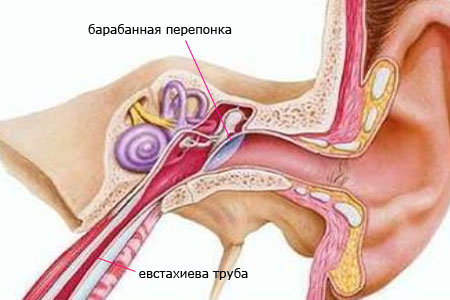
Клинические формы острого гломерулонефрита
Содержание:
- Профилактика
- Лечение
- Как проявляется острый гломерулонефрит
- Профилактика
- Лечение и диета
- Лечение гломерулонефрита
- Диагностика и дифдиагностика
- Лечение
- Особенности лечения
- Другие заболевания из группы Болезни мочеполовой системы:
- Острый гломерулонефрит при беременности, что делать, каковы риски для матери и ребенка?
- Классификация
- Анализы
- Диагностика хронического гломерулонефрита
Профилактика
Гломерулонефрит можно предотвратить, если соблюдать несколько эффективных профилактических мер. Вот основные из них:
- Заниматься активным хобби (особенно если ваша работа связана с длительным сидением).
- Отказаться или существенно ограничить употребление алкоголя и курение.
- Минимизировать употребление соленой пищи.
- Не допускать переохлаждение организма.
- Постоянный контроль сахара в крови (при сахарном диабете).
Гломерулонефрит – это прогрессирующее заболевание, течение которого можно остановить, если вовремя определить причину патологии. При этом общая картина весьма благоприятна: большинство случаев заканчивается полным выздоровлением (примерно у 30% случаев болезнь перетекает в хроническую стадию).
Лечение
Гломерулонефрит в хронической форме требует строго соблюдения рекомендаций доктора, что может приостановить распространение болезней и ее обострение.
Пациент должен придерживаться почечной диеты, ограничивающей острые блюда, соль и алкоголь
Суточная норма белка должна быть увеличена, поскольку большая часть белков выводится вместе с мочой при протеинурии;
Необходимо исключить повышенную влажность, переутомление и нахождение долгое время в холодном месте;
Важно избегать заражения вирусными инфекциями, не делать вакцины и не контактировать с аллергенами.. Типовая медикаментозная схема лечения гломерулонефрита заключается в применении и иммуномодулирующих и иммуносупрессивных препаратов, противовоспалительных средств негормонального типа, антикоагулянтов при выявленной гематурии, цитостатиков и глюкокортикостероидов
Типовая медикаментозная схема лечения гломерулонефрита заключается в применении и иммуномодулирующих и иммуносупрессивных препаратов, противовоспалительных средств негормонального типа, антикоагулянтов при выявленной гематурии, цитостатиков и глюкокортикостероидов.
Также применяют лекарственные средства для снятия отеков, это диуретическая группа, и снижения давления, гипотензивные препараты. Специалисты рекомендуют во время обострения ложиться в стационар, а при наступлении ремиссии поддерживать терапию в амбулаторных условиях и желательно отправиться на санаторно-курортное лечение.
Ещё по теме: Какая моча при хронической почечной недостаточности?
Как проявляется острый гломерулонефрит
Симптомы острой формы заболевания можно классифицировать на 4 группы:
- мочевой синдром (олигурия, анурия, гематурия, протеинурия);
- отечный;
- гипертонический;
- церебральный.
Острый гломерулонефрит протекает в двух формах:
- Типичная (циклическая). Характерно бурное начало, ярко выраженная симптоматика. Необходима госпитализация больного.
- Латентная (ациклическая). Постепенное начало заболевания, слабовыраженная симптоматика. Высока вероятность хронического течения болезни.
Мочевой синдром
При остром гломерулонефрите прогрессирует олигурия (малое количество мочи), микро- или макрогематурия. Нарушается работа мочевыделительной системы. Особенно опасен такой диагноз для беременных женщин. Симптомы:
- болезненность поясницы с обеих сторон;
- повышение температуры тела;
- изменение химического состава мочи.
Отечность
В зависимости от вида патологии развиваются периферийные, внутренние и фронтальные отеки. У пациента отекают верхние, нижние конечности, лицо. Избыток жидкости скапливается в брюшной полости (асцит), перикарде сердца (гидроперикард), плевре (гидроторакс). По утрам сильно опухают веки без видимой причины. Не исключена прибавка веса на 15–20 кг. Спустя 2–3 недели пациент возвращается к своему прежнему весу.
Артериальная гипертензия при гломерулонефрите
Кровяное давление при гломерулонефрите повышается у пациентов, которые ранее не жаловались на работу сердечно-сосудистой системы. При тяжелых случаях развивается сердечная астма, отек легких. Симптомы гипертонического синдрома:
- сокращение сердечных тонов;
- одышка;
- точечное кровоизлияние в глаз.
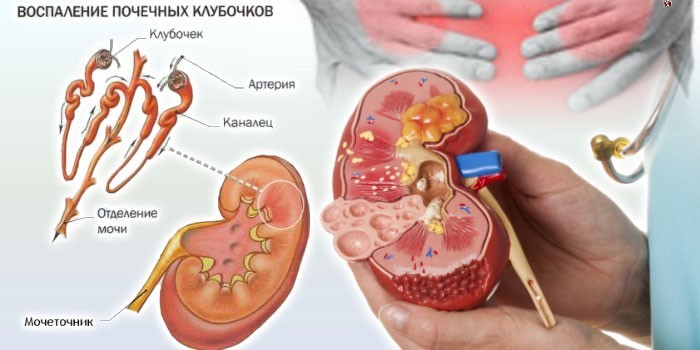
Профилактика
Профилактика пиелонефрита и гломерулонефрита заключается в устранении всех провоцирующих болезнь факторов и укреплении защитных сил организма. Для этого надо выполнять следующие рекомендации врачей:
- своевременно лечить инфекционные заболевания, в том числе и мочеполовой системы;
- избегать употребление соленой, копченой, жареной и маринованной пищи, исключить фаст-фуд, сладкие газированные и алкогольные напитки;
- беречь область почек и малого таза от переохлаждения;
- ежедневно проводить гигиенические процедуры, соблюдать интимную гигиену;
- постоянно включать в свой рацион зелень, свежие фрукты и овощи в достаточном количестве;
- регулярно посещать поликлинику для проведения профилактических осмотров.
Хотя пиелонефрит и гломерулонефрит кажутся сходными заболеваниями, на самом деле это две разные болезни, отличающиеся уровнем поражения почек, механизмом патологического процесса и его проявлениями. Поэтому лечение тоже имеет существенные отличия. Чтобы избежать тяжелых осложнений, при первых признаках нарушения работы почек нужно обратиться к врачу. Специалист поставит точный диагноз и назначит соответствующее лечение.
Лечение и диета
Лечение острого гломерулонефрита проходит в стационаре с обязательным постельным режимом и строгой диетой. Режим питания важен так как сокращение потребления соли, помогает избавиться от лишней жидкости. Овощи и фрукты, не содержащие натрия, но богатые на калий, способны сбалансировать количество минералов в организме, особенно у детей. Значительное уменьшение в рационе жидкости нормализует диурез. При тяжелом течении заболевания применяют метод голода и жажды, когда позволяется только полоскать во рту. В таком режиме пребывают не более 2 дней.
Варианты медикаментозного лечения направлены на ликвидацию первопричины острого гломерулонефрита. Поэтому если в крови обнаружены иммунные комплексы с участием вирусов или бактерий, назначаются антибиотики без нефротоксического действия такие как «Олеандомицин», «Пенициллин», «Эритромицин». Наряду с этим, проводят симптоматическую терапию, чтобы избавиться от отеков, гипертензии, брадикардии. В качестве средств, понижающих давление, используют «Резерпин» в комплексе с сильнодействующими мочегонными средствами «Фуросимидом», «Урегитом» и др.
В связи с ведущей ролью иммунных процессов в зарождении и течении заболевания, применяют кортикостероиды и иммунодепрессанты. Из кортикостероидов практикуют «Метилпреднизолон» или «Преднизолон». Назначают их при отсутствии положительного результата от симптоматической терапии и затяжном течении острого гломерулонефрита. Лечение и рекомендации назначаются исключительно врачом, который наблюдает за развитием болезни и корректирует дозы препаратов, добавляет или отменяет применение лекарственных средств.

Осложнения
Факторы риска осложнений при гломерулонефрите — это возраст и скорость развития заболевания. В преклонном возрасте велика вероятность возникновения сердечно-сосудистой недостаточности. Это осложнение обусловлено резким скачком артериального давления и общей интоксикацией организма. Проявляется отдышкой, кашлем, отеком легких. Также от повышения давления развивается энцефалопатия или почечная эклампсия, это осложнение обозначается высоким внутричерепным давлением и отеком мозга.
Острое резкое начало гломерулонефрита с резким нарастанием триады симптомов приводит к острой почечной недостаточности. При стрептококковой этиологии этот процесс обратим. Длительная олигурия приводит к появлению нефротического синдрома. Затяжное течение заболевания опасно развитием хронической формы гломерулонефрита и переходом в хроническую почечную недостаточность.
Лечение гломерулонефрита
питаниеинфекцииангинаотитантибиотикиПенициллинмочегонные средства (диуретики)гипотиазидфуросемидверошпирономглюкокортикоидыпреднизолондексаметазон
Лечение гломерулонефрита народными средствами
народной медициныиммунитетнародных средствГруппами народных препаратов при гломерулонефрите являются:
- средства для повышения иммунной функции;
- лекарства для снижения воспалительного процесса;
- продукты против отечности.
Средства для повышения иммунной функциивитаминамимедав соответствии с рецептомКомпонентами рецепта для укрепления иммунитета являются:
- курага;
- изюм;
- инжир;
- чернослив;
- лимон;
- мед.
например, курага и изюмЛекарства для снижения воспалительного процессаРастениями, которые используются для противовоспалительных настоев, являются:
- шалфей;
- ромашка;
- лаванда;
- календула;
- зверобой;
- тысячелистник.
Продукты против отечностиПродуктами, которые надо употреблять против отеков являются:
- Арбуз. При гломерулонефрите рекомендованы разгрузочные дни, в течение которых следует съедать от 1,5 до 2 килограмм мякоти арбуза. Проводить такие мероприятия следует не чаще одного раза в 2 – 3 недели. Мочегонным действием обладает и кожура арбуза. Чтобы принимать кожуру в пищу, с нее следует срезать мякоть, высушить и затем измельчить в пыль. Употреблять внутрь по одной столовой ложке, запивая порошок водой.
- Тыква, морковь. Уменьшить отеки поможет сок тыквы и/или моркови, который следует готовить самостоятельно и принимать по 100 миллилитров в день. Также овощи можно запекать или употреблять в сыром виде.
- Калина, клюква. Эти ягоды обладают выраженным мочегонным эффектом, а также оказывают противовоспалительное действие. Принимать внутрь калину и клюкву можно в виде морса, для которого ягоды следует растереть с сахаром и залить теплой водой. Также перетертые ягоды с сахаром можно употреблять в чистом виде (по столовой ложке после еды).
- Листовая зелень. Зелень петрушки, сельдерея и укропа в свежем виде следует добавлять в салаты и другие блюда, так как эти растения помогают уменьшить отеки и нормализовать давление. Из стеблей сельдерея можно готовить сок, который следует принимать по 100 – 200 миллилитров в день.
Санаторно-курортное лечение при гломерулонефрите
санаторияПоказания для лечения в санатории при гломерулонефритеПроцедуры в санаториях при гломерулонефритеВидами физиотерапевтических процедур при гломерулонефрите являются:
- воздействие магнитного поля низкой частоты (проводники располагаются в зоне проекции почек);
- введение фармакологических препаратов через кожу при помощи тока (электрофорез);
- воздействие электрическим полем ультравысокой частоты (УВЧ-терапия);
- воздействие ультразвуком на область поясницы;
- аппликации из парафина и озокерита (лечебной смолы);
- применение медицинских пиявок (гирудотерапия);
- посещение парной, инфракрасной сауны;
- прием внутрь лечебных минеральных вод.
Противопоказания для лечения в санаториях при гломерулонефрите
макрогематурия
Диагностика и дифдиагностика
Острый диффузный гломерулонефрит
Диагноз острого диффузного гломерулонефрита не представляет больших трудностей при выраженной клинической картине, особенно у лиц молодого возраста
Важно, что часто ведущими в картине заболевания являются симптомы сердечной недостаточности (одышка, отеки, сердечная астма и др.). Для установления диагноза в этих случаях существенную роль играет то, что острое развитие заболевания происходит у больных без предшествующей патологии сердца и что при этом обнаруживаются выраженный мочевой синдром, особенно гематурия, а также склонность к брадикардии (урежению частоты сердечных сокращений)
Труден дифференциальный диагноз между острым гломерулонефритом и обострением хронического.
Здесь имеет значение уточнение срока от начала инфекционного заболевания до острых проявлений нефрита. При остром гломерулонефрите этот срок составляет 1—3 недели, а при обострении хронического процесса — всего несколько дней (1—2 дня). Мочевой синдром может быть одинаковым по выраженности, но стойкое уменьшение относительной плотности мочи ниже 1,015 и снижение фильтрационной функции почек более характерно для обострения хронического процесса.
Трудно диагностировать латентную (скрытую) форму острого гломерулонефрита. Преобладание в осадке мочи эритроцитов над лейкоцитами, отсутствие активных и бледных лейкоцитов (при окраске по Штернгеймеру— Мальбину), отсутствие в прошлом дизурических явлений помогают его отличить от хронического, латентно протекающего пиелонефрита. Данные рентгеноурологических исследований могут иметь значение для дифференциальной диагностики с пиелонефритом, почечнокаменной болезнью, туберкулезом почек и другими заболеваниями, протекающими с малым мочевым синдромом.
Хронический диффузный гломерулонефрит
При латентной форме, а также при гипертонической и гематурической формах заболевания его распознавание иногда бывает весьма трудным. Если в анамнезе нет определенных указаний на перенесенный острый гломерулонефрит, то при умеренно выраженном мочевом синдроме приходится проводить дифференциальную диагностику с одним из многих одноили двусторонних заболеваний почек. Следует также помнить о возможности ортостатической альбуминурии.
При дифференцировании гипертонической и смешанной форм хронического гломерулонефрита с гипертонической болезнью имеет значение определение времени появления мочевого синдрома по отношению к возникновению артериальной гипертензии. При хроническом гломерулонефрите мочевой синдром может задолго предшествовать артериальной гипертензии или возникать одновременно с ней.
Для хронического гломерулонефрита характерны также меньшая выраженность гипертрофии сердца, меньшая склонность к гипертоническим кризам (за исключением обострений, протекающих с эклампсией) и более редкое или менее интенсивное развитие атеросклероза, в том числе коронарных артерий.
В пользу наличия хронического гломерулонефрита при дифференциальной диагностике с хроническим пиелонефритом свидетельствуют преобладание в осадке мочи эритроцитов над лейкоцитами, отсутствие активных и бледных (при окраске по Штернгеймеру—Мальбину) лейкоцитов, а также одинаковая величина и форма двух почек и нормальная структура лоханок и чашечек, что обнаруживается при рентгеноурологическом исследовании.
Нефротическую форму хронического гломерулонефрита следует отличать от липоидного нефроза, амилоидоза и диабетического гломерулосклероза. При дифференциальной диагностике амилоидоза почек имеет значение наличие в организме очагов хронической инфекции и амилоидной дегенерации другой локализации.
Так называемая застойная почка иногда дает повод к неправильной диагностике, ибо может протекать со значительной протеинурией при умеренной гематурии и высокой относительной плотностью мочи. Застойная почка часто проявляется отеками, иногда артериальной гипертензией. О застойной почке говорят наличие самостоятельного первичного заболевания сердца, увеличение печени, расположение отеков преимущественно на нижних конечностях, меньшая выраженность гиперхолестеринемии и мочевого синдрома, а также исчезновение его при уменьшении сердечной декомпенсации.
Лечение
Острый ГН протекает стремительно, сопровождается повышением температуры, болями в пояснице, слабостью. Заканчивается излечением или переходит в хронический ГН. Пациент должен лечиться в стационаре и необходим постельный режим, лечение может занять месяц.
Применяются антибактериальные средства, антибиотики, диуретики. После завершения острого периода болезни назначают препараты поддерживающей терапии (антигистаминные, антикоагулянты для улучшения микроциркуляции крови).
 Лечение следует проводить при помощи медикаментозных препаратов
Лечение следует проводить при помощи медикаментозных препаратов
В осложненных случаях прописывают гормональные препараты и цитостатики. Быстропрогрессирующий ГН имеет злокачественную природу, не поддается лечению, чреват осложнениями, в 80% случаев заканчивается летальным исходом. В тяжелых случаях врач назначает гемодиализ (для очищения от токсинов крови).
Особенности лечения
Лечение острого гломерулонефрита проводится в урологическом отделении стационара. После госпитализации пациенту назначается полный покой, медицинский уход, постельный режим, диетическое питание, медикаментозная терапия.
Постельный режим
Назначается с целью максимального ограничения физической активности для уменьшения нагрузки на почки. Движение, перемещение, выполнение посильной работы ускоряет обменные процессы, в результате которых увеличивается скорость формирования азотистых соединений, оказывающих токсическое воздействие на организм.
Лечебное питание
Дисфункция почек приводит к изменению водно-электролитного баланса, потере питательных веществ и накоплению токсинов и продуктов обмена. Диета позволяет устранить все эти нарушения. Пациенту назначается стол № 7 по Певзнеру, который имеет некоторые особенности:
- ограничение соли и пищи, богатой животным белком;
- снижение количества выпиваемой жидкости;
- потребление продуктов, богатых кальцием, магнием и калием;
- обогащение овощами, фруктами, растительными жирами и сложными углеводами.
Медикаментозная терапия
Основным методом в борьбе с острым гломерулонефритом является лечение лекарственными средствами. Наиболее популярными и эффективными считаются следующие группы препаратов.
| Фармакологическая группа | Название препарата |
| Антикоагулянты и антиагреганты | «Гепарин», «Тиклопиридин», «Дипиридамол» |
| Иммуносупрессоры | «Преднизолон», «Циклофосфамид», «Циклоспорин», «Хлорамбуцил» |
| Гипотензивные средства | «Каптоприл», «Рамиприл», «Эналаприл» |
| Мочегонные препараты | «Фуросемид», «Альдактон», «Гипотиазид», |
| Антибиотики | Подбираются индивидуально в каждом конкретном случае с учетом типа возбудителя, его чувствительности к медикаменту, а также переносимости пациентом. «Эритромицин», «Ампициллин», «Оксациллин» |
Схема и срок лечения выбирается лечащим врачом. Если имеются клиническое обоснование, то пациенту показана санаторная курортная реабилитация.
Народные средства
В терапии острого гломерулонефрита большой популярностью пользуются методы народной медицины. Они помогают улучшить самочувствие пациента, снизить интенсивность воспалительного процесса, уменьшить отечность, укрепить иммунитет. Поскольку они оказывают мягкое воздействие и позволяют достичь результата после долгого применения, то используются в качестве вспомогательного метода, как дополнение к основному комплексному лечению. Рекомендуется готовить настои и отвары из ромашки, шалфея, календулы, лаванды, тысячелистника, зверобоя, листьев и почек березы, ягод можжевельника.

Другие заболевания из группы Болезни мочеполовой системы:
| «Острый живот» в гинекологии |
| Альгодисменорея (дисменорея) |
| Альгодисменорея вторичная |
| Аменорея |
| Аменорея гипофизарного генеза |
| Амилоидоз почек |
| Апоплексия яичника |
| Бактериальный вагиноз |
| Бесплодие |
| Вагинальный кандидоз |
| Внематочная беременность |
| Внутриматочная перегородка |
| Внутриматочные синехии (сращения) |
| Воспалительные заболевания половых органов у женщин |
| Вторичный амилоидоз почек |
| Вторичный острый пиелонефрит |
| Генитальные свищи |
| Генитальный герпес |
| Генитальный туберкулез |
| Гепаторенальный синдром |
| Герминогенные опухоли |
| Гиперпластические процессы эндометрия |
| Гонорея |
| Диабетический гломерулосклероз |
| Дисфункциональные маточные кровотечения |
| Дисфункциональные маточные кровотечения перименопаузального периода |
| Заболевания шейки матки |
| Задержка полового развития у девочек |
| Инородные тела в матке |
| Интерстициальный нефрит |
| Кандидоз влагалища |
| Киста желтого тела |
| Кишечно-генитальные свищи воспалительного генеза |
| Кольпит |
| Миеломная нефропатия |
| Миома матки |
| Мочеполовые свищи |
| Нарушения полового развития девочек |
| Наследственные нефропатии |
| Недержание мочи у женщин |
| Некроз миоматозного узла |
| Неправильные положения половых органов |
| Нефрокальциноз |
| Нефропатия беременных |
| Нефротический синдром |
| Нефротический синдром первичный и вторичный |
| Обостренные урологические заболевания |
| Олигурия и анурия |
| Опухолевидные образования придатков матки |
| Опухоли и опухолевидные образования яичников |
| Опухоли стромы полового тяжа (гормонально-активные) |
| Опущение и выпадение (пролапс) матки и влагалища |
| Острая почечная недостаточность |
| Острый гломерулонефрит (ОГН) |
| Острый диффузный гломерулонефрит |
| Острый нефритический синдром |
| Острый пиелонефрит |
| Острый пиелонефрит |
| Отсутствие полового развития у девочек |
| Очаговый нефрит |
| Параовариальные кисты |
| Перекрут ножки опухолей придатков матки |
| Перекрут яичка |
| Пиелонефрит |
| Пиелонефрит |
| подострый гломерунефрит |
| Подострый диффузный гломерулокефрит |
| Подслизистая (субмукозная) миома матки |
| Поликистоз почек |
| Поражение почек при миеломной болезни |
| Поражение почек при подагре |
| Пороки развития половых органов |
| Постгистерэктомический синдром |
| Постменопауза |
| Почечнокаменная болезнь |
| Предменструальный синдром |
| Простая вирильная форма адреногенитального синдрома |
| Прямокишечно-влагалищные свищи травматического генеза |
| Психогенная аменорея |
| Радиационные нефропатии |
| Рак шейки матки |
| Рак эндометрия |
| Рак яичников |
| Реноваскулярная гипертензия |
| Саркома матки |
| Сертоли |
| Синдром истощения яичников |
| Синдром поликистозных яичников |
| Синдром после тотальной овариэктомии |
| Синдром приобретенного иммунодефицита (СПИД) у женщин |
| Синдром резистентных яичников |
| Тератобластома |
| Тератома |
| Травмы половых органов у девочек |
| Трихомониаз |
| Туберкулез мочеполовых органов |
| Урогенитальные инфекции у девочек |
| Урогенитальный хламидиоз |
| Феохромоцитома |
| Хроническая почечная недостаточность |
| Хронический гломерулонефрит |
| Хронический гломерулонефрит (ХГН) |
| Хронический диффузный гломерулонефрит |
| Хронический интерстициальный нефрит |
| Хронический пиелонефрит |
| Хронический пиелонефрит |
| Эндометриоз (эндометриоидная болезнь) |
| Ювенильные маточные кровотечения |
Острый гломерулонефрит при беременности, что делать, каковы риски для матери и ребенка?
беременностьстрессовв одном случае из тысячи беременностейострый гломерулонефрит у беременных развивается крайне редкоповышенный уровень глюкокортикостероидов. родыкесарево сечениевыкидышамСимптомы острого гломерулонефритатоксикозагестозаДифференциальный диагноз острого гломерулонефрита и гестоза второй половины беременности.
| Критерии диагностики | Острый гломерулонефрит | Гестоз второй половины беременности (поздний токсикоз) |
| Что происходит? | Иммунные комплексы поражают сосуды почечных канальцев, способствуя их сужению и нарушению фильтрующей функции почек. | Точная причина развития позднего токсикоза до сих пор медикам не известна. Предполагают генетическую предрасположенность и несовместимость матери и плода. К предрасполагающим факторам относят вегето-сосудистую дистонию, ожирение, сахарный диабет и прочие заболевания. |
| Начало заболевания | Острый гломерулонефрит развивается после перенесенных бактериальных или вирусных инфекций, воздействия других факторов развития гломерулонефрита. | Поздний токсикоз возникает во второй половине беременности, его развитию не предшествуют какие-то инфекции, выраженность симптомов напрямую зависит от нарушения диеты и режима питания. |
| Симптомы |
|
|
| Общий анализ мочи |
|
|
Осложнения острого гломерулонефрита во время беременности
- Высокий риск развития осложнений имеют половина беременных женщин с острым гломерулонефритом, у которых увеличивается уровень азота, мочевины и креатинина в крови (азотемия) и/или повышается артериального давления, а также развивается нефритический синдром (отеки, потеря эритроцитов с мочой, белок в моче, повышение артериального давления и так далее). Для беременности азотемия опасна выкидышами, мертворождениями, тяжелыми патологиями плода, отслойкой плаценты и маточными кровотечениями. Для будущей матери такое состояние угрожает развитием острой почечной и/или сердечной недостаточности, эклампсии и так далее, угрожает ее жизни. Поэтому при нарастании азота рекомендовано прерывание беременности.
- Средний риск развития осложнений имеют от 25 до 50% беременных женщин с нефротическим синдромом. При этом нет азотемии, но наблюдаются отеки, появляется белок в моче и падает уровень белковых фракций в биохимическом анализе крови. Плод испытывает внутриутробную гипоксию за счет плацентарной недостаточности. В этом случае рекомендовано прерывание беременности, если нет улучшений на проведенную терапию.
- Низкий уровень риска осложнений бывает только при латентной форме острого гломерулонефрита (без клинических проявлений). При этом прогноз вынашивания здорового малыша и родоразрешения более благоприятный, риск развития осложнений для женщины и плода составляет менее чем 25%. При первых симптомах осложнений гломерулонефрита рекомендовано прерывание беременности.
Лечение острого гломерулонефрита во время беременности:
- госпитализация в гинекологическое отделение или родильный дом;
- постельный режим;
- строгая диета с ограничением белка;
- минимальное употребление жидкости;
- препараты, снижающие артериальное давление;
- аспирин;
- витамины;
- Канефрон;
- другие препараты по жизненным показаниям.
Можно ли беременеть при остром гломерулонефрите?Беременность можно запланировать
Классификация
В классификации острого гломерулонефрита за основу берут:
- Причину возникновения. Патология бывает первичной, вторичной и идиопатической. Также выделяют острый постстрептококковый гломерулонефрит. Данная разновидность характеризуется нефротическими проявлениями. Отмечают возникновение периферических отеков, протеинурии и микрогематурии;
- Характера течения. Заболевание подразделяют на острый, подострый и хронический виды. Подострый гломерулонефрит – это почечная патология, развивающаяся не менее 3-6 месяцев. Соответственно, острым считают недуг, прогрессирующий меньше указанного срока, а хроническим – больше;
- Клинической картины. В данном случае определяющим признаком становится основной синдром острого гломерулонефрита. Существуют следующие формы болезни: развернутая, бисиндромная, моносиндромная. Разновидность выявляют исходя из количества развивающихся синдромов при остром гломерулонефрите;
- Объема поражения. Этот показатель позволяет диагностировать очаговый и диффузный острый гломерулонефрит;
- Морфологического типа. Выделяют склерозирующий, эндокапиллярный, мембранозно-пролиферативный, экстракапиллярный и мезангиопролиферативный недуг;
Подробную классификацию видов острого гломерулонефрита можно посмотреть в МКБ-10. В этом документе данная почечная патология обозначена как «острый нефритический синдром».
Анализы
При остром ГН в моче фиксируется: повышение уровней эритроцитов (гематурия), белка (протеинурея), плотности. В осадке обнаруживаются цилиндры (гиалиновые), клетки эпителия почек. Цвет мочи становится красным, ее объем уменьшается.
Для постановки формы и стадии заболевания, уточнения диагноза необходимы:
Общий анализ мочи
В норме жидкость должна быть прозрачной, соломенно-желтой окраски, содержать:
- белка – до 0,033 г/л;
- лейкоцитов до 4000/ мг;
- эритроцитов и цилиндров – 0-1.
Превышение уровней требует исследований урины.
 Обязательно необходимо сдать мочу на анализ
Обязательно необходимо сдать мочу на анализ
Проба Реберга определяет степень фильтрации (очистительной функции) почек, уровень креатинина в моче.
Перед суточным сбором урины пациент должен не курить, избегать перегрузок, стрессов, не употреблять мяса и рыбы, алкоголя. Собрать в стерильную емкость всю мочу за сутки (около 3л) и сохранять в прохладном месте. Перед сбором каждой порции мочи омывать теплой водой половые органы.
Утром медсестра, измерив объем жидкости, перемешав содержимое, отправляет в лабораторию на пробу Реберга в контейнере 100 мл урины. Собирая анализ дома (с утра до следующего утра), надо приобрести герметичный контейнер для доставки пробы в лабораторию.
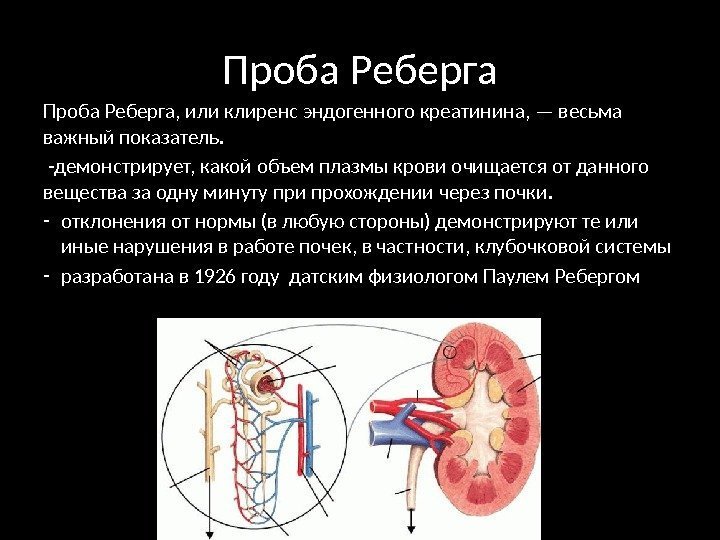
В течение суток жидкость собирать в чистую банку. Сдать анализ в течение 2-х часов после мочеиспускания. Лабораторное исследование определяет скорость фильтрации:
Нормы пробы:
- для детей (до года) — 65-100 мг/мин;
- для мужчин:
- до 30 лет -88-146 мл/мин;
- 30-40 лет – 82-140 мл/мин;
- 40-50 – 61-120;
- 50-70 – 82-140;
- старше 70 – 55-113;
- для женщин:
- до 30 лет -81-134 мл/мин;
- 30-40 лет – 75-128 мл/мин;
- 40-50 – 58-110;
- 50-70 – 75-128;
- старше 70 – 52-105.
Снижение показателя до 40 мл/мин. – сигнал о почечной недостаточности, до 30 – уремии, азотемии. Отклонение от нормы может спровоцировать прием лекарственных препаратов.
Проба Зимницкого. В течение 24 часов пациент собирает 8 порций мочи (каждые 3 часа) в отдельные емкости, соблюдая полученные рекомендации. Лабораторное исследование определяет диурез за сутки, дневной и ночной объем выделенной жидкости, ее количество, плотность (в каждой порции).
Норма выделения мочи – 3/4 употребленной жидкости (около 65-80%). При выделении > 2 л фиксируют полиурию, < 0,4 л – олигурию. Дневной диурез должен быть в 2 раза больше ночного. Если ночной диурез равен или больше дневного (никтурия), то функция концентрации мочи в почках нарушена или причина — сердечная недостаточность.

Низкий уровень плотности (менее 1,012–1,013 г/мл) при норме 1,012- 1,022 – также сигнал нарушения концентрационной функции. Плотность во всех порциях меньше 1,009 г/мл — почечная недостаточность. Превышение уровня плотности возможно при хроническом гломерулонефрите, диабете, токсикозе у беременных.
Исследование осадка мочи под микроскопом проводится для подсчета количества эритроцитов, цилиндров, клеток эпителия и обнаружения других структур (кристаллов солей, дрожжевых грибов). Исследуется порция свежей утренней урины после специальной обработки на центрифуге и с использованием различных реактивов, придающих частицам соответствующий цвет.
Если человек здоров, то в осадке (в поле зрения окуляра) могут встречаться единичные клетки плоского и переходного эпителия, почечного же быть не должно. Могут встречаться в единичных количествах лейкоциты. Если наблюдается более 5 (на 1 мл мочи более 2000), то есть основание диагностировать воспалительный процесс в МПС.
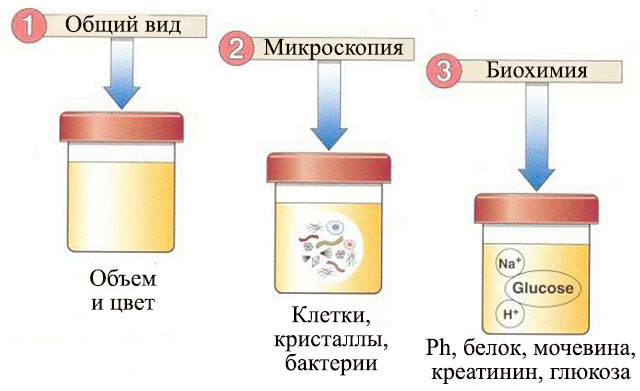
В осадке мочи не должно быть эритроцитов (допустимо 0-1), если наблюдается небольшое их количество, то необходимо проводить дополнительные обследования, повторные анализы. Причиной гематурии может быть гломерулонефрит и множество других заболеваний МПС, другие факторы.
Присутствие в осадке единичных гиалиновых цилиндров считается нормой, большее их количество может свидетельствовать о застойном или воспалительном процессе. Это может быть связано с переохлаждением, физической перегрузкой.
Диагностика хронического гломерулонефрита
Для диагностики важно выявить ведущий синдром: нефротический, остронефротический, изолированный мочевой, артериальная гипертензия. Также имеют значение симптомы ХПН
Нефротический синдром чаще всего бывает при:
- мембранозном гломерулонефрите
- гломерулонефрите с минимальными изменениями
- амилоидозе почек
- диабетическом гломерулосклерозе, амилоидозе почек
Остронефритический синдром — сочетание гематурии, АГ, отеков и нередко ухудшения фильтрационной функции почек. Он может быть при таких заболеваниях:
- мезангиокапиллярном гломерулонефрите
- быстропрогрессирующем гломерулонефрите
- обострении волчаночного нефрита
- мезангиопролиферативном гломерулонефрите
Артериальная гипертензия в сочетании с протеинурией и минимальными изменениями мочевого осадка возникает, помимо хронического гломерулонефрита, при диабетической нефропатии, поражении почек в рамках гипертонической болезни.
Мочевой синдром — это сочетание протеинурии, гематурии, цилиндрурии, лейкоцитурии с лимфоцитурией (каких-либо сочетаний из выше перечисленных).
Существуют такие причины изолированной гематурии:
- инфекция
- камень
- опухоль в мочевыводящих путях
- Болезнь Берже
- Болезнь Олпорта
Протеинурия возникает при воспалительных и невоспалительных поражениях клубочков или при тубулоинтерстициальных поражениях различной этиологии. Особым вариантом массивной протеинурии является протеинурия переполнения, которая связана с наличием в крови парапротеина и миеломной болезнью. Доброкачественная протеинурия бывает при синдроме обструктивного ночного апноэ, сердечной недостаточности; иногда возникает при эмоциональном стрессе, переохлаждении, становится следствием лихорадочной реакции. Она называется доброкачественной, поскольку относительно функционирования почек прогноз благоприятный.
Биопсия почки
Пункционную биопсию почки проводят, чтобы определиться с морфологической формой хронического гломерулонефрита, что сказывается на выборе тактики терапии. Противопоказания:
- Гипокоагуляция
- Наличие не двух, а одной функционирующей почки
- Подозрение на тромбоз почечных вен
- Подозрение на злокачественное новообразование
- Повышение венозного давления в большом круге кровообращения
- Поликистоз почек
- Гидро- и пионефроз
- Нарушения сознания
- Аневризма почечной артерии
Дифференциальная диагностика
Проводится дифференциальная диагностика с такими заболеваниями:
- острый гломерулонефрит
- хронический пиелонефрит
- хронический тубулоинтерстициальный нефрит
- нефропатия беременных
- амилоидоз
- алкогольное поражение почек
- поражения почек при системных заболеваниях соединительной ткани
- диабетическая нефропатия
Характерные особенности хронического пиелонефрита, которые нужно учитывать при дифдиагностике:
- нейтрофилурия
- бактериурия
- обострения с лихорадкой и ознобами
- изменения чашечно-лоханочной системы
- асимметрия поражения
При остром гломерулонефрите рассматривают в анамнезе связь с перенесенной стрептококковой инфекцией, но однако в отличие от IgА-нефропатии временной интервал составляет 10-14 дней. Типично острое начало. Среди больных — в основном подростки и дети.
Хронические тубулоинтерстициальные нефриты имеют такие особенности (учитываются при дифференциальной диагностике):
- небольшая протеинурия
- полиурия
- нарушение ацидификации мочи
- снижением относительной плотности мочи
При подозрении на амилоидоз следует искать фоновую патологию, а именно хроническое воспаление, которое бывает, например, при ревматоидном артрите. Амилоидоз подозревают, когда ХПН сохраняется при увеличенном или нормальном размере почек, и при наличии нефротического синдрома. Решающее значение в дифдиагностике таких случаев имеет биопсия тканей.
Диагноз диабетической нефропатии вероятен (как и хронического пиелонефрита), если у человека сахарный диабет или его осложнения, медленно нарастающая ХПН, скудные изменения мочевого осадка, нормальные или чуть-чуть увеличенные размеры почек.
О нефропатии беременных говорят, если симптомы поражения почек появляются во второй половине гестационного периода, сопровождаются высокой АГ и другими признаками преэклампсии и эклампсии.