Натуральная или черная оспа
Содержание:
- Первая помощь и лечение при ветряной оспе
- Клинические проявления на разных стадиях болезни
- Ветряная оспа у детей
- А еще раньше случались пандемии?
- Зависит ли длительность ветрянки от формы заболевания
- Возбудитель (вирус) натуральной оспы
- Лечение
- Патологическая гистология и анатомия
- Лечение черной оспы
- Профилактика болезни Натуральная оспа
Первая помощь и лечение при ветряной оспе
Осложнения от ветрянки возникают в том случае, когда у больного имеются какие-либо хронические заболевания и снижен иммунитет. Последствия от сыпи чаще всего возникают у людей, переболевших ветрянкой во взрослом возрасте. Это происходит из-за тяжелого течения заболевания и присоединения вторичной инфекции.
Чтобы избежать нежелательных последствий, нужно в первый день при подозрении на ветряную оспу обратиться к врачу и не заниматься самолечением.
https://youtube.com/watch?v=Su8jqgotV3Q
Отдельно выделяется атипичная ветрянка у детей, при которой все симптомы очень сильно выражены. При такой ветряной оспе у ребенка на теле могут образовываться крупные пузыри с гноем, и тогда у ребенка диагностируется буллезная форма. Если высыпания содержат кровь, это признак геморрагической ветрянки, а гнойно-кровянистое содержимое везикул указывает на гангренозно-некротическую форму. К атипичным вариантам относится и рудиментарная форма ветрянки, течение которой бессимптомное.
При первых подсыпаниях можно принять ветрянку за аллергию или потницу, но обычно в течение суток становится ясно, что вывод сделан ошибочный.
Обычно после появления сыпи всё становится ясно.
Другой вариант — взрослые и подростки. У них тоже иногда бывают осложнения, такие, например, как вирусная пневмония, миокардит или энцефалит.
Атипичная ветрянка встречается редко и поражает людей с ослабленным иммунитетом. Выделяют такие формы нетипичной ветряной оспы:
- Рудиментарная – скрытое заболевание. Симптомы его настолько незначительны, что человек не замечает болезни.
- Пустулезная – этот тип болезни обычно отмечается у взрослых. Высыпания (пустулы) не спешат подсыхать, и превращаться в корочки. Со временем содержимое пузырей мутнеет, становится гнойным.
- Буллезная – сыпь на коже приобретает гигантские размеры и с трудом поддается лечению. Также возможны симптомы сильной интоксикации, после чего больной медленно и тяжело восстанавливается.
- Геморрагическая и гангренозная – встречается у людей с нарушениями свертываемости крови, которая наполняет пустулы. Со временем образуются язвочки и очаги некроза. Начинается гангренозная форма, которая может стать причиной летального исхода.
- Висцеральная – пузырьки с жидким содержимым появляются не только на теле, но и на внутренних органах. Встречается у грудничков, у которых ослаблен организм. Данная форма является смертельной.
Легкую форму ветрянки родители на начальной стадии могут вообще не заметить
Ветрянка может протекать в легкой форме, средней и тяжелой. Легкая форма болезни проявляется так:
- сыпь покрывает не все тело, а лишь отдельные участки;
- температура остается нормальной, либо слегка повышенной (37.1 -37.3°С);
- общее состояние удовлетворительное.
Средняя и тяжелая форма характеризуются значительными высыпаниями по всему телу, повышением температуры до 40°С, а также общим недомоганием. Тяжелая форма может длиться дольше недели и давать осложнения.
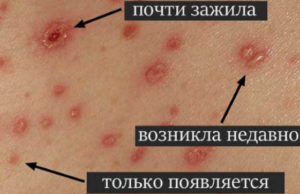
- Как правило, на теле больного можно различить сыпь в разной стадии – начальная характеризуется розовыми выпуклыми прыщами, затем они переходят в пустулы и везикулы, наполненные жидкостью, и корочки.
- Также распознать заболевание можно по яркому симптому – во рту появляется энантема. По сути, это такая же сыпь, как на теле, но формирующаяся на слизистой.
- Вокруг пузырька заметно проявление красного ободка, а после того, как волдырь лопнет, на его месте образуется язвочка, которая со временем благополучно заживает.
Клинические проявления на разных стадиях болезни
Развитие инфекции происходит в пять этапов. Их особенности отображены в следующей таблице.
| Название периода | Клинические симптомы | Сроки течения |
| Инкубационный | Никак себя не проявляет | 9-14 дней, изредка удлиняется до 22 суток |
| Продромальный | Начинается с резкого повышения температуры тела до 40 градусов, больной ощущает слабость, общее недомогание, легкую тошноту. У него возникают сильные боли в пояснице, в мышцах. Иногда (не у всех) наблюдается формирование сыпи в местах треугольника Симона или на груди, похожей на сыпь при скарлатине или кори. К концу периода температура тела снижается | 2-4 дня |
| Этап высыпаний | На коже и на слизистых появляются мелкие пятна розового цвета. Через сутки они превращаются в папулы, спустя трое суток в везикулы и становятся похожими на многокамерные пузырьки. В центре везикул наблюдается пупкообразное втяжение. Появляются элементы сыпи на лице, на туловище, на всех парных конечностях. Они могут обнаруживаться на ладонях и на подошве ног. Эта характерная особенность, по которой идентифицируется натуральная оспа. Сыпь, в отличие от ветряной оспы, мономорфна (все элементы появляются сразу, все проходят одинаковые этапы развития, все сразу затягиваются). Появление высыпаний провоцирует новый подъем температуры тела и формирование второй волны интоксикации | 4-5 дней |
| Этап нагноений | Начинается с резкого ухудшения состояния больного. Температура тела 39-40 градусов. Элементы сыпи нагнаиваются, теряют многокамерность, становятся болезненными. К концу третьей недели от начала заболевания везикулы вскрываются, содержимое их выливается наружу, на их месте образуется эрозия, которая быстро затягивается черной корочкой. Вот почему натуральная оспа имеет второе название (черная). Процесс образования корочек сопровождается сильным зудом | 3 дня (7-10е сутки) |
| Этап реконвалесценции | Начинается с четвертой недели с момента возникновения инфекции. Температура тела нормализуется, общее состояние больного улучшается. Наблюдается явление, при котором происходит общее отпадение корочек. Кожа под ними сильно шелушится. На месте везикул образуются глубокие рубцы, они формируют эффект рябой кожи. | Не имеет четких временных границ |
Классификация заболевания
Описание симптомов черной оспы должно обязательно корректироваться с учетом форм заболеваний, степени тяжести течения инфекции. Сегодня разработана следующая схема классификации. Она позволяет формулировать прогнозы.
| Форма | Подтип | Клинические особенности | Летальный исход в % | |
| У вакцинированных | У невакцинированных | |||
| Обычная | Сливная | Пустулы появляются на лице, на коже, расположенной на разгибательных поверхностях конечностей. | 26,3 | 62 |
| Дискретная | Везикулы рассеяны по всему телу | 0,7 | 9,3 | |
| Модифицированная (вариолоид) | Сливная
Дискретная |
Отличается от обычной оспы ускоренным течением и отсутствием симптомов интоксикации. В продромальный период появляется бледно-папулезная сыпь. Ее элементы быстро превращаются в пустулы. Они высыхают без образования везикул. Вокруг пузырьков нет зон гиперемии, поэтому в медицине данная форма имеет второе название «белая оспа» | ||
| Без сыпи | Инфекция развивается с учетом всех этапов развития за исключением этапа сыпи. Диагноз подтверждается только на основании серологических исследований | |||
| Плоская | Сливная
Дискретная |
На теле появляются плоские папулы | 66,7 | 96,5 |
| Геморрагическая | Ранняя | Характеризуется молниеносным течением, при котором еще в продромальном периоде появляется сыпь, заполненная содержимым с примесями крови. Ее формирование приводит к массивным кровоизлияниям в кожу | 100 | 100 |
| Поздняя | Геморрагии образуются после завершения формирования сыпи | 89,8 | 96,8 |
Ветряная оспа у детей
Ветрянка отличается длительным инкубационным периодом, составляющим от 7 до 21 дня. С момента инфицирования до появления первых симптомов проходит, как правило, не менее недели. Ребенок уже является источником заражения для других детей, однако внешне это никак не проявляется. Обычно сохраняется двигательная активность и хороший аппетит.
Симптомы
- головная боль;
- вялость, сонливость;
- отсутствие аппетита;
- тошнота;
- резкое повышение температуры до 38-40°C.
Вышеперечисленные симптомы сходны с признаками обычного ОРВИ, и только появление сыпи позволяет достоверно установить заболевание.
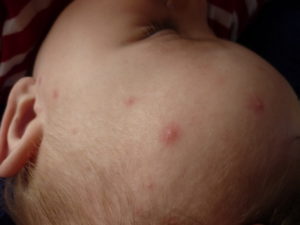
Высыпания обычно возникают не позднее суток после подъема температуры. Сначала на кожных покровах отмечаются одиночные плоские пятнышки розоватого цвета, затем их количество резко увеличивается, они становятся выпуклыми и трансформируются в заполненные жидкостью пузырьки. Их появление сопровождается сильным зудом, дети нередко расчесывают проблемные участки, способствуя проникновению в организм инфекции. Сыпь может покрывать верхние и нижние конечности, спину, живот, лицо и волосяную часть головы. На ступнях и ладонях пятна, как правило, отсутствуют.
Болезнь часто сопровождается увеличением ушных и шейных лимфоузлов.
Сыпь начинает подсыхать спустя 3 суток после возникновения, покрываясь красной корочкой. Однако ветрянка протекает волнообразно, поэтому каждые 2 дня на коже появляются новые очаги высыпаний, сопровождаемые очередным подъемом температуры и головной болью. Лишь спустя 7–10 дней все пузырьки покрываются коркой, и ребенок перестает быть источником заражения.
Диагностика
Для опытного врача диагностировать ветрянку не составляет труда. Яркая клиническая картина в большинстве случаев позволяет абсолютно точно определить заболевание:
- стадия высыпаний начинается через 7–21 день после контакта с инфицированным человеком;
- волнообразное течение данного периода;
- одновременное наличие на поверхности кожи ребенка всех форм развития сыпи – розовых пятен, плотных узелков, пузырьков с желтоватой жидкостью, подсохших корочек;
- инфекция проявляется в первую очередь на туловище и конечностях, затем переходит на лицо и волосяную часть головы. Наличие сыпи на ступнях и ладонях является нетипичным.
Если симптоматика выражена недостаточно отчетливо, специалисты прибегают к следующим лабораторным исследованиям:
- общий анализ крови. Увеличение СОЭ указывает на наличие инфекционного процесса. Рост числа нейтрофилов свидетельствуют о бактериальном осложнении;
- серологический анализ крови на антитела проводится в атипичных случаях, превышение показателей в 4 и более раз достоверно указывает на ветряную оспу;
- исследование под микроскопом или иммунофлюоресцентный анализ содержимого пузырьков.
Лечение
- прием жаропонижающих препаратов. Для детей рекомендованы парацетамол и панадол (в дозировке, рассчитанной исходя из веса и составляющей 20 мг/кг 3 раза в сутки), а также нурофен в суспензии (5–10 мг/кг до 4 раз в день). Эти лекарственные средства позволяют быстро и эффективно снизить температуру и улучшить общее состояние. Категорически запрещен прием аспирина, вызывающего при ветрянке поражение печени;
- применение антигистаминных препаратов, уменьшающих зуд и препятствующих развитию аллергических реакций. Детям обычно прописывают супрастин (дозировка в зависимости от возраста составляет от ¼ до ½ таблетки в течение суток) или фенистил (принимается 3 раза в день по 3–10 капель);
- обработка кожных высыпаний. Традиционно для смазывания элементов сыпи используют раствор зеленки, который позволяет тщательно обработать каждое пятнышко. Средство способствует скорейшему образованию корочек и ненадолго уменьшает зуд. Более действенным является 5-процентный раствор перманганата калия (марганцовки) или жидкость Кастеллани, обладающие легким антибактериальным эффектом. Сыпь во рту и на половых органах смазывается перекисью водорода или водным раствором зеленки;
- соблюдение питьевого режима. Повышенное потребление жидкости необходимо для выведения токсинов из организма.
При протекании болезни в тяжелой форме врачом назначается дополнительное специфическое лечение: прием противовирусных, иммуномодулирующих и успокоительных препаратов.
А еще раньше случались пандемии?
В целом, документально подтвержденные пандемии происходили в мире с интервалом от 10 до 50 лет начиная с XVI века.
В XX веке пандемия черной оспы во всему миру унесла жизни, по разным оценкам, от 300 до 500 млн человек. Это очень заразная болезнь, которой страдают только люди. Взять ее под контроль удалось лишь после массовой вакцинации населения. До того летальность вируса достигала 40%.
А бубонная чума три раза становилась причиной пандемий, которые унесли миллионы жизней. Острое инфекционное заболевание тогда отличалось высокой летальностью — свыше 90% (сейчас — не более 10% при должном лечении). Пандемии случались начиная с 514 года в Египте и заканчивая 10-летней пандемией в Китае и Индии 1894−1904 годов.
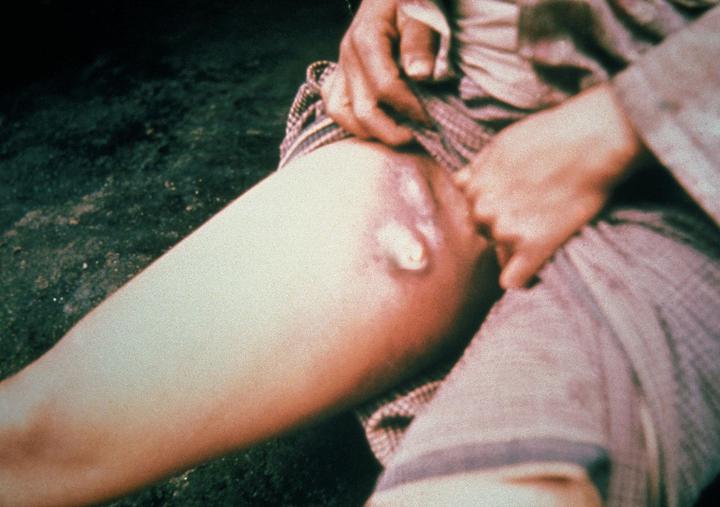 Набухшие паховые лимфатические узлы — бубоны — и дали название чуме. Фото: Centers for Disease Control and Prevention
Набухшие паховые лимфатические узлы — бубоны — и дали название чуме. Фото: Centers for Disease Control and Prevention
Наконец, холера — абсолютный рекордсмен по числу пандемий. С 1816 по 1966 год, то есть ровно за 150 лет, она семь раз перерастала в массовое заболевание во всем мире. Как минимум 20 миллионов человек погибли.
За последнее столетие, по официальным данным ВОЗ, пандемии вспыхивали четыре раза. Но такие заболевания, как тиф, туберкулез, малярия, проказа, ВИЧ, в глобальном масштабе по числу жертв также можно отнести к пандемиям. Просто их распространение более размыто во времени.
Зависит ли длительность ветрянки от формы заболевания
Продолжительность ветряной оспы напрямую зависит от формы заболевания. Так, если болезнь протекает в более лёгкой форме, то общее состояние человека вполне удовлетворительное. Здесь имеет место быть незначительное повышение температуры тела – до38ͦ. Сыпь необильная, длится не более 3 суток. Слизистые ткани при этом не задеваются.
Среднетяжёлая форма
 1
1 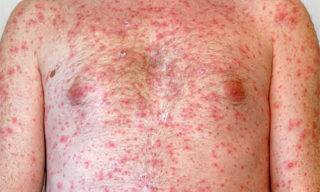 2
2
При тяжёлой форме ветряной оспы (отмечается в 10% случаев). Общее состояние болеющего тяжёлое, наблюдается непрекращающаяся рвота. Головная боль становится невыносимой. Всё тело и слизистые покрываются сыпью. В 80% случаев такая форма приводит к тяжёлым последствиям.
Различают несколько видов тяжёлой формы ветрянки:
- Геморрагическая. Встречается особенно у людей с ослабленным иммунитетом. Сопровождается сыпью, напоминающей мелкие кровоизлияния, возникновением большого количества синяков, гематом, кровоточивостью дёсен и кишечника.
- Буллёзная форма. Представлена в виде дряблых пузырьков – булл, на месте которых после вскрытия остаются долго не заживающие раны.
- Гангренозная форма. Диагностируется у истощённых больных при несоблюдении правил гигиены. Представлена в виде пузырьков, которые очерчены чёрной каймой (отмершей тканью). При такой форме проявляются сильные интоксикационные симптомы.
При осложнениях болезнь лечится 1,5-2 месяца.
Атипичная это и есть буллёзная, геморрагическая и гангренозная формы. Сыпь наблюдается до 12 дней. Лечение может занять до 2 месяцев. Генерализированная характеризуется поражением внутренних органов. Человека мучают сильнейшие интоксикационные симптомы. К сожалению, в медицинской практике не исключены случаи летального исхода у взрослых людей с атипичной формой ветрянки. Поражает заболевание преимущественно людей с тяжёлыми хроническими инфекционными заболеваниями, которые способствуют снижению иммунитета (ВИЧ, гепатит).
Стоит отметить, что ветрянку нужно лечить вовремя, иначе, у взрослого могут развиться тяжёлые осложнения. В этом случае продолжительность лечения существенно увеличится. Первым и одним из самых опасных последствий заболевания является бактериальная инфекция, вызванная преимущественно стафилококками и стрептококками.
Осложниться болезнь может ветряночной пневмонией – поражение лёгочной ткани гнойными инфильтратами. Сказать следует и о возможности перехода инфекции на центральную систему (энцефалит) и внутренние органы.
Самым редко встречающимся осложнением является гепатит – поражение вирусом печени. Если оно диагностируется у больного ветрянкой, то вероятность летального исхода в этом случае возрастает в разы.
Возбудитель (вирус) натуральной оспы
Натуральная оспа вызывается вирусом Variola. Возбудитель относится к вирусам семейства Poxviridae, подсемейства Chordopoxviridae, рода Orthopoxvirus. Вирус очень мал (200-350 нм), круглой формы, не обладает движением и проходит через фильтр Беркефельда.
Вирус оспы находится в пустулах, изъязвлениях и корках, а также он циркулирует в крови в течение всего болезненного периода. Что касается физиологических секретов и экскретов (слюна, моча, испражнения), то они содержат вирус только в том случае, если к ним примешиваются выделения из кожных пустул или пораженных участков слизистых оболочек.
Из биологических особенностей возбудителя необходимо отметить следующие. Он особенно устойчив по отношению к высыханию, не погибая в течение около года в оспенных корках. При низких температурах (около 0°С) вирус сохраняется более года, но к действию высоких температур он очень чувствителен, температура в 60°С убивает его спустя час. От многих бактерий его отличает устойчивость к глицерину, в 40% растворе которого он остается жизнеспособным в течение нескольких лет при условии хранения в темном месте и при низкой температуре (-4°С). Что касается дезинфицирующих веществ, то сравнительно сильное влияние на вирус оказывает сулема и формалин, убивая его в разведении 1:1000 спустя 30 минут.
В оспенных пустулах довольно часто (но отнюдь не всегда) находят бактерий, возбудителей нагноения, таких как стафилококки и особенно стрептококки. Значение стрептококка очень велико, он является вторичной инфекцией, ухудшающей течение натуральной оспы и нередко ведущей к смертельному исходу.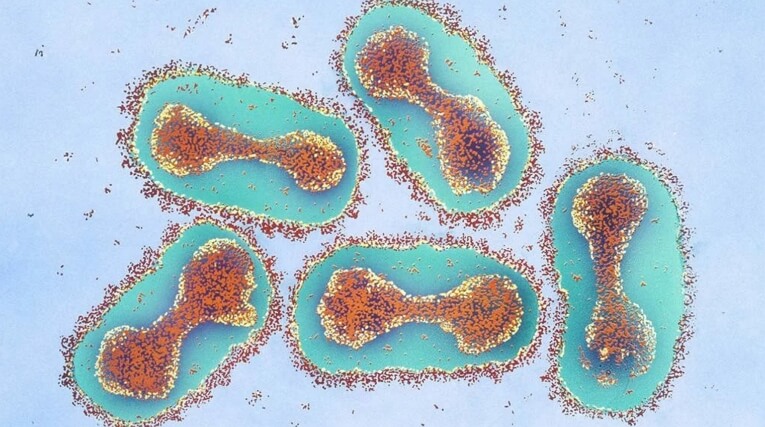
Источником инфекции является человек. Ее передача происходит воздушно-капельным путем. Возможно заражение через кожу. Вирус натуральной оспы поступает в ближайшие лимфоузлы и далее в кровь, что приводит к виремии. Гематогенно происходит инфицирование эпителия с последующим размножением здесь вируса. С этим связано возникновение энантемы и экзантемы.
Оспенный больной опасен для окружающих во всех стадиях болезни, даже к концу инкубационного периода. Заразительно не только содержимое пустул, но также оспенные корки и струпья. Поэтому выздоравливающего можно считать свободным от инфекции только тогда, когда отделятся все корки и подживут изъязвления.
Восприимчивость к оспе очень велика, не меньше, чем к кори, причем одинаково легко заболевают лица всех возрастов, даже глубокие старики и плоды в утробе матери, начиная с 4-го месяца.
Лечение
В случае заражения врачи назначают в основном симптоматическое лечение. В отдельных случаях необходимо применение противовирусных препаратов.
Симптоматическое лечение
- Жаропонижающие средства (исключение составляют салицилаты, например, аспирин, поскольку есть риск развития синдрома Рейе) – парацетамол;
- Чтобы уменьшить зуд, используются антигистаминные препараты (например, фенистил, диметиден) – нельзя использовать лекарства в виде порошков и растворов, что может увеличить риск вторичных бактериальных инфекций.
- Анальгетики – при необходимости можно применять ацетаминофен, ибупрофен, парацетамол.
Появившиеся на теле прыщи нельзя трогать, иначе это может привести к образованию уродливых шрамов на их месте после заживления.
Этиотропная терапия
Назначается в случае осложнений, вызванных инфекцией ветряной оспы, тяжелым течением заболевания или у взрослых, которые находятся в группе риска осложнений. В основном применяется для людей с ослабленным иммунитетом, наиболее эффективна противовирусная терапия в начале инфекции.
Противовирусные препараты против ветряной оспы:
- «Ацикловир» («Зовиракс»);
- «Валацикловир» («Валтрекс»).
Они помогают не только сократить продолжительность заболевания, но и выступают в качестве профилактики осложнений.
Иногда бывает, что в раны от оспы могут попасть бактерии. Такое состояние называется вторичной инфекцией. Она может распространиться на легкие, кровеносную систему, суставы. Для лечения вторичной инфекции назначают курс антибиотиков.
- Молодым людям, в том числе женщинам во втором и третьем триместре – на протяжении 5-7 дней. Лечение должно быть начато в течение 24 часов с первого проявления волдырей.
- При осложнениях или для пациентов с нарушенным клеточным иммунитетом – каждые 8 часов в течение 7-10 дней.
Хотя у детей ветряная оспа протекает зачастую в легкой форме, лечение необходимо проводить под наблюдением педиатра. Если болезнь протекает в острой форме, врач может также назначить лекарства, подавляющие размножение вирусов. В большинстве случаев пациентам младше 12 лет назначают только симптоматическое лечение.
Как облегчить зуд
Чтобы уменьшить зуд образовавшихся пустул, кроме антигистаминных препаратов, врачи рекомендуют следующих процедуры:
короткие по продолжительности ванны в теплой воде, можно с добавлением слабого раствора марганцовки (вода должна быть слабо-розового цвета);
обтирать тело настоем травы зверобой;
не использовать противогистаминные кремы – хотя они изначально успокаивают зуд, но со временем высушивают кожу и вызывают боль; кроме этого, они могут способствовать развитию вторичной инфекции, которая является самым распространенным видом осложнений;
смазывать сыпь горечавкой;
детям использовать хлопчатобумажные перчатки, особенно на ночь;
купаться каждый день и осторожно вытирать тело полотенцем;
если есть прыщи в интимных местах, подмываться теплой водой с добавлением экстракта ромашки;
если образования есть в ротовой полости, избегать кислых напитков и чаев.
Профилактические методы
Специфические методы:
- Защита вакциной.
- Иммунопрофилактика пассивная. Проводится для:
- новорожденных, матери которых заболели ветрянкой за 5 дней до родов или на второй день после родов;
- пациентов со значительным иммунодефицитом после контакта с больным.
- Химиопрофилактика с использованием ацикловира.
Неспецифические методы:
- Изоляция (особенно людей, которые подвержены риску):
- людей с сыпью на 5 и больше дней;
- восприимчивых лиц после контакта с больным – период от 10 дней до 3-х недель.
- Серологический скрининг – часто применяется для медицинского персонала или людей, подверженных риску, которые не были привиты и не имеют историю заболевания ветряной оспы (или при отсутствии медицинской документации).
Ветрянка – одно из наиболее распространенных инфекционных заболеваний. Чаще всего бывает у детей и переносится ими достаточно легко. В зрелом возрасте возможны различные обострения, поэтому необходимо лечение проводить под присмотром врача.
Патологическая гистология и анатомия
Гистологические изменения кожи при натуральной оспе сводятся к следующему. Клетки Мальпигиева слоя представляются набухшими, помутневшими, теряют ядро, сливаются в глыбчатые массы и, наконец, подвергаются коагуляционному некрозу. К этому процессу присоединяется выпотевание между клетками Мальпигиева слоя, а также гиперемия и серозное пропитывание сосочкового слоя. Дальнейшее скопление жидкости между дегенерированными эпителиальными клетками ведет к образованию пузырьков, вначале многокамерных, которые благодаря гнойному расплавлению перегородок превращаются в однокамерные полости. Одновременно с процессом дегенерации в центральной части оспинки на периферии происходит оживленное размножение эпителия, окружающее центральный некротический очаг в виде вала и ведущее к образованию вдавления, так называемого оспенного пупка. Последний позже исчезает вследствие увеличивающегося накопления гноя в пустуле. Если нагноительным процессом захвачен только эпидермис, заживление происходит без образования рубца, эпидермис возмещается разращением эпителия с боков и снизу; при проникании нагноения в дерму разрушенные участки замещаются соединительной тканью. В стадии заживления содержимое пустулы ссыхается и она превращается в корку. При геморрагической форме оспинки отличаются только тем, что к их содержимому примешивается кровь. Геморрагии в коже возникают на почве диапедеза эритроцитов через сосудистые стенки.
Что касается патологоанатомических изменений в области дыхательных путей, то они имеются здесь на значительном протяжении. Специфические высыпания заметны не только на слизистой носа, в гортани и трахее, но также в крупных и средних бронхах. Свободны от сыпи только мелкие бронхи. В легких могут быть констатированы фокусы бронхопневмонии и часто гнойный плеврит. Па слизистой пищеварительного тракта пустулы встречаются на мягком и твердом небе, на миндалинах, в верхнем отделе пищевода и в нижнем отделе прямой кишки. Пустулы часто превращаются в эрозии, а при слиянии оспинок – в обширные поверхностные изъязвления, часто занимающие всю область твердого и мягкого неба.
В сердце, печени и почках определяется паренхиматозное, реже жировое перерождение; частично эти изменения зависят и от действия гноеродной инфекции.
При пурпурной оспе паренхиматозная дегенерация может отсутствовать ввиду раннего наступления смертельного исхода.
В ранней стадии натуральной оспы иногда обнаруживаются в печени, селезенке, почках, а также в костном мозгу и яичках мелкие очаговые некрозы.
Лечение черной оспы
Так как эпидемии черной оспы отличаются крайне быстрым распространением, каждый пациент с верифицированным диагнозом или подозрением на имеющуюся у него черную оспу подлежит немедленной госпитализации в боксированное отделение инфекционного профиля на длительный период времени (не менее 40 суток от дебюта клинических проявлений заболевания). В инфекционном стационаре больной человек обязан соблюдать пролонгированный постельный режим, по крайней мере, на период экзантемы. Установление диагноза «черная оспа» не подразумевает применение в отношении пациента какого – либо специфического рациона питания.
Препаратом выбора в этиотропной медикаментозной терапии черной оспы является Метисазон в суточной дозе 1,2 г, которая разделяется на два приема, минимальная продолжительность терапии составляет 6 суток. Аналогичной фармакологичной активностью в отношении вируса черной оспы обладает Рибавирин форте в суточной дозировке 0,2 г на кг веса пациента в сочетании с назначением парентерального введения Противооспенного иммуноглобулина по 6 мл.
Средства антибактериального профиля используются при черной оспе исключительно в профилактических целях и в этой ситуации следует отдавать предпочтение пероральным полусинтетическим пенициллинам (Аугментин в суточной дозе 1 г), макролидам (Азивок в суточной дозе 500 мг), цефалоспоринам (Цефодокс в суточной дозе 400 мг).
К средствам патогенетического профиля при черной оспе следует отнести различные комплексы поливитаминов (Супрадин, Ундевит), десенсибилизирующие препараты (Лорано по 1 таблетке утром), кристаллоидные растворы для инфузии (Реополиглюкин в объеме 300-500 мл), короткие курсы глюкокортикостероидных препаратов.
Препараты симптоматической терапии применяются исключительно с целью облегчения страданий пациента при черной оспе и подразумевают использование анальгезирующих средств (Дексалгин в дозе 12,5 мг), седативных лекарственных средств (Сонапакс по 50 мг), обработки 1% раствором гидрокарбоната натрия ротовой полости не менее шести раз в сутки с последующим нанесением 0,2 г Анестезина. Кроме того, в качестве местного лечения можно рассматривать протирание век 15% раствором Сульфацила-натрия и 1% раствором Борного спирта. Элементы экзантемы необходимо обрабатывать 3% раствором Перманганата калия с последующим нанесением 1% Ментоловой мази.
Черная оспа – какой врач поможет? При наличии или подозрении на развитие черной оспы следует незамедлительно обратиться за консультацией к таким врачам как инфекционист, вирусолог.
Профилактика болезни Натуральная оспа
Вариоляция (вакцинация ранней, небезопасной вакциной) была известна на Востоке по крайней мере с раннего Средневековья: в Индии о ней сохранились записи VIII века, а в Китае X века. В Европу данная техника вакцинации была впервые привезена из Турции супругой британского посла в Стамбуле Мэри Уортли Монтегю в 1718 году, после чего была привита британская королевская семья.
В России вариоляция была введена после смерти от оспы 14-летнего императора Петра II.
В конце XVIII века английский врач Эдвард Дженнер изобрёл прививку от оспы на основе вируса коровьей оспы, которая была привита в Европе массово.
Первыми привитыми от оспы в России были Екатерина II Великая, Великий князь Павел Петрович, Великая княгиня Мария Фёдоровна, а через несколько дней и внуки Екатерины Александр и Константин Павловичи. Крестьянскому мальчику Маркову, от которого была привита оспа императрице, было присвоено дворянство, фамилия Оспенный и герб.
В Америке, Азии и Африке оспа держалась ещё почти двести лет. В XVIII веке от натуральной оспы в России умирал каждый 7-ой ребенок. В XX веке вирус унес жизни 300-500 миллионов человек. В конце 1960-х оспа поражала 10-15 млн непривитых людей.
В 1967 г. ВОЗ принимает решение об эрадикации натуральной оспы с помощью массовой вакцинации человечества.
Последний случай заражения натуральной оспой естественным путем был описан в Сомали в 1977 г. В 1978 г. зафиксирован и последний случай лабораторного заражения. Официально об искоренении оспы было объявлено в 1980 г. на Ассамблее ВОЗ, чему предшествовало соответствующее заключение комиссии специалистов, вынесенное в декабре 1979г.
Натуральная оспа — первое и пока единственное инфекционное заболевание, побежденное с помощью массовой вакцинации. Прививки против натуральной оспы в СССР прекратились в 1978-1980.
Натуральная оспа относится к особо опасным инфекциям. Больные и подозрительные на эту инфекцию подлежат строгой изоляции, клиническому обследованию и лечению в специальных стационарах. Медицинский персонал работает в противочумной одежде III типа с маской. Проводят тщательную текущую и заключительную дезинфекцию помещения, где находится (находился) больной, предметов обихода и мест общего пользования 5% раствором лизола. Посуду замачивают 3% раствором хлорамина, затем кипятят. Весь мусор и отходы сжигаются.
Карантин для лиц, находившихся в контакте с больным (подозрительным) натуральной оспой, устанавливают на 17 дней. Все они вакцинируются против оспы независимо от срока предыдущей прививки. Им вводят однократно донорский гамма-глобулин в количестве 3 мл и назначают внутрь метисазон: взрослым 0,6 г 2 раза в сутки, детям — разовая доза из расчета 10 мг на 1кг массы тела ребенка 4—6 дней подряд.