Острый средний отит
Содержание:
- Лечение среднего отита
- Причины острого среднего отита
- Стадии среднего отита
- Экссудативный средний отит
- Особенности развития патологического процесса
- Консервативное лечение отита
- Острый наружный отит
- Патогенез развития отита
- Типичное течение среднего острого отита.
- Лечение серозного отита у детей и взрослых
- В чем причина?
- Этиология, классификация и механизмы развития заболевания
Лечение среднего отита
Большинство случаев воспаления среднего уха (среднего отита) проходят самостоятельно в течение 72 часов без лечения. Вы можете облегчить вашему ребенку боль в ушах и жар с помощью отпускаемых без рецепта болеутоляющих, таких как ибупрофен и парацетамол. Детям младше 16 аспирин давать не рекомендуется.
Также боль можно облегчить, положив на больное ухо теплую ткань или полотенце.
Принимать антибиотики без особой необходимости не рекомендуется, потому что:
- нет доказательств того, что они ускоряют выздоровление;
- многие инфекции среднего уха вызываются вирусными инфекциями, поэтому антибиотики зачастую бесполезны;
- каждый раз, когда вы принимаете антибиотики для лечения незначительной инфекции, увеличивается вероятность того, что бактерии станут к ним устойчивы, а это значит, что более тяжелые инфекции, возможно, не будут поддаваться лечению.
Обычно антибиотики показаны лишь в следующих случаях:
- у вашего ребенка есть серьезное заболевание, от которого он более подвержен инфекциям, например муковисцидоз или врожденный порок сердца;
- вашему ребенку менее 3 месяцев;
- по истечении 4 дней симптомы у вашего ребенка не проходят.
Обычно при необходимости приема антибиотиков прописывается 5-дневный курс препарата амоксициллин. Обычно ребенок принимает его в виде жидкой суспензии. Типичные побочные эффекты при приеме амоксициллина включают:
- сыпь на коже;
- тошноту;
- понос.
Если у вашего ребенка аллергия на амоксициллин, можно использовать другие антибиотики, например эритромицин. Взрослым с хронической инфекцией среднего уха (хроническим гнойным средним отитом) могут быть полезны ушные капли с антибиотиками.
Дополнительное лечение обычно необходимо лишь в случае, если ваш ребенок страдает от частых повторяющихся инфекций среднего уха. Эти методы лечения описаны ниже.
Трубка для вентиляции среднего уха. Детям, страдающим от повторяющейся тяжелой инфекции среднего уха, в барабанную перепонку могут быть вставлены очень маленькие трубки для откачки жидкости. Они называются трубками для вентиляции среднего уха или тимпаностомическими трубками.
Ввод трубки производится под общим наркозом (когда пациент находится без сознания). Обычно процедура занимает около 15 минут, так что ваш ребенок сможет вернуться домой в тот же день.
По мере того, как ухо будет восстанавливаться после инфекции, оно постепенно будет выталкивать трубку, пока, в конце концов, она не выпадет из уха. Этот процесс проходит естественно и не должен причинять боль. Большинство трубок выпадают в период от 9 до 15 месяцев с момента ввода. Ввод новой трубки может потребоваться примерно одному из трех детей.
Причины острого среднего отита
Среди возбудителей заболевания следует назвать стрептококков, стафилококков, пневмококков, причем наиболее часто болезнь развивается вследствие деятельности стрептококков. У детей отиты возникают в основном как осложнение при ринитах, инфекционный агент попадает в среднее ухо вместе со слизью через трубу. Этому в большой мере способствуют анатомические особенности строения детской слуховой трубы: у маленьких детей труба широкая и короткая, и патогенным микробам легко проникнуть в барабанную полость из полости носа и носоглотки. Способствующими развитию заболевания факторами являются те факторы, какие приводят к снижению сопротивляемости организма: общие инфекционные болезни, переохлаждения, плохое питание, гиповитаминозы, физическое и психическое переутомление, сахарный диабет, рахит, заболевания почек и пр. Чаще всего страдают от отитов дети, слуховые трубы у которых прикрыты аденоидными разращениями.
Острое воспаление среднего уха — это прежде всего инфекционное заболевание, главную роль в его возникновении играют бактерии и вирусы. Конечно, для возникновения ОСО большое значение имеют местные и общие факторы, на значении которых мы остановимся несколько позднее.
Первичная колонизация организма новорожденного связана с родовыми путями материнского организма. Микрофлора беременной женщины представлена в основном лактобациллами, коринобактериями, эпидермальным стафилококком, различными видами стрептококков, Е
coli и дрожжевыми формами грибов, а также (на это было обращено внимание лишь в последние годы) — микоплазмой и хламидиями трихоматис. Некоторым исследователям сразу после родоразрешения удавалось выделить и анаэробы
Второй контакт с микроорганизмами наступает после рождения ребенка (медицинский персонал, воздушная среда и медицинский инструментарий с оборудованием). Число положительных посевов сразу после рождения варьирует от 10 до 30%, а в течение первого месяца иногда увеличивается до 60—70%. Значительную часть посева составляли колиформные бактерии и стрептококки, таким образом, наблюдалась корреляция с флорой влагалища матери.
По нашим данным, при изучении микрофлоры наружного слухового прохода у 50 здоровых новорожденных сразу после рождения колонизация была выявлена у 62%, а к 5 дню при повторных посевах она достигала уже 92%, спектр микробов оказался весьма разнообразным.
Основными микроорганизмами наружного слухового прохода у здоровых новорожденных раннего и позднего неонатального периода были стафилококки, с явным преобладанием S. epidermidis. Сразу после рождения у 14% здоровых новорожденных высевались коринобакте-рии, при повторных исследованиях на 5 день их уже было 22%.
В последние годы были получены новые данные в отношении грам-отрицательных возбудителей, таких как Н. Injfluenza и Е. Coli. Оказалось, что в содержимом барабанной полости они обнаруживаются в 10—40% случаев, a S. pneumonis еще чаще — до 55%.
Особую форму воспаления среднего уха представляет мирингит, т.е. изолированное воспаление только барабанной перепонки. Встречаются они в форме буллезных, иногда геморрагических пузырей.
В таких случаях полагают, что в барабанной полости жидкости нет, поскольку слуховая функция у таких больных не страдает. Естественно предположить, что при этих формах роль вирусов является ведущей. И действительно, они (аденовирус, энтеровирус, RS — вирус, риновирус) обнаруживаются в носоглотке и содержимом булл, однако не более чем в четверти случаев.
К общим факторам, способствующим возникновению ОСО, относят состояние иммунной системы, наследственность, искусственное вскармливание, недоношенность.
Стадии среднего отита
Данное заболевание протекает у взрослых в несколько стадий. Адекватное лечение, проводимое на репаративной стадии, или стадии разрешения процесса, приводит к купированию протекающего воспалительного процесса и боли, прекращению истечения гноя, рубцеванию барабанной перепонки, вид которой при осмотре приходит в норму.Катаральный отит (начальная стадия)– проявляется:
- заметным ухудшением общего самочувствия;
- заложенностью уха;
- болью пораженного органа.
При осмотре уха наблюдается:
- просматривается широкий наружный слуховой проход;
- ушная раковина безболезненная;
- жидкости за барабанной перепонкой не наблюдается.
Отсутствующее или неправильное лечение больного в этот период может привести к тому, что острый катаральный средний отит перейдет в гнойную форму.
Доперфоративная стадия (или гнойный отит) – проявляется:
Гнойное воспаление у взрослых в свою очередь подразделяется на 2 стадии. Доперфоративной стадии соответствует состояние, при котором в условиях целостности барабанной перепонки в результате прогрессирующего воспалительного процесса в полости среднего уха накапливается гной. Характерны следующие симптомы:
- усиление ушной и головной боли;
- ощущение заложенности и шума в ухе;
- ухудшение слуха в пораженном ухе.
При осмотре уха наблюдается: выделения из него отсутствуют, за красной барабанной перепонкой просвечивает гнойное отделяемое.
Перфоративная стадия (или гнойный отит) – проявляется:
Перфоративный отит представляет собой воспаление среднего отдела органа слуха, при котором:
- вследствие растущего давления внутри ушной полости происходит разрыв барабанной перепонки;
- начинается обильное гноетечение;
- интенсивность боли заметно снижается.
При осмотре уха наблюдается: отсутствие целостности барабанной перепонки, наличие гнойного отделяемого в слуховом проходе, которое вытекает через перфорацию при продувании ушей.
Экссудативный средний отит
Экссудативный отит у взрослых – это своеобразная форма среднего отита, которая характеризуется накоплением в полости среднего уха клейкой жидкости. Особенностью этой разновидности инфекционно-воспалительного процесса является отсутствие болевых ощущений и целостность барабанной перепонки. Все же пациенты жалуются на ухудшение слуха.
К возникновению экссудативной формы ведет целая цепочка событий. Сначала воспаляется носоглотка, что обязательно приводит к отеку слизистой оболочки. Далее отек переходит на слуховую трубу и вследствие этого нарушается вентиляционная функция. Это приводит к возникновению катаральной формы, которая без своевременного и грамотного лечения переходит в экссудативный отит.
Вообще в полости среднего уха секрет постоянно выделяется и при нормальном функционировании слуховой трубы происходит его отток. Когда же попадает инфекция, то это приводит к сужению евстахиевой трубы и в результате нарушается нормальный отток секрета из среднего уха.
В результате воспалительного процесса жидкость вырабатывается в больших количествах, среднее ухо становится заполненным экссудатом
Скопившаяся жидкость является благоприятной средой для развития патогенной микрофлоры. Через время жидкость превращается в слизистый секрет, а затем в гной.
К факторам, которые влияют на появление серозного отита у взрослых, можно отнести:
- травмы носа, искривление носовой перегородки;
- воспалительные процессы в носоглотке;
- наличие аденоидов;
- тубоотит;
- слабый иммунитет;
- аллергическая реакция;
- внешние факторы, в частности, перепады давления, попадание воды.
При развитии инфекционно-воспалительного процесса появляются характерные симптомы, а именно:
- Тугоухость и заложенность.
- Ощущение плеска воды внутри уха. Особенно это чувство возникает при смене положения головы.
- Аутофония, то есть человек слышит в голове свой голос.
- Заложенность полости носа.
- Патологический процесс развивается в четыре основные стадии:
- Начальная стадия. На ней нарушается вентиляция евстахиевой трубы и ухудшается циркуляция воздуха. Эта фаза может длиться на протяжении месяца. Больные могут жаловаться на ухудшение слуха и аутофонию.
- Секреторная фаза может длиться до года. Тугоухость усиливается, больной начинает ощущать плеск воды внутри уха.
- Мукозная стадия может сохраняться на протяжении двух лет. Ощущение плеска воды проходит, но ухудшение слуха усиливается. Это связано с тем, что жидкость преобразовывается в густую вязкую слизь.
- Фиброзная фаза может длиться больше двух лет. На этой стадии выработка секрета прекращается. Фиброзная стадия характеризуется появлением разрушительных процессов в барабанной полости.
Что касается лечения, то в первую очередь оно направлено на устранение провоцирующих факторов заболевания. Дальнейшие действия должны быть направлены на восстановление слуховой функции и минимизирование возникновение серьёзных осложнений со стороны среднего уха.
Хирургическое вмешательство является крайней мерой и применяется оно лишь при неэффективности проводимых консервативных методик.
Итак, острый отит – это заболевание, доставляющее огромный дискомфорт и ухудшающее качество жизни человека. Во избежание серьезных осложнений подходите серьезно к своему здоровью, придерживайтесь врачебных рекомендаций и не занимайтесь самолечением.
Особенности развития патологического процесса
К основным проявлениям относят набухание, покраснение барабанной перепонки. Бактериальный посев показывает наличие болезнетворных микроорганизмов – возбудителей заболевания.
Далее в полостном пространстве среднего отдела слухового аппарата начинает скапливаться серозное содержимое. Нередко при развитии воспалительного процесса ухудшается качество звуковосприятия, во время глотания появляется ощущение заложенности уха.
Около 50% заболеваний спровоцированы бактериальными агентами, в остальных случаях болезнь вызвана вирусами или грибками. Для терапии недуга чаще всего доктором назначается консервативное лечение, иногда при запущенных формах патологического процесса может потребоваться оперативное лечение.
На начальной стадии своего развития серозный отит схожий с гнойным, поскольку также происходит нарушение функционирования евстахиевых труб. Преимущественное количество случаев заболевания диагностируется у новорожденных и грудных детей. Возбудителями в данных случаях являются вирусы гриппа, парагриппа.

Отмечается, что при наличии такой аномалии развития, как расщепленное небо (в народе «волчья пасть»), серозный отит у ребенка развивается намного чаще. Чтобы вылечить болезнь, используются разные варианты лечения.
Самой первой мерой после диагностических мероприятий является санация носоглотки и ротовой полости. Для этого доктор вводит в ушной проход специальные медикаментозные средства (например, гидрокортизон, антибактериальные средства, лидазу, протеолитические вещества).
При наличии отита, который спровоцирован аллергическими реакциями на возможные раздражители, важно своевременно принимать антигистаминные лекарственные препараты. Важно все терапевтические мероприятия осуществлять под строгим врачебным наблюдением
В том случае, если на протяжении двух недель интенсивного лечения не отмечается положительная динамика, не восстанавливается полноценное функционирование ушных каналов, доктором рассматривается целесообразность оперативного вмешательства.
Стандартная процедура в таком случае предполагает проведение шунтирования, которое в последующем ускоряет процесс излечения. Иногда может понадобиться установка дренажа, если воспаление распространено и на другие участки.

Консервативное лечение отита
Как лечить отит уха? Своевременное обращение к врачу позволяет успешно лечить такой недуг медикаментозными препаратами и физиотерапевтическими процедурами. Можно полностью излечить даже хроническую форму недуга, при этом терапия не только устраняет воспаление, но и предотвращает развитие осложнений.
Если возникло воспаление уха, лечение отита следует подбирать в зависимости от формы заболевания, особенностей его протекания и симптомов. Терапия будет максимально эффективной только при начальной стадии развития недуга.
Обезболивающая терапия при отите
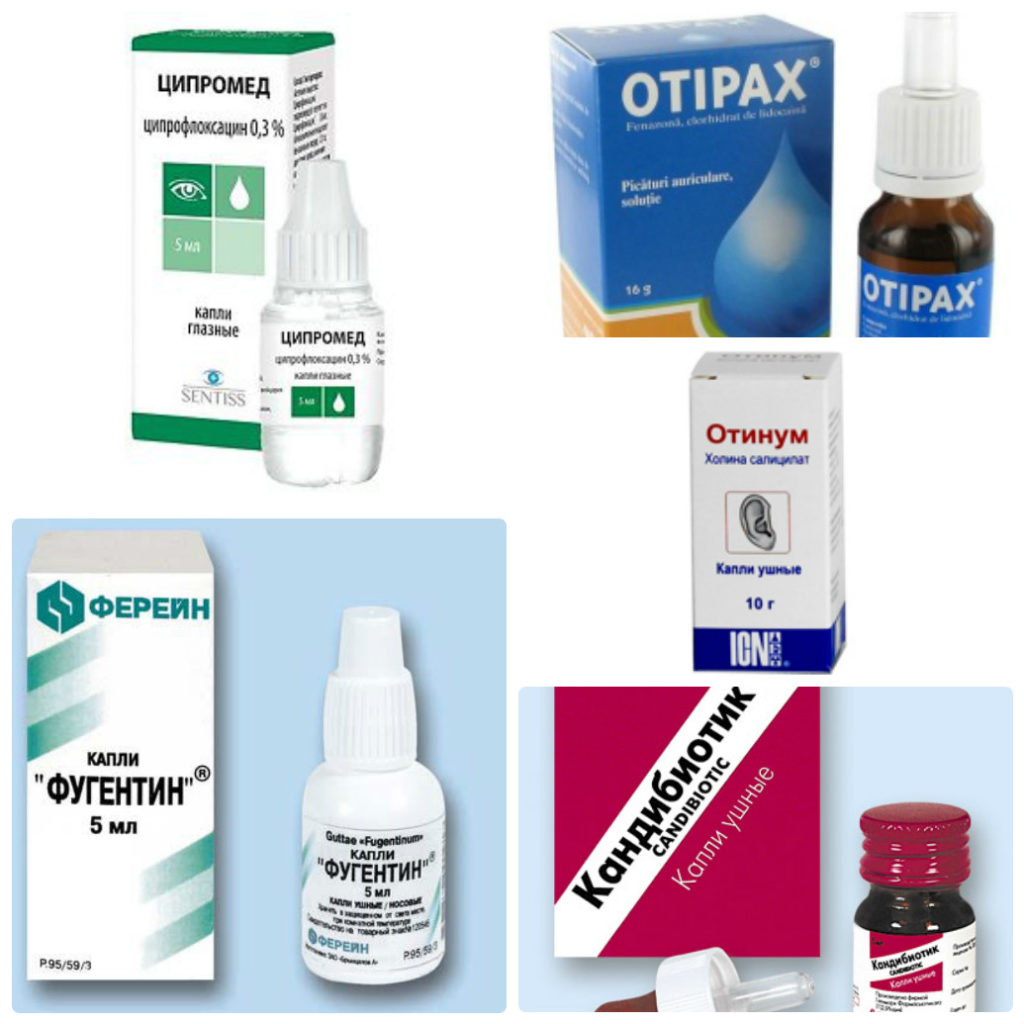
Как лечить это заболевание? На начальной стадии в качестве анестетиков обычно используют обыкновенный Парацетамол в виде сиропа или таблеток в зависимости от возраста больного. Обезболивающим эффектом характеризуются и ушные капли Отипакс, которые нужно использовать два-три раза в день в течение дня.
Способствует уменьшению болевого синдрома компресс с раствором борной кислоты и глицерином. Для этого ватный тампон пропитывают этими средствами, вводят в слуховой проход и оставляют на 3 – 4 часа.
Препараты для снятия отека при отите
Лечение отита проводят также с использованием препаратов, которые помогают снять отек, тем самым улучшая отток гнойного содержимого.
К таким лекарственным средствам относят Називин или Нафтизин. Иногда для снятия отечности назначают антигистаминные препараты, но только в том случае, если недуг имеет аллергическую природу.
Антибактериальная терапия
Как лечить отит? В этом случае, чтобы подавить возбудителей инфекции, врач может назначить антибиотики, обладающие различным спектром действия. Такие препараты являются обязательными при лечении острого гнойного отита.
Наибольшей эффективностью обладает Амоксициллин. Курс лечения отита таким антибиотиком составляет 10 дней, но если спустя трое суток после начала приема препарата отсутствует положительный результат, то врач назначает другое средство, например, Цефуроксим или Аугментин.
При низкой эффективности или непереносимости такого класса антибиотиков, лечение отита проводят антибактериальными препаратами, относящихся к классу макролидов. Курс терапии составляет 7 – 10 дней. Нельзя самостоятельно прерывать прием назначенного средства до окончания курса, даже если имеются видимые улучшения состояния.
Местное лечение
Прием медикаментозных средств должен проводиться в комплексе с местным лечением.
Согревающие ушные компрессы. Проводится такая процедура на начальном этапе заболевания. Но при гнойном отите такая согревающая процедура способна ухудшить ситуацию, поэтому целесообразность применения согревающих компрессов может определить только лечащий врач. Если во время выполнения процедуры боль начинает усиливаться, то компресс нужно срочно снять.
Регулярное удаление гноя из слухового прохода. Гнойное содержимое следует удалять спичкой, на которую наматывают ватку. Запрещено использовать ватные палочки
Такую процедуру следует проводить очень осторожно. При густом гное перед процедурой его разжижают при помощи перекиси водорода
Когда гной будет полностью удален, в уши закапывают капли Ципромеда или раствор Диоксидина, который заранее подогревают до температуры 37 градусов.
Острый наружный отит
Воспаление структур наружного уха – то есть ушной раковины, ее кожи, хрящей, наружного слухового прохода и внешней поверхности барабанной перепонки – носит название наружный или внешний отит. Это самая явная и относительно легкая форма воспаления уха.
Перечислим основные причины острого наружного отита:
- Травматизация структур внешнего уха. Чаще всего такое наблюдается при неправильной чистке ушей, травмах уха при попытках ковырять в ухе карандашом, спичкой или другими инородными предметами. Также к воспалению могут приводить неудачный пирсинг ушей, особенно в области хрящей уха. Повреждения кожи и слизистых становятся входными воротами для бактерий, вирусов и грибков – возникает острая воспалительная реакция.
- Аллергическая реакция. Аллергия – это первоначально асептическое воспаление – то есть воспалительная реакция без участия инфекционных агентов. Но отечные, полнокровные кожа и слизистые – это идеальная среда для развития и размножения патогенных микроорганизмов. Так возникает вторичное инфицирование на фоне аллергического воспаления. Аллергическая реакция в структурах наружного уха чаще всего возникает на некачественную бижутерию, ушные капли или мази, мыло и шампуни.
- Хронически высокая влажность. Этот фактор риска носит название «ухо пловца». Под действием постоянной высокой влажности и температуры, как, например, в бане, бассейне, прачечных, происходит постоянное набухание и отек кожи и слизистых наружного уха. Такая «распаренная» кожа является идеальной средой для размножения микробов.
- Предрасполагающими факторами к развитию воспаления, особенно грибкового, являются сахарный диабет и другие нарушения толерантности к глюкозе.
Симптомы и признаки наружного отита
- Покраснение, отек и шелушение кожи ушной раковины и других структур.
- Боль в наружном слуховом проходе – более характерный симптом именно бактериального поражения внешнего уха. Боль носит постоянный характер, усиливаясь при прикосновениях или потягивании за мочку уха.
- Зуд и жжение в наружном слуховом проходе. Этот симптом значительно чаще встречается при грибковых поражениях наружного уха, особенно при кандидозе. Иногда зуд носит мучительный характер, лишая больного покоя и нормального сна. Попытки постоянно чесать ухо приводят к появлению расчесов, ссадин, которые могут вторично инфицироваться бактериями – стафилококками и стрептококками. Возникает смешанная или микст-инфекция, которая с большим трудом поддается лечению.
- Выделения из уха. Отделяемое может быть серозным или гнойным – в зависимости от наличия бактериальной флоры и стадии воспалительного процесса.
- Ослабление слуха связано с отеком тканей наружного слухового прохода и барабанной перепонки. Выраженные нарушения слуха, как правило, не характерны для наружного отита. Пациента больше беспокоит ощущение инородного тела в ухе, шум и плеск в ухе.
- Озноб и лихорадка несвойственны для наружного отита. Температура при отите наружного уха может наблюдать лишь при тяжелых и осложненных формах процесса.
- При развернутой картине наружного отита можно наблюдать картину шейного и околоушного лимфаденита – болезненного воспаления и увеличения шейных и околоушных лимфатических узлов.
- В крайне тяжелых случаях наружного отита можно наблюдать осложнения в виде перехода воспаления на ткани шеи, лица, расплавление ушных хрящей и другие гнойные осложнения. Такие сложные формы наружного отита встречаются у людей с сахарным диабетом, а также различными формами иммунодефицита – ВИЧ, СПИД, состоянием после химиотерапии, на фоне приема глюкокортикостероидов и цитостатиков.
Патогенез развития отита
Толчком для развития процесса воспаления в слуховом проходе может быть воздействие патогенной микрофлоры или механическое повреждение в результате травмирования барабанной перепонки, иногда слизистой ткани, которая выстилает внутреннюю поверхность слухового аппарата.
Травматический путь развития отита происходит как следствие неправильного проведения гигиенической процедуры по очищению просвета слухового прохода от серы.
Иногда это может происходить по причине перепада давления (при погружении на глубину водоема, или при полете в самолете).
Инфекционная природа происхождения отита встречается гораздо чаще как:
- Следствие вирусной инфекции после заболеваний ОРВИ или гриппа. Этому способствует проникновение слизистых выделений к месту расположения барабанной перепонки, через евстахиеву трубу.
- После развития ринита, при интенсивном проведении очищения носовых ходов путём высмаркивания.
- Длительная заложенность носа приводит к возникновению разницы давления, нарушая сообщение с барабанной перепонкой. Отрицательное давление в носовых ходах провоцирует скопление гнойных выделений.
Отит среднего уха фиксируется чаще в детском возрасте. Это обусловлено анатомическим строением детского организма. Потому что просвет евстахиевой трубы у взрослого человека имеет больший диаметр, что обеспечивает лучшие условия для дренажа полости.
Типичное течение среднего острого отита.
Принципы лечения острого среднего отита:
-
Общее: (зависит от тяжести течения заболевания)
- Антибиотики внутримышечно в максимальных терапевтических дозах.
- Противовоспалительные (этиотропная и патогенетическая)
- Симптоматическое (жаропонижающие, анальгетики)
-
Местное (зависит от стадии заболевания)
-
1 стадия –
-
Цели
- улучшение функции слуховой трубы
- борьба с острым ринофрингитом
- улучшение кровоснабжения и защитной реакции слизистой среднего уха.
- Сосудосуживающие средства (снижение отека носоглотки и устья слуховых труб, местно: нафтизин, галазолин, ксимелин (инстилляции или назальные спреи)) в таблетках кларитин и его группа.
- Спиртовые и полуспиртовые растворы (закапывать или вводить на турунде) – тепловой эффект, расширение сосудов, снижение боли, повышение защитных реакций. 3% спиртовый раствор борной кислоты
- Маслянистые растворы (нарушают самоочищение слухового прохода) – используют редко
- Тепловые процедуры (спиртовые или согревающие компрессы на заушную область)
-
Цели
- 2 стадия (катаральный средний отит):
-
3 стадия (доперфоративная):
-
Экссудат в барабанной полости, боль, повышение температуры, интоксикация, головная боль. Надо вскрывать (по принципам гнойной хирургии). Хирургическое вмешательства парацентез – разрез барабанной перепонки с помощью специальной парацентезной иглы в задненижнем квадранте барабанной перепонки
- У взрослых – премедикация, вводят анестетики местно – вскрывают
- У детей – чаще кратковременный наркоз
- У маленьких (1-2 года) – без анестезии, т.к. опасность анестезии выше опасности самого вмешательства.
-
Экссудат в барабанной полости, боль, повышение температуры, интоксикация, головная боль. Надо вскрывать (по принципам гнойной хирургии). Хирургическое вмешательства парацентез – разрез барабанной перепонки с помощью специальной парацентезной иглы в задненижнем квадранте барабанной перепонки
-
4 стадия (перфоративная):
- либо сама образуется, либо с помощью парацентеза.
-
Преимущества искусственной перфорации:
- Меньше времени на переход в 4 стадию
- Отверстие лучше для оттока (оно достаточно большое и находится в нижних отделах барабанной перепонки), а самопроизвольная перфорация – чаще точечная, щелевидная
- Лучшее заживление идет, чем при самопроизвольной перфорации, когда образуется грубый рубец и может быть снижение слуха.
-
5 стадия (гноетечение, перфоративная)
-
тщательный туалет наружного слухового прохода и посев на микрофлору и чувствительность к антибиотикам.
- сухим способом (зонд с ватой или ватный жгутик) продолжаем манипуляции до чистых жгутиков
- электроотсос (особенно у детей) с малого диаметра катетером
- редко используется влажный способ (перекись водорода), т.к. это часто приводит к осложнениям – попадание перекиси водорода в барабанную полость, обильная пена и заброс гноя в клетки сосцевидного отростка.
-
Средства для воздействия на слизистую среднего уха:
- Инстилляции в наружный слуховой проход антисептиков, антибиотиков, противовоспалительных, противоотечных, протеолетических для разжижения эксудата. Препараты для инстилляции должны быть обязательно водными, а не спиртовые, т.к. спирт раздражает, и это усиливает боль, метаплзирует эпителий, образуется соединительная ткань, рубец. Все это приводит к снижению слуха. Вода дистиллярованная или вода для инъекций (из под крана или кипяченную нельзя). Препараты не должны обладать ототоксическим действием. Растворы перед применением должны быть нагреты до температуры тела.
- Перед инстилляцией проводят туалет наружного слухового прохода
- Пипеткой закапывают (больное ухо кверху – сидя или лежа), после закапывания повышают давление в наружном слуховом проходе, нажатием на козелок или пневматическим методом.
- Препараты: диоксидин, водорастворимые не ототоксичные антибиотики, смесь антибиотиков и кортикостероидов (смесь с гидрокортизоном – не желательно — или солуккартеора)
- Все ушные капли иностранного производства: «Гаразол» (содержит гентамицин – ототоксичный препарат); «Дексона» (неомицин – ототоксичный препарат); «Софрадекс» (содержит ототоксичный препарат); «Отипакс» (спиртовый раствор); «Отинум» (содержит ототоксичный препарат). Эти лекарства не применяются при перфоративных отитах, а применяются при катаральных отитах.
-
тщательный туалет наружного слухового прохода и посев на микрофлору и чувствительность к антибиотикам.
-
6 стадия (разрешение, выздоровление)
- способствовать полному очищению барабанной полости от гнойно-воспалительного экссудата
- разрешение воспаления слизистой
- восстановить физиологию звукопроведения.
- Продувание слуховой трубы по Пройту, пневмомассаж барабанной перепонки, инстилляции протеолитичекими препаратами, спиртовые растворы на турунде, физиотерапия (при гнойном воспалении не назначают) – рассасывающая терапия – электрофорез с лидазой (вводят на турунде) или KI (на заушную область), микроволновая терапия.
-
1 стадия –
Лечение серозного отита у детей и взрослых
Ранняя диагностика и выявление причин заболевания – залог успешного лечения острого серозного отита у детей и взрослых. При своевременном обнаружении патологического процесса в полости уха повышаются шансы устранения неприятных и опасных признаков отита методом консервативного лечения.
Такие терапевтические мероприятия должны состоять из таких действий:
- Не кормить грудных детей в положении «лежа»;
- При аллергическом происхождении серозного отита обязательно нужно исключить контакт заболевшего человека с аллергеном;
- Во время купания надевать на голову специальную шапочку;
- Регулярно увлажнять воздух в помещении, где находится больной.
При лечении острого серозного отита, вызванного аллергической реакцией организма, параллельно с симптоматической терапией назначают внутрь прием H-1 блокаторов. Также нужно принимать сосудосуживающие препараты, они помогут снять отечность в полости уха и носоглотки.
Для снятия отечности при аллергическом рините отоларингологи своим пациентам назначают кромолин и кортикостероиды. После такого лечения серозного отита часто восстанавливается функциональность слуховой трубы.
Коротким курсом могут быть назначены кортикостероиды и сосудосуживающие средства для местного применения. Кортикостероиды, как правило, не используются для системного применения. Если серозный отит был вызван бактериальной или вирусной инфекцией, показаны к применению противовирусные и антибактериальные средства.

Детям назначаются такие антибиотики, как:
- амоксициллин;
- ампициллин;
- эритромицин;
- цефаклор.
Если отмечается частое повторное возникновение серозного отита – три раза за полгода, рекомендуется пропить курс антибиотиков в профилактических целях.
В некоторых случаях показано хирургическое лечение серозного отита. Операция становится необходимой при увеличенных аденоидах, когда разросшаяся ткань перекрывает отверстие слуховой трубы. Тогда проводится аденотомия – операция по удалению аденоидов. Когда серозная жидкость самостоятельно не отводится с барабанной полости, тоже понадобится хирургическое вмешательство.
Если у вас есть вопросы к врачу, пожалуйста, задайте их на странице консультации. Для этого нажмите на кнопку:
Задать вопрос
- Криотерапия при лечении ЛОР-органов
- Почему появляется кашель после насморка и как его лечить
- Одышка при кашле: причины и лечение
- Петрозит
В чем причина?
Данное заболевание является последствием ряда факторов, которые пагубно воздействуют на организм. Врачи выделяют такие основные, как:
- Слуховая труба функционирует с нарушениями;
- Воздействие вирусов;
- В ушной полости появились бактерии;
- Проникновение бактерий и вирусов в один период.

Слуховая труба – это важный орган в организме человека. Она выполняет несколько функций: вентиляционную, защитную и дренажную. При ее дисфункции развивается начальная стадия заболевания
Особенно важно ее состояние для данного заболевания. Так как у детей труба небольшого размера и короткая, то появление рецидивов происходит часто
Особенно подвержены люди подобному недугу в период обострения ОРВИ. Наблюдается это с приходом холодов.Так как он является следствием сильного насморка, который не был своевременно устранен или неправильно лечился.
В итоге дал осложнения на уши. Жидкость с носоглотки поступает в ушную область, накапливается и приводит к воспалительным процессам.
Аллергические риниты, которые прогрессируют круглый год или возникают сезонно, приводят к развитию отита. Сюда можно отнести и пищевую аллергию. Она характерны для детей в возрасте от рождения до двух лет. В основном проявляется на молочные продукты.
Этиология, классификация и механизмы развития заболевания
Острый средний отит – это инфекционное заболевание, вызвать которое могут вирусы, бактерии или вирусно-бактериальные ассоциации.
Большую роль в развитии ОСО играют вирусы-возбудители острых респираторных инфекций, а именно:
- вирусы гриппа,
- парагриппа,
- аденовирусы,
- энтеровирусы,
- респираторно-синцитиальные вирусы,
- коронавирусы,
- риновирусы,
- метапневмовирусы.
У 70 % больных при исследовании экссудата, полученного из среднего уха, обнаруживают бактерии. Наиболее часто это:
- Streptococcus pneumoniae,
- Haemophilus influenzae,
- Moraxella catarrhalis.
Способствуют развитию заболевания:
- сниженный иммунный статус организма (врожденные иммунодефициты, недавно перенесенные острые инфекционные заболевания, сопутствующая тяжелая соматическая патология (бронхиальная астма, сахарный диабет, болезни почек);
- склонность к аллергическим заболеваниям;
- наличие расщелины неба у ребенка;
- активное и пассивное курение;
- низкий социально-экономический статус пациента.
По характеру воспаления различают 3 стадии ОСО:
- катаральная,
- экссудативная (серозный),
- гнойная.
Механизмы их развития также различаются.
Катаральный средний отит (другие названия – евстахиит, тубоотит) чаще развивается при острых респираторных вирусных инфекциях – отек, вызванный воспалением в области верхних дыхательных путей, распространяется на слизистую оболочку слуховой трубы, что ухудшает ее проходимость. В результате нарушаются все 3 функции трубы:
- вентиляционная (воздух, содержащийся в трубе, всасывается, а поступление нового затруднено),
- защитная (вследствие недостаточной вентиляции снижается парциальное давление кислорода – бактерицидная активность клеток трубы ослабевает),
- дренажная (нарушение свободного оттока жидкости из трубы – приводит к размножению бактерий в среднем ухе).
Следствие этих процессов – снижение давления в барабанной полости, приводящее к подсасыванию секрета из носоглотки и выделению невоспалительной жидкости – транссудата.
Также причиной евстахиита могут быть резкие перепады атмосферного давления – при погружении и всплытии подводников (мареотит), подъеме и спуске самолета (аэроотит).
Экссудативный средний отит (секреторный, серозный, мукозный средний отит) является следствием катарального: на фоне дисфункции слуховой трубы, снижения общего и местного иммунитета воспалительный процесс прогрессирует – в барабанную полость усиленно выделяется воспалительная жидкость, или экссудат. Восстановление вентиляционной функции среднего уха на данном этапе приведет к выздоровлению, а в случае неоказания больному помощи, процесс может принять хроническое течение, преобразуясь в фиброзирующий средний отит (процесс рубцевания в барабанной полости), приводящий к выраженному стойкому снижению слуха.
Острый гнойный средний отит – это острое гнойное воспаление слизистой барабанной полости с вовлечением в процесс других отделов среднего уха. Возбудителем данной формы заболевания являются бактерии. Они попадают в барабанную полость чаще через слуховую трубу – тубогенным путем. Через рану сосцевидного отростка или при травме барабанной перепонки инфекция также может попасть в барабанную полость – в этом случае отит называют травматическим. Существует и третий возможный путь проникновения инфекции в среднее ухо – с током крови (гематогенный). Он наблюдается сравнительно редко и возможен при некоторых инфекционных заболеваниях (корь, скарлатина, туберкулез, тиф).
При остром гнойном среднем отите воспалительные изменения возникают не только в слизистой оболочке, но и в прилежащей к ней надкостнице. Выделяется воспалительная жидкость сначала серозного, а затем и гнойного характера. Слизистая резко утолщается, на ее поверхности возникают изъязвления, эрозии. В разгар болезни барабанная полость заполняется воспалительной жидкостью и утолщенной слизистой оболочкой, а поскольку дренажная функция трубы нарушена, это приводит к выбуханию барабанной перепонки наружу. При неоказании больному помощи на данном этапе происходит расплавление участка барабанной перепонки (ее перфорация), и содержимое барабанной полости вытекает наружу (это называют отореей).
На фоне лечения воспаление стихает, количество экссудата уменьшается, гноетечение из уха прекращается. Отверстие в барабанной перепонке рубцуется, однако больной еще длительное время ощущает заложенность в пораженном ухе. Критерии выздоровления – нормализация картины при осмотре уха – отоскопии, плюс полное восстановление слуха.