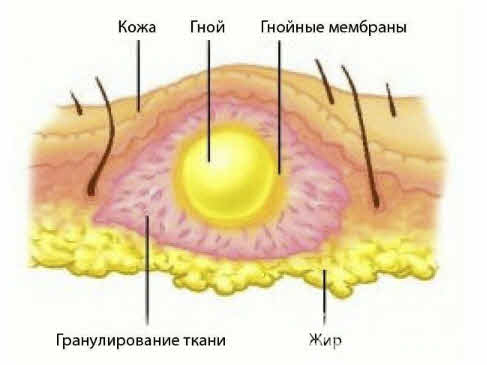
Инъекция подкожная или внутримышечная
Содержание:
- Каковы риски подкожной инъекции
- Уменьшение боли
- Внутривенная инъекция: осложнения
- Рекомендации по утилизации игл и шприцев
- 8.1.3. Внутривенные инъекции
- Осложнения
- Особенности техники наппаж
- 8.1. Инъекции: подкожные, внутримышечные, внутривенные. Постановка периферического катетера
- Мезотерапия с Dmae
- Внутримышечная инъекция: алгоритм действий при выполнении процедуры
- Алгоритм действий при наборе лекарственного вещества из ампул одноразовым шприцем
- Подкожная инъекция
- Техника внутривенного струйного вливания
- Применение
- Алгоритм манипуляции
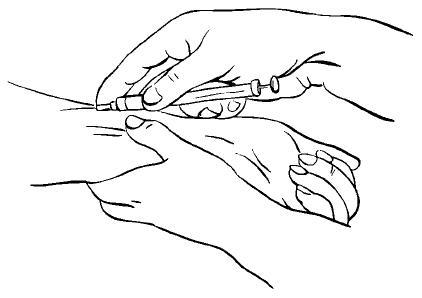
- Как делать укол в живот подкожно (инструкция)
Каковы риски подкожной инъекции
Какой бы простой ни казалась процедура подкожной инъекции в живот, важно придерживаться описанных правил. Это поможет предотвратить нежелательные последствия:
- попадание иглы в кровеносный сосуд;
- повреждение нерва;
- возникновение кровоподтёков и уплотнений в месте укола.
Эти «промахи» не опасны для здоровья. А вот если появляются лихорадка, сыпь, респираторные явления, одышка, следует обязательно показаться врачу. Он даст рекомендации по устранению такой реакции на принимаемые лекарственные средства, назначит лечебные и профилактические процедуры.
Профессиональная помощь потребуется, и если у пациента наблюдаются покраснение, припухлость, пульсирующая боль в зоне постановки укола. Эти симптомы могут свидетельствовать о развивающемся абсцессе (нарыве).
Покраснение, отёк, зуд, реже конъюнктивит или насморк – симптомы аллергии. При таких проявлениях к врачу необходимо обратиться незамедлительно.
Уменьшение боли
Пациенты очень часто боятся выполнения инъекций, поскольку предполагают, что это больно. Боль обычно возникает вследствие раздражения болевых рецепторов кожи, или рецепторов давления в мышце.
Torrance (1989b) привел список факторов, которые могут вызывать боль:
- Игла
- Химический состав раствора лекарственного препарата
- Методика выполнения инъекции
- Скорость введения препарата
- Объем раствора лекарственного препарата
В Таблице 1 перечислены способы уменьшения болезненности от введения препарата.
У пациентов может быть сильная боязнь уколов и игл, страх, беспокойство — все это значительно усиливает болезненность при инъекциях (Pollilio и Kiley 1997). Хорошая техника выполнения процедуры, адекватное информирование пациента и спокойная, уверенная медсестра — лучший путь к уменьшению болезненности манипуляции и уменьшению реакции больного. Можно также использовать методики модификации поведения, особенно в случае, когда пациенту предстоят длительные курсы лечения, а иногда приходится применять безыгольные системы (Pollilio и Kiley 1997).
Предполагается, что обезболивание кожи льдом или охлаждающими спреями до укола позволяет уменьшить боль (Springhouse Corporation 1993), хотя в настоящее время нет доказательств эффективности этой методики, полученных в исследованиях.
Медицинские сестры должны понимать, что пациенты могут даже переживать синкопальные состояния или обмороки после обычных инъекций, даже если в остальном они вполне здоровы. Нужно выяснить, было ли такое ранее, и желательно, чтобы рядом была кушетка, на которую больной может прилечь — это уменьшает риск травм. Чаще всего такие обмороки случаются у подростков и молодых мужчин.
ВАЖНО (7):
Оцените возможность возникновения осложнений, которые мы обсуждали.
Запишите, что вы можете сделать, чтобы их предотвратить
Внутривенная инъекция: осложнения
Внутривенная инъекция — очень ответственная процедура. Ниже приводятся возможные осложнения данной манипуляции. В скобках обозначены наиболее частые причины их возникновения.
- Подкожная гематома (прокол стенок вены насквозь, недостаточное прижатие вены после инъекции)
- Подкожный инфильтрат (попадание под кожу лекарственного вещества)
- Флебит, тромбофлебит (раздражающее действие раствора, частые инъекции в область одной вены)
- Отрыв тромба (венепункция в месте образования тромба)
- Некроз мягких тканей (попадание под кожу лекарственных веществ, вызывающих ожог тканей)
- Пирогенная реакция (использование просроченных растворов)
- Обморок, коллапс (быстрое введение лекарственного раствора, инъекция натощак)
- Аллергические реакции — крапивница, отек Квинке, анафилактический шок (разные причины)
- Воздушная эмболия (введение пузырьков воздуха в вену)
- Масляная эмболия (ошибочное введение масляных растворов в вену)
- Остановка сердца (струйное введение лекарственных препаратов, предназначенных только для капельного вливания)
Медицинская сестра должна осознавать серьезность такого метода лечения, как внутривенная инъекция. Чтобы с наибольшей вероятностью предупредить возникновения осложнений, следует соблюдать:
- все правила асептики и антисептики
- предписания нормативных документов, регламентирующих проведение процедуры
Предлагаем посмотреть видео наших коллег по рассматриваемой теме.
Рекомендации по утилизации игл и шприцев
Шприцы, использованные в медицинских целях, относят к категории опасности «Б» (опасные) или «В» (очень опасные), так как они напрямую контактируют с биожидкостями больных людей:
- под литеру «Б» попадет любой использованный инструмент, так как он, возможно, является носителем инфекции;
- к категории «В» отнесут те, которые использовались для пациентов с установленными тяжелыми диагнозами.
При несоблюдении рекомендованной техники безопасности пострадать, в первую очередь, могут сами сотрудники медучреждений или люди, которые собственно и занимались постановкой инъекции. Кроме того, при неправильной утилизации медотходы классов «Б» и «В» могут стать причиной распространения серьезных болезней.
В медучреждениях использованные одноразовые шприцы и иглы подвергаются определенной стерилизации с последующим уничтожением с помощью специальных приборов и вывозу остатков на специальные полигоны. А что можно сделать в домашних условиях?
Чего делать нельзя:
- сгибать и ломать иглы;
- использовать чужие иголки;
- держать использованные шприцы вне контейнера (или емкости, его заменяющей);
- бросать использованные острые предметы в унитаз;
- хранить контейнеры с опасным содержимым в местах, доступных для детей;
- бросать использованные шприцы в мусорное ведро.
Первое и главное требование к утилизации, которое необходимо соблюсти — это предварительная дезинфекция. Рекомендуется использовать хлорсодержащие средства, например хлоргексидин или обычную «Белизну». Раствор наливается в специально приготовленную емкость. Можно использовать глубокую тарелку.
Промывание проводится путем 2-3-кратного пропускания дезинфицирующего средства через канал иглы и внутренней части шприца. Иглу не снимать! Процесс заканчивается на пустом цилиндре, гду не должно быть видимых остатков крови или других биологических жидкостей.
Первый раствор после промывания необходимо слить и заменить свежим.
Далее дезинфицирующее средство набирается в шприц (через иглу)
Только теперь иглу осторожно снять и оставить лежать во втором растворе вместе со шприцем в течение 1 часа. Чтобы пластмассовые элементы шприца не всплывали наверх, используйте какой-нибудь груз (например, тарелку меньшего диаметра)
На заключительном этапе, по окончании часа, металлическую иглу, с помощью плоскогубцев, нужно осторожно отделить от пластмассового основания и поместить в корпус. Оставшуюся пластмассовую часть обратно надеть на конус шприца
Далее плунжер шприца теперь нужно сломать. На рисунке ниже показано, как разобрать шприц для целей утилизации.
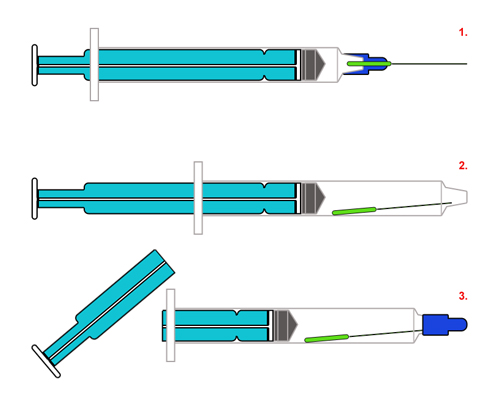
Теперь шприц можно выбросить, поместив его перед этим внутрь какого-нибудь, желательно плотного, ипровизированного контейнера. В качестве контейнера можно использоать плотные пластмассовые флаконы с широким горлом из-под моющих средств.
8.1.3. Внутривенные инъекции
Внутривенные инъекции (рис. 8-3) выполняются
с целью струйного (болюсного) введения
лекарственных веществ, чем достигается
быстрый эффект, легкая управляемость,
точная дозировка и различные диагностические
процедуры.
Рис. 8-3 . Техника внутривенной
инъекции.
а — введение инъекционной иглы вдоль
вены; б — контроль правильности пункции;
в — снятие жгута; г — введение лекарства
Для выполнения внутривенных инъекций
используют иглы средней длины, но
достаточно большого диаметра. Их размеры,
как правило, 14-18 G.
Можно проводить пункцию периферических
вен различных локализаций, но наиболее
предпочтительным является зона локтевого
сгиба. Вены нижних конечностей из-за
большой частоты развития тромботических
процессов следует использовать лишь
при недоступности сосудов других
локализаций.
Противопоказания для внутривенной
инъекции:
• тромбофлебит;
• гнойно-воспалительные заболевания
в месте пункции.
Осложнения при пункции периферических
вен наблюдаются редко, но тем не менее
возможны: прокол стенок вен с образованием
гематомы; повреждение артерии и нервных
стволов; введение лекарств мимо вены,
в подкожную клетчатку; местные
воспалительные процессы; тромбофлебит.
Осложнения
Осложнения, которые развиваются в результате инфицирования, могут быть предупреждены строгим соблюдением мер асептики и тщательным мытьем рук. Стерильные абсцессы могут возникать в результате частых инъекций или плохого местного кровотока. Если место инъекции отечное или эта область тела парализована, то препарат будет плохо всасываться, и такие участки не стоит использовать для инъекций (Springhouse Corporation 1993).
Тщательный выбор места инъекции позволит избежать повреждения нерва, случайно внутривенной инъекции и последующей эмболии компонентами препарата (Beyea и Nicholl 1995). Систематическая смена места инъекции предупреждает такие осложнения, как инъекционная миопатия и липогипертрофия (Burden 1994). Подходящая длина иглы и использование для инъекций передне-ягодичной области позволяет ввести лекарственный препарат точно в мышцу, а не в подкожно-жировую клетчатку. Применение Z-методики уменьшает боль и окрашивание кожи, характерное для применения некоторых лекарственных препаратов (Beyea и Nicholl 1995).
Особенности техники наппаж

Техника наппаж — внутрикожно-поверхностная мезотерапия. Выполняется серией мелких и частых инъекций с минимальным объемом коктейля. За один прокол вводится 0,01—0,02 мл препарата. Скорость инъекций — 2–3 в секунду, расстояние между проколами не превышает 5 мм для лица и 1 см для тела. Процедура, как правило, проводится без анестезии и занимает при аппаратном проведении 2—3 минуты. Ручная мезотерапия требует больших временных затрат.
В зависимости от глубины прокола различают следующие виды наппажа:
- поверхностный — препарат вводится в эпидермис;
- срединный — игла проникает до уровня дермы;
- глубокий — коктейль поступает прямо в гиподерму (подкожно-жировую клетчатку).
Именно этот вид мезотерапии пользуется у клиенток косметологических кабинетов наибольшей популярностью, поэтому поговорим о ней подробнее.
Глубокий наппаж
Такой метод введения мезококтейлей называют инфильтрацией и применяют для коррекции проявлений целлюлита и устранения жировых отложений. Процедуру выполняют иглой длиной 13 мм, вводя ее под углом 90 градусов на глубину не менее 1 см. Расстояние между проколоми не должно превышать 1–1,5 см.
Как правило, объем вводимой смеси при глубоком наппаже увеличивают до 0,1 мл. Инъекции могут выполняться как вручную, так и с помощью мезоинжектора. Последний вариант позволяет ввести липолитический мезококтейль быстро и одновременно во множество точек.
Поверхностный
Техника подразумевает впрыскивание препарата на глубину 0,5 мм. При этом игла вводится по касательной к коже, проникая в нее срезом вверх, примерно на 2/3 скоса. Наклон иглы в этом случае не важен.
Поверхностной обработке подвергают следующие области:
- зона декольте;
- шея;
- лицо.
Косметологи не рекомендуют использовать для поверхностного наппажа элитные препараты, так как метод подразумевает высокий процент потери вводимого вещества. Однако применение недорогих мезококтейлей вполне оправдывает себя. Благодаря частому и мелкому накалыванию происходит сжатие эпидермиса и, как следствие, наблюдается эффект мезолифтинга. А дополнительное воздействие лекарственных средств разглаживает кожу и придает ей сияющий вид.
Срединный
При среднем наппаже инъекции выполняют в область сосудистых сплетений дермы, что позволяет решать проблемы, связанные с пигментацией лица. Процедура проводится короткой иглой срезом вверх на глубину 1,5 мм, поэтому возможно появление отдельных капелек крови. Это не очень хорошо, так как свидетельствует о проколе стенки капилляра.
Препарат вводят в кожу через каждые 1,5 см под углом 45°. Как и при поверхностном методе, инъекции выполняют по массажным линиям.
8.1. Инъекции: подкожные, внутримышечные, внутривенные. Постановка периферического катетера
Под инъекциями подразумевают способ
введения в организм лекарственных
веществ или диагностических средств с
помощью шприца с иглой. Инъекции
производят в основном подкожно,
внутримышечно и внутривенно. Однако
существуют и другие виды инъекций
(внутрикожные, внутриартериальные,
внутрисердечные, спинномозговые), но
используются они значительно реже.
Инъекции применяют для быстрого
достижения лечебного эффекта и точности
дозирования лекарства, для создания
максимальной концентрации препарата
в нужной области, при невозможности
применения лекарства внутрь (отсутствие
лекарственной формы для приема внутрь,
нарушение функции пищеварительного
тракта), а также при специальных
диагностических исследованиях.
При инъекциях следует строго соблюдать
правила асептики и антисептики для
предупреждения инфекционных осложнений,
поэтому в настоящее время необходимо
применять только одноразовые шприцы и
иглы. Применение многоразовых шприцев
возможно лишь в исключительных ситуациях,
при отсутствии одноразовых. В этом
случае они должны быть подготовлены и
стерилизованы одним из принятых способов.
Все приготовления к процедуре производят
в отсутствие больного.
Выполнение любой инъекции состоит из
нескольких последовательно выполняемых
этапов: обработки рук, сборки шприца,
набора лекарственного вещества из
ампулы или флакона и собственно инъекции.
Мезотерапия с Dmae
Dmae мезотерапия — сегодня это, пожалуй, один из самых популярных способов омоложения. Методика совершенно безопасна, имеет минимум противопоказаний и нежелательных реакций. Уже через 5–6 процедур женщины отмечают улучшение состояния дермы, подтяжку овала лица, уменьшение морщин.
В результате кожа естественным образом разглаживается и подтягивается, улучшается кровообращение, исчезает сухость и шелушение, замедляется процесс старения. В некоторых случаях процедура с ДМАЭ способна заменить пластическую операцию. Проводить ее можно в любом возрасте как для устранения уже существующих проблем, так и для их профилактики.
Внутримышечная инъекция: алгоритм действий при выполнении процедуры
- Выбрать место для инъекции.
- Кожу пациента обработать салфетками с антисептиком дважды. Первая обработка — площадь около 10*10 см протирается салфеткой в одном и том же направлении. Затем вторая обработка — второй салфеткой так же площадь 5*5 см.
- Кожу пациента в районе намечаемого прокола растянуть большим и указательным пальцем одной руки для увеличения объема мышцы и облегчения ввода иглы.
- В другую руку взять шприц (указательный палец на поршне, мизинец — придерживает канюлю иглы, остальные — на цилиндре), расположить его перпендикулярно поверхности тела пациента. При внутримышечных инъекциях в бедро и в плечо шприц необходимо держать под углом, как писчее перо, для предупреждения повреждения надкостницы.
- Быстрым легким движением ввести иглу шприца под углом 90 градусов на 2/3 ее длины. Слегка оттянув поршень, убедиться в отсутствии крови в шприце.
- Придерживая канюлю иглы и нажимая на поршень, медленно ввести лекарственный раствор в мышцу.
- Прижимая салфетку с антисептиком к месту прокола, быстрым движением извлечь иглу.
- Продолжая прижимать салфетку, слегка помассировать место инъекции.
- Салфетку и шприц поместить в лоток для отработанного материала.
- При необходимости наложить лейкопластырную стерильную повязку на место прокола.
Алгоритм действий при наборе лекарственного вещества из ампул одноразовым шприцем
• Пригласите пациента и объясните ему
цель и значение предстоящей манипуляции.
• Приготовьте:
— коробку с ампулами лекарственного
вещества;
— собранный одноразовый шприц;
— емкость с шариками, смоченными 70°
спиртом;
— пилочку.
• Проверьте срок годности лекарства
на коробке.
• Возьмите ампулу и прочтите надпись
(наименование, доза, дата).
• Проверьте, соответствует ли лекарственный
препарат назначению, обратите внимание
на качество раствора (цвет, наличие
осадка). • Встряхните ампулу, чтобы раствор
оказался в широкой части
• Встряхните ампулу, чтобы раствор
оказался в широкой части.
• Надпилите ампулу пилочкой.
• Обработайте руки по алгоритму.
• Возьмите из емкости шарик, смоченный
70° спиртом, протрите им ампулу (узкую
часть), вскройте ее, шарик со стеклом
положите в рабочий лоток.
• Извлеките шприц из упаковки, снимите
с иглы защитный колпачок, оставив его
в упаковке.
• Возьмите ампулу между II и III пальцами,
осторожно, не касаясь наружной поверхности
ампулы, введите иглу в ампулу. • Наберите нужное количество раствора
(ампулу нужно приподнимать вверх дном)
• Наберите нужное количество раствора
(ампулу нужно приподнимать вверх дном).
• Извлеките иглу из ампулы, а ампулу
положите в рабочий лоток.
• Проверьте проходимость иглы, надавливая
на поршень шприца до появления из иглы
первой капли лекарственного вещества.
• Наденьте защитный колпачок на иглу
шприца.
• Положите шприц с лекарством и шарики,
смоченные спиртом, в упаковку из-под
шприца.
Подкожная инъекция
Подкожно-жировойслой хорошо снабжен кровеноснымисосудами, поэтому для более быстрогодействия лекарственного веществаприменяют подкожные инъекции (п/к).
Подкожно введенные лекарственныевещества быстрее всасываются, чем привведении через рот.
П/к инъекции производятиглой на глубину 15 мм и вводят до 2 мллекарственных препаратов, которыебыстро всасываются в рыхлой подкожнойклетчатке и не оказывают на нее вредноговоздействия.
Характеристикаигл, шприцев для п/к инъекций:
Длина иглы -20 мм
Сечение -0,4 мм
Объёмшприца – 1; 2 млМеста для подкожного введения:
-средняя третьпередненаружной поверхность плеча;
-средняя третьпередненаружной поверхность бедра;
-подлопаточнаяобласть;
-передняя брюшнаястенка.
В этих местах кожалегко захватывается в складку иотсутствует опасность повреждениякровеносных сосудов, нервов и надкостницы.Не рекомендуется производить инъекции:в места с отечной подкожно-жировойклетчаткой; в уплотнения от плохорассосавшихся предыдущих инъекций.
Оснащение:
Стерильно: лотокс марлевыми туфиками или ватнымишариками, шприц объёмом 1,0 или 2,0 мл, 2иглы, спирт 70%, ЛС, перчатки.
Нестерильно:ножницы, кушетка или стул, ёмкости длядезинфекции игл, шприцев, перевязочногоматериала.
Алгоритмвыполнения:
-
Объясните пациенту ход проведения манипуляции, получите от него согласие.
-
Наденьте чистый халат, маску обработайте руки на гигиеническом уровне, наденьте перчатки.
-
Наберите лекарственное средство, выпустите из шприца воздух, положите в лоток.
-
Усадите или уложите пациента, в зависимости от выбора места инъекции и ЛС.
-
Осмотрите и пропальпируйте область инъекции.
-
Обработайте место инъекции последовательно в одном направлении 2 ватными шариками, смоченными 70% раствором спирта: вначале большую зону, затем вторым шариком непосредственно место инъекции, заложите его под мизинец левой руки.
-
Возьмите в правую руку шприц (указательным пальцем правой руки держите канюлю иглы, мизинцем – поршень шприца, 1,3,4 пальцами держите цилиндр).
-
Соберите левой рукой кожу в складку треугольной формы, основанием вниз.
-
Введите иглу под углом 45° срезом вверх в основание кожной складки на глубину 1-2 см (2/3 длины иглы), придерживайте указательным пальцем канюлю иглы.
-
Перенесите левую руку на поршень и введите лекарственное средство (не перекладывайте шприц из одной руки в другую).
-
Прижмите место укола ватным шариком с 70 % спиртом.
-
Извлеките иглу, придерживая ее за канюлю.
-
Сбросьте одноразовый шприц и иглу в ёмкости c 3% хлорамином на 60 мин.
-
Снять перчатки, поместить вёмкость с дезинфицирующим раствором.
-
Вымыть руки, осушить.
Примечание.Во время инъекции и после неё через15-30 мин узнать у пациента о его самочувствиии о реакции на введённое ЛС (выявлениеосложнений и реакций).
Рис.1 .Местадля п/к инъекций
Рис.2.Техника п/к инъекции.
Введение масляных растворов подкожно
Цель: лечебная.
Показания:введение гормональных препаратов,растворов жирорастворимых витаминныхпрепаратов.
Оснащение:
Стерильно: лотокс марлевыми туфиками или ватнымишариками, шприц объёмом 1,0 или 2,0 мл, 2иглы, спирт 70%, ЛС, перчатки.
Нестерильно:ножницы, кушетка или стул, ёмкости длядезинфекции игл, шприцев, перевязочногоматериала.
Алгоритмвыполнения:
-
Объясните пациенту ход проведения манипуляции, получите от него согласие.
-
Наденьте чистый халат, маску, обработайте руки на гигиеническом уровне, наденьте перчатки.
-
Ампулу перед использованием опустите в ёмкость с тёплой водой, подогрейте до 38°С.
-
Наберите лекарство в шприц, выпустите из шприца воздух.
-
Двукратно обработайте место инъекции туфикоми с 70% спиртом.
-
Сделайте вкол иглой, потяните поршень на себя – убедитесь, что в шприц не поступает кровь – предупреждение медикаментозной эмболии (масляной).
-
Медленно введите раствор (t° масляного раствора 38°С).
-
Прижмите место укола ватным шариком с 70 % спиртом.
-
Извлеките иглу, придерживая ее за канюлю.
-
Сбросьте одноразовый шприц и иглу в ёмкости c 3% хлорамином на 60 мин.
-
Снять перчатки, поместить вёмкость с дезинфицирующим раствором.
-
Вымыть руки, осушить.
Техника внутривенного струйного вливания
Цель: лечебная
Показания: назначения врача
Места проведения: вены локтевых сгибов и кистей
Необходимое условие: манипуляция проводится в процедурном кабинете поликлиники или стационара
Оснащение:
— мыло
— индивидуальное полотенце
— перчатки пилочка для вскрытия ампул
— необходимые лекарственные препараты стерильный лоток для шприца ватные шарики в 70% спирте кожный антисептик
— стерильный одноразовый шприц 10-20 мл
— игла 09×40, 08×30 или 08х40
— стерильный пинцет в стерильной пеленке (или салфетке) клеенчатая подушка
— венозный жгут
— салфетка или одноразовая пеленка
— аптечка «Анти-ВИЧ»
— стерильная ветошь
— емкости с дезраствором (3%, 5%)
— мешок для грязного белья
Техника выполнения внутривенной инъекции:
1.Вымойте руки с мылом, высушите индивидуальным полотенцем, обработайте кожным антисептиком;
2.Проверьте срок годности и герметичность упаковки шприца. Вскройте упаковку, соберите шприц и выложите его в стерильный почкообразный лоток; 7
3.Проверьте название, срок годности, физические свойства и дозировку лекарственного препарата. Сверьте с листком назначения;
4.Возьмите стерильным пинцетом 2 ватных шарика со спиртом и сбросьте их в ладони. Обработайте и вскройте ампулу;
5.Наберите в шприц нужное количество лекарственного препарата;
6.Сбросьте защитный колпачок с иглы, и пустую ампулу в лоток для отработанного материала (кроме ампул от сильнодействующих и наркотических лекарственных средств);
7.Положите шприц в стерильный лоток;
8.Положите в стерильный лоток со стороны поршня стерильные ватные шарики (не менее 4 штук);
9.Объяснить пациенту ход манипуляции;
10.Усадите или уложите пациента. Под локоть для максимального разгибания руки положите клеенчатую подушку;
11.Наложите через одноразовую пеленку или салфетку (или на одежду) на среднюю треть плеча венозный жгут так, чтобы его свободные концы были направлены вверх, а петля вниз. Попросите пациента поработать кулаком;
12.Наденьте стерильные перчатки
Снимите с их поверхности тальк ватным шариком со спиртом;
13.Пропальпируйте наиболее доступную и наполненную вену, ватным шариком с кожным антисептиком обработайте всю область локтевого сгиба (в направлении снизу вверх);
14.Попросите пациента сжать кулак, после чего обработайте место инъекции ватным шариком с кожным антисептиком;
15.Натяните большим пальцем левой руки кожу локтевого сгиба на себя, фиксируя вену;
16.Возьмите шприц в правую руку, держа указательный палец на канюле иглы, расположите иглу срезом вверх, параллельно поверхности осторожно проколите кожу и вену (одномоментно или двухмоментно) и продвиньте иглу на 1/3 длины по вене до ощущения попадания в пустоту или появления крови в канюле и цилиндре шприца;
17.Потяните рукой поршень на себя так, чтобы в цилиндре шприца появилась кровь;
18.Развяжите жгут, потянув за один из свободных концов, попросите пациента разжать кулак, еще раз потяните поршень на себя для проверки контакта иглы с веной;
19.Введите лекарственный препарат, не меняя положение шприца;
20.Приложите к месту инъекции ватный шарик с кожным антисептиком и извлеките иглу из вены;
21.Попросите пациента согнуть руку в локтевом суставе, оставив шарик до полной остановки кровотечения из места прокола;
22.Выяснив самочувствие пациента, заберите ватный шарик и проводите его до дверей кабинета.
Инфекционная безопасность:
1.Промойте шприц с иглой в 1-й емкости с 3% р-ром хлорамина;
2.Замочите цилиндр и поршень во 2-й емкости с 5% р-ром хлорамина;
3.Иглу поместите в 3-ю емкость на 60 мин.;
4.Ватный шарик с кровью замочите вместе со всеми ватными шариками в емкости с 3% р-ром хлорамина на 120 мин.;
5.Салфетку или пеленку поместите в мешок для грязного белья;
6.Обработайте дважды клеенчатую подушечку, венозный жгут и манипуляционный стол 3% р-ром хлорамина;
7.Снимите перчатки и замочите их в 3% р-ре хлорамина на 60 мин.;
8.Вымойте руки с мылом, высушите индивидуальным полотенцем, обработайте кожным антисептиком.
Примечание: Остатки воздуха из цилиндра шприца выпустите в ампулу или флакон
Применение
Подкожная инъекция является достаточно распространенным видом парентерального введения лекарств в связи с хорошей васкуляризацией подкожной клетчатки, способствует быстрому всасыванию лекарственных препаратов; а также в связи с простотой техники введения, что позволяет применять этот способ введения лицам без специального медицинского подготовки после усвоения соответствующих навыков. Чаще всего самостоятельно больные проводят в домашних условиях подкожные инъекции инсулина (часто с помощью шприц-ручки), может также проводиться подкожное введение гормона роста. Подкожное введение может применяться также для ввода масляных растворов или суспензий лекарственных веществ (при соблюдении условия непопадания масляного раствора в кровоток). Обычно подкожно лекарства вводятся, когда нет необходимости получить немедленный эффект от введения препарата (всасывания лекарственного средства при подкожной инъекции проходит в течение 20-30 минут после введения), или когда необходимо создать своеобразное депо препарата в подкожной клетчатке для поддержания концентрации лекарственного средства в крови на постоянном уровне длительное время. Подкожно также вводятся растворы гепарина и его производных в связи с образованием гематом в месте введения при внутримышечных инъекциях. Подкожно также могут вводиться препараты для местной анестезии. При подкожном введении рекомендуется вводить лекарственные препараты в объеме не более 5 мл во избежание перерастяжения тканей и образование инфильтрата. Не вводятся подкожно препараты, имеющие местно раздражающее действие и могут вызвать некрозов и абсцессов в месте введения. Для проведения инъекции необходимо наличие стерильного медицинского оборудования — шприца, и стерильной формы лекарственного препарата. Внутримышечно лекарственные средства могут вводиться как в условиях лекарственного заведения (стационарных и поликлинических отделений), так и в домашних условиях, пригласив медицинского работника домой, а при оказании экстренной медицинской помощи — и в машине скорой помощи.
Алгоритм манипуляции
Последовательность
действий
Обоснование
Подготовка
к процедуре.
1.1. Подготовить все необходимое к
манипуляции.
Проверить
фамилию больного, соответствие
препарата врачебному назначению,
прозрачность, цвет, срок годности.
Уточнить аллергологический
анамнез.
Эффективность
проведения манипуляции. Предупреждение
осложнений.
1.2. Разъяснить пациенту смысл манипуляции.
Убедиться в наличии у пациента
информированного согласия на
предстоящую процедуру введения
лекарственного препарата. В случае
отсутствия такового уточнить дальнейшие
действия у врача.
Профилактика
осложнений, уважение прав пациента
(Этический
кодекс медсестры РФ ст. 7).
1.3.
Провести гигиеническую антисептику
рук.
Инфекционная
безопасность
1.4. Обработать шейку ампулы (крышку
флакона)
шариками
со спиртом-двухкратно.
Инфекционная
безопасность
1.5.
Подготовить шприц и иглу для набора
препарата. Набрать лекарство в шприц
из ампулы или флакона.
Правильность
выполнения
манипуляций.
1.6.
Произвести смену иглы (надеть на конус
шприца иглу для в/м инъекции).
Использованную иглу поместить в
емкость с дез. р-ром.
Инфекционная
безопасность и соответствие требованиям
постановки в/к инъекций.
1.7. Предложить или помочь пациенту
занять удобное
положение: сидя или
лежа.
Доступ
к месту инъекции.
1.8. Определите место инъекции (выбрать,
осмотреть,
пропальпировать).
Предупреждение
осложнений.
1.9. Надеть перчатки (стерильные),
непосредственно
перед проведением инъекции целесообразно
обработать нестерильные перчатки
раствором
антисептика;
Инфекционная
безопасность.
2.
Выполнение процедуры.
2.1. Обработайте место
инъекции в
одном направлении раствором
антисептика, первым
шариком — широкое поле,
вторым – непосредственно
место инъекции, подождите, пока
антисептик
испарится (место инъекции
должно быть сухим);
Инфекционная
безопасность.
2. 2.
Пальцами левой руки натянуть кожу в
месте инъекции, одновременно фиксируя
руку.
Обеспечение
введения препарата в роговой слой
кожи.
2.3. Взять шприц другой рукой, придерживая
канюлю
иглы указательным
пальцем. Игла должна быть срезом вверх,
ввести в кожу только срез иглы под
углом 5о.
Обеспечение
введения препарата в роговой слой
кожи.
2.4. 2-ым пальцем правой руки зафиксировать
иглу, прижав её к коже.
Обеспечение
введения препарата в роговой слой
кожи.
Обеспе 2.5
Левую руку перенести на
поршень, осторожно ввести лекарство.
Обеспечение
введения препарата в роговой слой
кожи.
Обеспечение 2.6. Быстрым движением
извлечь иглу
Запомните! После инъекции шарик не
прикладывается!
Критерии правильности выполнения
инъекций:
-на местеинъекции должна
появиться папула;
—
симптом «лимонной корочки».
Обеспечение
введения препарата в роговой слой
кожи.
2.7. Объяснить пациенту, что на место
инъекции не должна попадать вода,
нельзя травмировать это место до
определения результата реакции.
Эффективность
воздействия
Препарата
и достоверность результата реакции.
3.
Окончание процедуры.
3.1. Весь использованный инструментарий
и материал
подлежат дезинфекции.
Профилактика
ВБИ.
3.2. Провести гигиеническую
антисептику рук.
Профилактика
ВБИ.
3.3. Сделать соответствующую
запись о результатах
выполнения в медицинскую документацию.
Контроль
количества выполненных инъекций и
преемственность в работе медсестры.
Как делать укол в живот подкожно (инструкция)
Шприц с готовым раствором нужно взять правой рукой, обеспечив свободную фиксацию большого пальца на поршне. В это время левой рукой надо сделать складку (шириной примерно 2,5 см) на животе, сжав и максимально оттянув её. Таким образом освобождается место для укола, и в него вводится игла на 2/3 длины. Угол вставленной иглы при этом составляет 30-45 градусов. Затем нажатием большого пальца на поршень содержимое цилиндра впрыскивается.
Если захватывается более 2,5 см кожи, укол может быть сделан под углом в 90 градусов, то есть строго перпендикулярно площади живота. Делая складку, следует учитывать, что необходимо захватить только жировой слой, куда потом и вводят медицинский препарат, а не в более упругий мышечный. Инъекции такого вида выполняются подкожно, а не внутримышечно.
Некоторые лекарства перед инъекцией требуют подогрева, например, масляный прогестерон
Неважно, как он будет доведён до требуемой температуры (быстро или медленно), но делают это не в кипятке
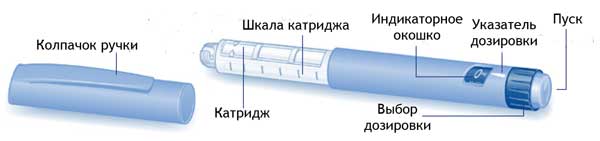
Некоторые лекарственные средства поставляются уже в шприц-ручке. Раствор для инъекции не нужно готовить и набирать, он уже содержится в цилиндре. Выполнение манипуляции осуществляется так же, как и обычным шприцем, с той лишь разницей, что дозировку лекарства надо выбрать прокруткой ручки вдоль шкалы, нанесённой на тубе инъектора.
Удаление иглы из тела после укола надо производить под тем же углом, под которым она вводилась.
Иногда врач может рекомендовать разделение дозы лекарства на две части и введение их в разные области. Второй укол выполняется так же, как и первый. Техника проведения инъекции никак не влияет на фармакологическое действие медикаментозного средства.
После процедуры место укола дезинфицируют спиртосодержащей салфеткой или ватой, смоченной в спирте.
Подкожный укол в область живота несложно сделать самостоятельно. Если пациент боится, что не справится, манипуляцию выполнит сотрудник процедурного кабинета медицинского учреждения.