Атрофический вагинит: причины патологии, симптомы, диагностика, лечение
Содержание:
- Вульвит у женщин – симптомы
- Возможные осложнения
- Причины возникновения крауроза
- Профилактика
- Терапевтическое воздействие
- Формы вагинита
- Лечение атрофического кольпита
- Диета при вагините
- Лечение атрофического вагинита
- Диагноз Диагностика атрофии влагалища
- Особенности болезни
- Диагностика возрастного кольпита
- Атрофический эндометрит у молодых женщин
- Механизм и причины образования крауроза вульвы
- Клиническая картина атрофического вагинита
- Психоэмоциональные нарушения
- Лечение при бактериальном вагините
Вульвит у женщин – симптомы
Вульвит у женщин может проявляться по-разному. В острой стадии болезни женщины замечают появление отечности в области клитора, малых и больших половых губ. У некоторых женщин в этих местах формируются небольшие язвочки, эрозивные поверхности. При их раздражении пациентки ощущают зуд, жжение, дискомфорт в области влагалища и паха. Неприятные ощущения резко усиливаются при посещении туалета, прикосновении, ходьбе.
Данная симптоматика сопровождается выделениями из влагалища. Сукровичные, серозно-гнойные выделения желтого цвета с зеленоватым оттенком нарушают привычный образ жизни. Стоит отметить, что характер и цвет патологических выделений полностью зависят от типа возбудителя, спровоцировавшего развитие воспаления. К примеру, при инфицировании кишечной палочкой они водянистые, белые; если причиной патологии становится стафилококк – выделения густые, с желтоватым оттенком.
Атопический вульвит
Атопический, или как его еще именуют специалисты, аллергический вульвит чаще встречается у девочек. Родители замечают покраснения и отечность половых губ, области клитора. Появляющаяся гиперемия может дополняться мацерацией, которая переходит на кожный покров лобковой области, внутренние поверхности бедер. Девочки жалуются на постоянные зуд и жжение в паховой области. Маленькие дети выражают подобные симптомы постоянным плачем и беспокойством.
Атопический вульвит у женщин, симптомы и лечение которого обусловлены причиной нарушения, часто развивается на фоне использования средств интимной гигиены, прокладок, тампонов. Агрессивные средства гигиены способны повреждать слизистую оболочку вульвы, вызывая развитие аллергической реакции. Главными симптомами в таком случае становятся жжение, дискомфорт, зуд, который со временем усиливается. Влагалищные выделения становятся более обильными, чаще имеют водянистый характер и прозрачные.
Атрофический вульвит
Из названия этой формы понятно, что данный тип заболевания сопровождается нарушение функциональных особенностей органа. Атрофический вульвит, симптомы которого схожи с описанными выше, развивается на фоне снижения уровня эстрогенов в кровяном русле. Подобное явление может носить как физиологический характер, так и являться патологией.
О первом типе нарушения говорят, когда у женщины наступает климактерический период. Снижение синтеза половых гормонов приводит к уменьшению толщины слизистой оболочки вульвы и влагалища: она становится тонкой и легко поддается травмированию. Патологическое снижение концентрации гормонов отмечается при заболеваниях органов репродуктивной системы. В обоих случаях женщина фиксирует появление следующих симптомов:
- отечность вульвы;
- жжение и зуд, усиливающиеся при мочеиспускании;
- болезненные ощущения при ходьбе, во время секса;
- покраснение наружных половых органов;
- воспаление паховых лимфатических узлов;
- увеличение температуры тела.
Кандидозный вульвит
Кандидозное поражение вульвы относится к специфическим формам заболевания. В качестве возбудителя в таком случае выступает грибок рода Кандида. Эти условно патогенные микроорганизмы присутствуют в репродуктивной системе каждой женщины. Снижение защитных сил организма провоцирует усиленный рост колонии грибка. В результате появляются характерные признаки вульвита грибковой природы – белые, похожие на творог выделения покрывают всю поверхность половых губ и вульвы. Женщины испытывают сильный зуд, жжение. Со временем объем выделений увеличивается, образуются комки.
Возможные осложнения
Атрофический вагинит может быть фоном для развития острого и хронического вагинита. Острый вагинит имеет хорошо выраженные симптомы, среди которых будут преобладать обильные выделения, зуд и неприятный запах. При хроническом вагините симптомы выражены слабее, может ничего не проявляться, кроме зуда, который усиливается во время ходьбы и секса.
Также могут появиться и другие осложнения:
- На шейке матки появляется эрозия, и она довольно быстро развивается.
- Поражение мочеполовой системы, особенно ее верхних отделов.
- Эндометрит, является воспалением внутренних слоев матки.
- В пожилом возрасте вагинит может провоцировать гипоксию стенок влагалища, вследствие чего на его стенках появляются небольшие язвы.
 Эндометрит — возможное осложнение атрофического вагинита
Эндометрит — возможное осложнение атрофического вагинита
Поэтому лечить такую патологию необходимо при возникновении первых же симптомов.
Причины возникновения крауроза
- Возрастные изменения в тканях половых органов, вызванные снижением выработки гормонов яичниками и гипофизом. Нарушается процесс увлажнения слизистой, что приводит к постоянным воспалительным процессам и возникновению кожных проявлений болезни.
- Снижение уровня гормонов гипофиза, надпочечников, щитовидной железы, сбой гормонального равновесия.
- Нарушение работы центральной нервной системы. Заболевание часто развивается на фоне депрессий и неврозов.
- Хронические вялотекущие инфекции, сопровождающиеся выделениями из половых путей, раздражающими слизистую.
- Воспалительные процессы, вызванные поражением герпесом и папилломавирусом (ВПЧ). При заражении вирусом папилломы в тканях измененной слизистой появляются атипичные предраковые клетки, являющиеся предвестниками злокачественных опухолей.
- Удаление яичников (овариоэктомия), приводящее к резкому снижению уровня половых гормонов.
- Предрасполагающими факторами также служат нарушение обмена веществ, сахарный диабет, хронические болезни, снижение иммунитета.
Профилактика
Профилактические меры являются неотъемлемой частью лечения атрофического кольпита, а при постоянном соблюдении определенных мероприятий риск развития патологии сводится к нулю:
- следить за избыточным весом, стараться не допускать ожирения;
- предпочтительно заменить прием ванны на прием душа;
- после использования туалета желательно подмываться движением спереди назад, а не наоборот;
- для гигиены интимных мест применять специализированные лосьоны, дезодоранты или пенки;
- в случае заболевания сахарным диабетом необходимо строго придерживаться курса лечения;
- носить нижнее белье из хлопчатобумажной ткани, колготки с хлопчатобумажной вставкой;
- после купания рекомендуется немедленно снимать купальник, исключить нахождение в нем длительное время;
- необходимо тщательно соблюдать гигиену половых органов. При мытье желательно использовать простое неароматизированное мыло;
- поддерживать гормональный баланс (уровень эстрогена) при помощи специальной (эстрогенозамещающей) терапии.
(Visited 7 925 times, 1 visits today)
Терапевтическое воздействие
Если старческий кольпит не отягощён вторичной инфекцией, то лечение проводится с помощью гормональной заместительной терапии и средств, восстанавливающих микрофлору слизистых оболочек. Возможно использование иммуномодуляторов.
Современная медицина распологает большим ассортиментом лекарств, способных вылечить кольпит
Медикаментозная терапия
Основа лечения атрофического вагинита:
- Лекарственные препараты местного действия в виде свечей, кремов, мазей, вагинальных таблеток и суппозиторий. Обычно используют:
- Овестин;
- Гистан;
- Эстриол;
- Орниона;
- Эстрокад;
- Гинодеан-депо.
- Системное лечение основано на длительном приёме (иногда до 5 лет) гормональных препаратов, таких как:
- Эстрадиол;
- Анжелик;
- Фемостон;
- Климодиен;
- Индивина;
- Клиогест;
- Тиболон.
- Дополнительная терапия при помощи фитоэстрагенов (лекарств растительного происхождения);
- При частом мочеиспускании используют уросептики:
- антибиотики:
- амоксициллин;
- ампициллин;
- азитромицин;
- цефтриаксон;
- ципрофлоксацин;
- джозамицин;
- тобрамицин;
- офлоксацин и прочие.
- сульфаниламиды:
- ко-тримоксазол;
- сульфаметрол;
- сульфадиметоксин;
- сульфален.
- нутрофураны.
- антибиотики:
- Для дезинфекции не более двух раз в день используют спринцевание на основе:
- Мирамистина;
- Хлоргексидина;
- Хлорофилипта;
- Фурацилина;
- Протаргола;
- Риванола.
- Параллельно проводят восстановительную терапию естественного биоценоза влагалища. Для этого внутривагинально применяют:
- Бифидумбактерин;
- Бификол;
- Лактобактерин;
- Колибактерин;
- Ацилакт;
- Вагилак.
- Повысить уровень иммунной защиты помогут:
- Циклоферон;
- Виферон;
- Иммунал.
- Аллергические проявления и лёгкое воспаление снимут мази и гели:
- Солкосерил;
- Фенистил;
- Актовегин;
- Бепантен.
Если зафиксировано присутствие вторичной инфекции, то, в зависимости от присутствующего вида патогенных микроорганизмов проводят соответствующее лечение. Часто в таких случаях применяют Метронидозол, Тержинан, Метилурацил или Флуомизин.
Витаминотерапия также не помешает:
- Витамин С в комплексе с витамином А;
- Поливитамины:
- Центрум;
- Юни-кап;
- Мультитабс;
- Витрум.
Как лечить возрастной недуг народными средствами
Самолечение при сенильном вагините строго запрещено, в том числе даже народными методами. Прежде, чем использовать средства на основе лекарственных трав и/или продуктов животного происхождения необходимо проконсультироваться с лечащим врачом-гинекологом. Обычно сами доктора советуют применять народные средства, особенно тогда, когда пациентке запрещён приём эстрогенов, так как имеются такие хронические заболевания, как:
- печёночная и/или почечная недостаточность;
- венозная и/или артериальная тромбоэмболия;
- онкология;
- инфаркт миокарда.
В таких случаях на помощь приходят средства народной медицины. Влагалищные ванночки и спринцевания на основе отваров и настоев из трав обладают отличными дезинфицирующими и противовоспалительными свойствами.
Несколько рецептов:
- Отвар из подорожника и ромашки. Растительное сырьё в равных пропорциях берётся в количестве двух столовых ложек и запаривается кипятком в объёме 500 мл. Охлаждают до комнатной температуры и используют после фильтрации для спринцевания.
- Средство для тампонов на основе зверобоя. Свежие цветки и листья зверобоя в количестве 500 грамм заливают 1 литром растительного масла. Настаивают 20 дней в тёмном месте. Процеживают. Пропитывают данным масляным раствором ватные или марлевые тампоны.
- Облепиховое масло. Готовым аптечным маслом из облепихи пропитывают тампоны и вводят во влагалище на ночь. Курс лечения — полмесяца.
- Отвар из родиолы розовой. Готовят насыщенный отвар из растительного сырья: 2 ст. ложки измельчённого корня данного растения заливают литром кипятка, кипятят на медленном огне 10 минут, а затем настаивают в течение 2–3 часов. Процеживают и используют для вагинальных ванночек.
- Алоэ от кольпита. Марлевый тампон пропитывают свежевыжатым соком алоэ. Вводят во влагалище на ночь.
С разрешения врача можно использовать для спринцевания классические отвары из шалфея, ромашки, календулы. Окажут положительный эффект ванны из чистотела, можжевельника, коры дуба.
Формы вагинита
Заболевание различают по комплексу признаков.
По своей продолжительности вагинит может быть:
- Острый. Длится 1,5–2 месяца.
- Подострый. Это переходная фаза от острой к хронической форме. Характеризуется отеком стенок влагалища, обильными выделениями из половых путей. Меняется цикл и характер менструаций (они могут стать более болезненными). После половых контактов на белье заметны кровянистые выделения. Продолжительность фазы — от 2 до 6 месяцев.
- Хронический. Воспаление возобновляется после непродолжительной ремиссии, потом клинические признаки вновь исчезают. Единственным симптомом можно считать зуд, который усиливается перед менструациями, после половых контактов, занятиях спортом или физических усилиях. Вагинит считается хроническим, если его не удается излечить на протяжении более полугода.
В зависимости от причины, вызвавшей воспаление, вагинит бывет:
- Бактериальный (неспецифический). Его возбудители – условно-патогенные стрептококки, стафилококки, бациллы.
- Трихомонадный. Возникает при заражении возбудителем трихомониаза.
- Микоплазменный. Развивается при атаке внутриклеточного паразита микоплазмы. Эта инфекция передается половым путем.
- Дрожжевой. Причина его возникновения – размножение грибка кандиды, возбудителя молочницы.
- Атрофический. Появляется в период снижения в крови женщины уровня эстрогена. Например, с приходом менопаузы, при нарушении функции яичников или если они удалены.
- Вагинит беременных. Во время вынашивания плода иммунитет женщины ослаблен, ведь ее организм подвергается серьезным нагрузкам. Возникновению вагинита способствует и изменение гормонального фона в организме будущей матери. Поэтому лактобактерии во влагалище ослабевают, а условно-патогенные — успешно развиваются.
- Аллергический. Его провоцируют попавшие на слизистую оболочку влагалища аллергены. В качестве раздражителей могут выступать: смазка презервативов, отдушки в средствах интимной гигиены, местные контрацептивы, вагинальные кольца, тампоны и гигиенические прокладки с ароматизатором, вагинальные свечи. В этом случае вагинит – это реакция на аллергены клеток иммунитета.
По характеру воспаления вагинит бывает:
- Серозный — его развитие сопровождают прозрачные, жидкие выделения;
- Слизистый — из влагалища появляются густые и вязкие выделения. Они непрозрачные, имеют мутновато-серый оттенок;
- Гнойный — Влагалище выделяет мутное слизеобразное содержимое, которое имеет желтый, желто-зеленый цвет. Отделяемое обладает неприятным запахом.
Вагинит может развиться не только у взрослых, но у детей и подростков. Это опасно, ведь ребенок не может понять, что с ним происходит, а иногда просто стесняется пожаловаться на боль и жжение в интимном месте. При отсутствии лечения болезнь переходит в хроническую стадию. У девочек слизистая оболочка влагалища очень тонкая, поэтому при воспалении на ней образуются рубцы, полипы и даже синехии (срастание половых губ). При малейших подозрениях на кольпит у девочки срочно обратитесь к гинекологу.
Лечение атрофического кольпита
В гинекологии методика базируется на регенерации эпителиальной выстилки и предотвращения рецидивов. При кольпите врач назначает локальную и системную заместительную гормонотерапию (ЗГТ) для выработки эстрогена, стабилизации уровня гормонов. Под влиянием эстрогенов клетки эпителия начнут заново обновляться, что улучшит питание слизистой оболочки, предупредит образование микротравм, снизит степень атрофии. Гормональная терапия от атрофического вагинита проводится длительно от 1,5 до 3 лет. Первое облегчение женщина почувствует спустя 3 месяца лечения.
Препараты
Самостоятельное назначение лечения при кольпите опасно для здоровья. После проведенных обследований, врач назначит комплекс подходящих медикаментозных средств, основываясь на истории атрофического вагинита. Кроме терапии гормонами, показано местное лечение (кремы, мази, свечи, вагинальные таблетки), фитогормонотерапия, прием уросептиков, препаратов для системного действия. Последняя группа лекарств для атрофического вагинита направлена на восстановление не только слоев влагалища, но и всего организма в целом. К таким медикаментам относятся:
- Клиогест;
- Анжелик;
- Эстрадиол;
- Тиболон;
- Индивина.
Препараты растительного происхождения
Фитогормонотерапия при старческом кольпите проводится лекарственными сиропами, эликсирами, таблетками и кремами с натуральными компонентами. Прекрасно помогает Клиофит, в состав которого входят только природные ингредиенты: шиповник, боярышник, семена кедра и кориандра, аптечная ромашка, другие компоненты. Цена Клиофита в Москве составляет 168 рублей. Средство при кольпите можно купить в виде эликсира и принимать по схеме: 3 раза в сутки за 15 минут до приема пищи, неделю. Среди других препаратов растительного происхождения для атрофического вагинита выделяют:
- Климадинон;
- Ци-клим;
- Лефем;
- Феминал;
- Бонисан.
Свечи
Применение лекарственных суппозиториев очень хорошо помогает от симптомов атрофического вагинита, действуя местно на воспаленную область влагалища. Свечи от кольпита под названием «Эстриол» дополнены эстрогенным компонентом, снижают зуд, убирают чрезмерную сухость, диспареунию. Препарат при атрофическом вагините вводят интравагинальным способом, также при проблемах с недержанием мочи, болезненным мочеиспусканием, вызванными атрофическими проблемами влагалища. Хорошо зарекомендовали себя следующие свечи при кольпите:
- Овестин;
- Эльвагин;
- Орто-гинест;
- Овипол Клио;
- Эстрокад.
Метилурацил
Препарат производится в форме свечей для введения в прямую кишку, но при кольпите гинекологи рекомендуют вводить во влагалище. Средство для атрофического вагинита ускоряет репарацию (восстановление) шейки матки. Курс лечения при кольпите Метилурацилом составляет от недели до 4 месяцев. Медикамент для атрофического вагинита стимулирует тканевый иммунитет, регенерирует клеточные структуры, заживляет раны, улучшает процесс созревания эритроцитов и лейкоцитов. Перед использованием Метилурацила для лечения кольпита проводят спринцевания содой, настоями трав.
Флуомизин
Препарат Флуомизин с антисептиком в составе, является эффективным средством против старческого кольпита. Вещества в таблетках влияют на патогенную флору: деквалиния хлорид (10 мг), моногидрат лактозы, микрокристаллическая целлюлоза и стеарат магния. Активный компонент ликвидирует грибки кандида и имеет широкий спектр действия против кольпита. Действие основано на снижении активности клеточных ферментов и дальнейшем разрушении микроорганизмов. Флуомизин для атрофического вагинита имеет мало побочных эффектов, выпускается по 6 шт. стоит в аптеке около 700 рублей.
Диета при вагините
На время лечения из питания исключается:
- Алкоголь, который не совместим с приемом лекарственных препаратов и может привести к развитию аллергии.
- Острая, жирная, соленая, копченая и жареная пища, которая увеличивает нагрузку на желудочно-кишечный тракт и организм в целом, замедляя выздоровление. При проведении провокации такой пищей обостряется заболевание.
Следует ограничить сладости шоколадРекомендуемые продукты питания:
- Кисломолочные продукты (кефир, творог, сметана, простокваша, йогурт) улучшают работу желудочно-кишечного тракта и организма в целом.
- Бобовые, печень, грибы, шпинат, орехи — источники витаминов группы В.
- Витамин А и Е содержатся в брокколи, шпинате, кураге, батате, морской капусте.
- Витамином С богаты многие фрукты: смородина, яблоки, цитрусовые и другие.
- Источники цинка — кедровые орехи, овсяная и гречневая крупы, фасоль; магния — орехи и морепродукты; кальция — творог, брынза.
- В мясе, рыбе, яйцах и твороге содержится много белка — строительного материала для всех процессов, происходящих в организме.
- Для улучшения работы ЖКТ необходима клетчатка, которая присутствует во всех свежих овощах и фруктах. Кроме того, она является еще и прекрасным источником витаминов.
При атрофическом вагините
Лечение атрофического вагинита
Способов лечения данного заболевания, при которых не использовались бы медикаментозные препараты, в настоящий момент не существует. Поэтому основным методом лечения атрофического вагинита является применение заместительной эстрогенной терапии препаратами локального или системного действия. Они предназначены для возобновления нормального кислого уровня pH-баланса во влагалище.
Начинать терапию рекомендуется не позднее, чем через 1,5-3 года после прекращения у женщины менструаций.
В лечебных и профилактических целях врачом гинекологом-эндокринологом могут быть назначены мази, свечи, вагинальные суппозитории.
Курс лечения, как правило, составляет от двух до четырех недель.
Диагноз Диагностика атрофии влагалища
Немедленно обратитесь к врачу, если половое сношение болезненно, даже при смазке. Вы также должны увидеть своего врача, если у вас возникли необычные вагинальные кровотечения, выделения, жжение или болезненность.
Некоторые женщины смущены, чтобы поговорить со своим врачом об этой интимной проблеме
Если вы испытываете эти симптомы, важно обратиться за советом к врачу, чтобы избежать возможных осложнений, упомянутых выше
Ваш врач задаст вам вопросы о вашей истории болезни. Они захотят узнать, как давно вы перестали иметь периоды и были ли у вас когда-либо рак. Врач может спросить, какие, если таковые имеются, коммерческие или внебиржевые продукты, которые вы используете. Некоторые парфюмерию, мыло, ванны, дезодоранты, смазки и спермициды могут усугубить чувствительные половые органы.
Ваш врач может направить вас к гинекологу для проведения тестов и физического обследования. Во время тазового экзамена они будут ощущать пальпацию или чувствовать ваши органы малого таза. Врач также рассмотрит ваши внешние гениталии для физических признаков атрофии, таких как:
- бледная, гладкая, блестящая вагинальная подкладка
- потеря эластичности
- редкие лобковые волосы
- гладкие, тонкие внешние гениталии
- растяжение ткани матки
- пролапс органов малого таза (выпуклости в стенках влагалища)
Врач может заказать следующие тесты:
- тазовый экзамен
- тест на вагинальный мазок
- тест на вагинальную кислотность > анализ крови
- анализ мочи
- Тест на мазок — это микроскопическое исследование ткани, которая была очищена от стен влагалища. Он ищет определенные типы клеток и бактерий, которые более распространены при атрофии влагалища.
Для проверки кислотности во влагалище вводится индикаторная полоса бумаги. Ваш врач может также собирать вагинальные выделения для этого теста.
Вас также могут попросить предоставить образцы крови и мочи для лабораторных испытаний и анализа. Эти тесты проверяют несколько факторов, включая уровни эстрогена.
Лечение Лечение атрофии влагалища
Особенности болезни
Атрофическим вагинитом принято называть воспалительный процесс, зарождающийся в слизистой поверхности влагалища. Его развитие связано с естественным старением организма и снижением уровня половых гормонов. Чаще такая проблема диагностируется у женщин, перешагнувших рубеж в 45 лет.
В эпителии влагалища происходит остановка процесса выработки коллагена. При этом стенки становятся дряблыми и обвисают. Наблюдается редуцирование сосудистой сетки. Нарушается работа желез, что приводит к чрезмерной сухости слизистых.
Такие изменения приводят к тому, что ткань влагалища начинает постепенно атрофироваться. Происходят сбои в работе мочевыделительной системы. Такой комплекс изменений в совокупности с сильным воспалительным процессом и носит название постменопаузального вагинита.
По статистике от такого заболевания страдает около 40% женщин. Начало его развития происходит примерно через 6 лет после наступления климакса. В более позднем возрасте число заболевших увеличивается до 70%.
Диагностика возрастного кольпита
Гинекологический осмотр позволяет визуально оценить дегенеративно-воспалительные изменения во влагалище. Степень их выраженности зависит от длительности климакса.
При менопаузе более 5 лет атрофия и воспаление выражены значительнее. Характерно наличие эрозий, язвочек, часто содержащих гнойный налёт. Хорошо просматривается поверхностная новообразованная капиллярная сеть с участками петехиальных кровоизлияний. Легко возникают контактные кровотечения, даже со стороны шейки матки. Типичное явление — опущение и сращение стенок влагалища.
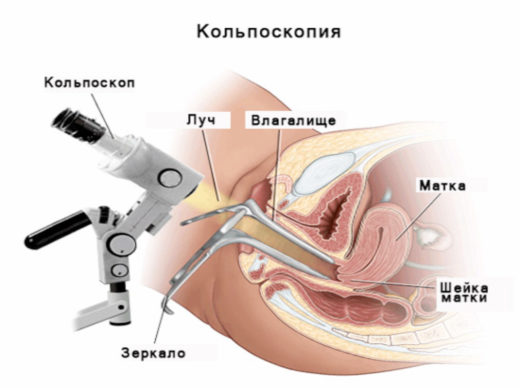
Кольпоскопия позволяет выявить локализацию патологического процесса и характер повреждений, вызванных вагинитом
Другие методы диагностики:
- Цитологическое исследование. В мазке определяется большое количество лейкоцитов, условно патогенных бактерий, отмерших эпителиальных клеток разной степени зрелости. Основная цель обследования — исключить злокачественное перерождение.
- Определение pH влагалищного содержимого (pH-метрия). Коррелирует (взаимосвязано) со степенью эстрогенного дефицита. Чем меньше содержание гормонов в крови, тем более выражен сдвиг pH в щелочную сторону.
- Кольпоскопия (применяется расширенный вариант исследования). Выявляет бледность слизистых оболочек влагалища, наличие поверхностной капиллярной сеточки с очагами петехиальных кровоизлияний. Хорошо просматриваются эрозивно-язвенные и атрофированные участки.
Обязательным является взятие общего и биохимического анализа крови, ПЦР шеечного секрета, общий анализ мочи. Необходимо проводить динамический контроль уровня эстрогенов в крови, особенно при назначении гормональной терапии.
На основе исследования можно оценить состояние эпителиальных тканей шейки матки, влагалища, а также выявить наличие патологических клеток
Дифференциальная диагностика
Возрастной кольпит необходимо отличать от следующих заболеваний:
- инфекций, передающихся половым путём (трихомониаза, хламидиоза и других);
- онкологии репродуктивной сферы.
Для исключения инфекций, передающихся половым путём, используется микробиологический анализ влагалищных выделений (бактериоскопия). Кроме того, этот метод выявляет вирус простого герпеса и папилломы человека.
Атрофический эндометрит у молодых женщин
Каждый месяц в организме женщины происходят одни и те же процессы. Железистый слой в матке увеличивается так, чтобы в случае оплодотворения яйцеклетки эмбрион мог прикрепиться к стенке органа и начать получать питание, необходимое для роста и развития.
Если этого не происходит, наступает менструация — накопленный слой эндометрия отбрасывается за ненадобностью. На этих стадиях главную роль играют половые гормоны — эстроген и прогестерон.
Благодаря сигналам, передаваемым от гипофиза, гонады работают плавно. За передачу информации отвечает гонадотропный гормон. При гормональном сбое или по другим причинам, когда начинается атрофический эндометрит, фертильная функция снижается, эндометрий практически не увеличивается.
Атрофия слизистой матки возникает не только по естественным причинам, но и может быть вызвана многими заболеваниями. Существует группа состояний, при которых эндометрий атрофируется в любом возрасте:
- недоразвитие гонад;
- опухоли гипофиза и гипоталамуса, приводящие к недостаточному развитию матки у девочек;
- недоедание, тяжелый стресс, слишком интенсивные физические упражнения (особенно силовые виды спорта), высокая потеря белка;
- синдром истощения яичников, поэтому выделяется недостаточно эстрогена;
- пониженное содержание эстрогена вследствие гормонального лечения;
- удаление яичников при злокачественных новообразованиях;
- хронический эндометрит на фоне повторных абортов;
- маточные кисты.

Девушка со штангой

Стресс
Атрофия эндометрия также может быть спровоцирована некоторыми препаратами, особенно цитостатиками (противоопухолевые препараты) и лекарствами, назначаемыми при межменструальных кровотечениях. Во втором случае организм пациентки вводят в искусственную менопаузу.
Заболевания, при которых используется подобная тактика:
- тяжелый эндометриоз;
- миома матки;
- раковые процессы в молочных железах;
- планирование гинекологической операции.
Миома матки
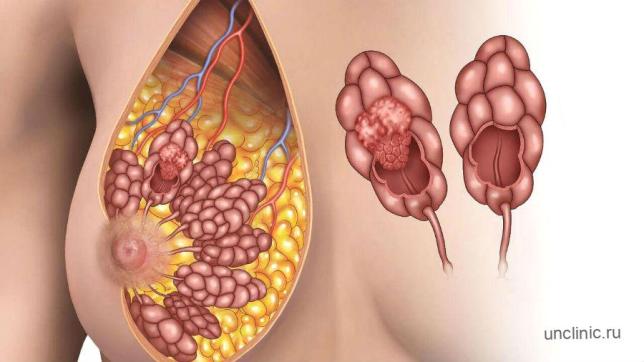
Раковые процессы груди
Список препаратов (европейские рекомендации), вызывающих атрофию:
- Золадекс;
- Диферелин;
- Элигард;
- Люкрин;
- Бусерелин (группа препаратов на основе рилизинг-фактора гонадотропина);
- Визанна (прогестагены);
- Данол (препарат, который ингибирует выработку гонадотропных гормонов).
Когда лечение этими средствами прекращено, гинеколог назначает другие гормональные препараты, восстанавливающие слой эндометрия, если, конечно, у организма недостаточно сил для восстановления.
У пожилых женщин с диагностированным раком яичников или раком молочной железы лечение проводится тамоксифеном (европейские рекомендации). Активный ингредиент ингибирует (подавляет) выработку эстрогена, но довольно часто на фоне приема этого лекарства, напротив, эндометрий начинает расти.
При выполнении микроскопического исследования определяют утолщение базального слоя и атрофического верхнего кистозного эндометрия — это стромальная гиперплазия.
Механизм и причины образования крауроза вульвы
Точные причины развития склерозирующего лишая неизвестны. Есть несколько теорий появления болезни, однако ни одна из них не способна объяснить механизм возникновения и происхождение крауроза. Определенное значение в генезисе патологии играют психогенные факторы, вирусные и инфекционные патологии, нейроэндокринные расстройства и аутоиммунные нарушения. Также специалисты выделяют ряд факторов, которые могут спровоцировать образование склерозирующего лишая:
- несоблюдение правил интимной гигиены;
- частые перегревания;
- ожирение;
- снижение защитных свойств организма;
- эмоциональная лабильность;
- наличие вируса папилломы или герпеса;
- постоянные вульвиты, вульвовагиниты;
- психогенные факторы (частые стрессы, депрессивные состояния, навязчивые страхи);
- аутоиммунные заболевания;
- химические ожоги гениталий (при несоблюдении концентрации лекарственных средств, используемых для спринцевания);
- проведенная овариоэктомия;
- травмы или операции на наружных гениталиях;
- короткий детородный период (наступление климакса после 45 лет свидетельствует о гипофункции яичников);
- гормональные патологии (нарушения функционирования яичников, гипофиза, надпочечников, щитовидки).
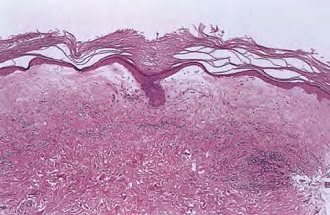
Механизм развития болезни также досконально не изучен. Учитывая характер и последовательность патологических изменений различают три стадии крауроза вульвы:
- Первая стадия заболевания характеризуется нарушением микроциркуляции крови в клетках и тканях гениталий. Выглядят половые органы гиперемированными и отечными.
- Вторая стадия крауроза сопровождается потерей эластичности кожи и слизистых вульвы. Они становятся шероховатыми и сухими, покрываются белесыми чешуйками.
- На третьей стадии склерозирующего лишая слизистые половых органов атрофируются, сморщиваются и замещаются рубцовыми тканями. При этом у пациентки возникают трудности с дефекацией, мочеиспусканием и сексуальными контактами.
Клиническая картина атрофического вагинита
Атрофический вагинит крайне редко никак не беспокоит женщину. У пациентки отмечается ряд симптомов:
- Сухость, жгущая болезненность во влагалище, разной степени интенсивности зуд – это главные симптомы, которые присутствуют более чем у 20% женщин, страдающих от атрофического вагинита. Объясняется это нарушением кровоснабжения сосудов, мышечной ткани, влагалищной слизистой оболочки, а также атрофическими процессами, затрагивающими малые половые губы. Нередко опускаются влагалищные стенки. Усиление зуда иногда сопровождается склеротичными изменениями вульварного кольца, которые в совокупности с атрофией составляют основу заболевания, называемого крауроз вульвы. Для данного состояния характерен стойкий зуд. Симптомы не восприимчивы к различным видам медикаментов, которые содержат половые стероиды.
- Более частые позывы к мочевыделению.
- Атрофический вагинит отличается повышенной ломкостью капилляров слизистой оболочки. Поэтому при любом контакте, в том числе при влагалищном обследовании, часто возникает кровоточивость. При запущенном заболевании кровянистые выделения присутствуют все время.
- Наблюдается складчатость влагалищных стенок, слизистые оболочки истончены.
- Основные симптомы дополняются также тем, что в лобковой области, на больших половых губах наблюдается выпадения волос.

Симптомы атрофического вагинита крайне неприятны
Психоэмоциональные нарушения
По сравнению с исходным уровнем через 20 дней от начала лечения при анкетировании было выявлено, что частота психоэмоциональных нарушений была выше в III группе в 3,57 раза, чем в I группе (р{amp}lt;0,05), и в 1,9 раза — чем во II группе (р{amp}gt;0,05). Через 90 дней частота встречаемости психоэмоциональных нарушений у пациенток I и II групп достоверно снизилась по сравнению с исходными показателями, а также была достоверно ниже, чем в III группе по результатам лечения (р{amp}lt;0,05) (рис. 1).
Безусловно, местное применение МГТ и негормональных препаратов не оказывает непосредственного влияния на общее состояние. Однако, учитывая объективное улучшение состояния влагалища у пациенток I и II групп, можно предположить, что устранение атрофических и воспалительных процессов во влагалище привело к улучшению общего состояния пациенток.
Кроме того, к моменту завершения наблюдения (через 90 дней от начала лечения) у 78,57% пациенток I группы и 100% пациенток II группы отсутствовали жалобы на неприятный запах в области наружных половых органов (изменение по сравнению с частотой встречаемости на исходном уровне было достоверным, р{amp}lt;
Лечение при бактериальном вагините
Прежде чем лечить бактериальный вагинит, необходимо устранить предрасполагающие причинно-следственные факторы развития заболевания, с учётом сопутствующих клинических проявлений у женщины. Лечение вагинита включает следующие терапевтические мероприятия:
- антибактериальные лекарственные препараты при бактериальном вагините;
- физиотерапию;
- общеукрепляющие и иммуностимулирующие фармакологические группы;
- сбалансированное питание с контролем необходимого для организма количества минеральных компонентов и витамин.
При необходимости гинеколог назначает местное лечение бактериального вагинита:
- гормональная коррекция (по показаниям);
- противомикробные средства лечения;
- мазевые аппликации и вагинальные свечи.
Рекомендуемые противомикробные средства для системного применения и вагинальные свечи при вагините:
Неотризол;
Клиндамицин;
Ломексин;
Флуомизин;
Бифидумбактерин.
На сегодняшний день эффективным средством лечения является Метронидазол. При бактериальном вагините, этот лекарственный препарат популярен среди женщин, так как является недорогим фармакологическим средством лечения, обладающим противомикробным и противопротозойным действием.