Рецидивирующий неспецифический бактериальный вагиноз
Содержание:
- Симптомы и признаки
- Осложнения при бактериальном вагинозе
- Методы диагностики
- Симптомы бактериального вагиноза
- Возможные осложнения
- Лечение
- Лечение
- Профилактика
- Лечение бактериального вагиноза
- Диагностика
- Патогенез[править | править код]
- Терапия бактериального вагиноза
- Причины бактериального вагиноза
- Профилактика бактериального вагиноза
- Дисбактериоз влагалища: симптомы
- 2 Симптомы и осложнения
Симптомы и признаки
Бактериальный вагиноз не всегда сопровождается симптомами (он может протекать бессимптомно в 50% случаев), но обычно о его наличии свидетельствуют обильные серовато-белые, довольно жидкие и неприятно пахнущие выделения из влагалища.
Некоторые женщины, страдающие вагинозом, сравнивают неприятный запах выделений с запахом рыбы и сообщают об этом, особенно после полового акта, использования мыла или менструации. Эта дурно пахнущая лейкорея обусловлена выработкой некоторыми микробами определенных веществ, полученных в результате разложения аминокислот, называемых ароматическими аминами (путресцин, кадаверин, тирамин).
В некоторых случаях о наличии заболевания может сигнализировать:
- зуд в интимном месте;
- жжение при мочеиспускании;
- боль при половом акте.
Осложнения при бактериальном вагинозе
Большинство женщин могут вылечить бактериальный вагиноз без каких-либо осложнений. Однако существует небольшой риск осложнений, если болезнь не лечить.
Есть свидетельства того, что при отсутствии лечения бактериальный вагиноз, вызывающий симптомы во время беременности, может повысить риск развития осложнений, связанных с беременностью, особенно если в прошлом у вас уже были подобные осложнения.
Осложнения при беременности, которые могут возникнуть вследствие бактериального вагиноза, включают в себя:
- преждевременные роды — когда ребенок рождается раньше 37-й недели беременности;
- выкидыш — потеря плода в течение первых 23-х недель;
- преждевременный разрыв плодного пузыря — пузыря с жидкостью, в котором развивается плод;
- хориоамнионит — заражение оболочек хориона и амниона (оболочек, из которых состоит плодный пузырь) и амниотической жидкости (жидкости, окружающей плод);
- послеродовый эндометрит — заражение и воспаление тканей матки после родов.
Если вы беременны и у вас появились симптомы вагиноза, как можно скорее обратитесь к гинекологу. Хотя риск развития осложнений невелик, лечение поможет еще больше его снизить. Если бактериальный вагиноз не вызвал никаких симптомов, нет оснований полагать, что он увеличит риск развития осложнений при беременности. Поэтому если вы беременны и у вас обнаружили нарушение влагалищной микрофлоры, но он это никак не проявляется клинически, вам могут порекомендовать воздержаться от лечения.
Есть свидетельства того, что вагиноз может увеличить риск ИППП, например, хламидиоза. Возможно это происходит потому, что изменение числа бактерий в влагалище снижает вашу защиту от инфекции.
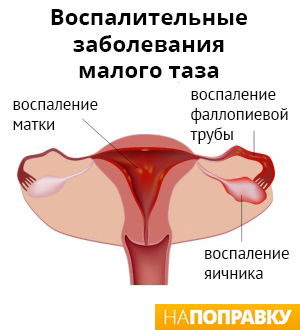 Есть основания полагать, что бактериальный вагиноз может повысить риск развития воспалительного заболевания органов малого таза (ВЗОМТ). ВЗОМТ заключается в заражении и воспаленииверхней части женских половых путей, включая матку, фаллопиевы трубы и яичники.
Есть основания полагать, что бактериальный вагиноз может повысить риск развития воспалительного заболевания органов малого таза (ВЗОМТ). ВЗОМТ заключается в заражении и воспаленииверхней части женских половых путей, включая матку, фаллопиевы трубы и яичники.
Симптомы ВЗОМТ включают в себя:
- боль в области таза или внизу живота;
- неприятные ощущения или боль глубоко в области таза при половом акте;
- кровотечение между месячными и после секса.
При ранней постановке диагноза ВЗОМТ, как правило, можно успешно вылечить курсом антибиотиков. Однако примерно каждая пятая женщина, перенесшая это заболевание, станет бесплодной из-за сильного рубцевания фаллопиевых труб.
Если вы обнаружите какие-либо симптомы ВЗОМТ, обратитесь к гинекологу. Откладывание лечения или повторное возникновение ВЗОМТ могут повысить риск бесплодия.
Методы диагностики
- 1Жалобы, с которыми женщина впервые обратилась к доктору. Чаще всего — отделяемое из половых путей, более обильные, чем в норме, с характерным «рыбным» запахом.
- 2При осмотре в зеркалах цвет слизистой не изменен, обычного розового цвета. Единственным настораживающим симптомом являются обильные выделения, равномерно покрывающие все своды влагалища, с возможным вовлечением шейки матки. При кольпоскопии редко могут обнаруживаться дистрофические изменения слизистой шейки.
7.1. Аминный тест
Элементарная проба, достоверно доказывающая наличие патологического роста факультативной флоры во влагалище. Принцип пробы основан на обнаружении аминных продуктов жизнедеятельности микробов, образующихся в процессе жизнедеятельности микробов-оппортунистов.
Суть пробы состоит в добавлении щелочного раствора (10% раствора гидроокиси калия) в соотношении 1:1. При положительном результате усиливается характерный «рыбный» запах. Этот метод доступен, экономичен и достоверен.
7.2. Лабораторная диагностика
Материалом для оценки состояния флоры влагалища служат мазок из заднего свода и шейки матки. Наиболее распространённым, экономичным и доступным является бактериоскопический метод.
В последние годы ведется активный поиск более специфических маркеров дисбиоза. К примеру, в 1992 году был впервые найден во влагалищном содержимом, а в 1996 году описан представитель факультативной флоры Atopobium vaginae.
В 2006 году австралийские ученые доказали, что данный микроорганизм является высокочувствительным маркером бактериального вагиноза.
7.2.1. Бактериоскопия
Для баквагиноза характерна III-IV степень чистоты влагалища. Одним из ведущих признаков дисбиоза влагалища является выявление «ключевых клеток».
Это слущенные эпителиальные клетки слизистой, по краю которых адгезированы грамвариабельные бактерии, палочки и кокки. Эти бактерии придают клеткам неясность очертаний и зернистый вид, что отчетливо видно при микроскопии.
Рисунок 1 — Ключевые клетки в мазке из влагалища при баквагинозе
При микроскопии мазка можно оценить количество лейкоцитов. При дисбиозе их количество будет в пределах нормы, а повышение их уровня говорит о воспалительном процессе.
При бактериоскопии можно оценить кислотность влагалищной среды. При отсутствии патологического роста факультативной флоры рН влагалища варьирует в границах 3,8 -4,5. Ощелачивание среды с показателями рН более 4,5 подтверждает дисбиотическое состояние.
7.2.2. Бактериологическое исследование
Это посев отделяемого из влагалища, полученного при заборе мазка, на питательную среду. Более сложное, трудоемкое и длительное исследование. При этом высока вероятность обнаружения условно-патогенных бактерий, а также можно сразу оценить чувствительность микроорганизмов к антибактериальным средствам.
Если при бактериоскопии есть вероятность субъективной оценки количественного и качественного состава флоры, то при бактериологии такое не возможно.
При выполнении бакпосева необходимо помнить, что материал берется в асептических условиях (то есть, стерильным инструментом в стерильную пробирку с питательной средой). При нарушении этого условия исследование считается недействительным, а результат неверным.
В силу своей трудоемкости, высоких требований к условиям исследования бакпосев отделяемого из влагалища выполняют редко.
7.2.3. ПЦР-диагностика
Наиболее популярным видом ПЦР-диагностики является тест-система «Фемофлор». С ее помощью можно анализировать не только видовой, но количественный состав флоры влагалища. Это, в свою очередь, позволяет назначить адекватную этиотропную терапию.
Можно выделить критерии, подтверждающие диагноз бактериального вагиноза:
- 1Наличие гомогенных сероватых выделений из половых путей с характерным «рыбным» запахом;
- 2Повышение уровня рН влагалищной среды (выше 4,5);
- 3Положительный аминный тест с 10% раствором КОН;
- 4Наличие ключевых клеток при микроскопии мазка на флору.
Симптомы бактериального вагиноза
Бактериальный вагиноз у женщин является патологическим состоянием без развития воспалительной реакции. Основной клинический признак нарушения нормальной микрофлоры влагалища – выделения, которые характеризуются наличием нескольких отличительных особенностей:
- Объем выделений небольшой, он меньше в сравнении с развитием инфекционного воспалительного процесса.
- Появление выделений не сопровождается субъективными изменениями ощущений, нет боли, зуда.
- Выделения имеют белый цвет с серым оттенком. Появление зеленого или желтого окрашивания указывает на начавшуюся воспалительную реакцию.
- У выделений нет определенной цикличности, из появление не связано с менструальным циклом.
- Выделения имеют неприятный «рыбный» запах, выраженность которого зависит от степени нарушения нормальной микрофлоры.
Появление болевых ощущений внизу живота, зуда в области вульвы, изменение цвета и объема выделений, а также нарушение менструального цикла указывает на возможное развитие патологического воспалительного процесса.
Возможные осложнения
Если лечение начато слишком поздно или проводится неправильно, повышается вероятность развития опасных осложнений. Последствия такой проблемы могут быть следующими:
- Маточные кровотечения.
- Хорионамнионит.
- Эндометрит.
- У будущих мам повышается риск разрыва плодной оболочки во время родоразрешения.
- Частый рецидив заболеваний мочевыделительной и репродуктивной системы. Результатом этому может стать появление необратимого бесплодия.
- Повышение вероятности осложнений во время оперативного вмешательства в органы малого таза.
- Заболевание чревато опасными осложнениями в форме уретрита и прочих заболеваний мочеполовой системы. Патогенная микрофлора может легко проникать в мочеиспускательный канал и подниматься выше.
Если вагиноз у женщин спровоцирован размножением бактерий, которые могут передаваться половым путем, то велика вероятность заражения сексуального партнера. Отсутствие адекватного лечения в этой ситуации грозит мужчине простатитом, аденомой простаты, а также другими заболеваниями, провоцирующими острый воспалительный процесс. Итогом этому становятся проблемы с потенцией и бесплодие.
Лечение
Лечение бактериального вагиноза проводит врач-гинеколог, при необходимости пациентку дополнительно наблюдают эндокринолог и гастроэнтеролог. Госпитализация при данном заболевании не требуется, так как оно не нарушает самочувствия женщины, не угрожает ее жизни и не заразно для окружающих. Терапия направлена на санацию влагалища от условно-патогенной микрофлоры, заселение его лактобактериями и коррекцию провоцирующих факторов болезни. Острый бактериальный вагиноз рецидивирует у 35-50% женщин в первые полгода после одноэтапного лечения, поэтому его необходимо проводить ступенчато, соблюдая сроки каждого этапа.
Первоначально женщине назначаются антибиотики: они губительно влияют на неспецифические бактерии и очищают от них слизистую влагалища. Препаратами выбора становятся Метронидазол, Тинидазол, Клиндамицин, так как они активны в отношении анаэробов. Предпочтительнее местное применение антибиотиков, чтобы избежать системных побочных эффектов, но в ряде случаев гинеколог вынужден прибегать к таблетированным формам. Схема лечения подбирается индивидуально:
- Метронидазол в виде 0,75% геля 1 раз в сутки вводят во влагалище 5 дней;
- крем с 2%-м содержанием Клиндамицина вводят во влагалище 1 раз в сутки 7 дней;
- Тинидазол 2,0 в виде таблеток принимают внутрь 1 раз сутки 3 дня;
- свечи с Клиндамицином 100 мг вводят во влагалище 1 раз в сутки 3 дня;
- Метронидазол 2,0 таблетки принимают внутрь однократно.
У беременных, страдающих бактериальным вагинозом, применение антибиотиков возможно начиная со второго триместра. Назначают их в виде таблеток, курс лечения длится не более 7-ми дней.
На время антибактериальной терапии и сутки после ее окончания необходимо исключить прием алкоголя даже в минимальных дозах. Препараты нарушают метаболизм этилового спирта в организме, из-за чего происходит накопление токсичных метаболитов и развивается тяжелая интоксикация. По своему течению она напоминает тяжелое похмелье: женщина испытывает выраженную слабость, трясутся конечности, повышается артериальное давление, возникает сильная пульсирующая головная боль, развивается мучительная тошнота и рвота.
Крем Клиндамицин содержит в своем составе жир, поэтому может повредить презерватив или латексную противозачаточную мембрану. Все местные формы препаратов вводятся непосредственно перед сном для предотвращения стекания их по стенкам влагалища.
При непереносимости антибиотиков или наличия противопоказаний к их использованию, первый этап лечения проводится местными антисептиками:
- Гексикон по 1 свече вводят 2 раза в сутки 7-10 дней;
- Мирамистином в виде раствора орошают влагалище 1 раз в сутки 7 дней.
Препараты, применяемые на втором этапе лечения, содержат лактобактерии и создают благоприятные условия для восстановления микрофлоры влагалища. Их применяют через 2-3 дня после завершения антибактериальной терапии:
- Ацилакт по 1 свече 2 раза в день вводят во влагалище 5-10 дней;
- Бифилиз по 5 доз принимают внутрь 2 раза в день 5-10 дней.
Лактобактерии, которые составляют до 98% биоценоза интимной зоны, могут нормально существовать только при определенных условиях, например при рН от 3,8 до 4,5. Для того, чтобы поддерживать этот уровень рН, необходимо использовать средства с молочной кислотой.
Среди средств этой группы выделяется Биофам. Он содержит в своем составе молочную кислоту, которая поддерживает необходимые условия для существования лактобактерий, и гликоген – для их успешного питания и размножения. Важнейшим компонентом Биофам является также тимьяновое масло, которое за счет содержания в своем составе тимола и карвакрола, обладает выраженным антисептическим действием к 120 штаммам микроорганизмов, в том числе и Candida. Тимьяновое масло не дает патогенной микрофлоре адгезироваться на поверхности эпителия влагалища и создавать биопленки, что снижает вероятность рецидива бактериального вагиноза.
Противогрибковые свечи, как правило, не назначаются. Необходимость в них возникает, если к условно-патогенной микрофлоре присоединяется кандидоз – грибковая инфекция. В этом случае назначают суппозитории Клотримазол 1 раз в день интравагинально в течение 6 суток.
Самостоятельное лечение в домашних условиях проводить не рекомендуется, так как неправильно подобранная доза препарата или продолжительность курса приводят к выработке у бактерий устойчивости. В дальнейшем вылечить такую инфекцию будет крайне сложно и возникнет высокий риск ее хронического течения. Чем лечить бактериальный вагиноз в каждом конкретном случае лучше всего определит только специалист – врач-гинеколог.
Лечение
Терапия БВ должна быть двухэтапной. На первом этапе используются антимикробные препараты, на втором — препараты для восстановления нормальной флоры влагалища.
В соответствии с мировыми и российскими рекомендациями, для лечения БВ могут использоваться
- препараты 5-нитроимидазолового ряда (метронидазол, орнидазол, секнидазол и др.) вагинально или перорально.
- клиндамицин (вагинально или перорально).
- антисептики (хлоргексидин) вагинально.
Вне зависимости от используемой схемы лечения рецидивы развиваются примерно у 50% пациенток.
Другие препараты (в том числе, содержащие лиофилизированные лактобактерии) не имеют доказанной эффективности, а потому не входят в основные рекомендации и руководства по лечению бактериального вагиноза.
Более перспективным направлением лечения являются вагинальные пребиотики, стимулирующие рост вагинальной лактофлоры, которые не содержат чужеродной лактофлоры, а наоборот способствуют росту собственной лактофлоры определенной женщины. Всё большую популярность набирают препараты, содержащие молочную кислоту.
Профилактика
Для предотвращения вагиноза и дисбаланса во влагалищной бактериальной флоре важно следовать нескольким простым советам. Прежде всего, важно позаботиться о интимной гигиене
Интимное моющее средство должно быть подобрано таким образом, чтобы не повредить кислотно-щелочной баланс (уровень рН) влагалища. Также, следует избегать слишком частого мытья влагалища, вагинального очищения, спреев для интимной гигиены и чрезмерно агрессивных или парфюмированных мыл.
Дополнительно, при мытье интимных мест рекомендуется выполнять движение, начиная от вульвы к заднему проходу, а не наоборот; таким образом, предотвращается распространение фекальных бактерий из анальной области во влагалище. После завершения интимных гигиенических процедур хорошо и аккуратно высушите область. Наконец, еще один важный совет — избегайте ношения синтетического и слишком узкого нижнего белья.
Что касается диеты, в дополнение к общим правилам правильного питания, полезно ограничить потребление сахара.
Лечение бактериального вагиноза
Пациентам в обязательном порядке назначают:
- Молочную кислоту с целью коррекции уровня pH во влагалище;
- Корректоры иммунитета (на фоне сниженного защитной реакции организма может развиться воспалительный процесс, который нужно заранее предотвратить);
- При жалобах пациентки на зуд и жжение слизистой половых органов применяют анестетики;
- Для профилактики и лечения дисбактериоза применяют Лактобактерин, Бифидумбактерин, Ацилакт, Бификол или влагалищные капсулы Вагилак.
Врачи-гинекологи рекомендуют применять схемы лечения вагиноза небеременным пациенткам:
- 2 раза в день курсом в одну неделю принимать таблетки метронидазол 500 мг;
- Или использовать свечи с содержанием метронидазола 0,75% вагинально 2 раза в день курсом 5 дней;
- Или применять вагинальный крем с содержанием клиндамицина 2% 1 раз в день на ночь курсом 7 дней;
- Или однократно обоим половым партнерам таблетку метронидазола 2 грамма или 300 мг клиндамицина.
Диагностика
Диагноз бактериального вагиноза устанавливается на основании данных клинических и специальных лабораторных методов исследования. «Золотым диагностическим стандартом», предложенным R. Amsel являются:
- Выделения из влагалища гомогенной консистенции, серо-белой окраски с неприятным запахом.
- Отделяемое из влагалища имеет рН более 4,5.
- Наличие положительного аминного теста.
- Наличие в мазках отделяемого из влагалища «ключевых» (покрытых грамвариабельной флорой) клеток.
Диагноз устанавливается даже при наличии 3-х из 4-х вышеописанных критериев.
Тест рН-метрии малоспецифичен, но высокочувствителен (80 — 98%).
Аминный тест высокоспецифичен (87 — 97%), его чувствительность находится в пределах 34 — 79%. Суть аминного теста заключается в усилении или появлении «рыбного» запаха при смешивании в равных пропорциях влагалищного выделения и гидроокиси калия. Специфичный запах говорит о наличии летучих аминов: кадаверина, тирамина, фенетиламина, гистамина, путресцина и изобутиламина, являющихся продуктами метаболизма строгих анаэробных бактерий.
В 70 — 90% случаев при бактериоскопии влагалищного отделяемого обнаруживаются «ключевые» клетки (вагинальные эпителиоциты, покрытые грамовариабельными палочками и/или коккобациллами). Высокой чувствительности и специфичности методика достигается при окраске мазков по Граму.
Характерными признаками заболевания являются:
- Наличие в мазках большого количества вагинальных эпителиоцитов.
- Наличие в мазках большого количества «ключевых» клеток.
- Полное отсутствие или резкое снижение лактобактерий.
- Наличие в мазках большого количества грамнегативных и/или грамвариабельных палочек, и/или коккобацилл (Gardnerella vaginalis, Fusobacterium spp, Bacteroides spp.), а также вирионоподобных грамвариабельных палочек (Mobiluncus spp).
- Редкое присутствие или полное отсутствие полинуклеарных лейкоцитов.
Общая микробная обсемененность оценивается по 4-х бальной системе:
- «+» — минимальное (до 10) количество микробных клеток в одном поле зрения.
- «++» — умеренное (от 11до 100) количество микробных клеток в одном поле зрения.
- «+++» — большое (от 100до 1000) количество микробных клеток в одном поле зрения.
- «++++» — массивное (более 1000) количество микробных клеток в одном поле зрения.
Правильность предварительного диагноза подтверждается бактериологическим исследованием, являющимся наиболее достоверным этапом в диагностике бактериального вагиноза. Данная методика используется так же для мониторинга эффективности противомикробной терапии. Культуральное исследование на Gardnerella vaginalis ввиду неспецифичности для бактериального вагиноза проводить не рекомендуется.
Рис. 6 и 7. Микроскопия мазка. Окраска по Граму. «Ключевые» клетки (зрелые клетки влагалищного эпителия, покрытые грамовариабельгыми бактериями).
Рис. 8 и 9. Микроскопия мазка. Окраска по Граму. «Ключевые» клетки, на поверхности которых находится огромное количество бактерий Гарднерелл.
Патогенез[править | править код]
Патогенез бактериального вагиноза достаточно сложен. Ключевым моментом является нарушение баланса вагинальной микрофлоры под влиянием эндо- и/или экзогенных факторов, в результате чего происходит снижение плотности обсеменённости слизистой влагалища лактобактериями, которые замещаются анаэробной и факультативно-анаэробной флорой. Анаэробы продуцируют летучие жирные кислоты и аминокислоты, которые расщепляются до летучих аминов, в результате чего появляется неприятный запах выделений у пациенток с бактериальным вагинозом
Важно отметить, что при бактериальном вагинозе не наблюдается воспалительной реакции организма (нет повышения количества лейкоцитов). Важным фактором, приводящим к персистенции и рецидивированию бактериального вагиноза, является формирование биоплёнки на поверхности эпителия влагалища
Биоплёнка препятствует самостоятельному восстановлению микрофлоры влагалища; более того, показано, что у женщин с рецидивирующим бактериальноым вагинозом биоплёнка сохраняется и после лечения и элиминации клинических проявлений заболевания.
Следует отметить, что c развитием бактериального вагиноза могут быть ассоциированы более 200 видов микроорганизмов, в связи с чем выявление всех возможных бактерий не представляется возможным. Более того, в ряде исследований показано, что видовой состав микрофлоры уникален у каждой пациентки с бактериальным вагинозом. Однако наиболее распространённым маркерным микроорганизмом является Gardnerella vaginalis, выявляемая у 95-100% пациенток с бактериальным вагинозом. Gardnerella vaginalis не только самый распространённый, но и самый патогенный микроорганизм из всех БВ-ассоциированных ввиду возможности образования биоплёнки, способности к адгезии, продукции цитотоксинов (в т.ч. вагинолизина).
Терапия бактериального вагиноза
Основные лекарственные препараты, используемые для осуществления терапии бактериального вагиноза: МетронидазолМетрогилТрихополФлагилтошнотаКлиндамицинМетрогил Плюсмолочницы
- Таблетки Метронидазол (Флагил, Клион и другие) по двести пятьдесят миллиграмм дважды в день в течение семи – десяти дней.
- Вагинальный гель Метрогил: по одному аппликатору дважды в день в течение пяти дней. В данном случае гель Метрогил можно заменить и вагинальными таблетками Трихопол: одну таблетку пятьсот миллиграмм необходимо смочить в теплой воде, после чего ввести во влагалище перед отходом ко сну в течение семи – десяти дней.
пробиотиков
- Линекс – выпускается в форме капсул, которые следует принимать внутрь после приема пищи по две капсулы трижды в день.
- Бифидумбактерин, Лактобактерин следует вводить во влагалище в количестве одной свечи перед отходом ко сну. Курс терапии составляет десять дней.
- Гинофлор — вагинальные таблетки.
Причины бактериального вагиноза
бактериальный вагиноз
Бактериальный вагиноз развивается на фоне:
- Сниженного иммунитета;
- Изменений в гормональном фоне (в период беременности, подросткового созревания, предклимактерическом периоде);
- При нарушении менструального цикла;
- После или на фоне приема гормональных оральных контрацептивов;
- После лечения антибактериальными препаратами;
- В результате прохождения лучевой терапии, воздействия на организм радиоактивны веществ;
- При воспалительных и инфекционных заболеваниях органов малого таза;
- При длительном ношении внутриматочной спирали;
- На фоне увеличения кисты влагалища.
Профилактика бактериального вагиноза
Поскольку анаэробный вагиноз полностью не изучен, конкретных профилактических мероприятий не может предоставить ни один доктор. Для предупреждения возникновения дисбактериоза влагалища женщине нужно соблюдать общие правила профилактики инфекционных патологий половой системы. К ним относятся:
- Грамотная интимная гигиена (регулярно подмываться, не спринцеваться без назначения врача);
- Своевременно диагностировать и лечить воспалительные процессы мочеполовой системы и венерические заболевания;
- Избегать переохлаждений (не сидеть на бетонных конструкциях, мокром песке);
- В случае назначения лекарственных препаратов (к примеру, при лечении болезней мочеполовой системы) соблюдать схему приема препарата и не прекращать терапию самостоятельно.
Кроме того, женщине следует избегать случайных сексуальных контактов и пользоваться противозачаточными средствами
Также при профилактике бактериального вагиноза важно уделить внимание образу жизни: полноценное питание (не постоянные диеты) обеспечит организму равномерное поступление питательных микроэлементов и витаминов, а занятия физическими упражнениями помогут укрепить иммунитет
Бактериальный вагиноз хорошо поддается терапевтическому воздействию и не опасен для женского организма. Однако игнорировать проявления болезни не стоит, поскольку любой патологический процесс в половой системе в запущенной форме снижает репродуктивную функцию. При возникновении первых проявлений бактериального вагиноза обращайтесь к специалистам частной клиники «название», которые с учетом причин и тяжести болезни назначать индивидуальный курс терапевтического воздействия.
Дисбактериоз влагалища: симптомы
Влагалищные выделения при начальной стадии вагиноза мало отличаются от выделений здоровых женщин (они также однородны по цвету и консистенции, не обильны), однако имеют характерный запах.

Особенностью бактерий вида Gardnerella vaginalis является образование ими летучих аминов, которые имеют запах, очень напоминающий рыбный. Соответственно, такой же запах будет свойственен и выделениям женщин с дисбактериозом влагалища. Так как щелочная среда рН-баланса мужской спермы повышает образование летучих аминов, при незащищенном половом контакте этот запах усилится. Таким образом, бактериальный вагиноз, симптомы которого сводятся к одному только запаху, возможно заподозрить самостоятельно.
Известны случаи и запущенного вагиноза, который называют дисбактериозом тяжелой степени (хроническим). В этом случае симптомы не ограничиваются только запахом.
Так, среди симптомов наблюдаются:
- изменения характера выделений и их количества до и после менструального цикла и половых контактов
- раздражения и воспаления кожи в районе бедер, ягодиц, анального отверстия и области половых губ
- боль, зуд и жжение при мочеиспускании и половых контактах
Важно! Проявления симптомов дисбактериоза у каждой пациентки индивидуальны.
Если вы подозреваете, что у вас вагиноз, лечение следует начинать как можно раньше. Запишитесь на консультацию к специалистам нашей клиники и пройдите тщательную диагностику. Помните, если заболевание перейдет в ранг хронических, справиться с ним будет гораздо сложнее!
Записаться на приём
Воспалительный процесс у мужчин под действием Gardnerella vaginalis развиться не может, так как эти бактерии не представляют для них опасности. При этом условно-патогенные микроорганизмы могут как образоваться в мужском организме самостоятельно, так и передаться от партнерши во время полового акта без применения контрацепции. В то же время, мужчина способен передать их женщине.
Мужчины с нарушенной микрофлорой жалуются на частые позывы и болезненные симптомы при мочеиспускании, воспаления в мочеиспускательном канале и на коже мужского полового члена. Однако эти симптомы являются признаками иных воспалительных заболеваний (уретрита, баланопостита и т. д.), вызванных другой микрофлорой.
Бактериальный вагиноз при беременности выявляется реже, чем среди небеременных женщин. Причиной этого является увеличение количества лактобацилл в микрофлоре влагалища будущей матери. В то же время изменения гормональной регуляции у беременных женщин могут вызвать нестабильность рН-баланса, что чревато увеличением количества патогенных микробов и дисбактериозом. Если это заболевание возникает, оно требует срочной коррекции нарушений флоры, так как условно-патогенные микрорганизмы могут с легкостью проникать в околоплодные воды, вызывать инфицирование вод, плаценты, плода, в плоть до угрозы прерывания беременности.
2 Симптомы и осложнения
Основные симптомы гарднереллеза не специфичны, что мешает своевременно выявить заболевание и начать лечение. У женщин появляются обильные вагинальные выделения со специфическим запахом, напоминающим рыбный. У мужчин такая картина складывается, когда развиваются осложнения. Хотя определенный дискомфорт при половом акте, резь и жжение могут возникать и на начальной стадии заболевания. Именно они обычно и заставляет мужчин обращаться к врачу.
Если у женщин осложнения патологии приводят в основном к хроническим воспалениям и риску преждевременных родов, то у мужчины выше вероятность бесплодия. К числу возможных осложнений относятся:
- 1. Торпидный уретрит, проявляется резями и мочеиспускания, зудом, который иногда становится просто нестерпимым. Бывает также учащение позывов к мочеиспусканию, покраснение внешнего отверстия уретры, появление слизистых или даже гнойных выделений. Отделяемое обладает неприятным запахом. Основные симптомы при торпидном и хроническом уретрите очень похожи.
- 2. Баланопостит, или баланит. Это воспалительное , крайней плоти. Его основные признаки — покраснение соответствующих зон, появление эрозий с гнойным отделяемым. Патология сопровождается неприятным запахом и отечностью.
- 3. Цистит. Из всех типов осложнений встречается реже всего, но полностью сбрасывать его со счетов не стоит. Он проявляется ложными позывами к мочеиспусканию, резями и жжением, ощущением того, что мочевой пузырь опорожняется не полностью.
При отсутствии своевременного лечения инфекция распространяется на ближайшие ткани — простату и . Если патогенные микробы попадут выше, то развивается пиелонефрит, который сопровождается повышением температуры, лихорадкой и ознобом, болями в области поясницы. В самых запущенных случаях гарднереллез приводит к развитию сепсиса и даже гнойных абсцессов, так что запускать заболевание нельзя ни в коем случае.
У половых партнеров появляются схожие симптомы — зуд, жжение, дурно пахнущие выделения. После секса проявления усиливаются. Иногда они могут возникать и в состоянии покоя. При наличии таких признаков обследование должны пройти оба партнера.












