Кифоз шейермана — мау
Содержание:
- Причины и факторы риска
- Лечение болезни Шейермана – Мау: современный подход к лечению и коррекции деформации позвоночника
- Механизм развития
- Характеристика заболевания
- Проявления кифоза
- 1 Что такое болезнь Шейермана-Мау: общие сведения
- Причины болезни и факторы развития
- Диагностика заболевания
- Как лечить болезнь спины Шейермана-Мау? ↑
- Лечение
- О профилактике
- Показания к операции
- Этапы развития болезни Шейермана-Мау
- Диагностика
Причины и факторы риска
Точной этиологии, которая провоцирует развитие заболевания, не установлено. Клиницисты выделяют триггерные факторы, под действием которых возникают нарушения в позвонках и может появиться юношеский кифоз. К таким относятся:
- Генетика – наблюдается отягощенная наследственность по нарушению осанки, из-за которой может возникнуть патология Шейермана-Мау.
- Остеопороз – это разрушение костной ткани, которое может появиться в раннем возрасте. При таком условии часто появляется юношеский кифоз в грудном отделе.
- Остеохондроз – иногда повреждаются не сами позвонки, а суставные диски. Это провоцирует ряд патологических изменений, под действием которых разрушается костная ткань. Подробнее про остеохондроз→
- Травмы позвонков – особо опасны компрессионные переломы. Это резкое вертикальное сдавливание, в результате чего костный элемент разрушается, позднее срастается уже в неправильной позиции.
- Трофические расстройства – из-за нарушений кровообращения ткани позвоночника становятся хрупкими, теряют эластичность. В результате при повреждениях или под нагрузкой появляется кифоз Шейермана-Мау.
- Гормональные сбои – одной из предполагаемых причин появления юношеского кифоза является переходный возраст, во время которого наблюдается неравномерный рост скелета и мышечной массы. Кости могут вырасти, но не набрать прочности.
- Отравления – на первом месте стоит курение и алкоголь. Никотин и спиртное могут спровоцировать множество болезней, одной из которых является патология Шейермана-Мау.
- Ожирение – избыточный вес негативно сказывается на опорно-двигательном аппарате, который носит на себе массу всего тела. Юношеский кифоз позвоночника – частое явление при таком состоянии.
- Мышечные спазмы – если мышцы, корректирующие осанку, находятся в длительном сокращении, это провоцирует ряд нарушений в позвоночнике. Синдром Шейермана-Мау появляется из-за кифоза в среднем и нижнем отделах спины.
- Склероз замыкательных пластинок – это костное утолщение по краям тел позвонков. Иногда такая патология идет «в букете» с юношеским горбом.
Для развития синдрома нужно, чтобы причинное условие воздействовало длительное время. Это способствует формированию патологических изменений, из-за которых деформируется костная ткань
Поэтому очень важно начать лечить заболевание Мау на ранних стадиях, пока геометрия твердых тканей сильно не нарушена, а часть повреждений еще обратима
Дополнительные факторы риска, которые могут спровоцировать болезнь Шейермана:
- недоношенность, ранний родовой процесс;
- родовые травмы;
- длительные уроки с согнутой спиной;
- повреждения спины на физкультуре или во время домашней работы;
- раннее ожирение;
- акселерация;
- курение и алкоголь в раннем возрасте.
Лечение болезни Шейермана – Мау: современный подход к лечению и коррекции деформации позвоночника
Главное в лечении – регулярные занятия лечебной физкультурой. Упражнения подбираются индивидуально для каждого пациента.
Обязательно проводится медикаментозная профилактика и коррекция остеопенического синдрома. С этой целью применяют препараты кальция, препараты с мембраностабилизирующим и антиоксидантным действием. Лекарственная терапия позволяет уменьшить степень выраженности деформации позвоночника у детей, имеющих наследственную предрасположенность, сохранить физиологическую осанку на самых ранних этапах у детей из группы риска. А это значит – избежать хирургического лечения и инвалидизации.
Ортопедическая коррекция заключается в ношении специального ортопедического корсета, корректирующего осанку и перераспределяющего нагрузку на мышцы и позвоночник.
Также используют массаж, курсы аппаратной физиотерапии.
Хирургическое лечение требуется лицам с выраженным болевым синдромом, не поддающимся консервативной терапии, с тяжелыми неврологическими нарушениями и т.д. При ранней диагностике и рациональном подходе необходимость хирургического лечения возникает сравнительно редко.
Механизм развития
В подростковом возрасте вследствие интенсивного роста кости и мышцы не успевают окрепнуть. Это может привести к различным патологиям, которым особенно подвержен позвоночник. Ребенок начинает сутулиться, так как слабые мышцы не в состоянии поддерживать спину в правильном положении.
Позвоночник человека имеет изогнутую форму в виде буквы S. Четыре физиологических изгиба превращают его в пружину, благодаря которой он может выдерживать статические и динамические нагрузки без вреда для мозга. Это изгиб поясничного и шейного отдела вперед, а грудного и крестцового – назад. В норме они составляют от 20 до 40 градусов. Это обеспечивается особым строением позвоночника. Множество отдельных позвонков соединены между собой подвижно с помощью суставов, мышц и связок. Между ними располагаются эластичные межпозвонковые диски.
Когда мышцы подростка не могут удержать позвоночник в правильном положении, постоянная сутулость приводит к деформации костной ткани. Грудные позвонки приобретают клиновидную форму. Их ширина в передней части уменьшается. Особенно сильно меняются 7,8 и 9 позвонки. Это можно объяснить тем, что в грудном отделе позвоночник наименее подвижный, а межпозвоночные диски более узкие.
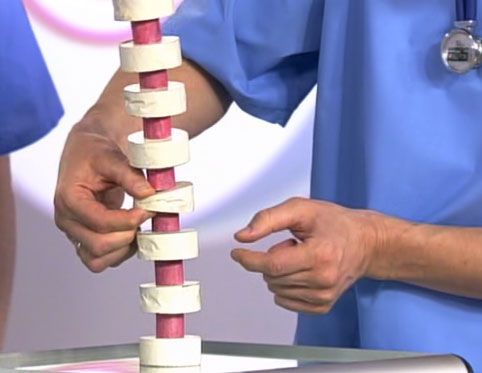 Из-за неестественного изгиба позвоночника некоторые грудные позвонки приобретают клиновидную форму
Из-за неестественного изгиба позвоночника некоторые грудные позвонки приобретают клиновидную форму
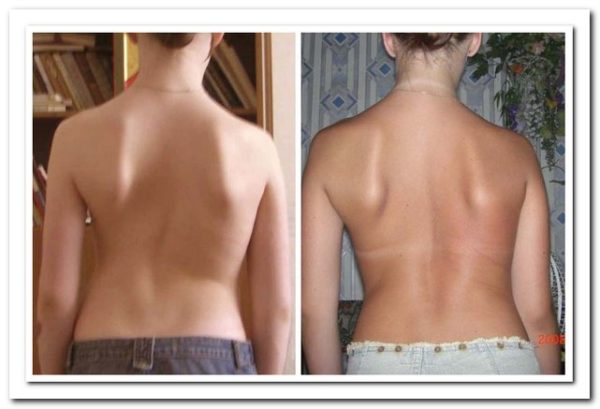
Все это приводит к изменению формы спины – она становится круглой. Появляется кифоз – сильный изгиб позвоночника назад. Угол его превышает 45 градусов. Постепенно при отсутствии лечения перераспределение нагрузки приводит к деформациям всего позвоночника. Развивается смещение межпозвонковых суставов, грыжи дисков, защемление нервов и кровеносных сосудов, деформация грудной клетки. Но такие осложнения встречаются только у 10% пациентов. Обычно же это заболевание излечивается полностью и без последствий.
Характеристика заболевания
Болезнь Шейермана развивается у детей пубертатного периода в возрасте от 8 до 15 лет. Стать жертвой этого недуга могут как мальчики, так и девочки. Это заболевание считается довольно редкостным, так как на эту патологию позвоночника приходится только 1 % случаев. ¾ всех больных с таким диагнозом имеют, кроме грудного кифоза, еще и сколиоз. В такой комбинации течение заболевания заметно ухудшается, ведь появляется ряд осложнений.
Нагрузка по этой причине распределяется неравномерно, поэтому межпозвоночные диски изнашиваются быстрее. Из-за давления диски запускают разрушительные процессы в замыкательных пластинках. Со временем часть пульпозного ядра начинает внедряться в кости, что провоцирует появление грыжи Шморля. Связки, которым необходимо удерживать позвоночник, начинают утолщаться, что влияет на рост самих позвонков, но задняя часть наоборот разрастается слишком сильно. Через время можно наблюдать изменение не только позвоночника, но и грудной клетки.
Заболевание имеет три стадии развития:
- Латентная. Начинает проявляться в возрасте от 8 до 14 лет. Больные не имеют каких-то конкретных жалоб, иногда могут говорить о наличии незначительного ограничения подвижности. Также после сильных физических нагрузок может возникать небольшая боль. Если на этом этапе обратиться за помощью к врачу, то на снимке врачи отмечают искривление верхней части спины в форме дуги, при этом лордоз в области поясницы увеличивается.
- Ранняя. Удается диагностировать в возрасте от 15 до 20 лет. Сопровождается болью в спине, защемлением нервов, появлением межпозвоночных грыж. При внешнем осмотре можно увидеть дугообразную спину, сильный изгиб в области поясницы, а также выраженную сутулость.
- Поздняя. На этой фазе развития болезнь Шейермана диагностируется чаще у взрослых людей. Симптомы на этом этапе представляют собой сильную боль в спине, резкое ограничение движений. Параллельно развиваются грыжи, остеохондроз, спондилоартроз.
Если не обращаться за помощью к врачам, то вылечить недуг на поздней стадии практически невозможно. В запущенных случаях малоэффективным будет даже хирургическое лечение. Оно поможет убрать только симптоматику, но не вылечит болезнь.
Проявления кифоза
Самые ранние проявления болезни родители могут заметить, когда подросток начинает сутулиться и у него ухудшилась осанка. Латентная фаза характеризуется началом слабовыраженных болей между лопатками, главным образом после нагрузки. После долгого пребывания в сидячем положении, ребёнок замечает дискомфортные ощущения в верхней части спины и пояснице. Позвоночник медленно деформируется: увеличивается угол грудного изгиба или спина остаётся плоской с очень сильным изгибом вперёд (лордозом) в пояснице. Позвоночник теряет прежнюю подвижность — больной не в состоянии при наклоне дотянуться прямыми руками до пола.
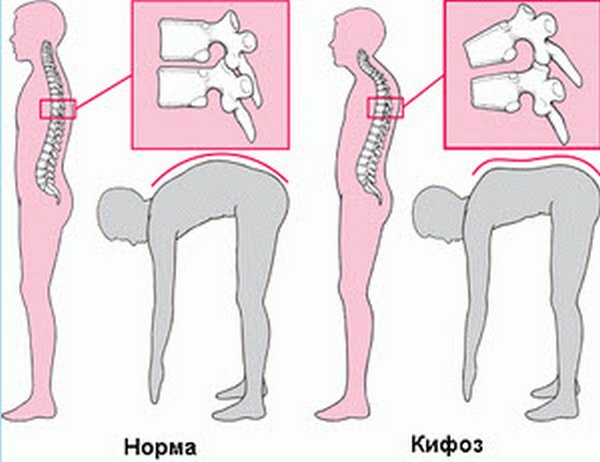 Для юношеского кифоза характерно нарушение подвижности позвоночника — больной не в состоянии дотянуться руками до пола при наклоне
Для юношеского кифоза характерно нарушение подвижности позвоночника — больной не в состоянии дотянуться руками до пола при наклоне
В ранней стадии присоединяются неврологические проявления: боли становятся постоянными и более выраженными, усиливаются после напряжения. Болят мышцы живота, спина в верхней части и пояснице, больной чувствует постоянную тяжесть и дискомфорт в спине. Болевой синдром вызывает компрессия (сдавливание) спинномозговых нервов изменёнными позвонками. В этой фазе формируются грыжи Шморля. Искривление позвоночника становится очень заметным.
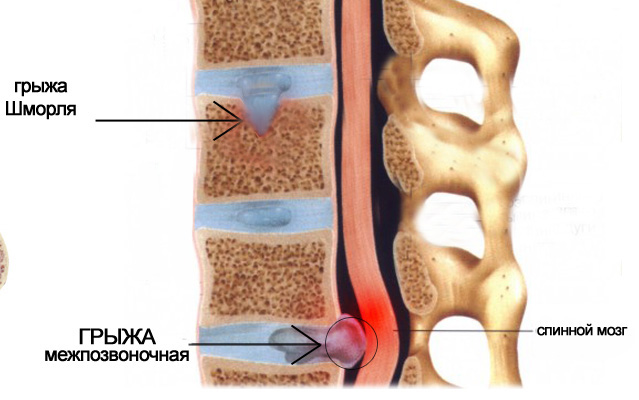 Во второй стадии происходит образование грыж Шморля — одного из диагностических признаков болезни
Во второй стадии происходит образование грыж Шморля — одного из диагностических признаков болезни
Поздняя стадия у больных старше 20 лет характеризуется развитием осложнений: остеохондрозом, множественными грыжами, спондилёзом (разрастанием костной ткани по краям позвонков), спондилоартрозом (поражением суставов позвоночника), сколиозом, лордозом. Деструктивные процессы в позвоночнике происходят очень быстро, иногда сдавление спинномозговых нервов приводит к снижению чувствительности и ограничению движения конечностей. Больной страдает от сильных постоянных болей в спине, которые могут отдавать в руки и грудь. Нарушение работы органов из-за изменения формы грудной клетки проявляется одышкой, быстрой утомляемостью, нарушениями ритма сердечных сокращений.
1 Что такое болезнь Шейермана-Мау: общие сведения
Болезнь Шейермана-Мау является остеохондропатией, которая потенциально опасна инвалидностью и сильными хроническими болями. Исход болезни зависит от стадии, на которой было начато лечение, а также от адекватности проводимой терапии.
Основной клинический признак болезни – формирование горба, первое время практически незаметного, но затем серьезно деформирующего спину. Болезнь наблюдается и у взрослых, но только как завершающий этап юношеского синдрома Шейермана-Мау (то есть болезнь уже была в юношеском возрасте, просто оставалась незамеченной).
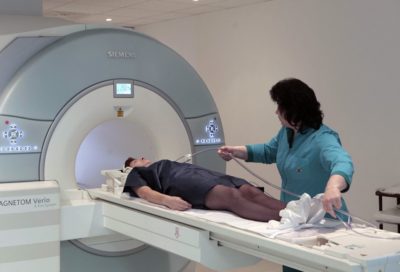
Болезнь Шейермана Мау на снимке МРТ
Берут ли в армию с заболеванием Шейермана-Мау? Зависит от тяжести заболевания. На ранних этапах болезни службе ничего не мешает. Но если уже сформировался горб, ограничивающий больного в физической активности, положена отсрочка от армии.
1.1 Причины развития
Точные причины и механизмы развития заболевания так и не поняты, но предполагается, что основной причиной являются генетические аномалии.
Причины, которые могут запустить развитие болезни:
- Травмы спины.
- Остеопороз.
- Аномалии развития мышц грудного или поясничного отдела спины.
- Усиленное разрастание костной ткани по площади задних отделов позвонков.
- Гормональные нарушения, патологии обмена веществ в пубертатном возрасте.
- Гиподинамия (недостаточно подвижный образ жизни, мышечная слабость).
- Низкая масса тела (граничащая с/или являющаяся дистрофией).
- Любые заболевания эндокринной системы.
- Неудобное положение с перенапряжением позвоночника или мышечного корсета спины.
- Чрезмерные физические нагрузки, приходящиеся на грудные мышцы.
- Сутулость.
- Нарушение кровенаполнения гиалиновых пластинок, которые лежат между позвонками и позвоночными дисками.
- Отложение солей кальция в области связочного аппарата позвоночника.
1.2 Группы риска
Существуют группы риска по данной патологии, и входящие в нее люди имеют повышенные шансы на развитие болезни. Это вовсе не означает, что не будучи в группе риска болезнь не разовьется, равно как и не означает обратного.
В группу риска входят люди с такими факторами:
- наличие вредных привычек (курение, алкоголь);
- тяжелые интоксикации, бесконтрольное использование лекарственных препаратов матерью во время вынашивания ребенка;
- дефицит витаминов, недостаток питательных элементов;
- нерациональное и несбалансированное питание;
- рахит в анамнезе.
Статистически заболевание встречается одинаково часто как у мальчиков, так и у девочек. Имеется лишь несущественный перевес в сторону мальчиков (вероятнее всего, они чаще страдают болезнью из-за более активного образа жизни и нагрузок на позвоночник и мышцы).
1.3 Чем это опасно?
Основная опасность болезни Шейермана-Мау – инвалидность из-за деформативных изменений позвоночного столба и неспособности заниматься даже бытовыми работами. Возможна как частичная, так и полна потеря трудоспособности.
Болезнь Шейермана Мау у ребенка (вторая стадия)
Прочие осложнения заболевания:
- развитие межпозвоночных грыж;
- развитие спондилеза;
- хронический болевой синдром;
- развитие остеохондроза грудно-поясничного отдела;
- развитие специфической грыжи Шморля;
- развитие деформирующего спондилоартроза;
- формирование выраженного горба в грудном сегменте спины;
- развитие миелопатии;
- ущемление (компрессия) спинного мозга;
- развитие радикулоневропатии;
- нарушения работы почек, кишечника или мочевого пузыря, несколько реже нарушается работа сердца, легких или желудка.
1.5 Классификация болезни
Классификация болезни Шейермана-Мау делит ее: по возрасту, когда болезнь была обнаружена, и по локализации поражения.
Возрастная классификация:
- Латентный или ортопедический вид – пик заболеваемости приходится на возраст 8-14 лет, искривление позвоночника минимально, болезненных ощущений нет.
- Ранний вид – пик заболеваемости приходится на возраст 10-15 лет, имеются постоянные умеренные боли в грудном сегменте спины.
- Поздний вид – обнаруживается и ставится диагноз после 20 лет, грозит серьезными осложнениями и скорой инвалидностью (если не будет проводиться адекватная терапия).
Классификация по локализации:
- грудной – поражаются средние и нижние грудные позвонки;
- пояснично-грудной – поражаются нижние грудные и верхние поясничные позвонки.
Причины болезни и факторы развития
Специалисты не могут назвать точные причины заболевания. Большинство врачей сходятся во мнении, что в развитии юношеского кифоза ведущую роль играет наследственность. По статистике, у детей, чьи родители страдают от болезни, вероятность возникновения патологии гораздо выше. Датский рентгенолог Шейерман, впервые описавший патологию, причиной клиновидной деформации тел позвонков называл омертвение (некроз) структур, образованных гиалиновым хрящом и находящихся между позвонками и межпозвонковыми дисками. Эти структуры называются замыкательными пластинками. Омертвение происходит по причине нарушения кровоснабжения костной ткани позвонков. В результате кость растёт неравномерно и происходит деформация позвонковых тел.
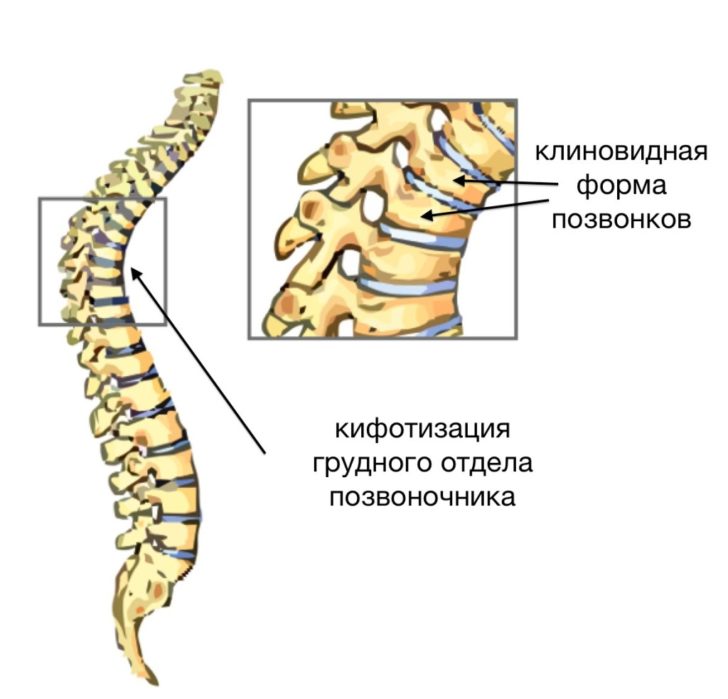 Основная причина искривления позвоночного столба при Шейерман-Мау — это клиновидная деформация грудных позвонков
Основная причина искривления позвоночного столба при Шейерман-Мау — это клиновидная деформация грудных позвонков
Помимо этой причины, современные специалисты называют следующие пусковые механизмы:
- травма зон роста костной ткани позвонков;
- изменение структуры костей — остеопороз приводит к снижению прочности тел позвонков, микропереломы вызывают их деформацию;
- нарушение нормального формирования костной ткани в разных участках позвонков: усиленный рост в заднем отделе, и недостаточный в переднем;
- неправильное развитие и функционирование околопозвоночных мышц, из-за чего некоторые позвонки страдают от повышенного мышечного воздействия, в результате происходит медленная деформация позвоночного столба.
Предрасполагающими факторами являются изменения гормонального фона и обменных процессов в период полового созревания.
Диагностика заболевания
А знаете ли вы, что…
Следующий факт
Обычно диагностический процесс для данного заболевания проходит на второй или третьей стадии развития болезни, поскольку именно в это время пациент начинает ощущать явные симптомы.
Первое, с чего начинают диагностику — тщательный осмотр пациента:
- имеет ли место искривление позвоночного столба;
- есть ли болевые ощущения при прощупывании;
- имеется ли локальное напряжение мышц спины.
Врач всегда поинтересуется были ли травмы спины, какой образ жизни вы ведёте, а также не было ли каких-то тяжелых заболеваний у родственников (в том числе и болезни Шейермана).
После такого осмотра, вас отправят на рентгендиагностику, которая позволит увидеть уровень деформации и стадию развития заболевания.
Если после первых двух операций не будет выявлено точного диагноза, то для полноты картины вам придется пройти электронейромиографию, МРТ и КТ. После этого клиническая картина будет максимально полной и понятной.
Как лечить болезнь спины Шейермана-Мау? ↑
В лечении такого сложного заболевания простых и быстрых методов нет.
Кроме этого, могут назначить лекарственные средства:
- витамин D;
- хондропротекторы;
- противовоспалительные нестероидные препараты.
Схема, по которой осуществляется лечение в большинстве клиник, вызывает множество споров и сомнений — например, для чего необходимо назначение хондропротекторов, если хрящевая ткань не нарушена.
Спорным является и назначение носить корсет.
Мануальная терапия и массаж спины позволяют нормализовать мышечный тонус и кровоснабжение всех тканей в районе повреждения.
К операции прибегают только в особенно сложных случаях:
- если угол кифоза превышает 50–60 градусов;
- когда нарушена функция дыхания и кровообращения;
- в тех случаях, когда боль невозможно купировать другими способами.
Гимнастика и упражнения
Таким образом, наиболее действенным и эффективным методом в лечении болезни являются физические упражнения и лечебная гимнастика.
Самыми полезными занятиями считаются:
- ходьба;
- плавание;
- езда на велосипеде;
- любые упражнения по укреплению брюшного пресса.
Все упражнения и виды спорта, которые могут оказать нежелательную нагрузку и чреваты травмированием, нежелательны.
Регулярно занимаясь специальной лечебной гимнастикой при болезни позвоночника Шейермана-Мау, у человека в возрасте 20 лет уходит от полугода до полутора лет.
В 30 лет ему понадобится не менее 2–3 лет, а после 40 и тем более 50 лет исправить неправильную осанку и гиперкифоз практически невозможно.
Поэтому чем раньше человек начинает работать над лечением, и насколько добросовестно он это будет делать, тем больше у него шансов на скорое выздоровление.
Упражнения нужно выполнять через день, не менее 3 раз в неделю по 40–90 минут.
Один день перерыва между занятиями необходим для восстановления мышц.
Лечебная гимнастика должна включать 5 важных блоков:
- укрепление мышц спины в области грудного отдела позвоночника;
- укрепление ягодичных мышц;
- растяжение мышц груди;
- расслабление мышц поясницы и шеи;
- дыхательные упражнения для увеличения объема легких и расширения грудной клетки.
Для выполнения упражнений необходимо подготовить коврик, не тяжелую металлическую палку и надеть легкий, не стесняющий движений спортивный костюм.
- Станьте прямо, расставьте ноги по ширине плеч, возьмите палку в руки и, не выпуская ее, заведите за спину. Надавливайте легонько палкой на лопатки, пытаясь выровнять спину. На выдохе выполните приседание, а на вдохе примите исходное положение.
- Точно также заведите руки с палкой за спину, надавите немного на лопатки и поднимитесь на носочки, синхронно поднимая вверх руки. Все это осуществляете на вдохе, на выдохе принимаете исходное положение.
- Стоя, ноги на ширине плеч, руки с палкой заведены назад, сделайте вдох и запрокиньте голову назад, на выдохе вернитесь в исходное положение.
- Станьте на четвереньки, прогните грудь вперед, а голову приподнимите. Не меняя положения, сделайте 40–50 шагов.
- Лягте на спину, руки согните в локтях и на вдохе прогибайте спину, опираясь на локти и затылок. Примите исходное положение на выдохе.
- Лежа на спине, положите руки вдоль туловища и расслабьте мышцы, потом заведите их за голову, потянитесь и вернитесь в исходное положение.
- Лягте на живот, подведите ладони к плечам, откиньте голову назад и, опираясь на предплечья, поднимите, сделав вдох, грудную клетку, как можно выше. На выдохе вернитесь в исходное положение.
- В положении лежа на животе, схватите руками палку и удерживайте ее на лопатках, голову откиньте, а позвоночник прогните назад. Потом вернитесь в исходное положение.
Любые выбранные вами упражнения лучше согласовать с инструктором или выполнять в его присутствии.
Нельзя выполнять упражнения по укреплению мышц груди, силовые упражнения, подъем грузов и прыжки.
Лечение
Лечение кифоза зависит от причины заболевания и присутствующих признаков и симптомов.
Нетяжелые случаи
В этих случаях применяются менее агрессивные виды лечения:
- Постуральный кифоз. Эта разновидность кифоза не прогрессирует, и состояние может улучшиться само по себе. Могут помочь упражнения по укреплению мышц спины, упражнения для правильной осанки и сон на твердой поверхности. Болеутоляющие средства могут помочь уменьшить дискомфорт, если упражнения и физиотерапия недостаточно эффективны.
- Структурный кифоз. Для кифоза, вызванного патологией позвоночника, лечение обычно зависит от возраста и пола, степени тяжести симптомов и величины изгиба позвоночника. При кифозе Шейермана может быть рекомендовано лишь наблюдение за прогрессированием искривления, если у пациента не проявляются симптомы. Противовоспалительные препараты могут помочь облегчить боль. Общеукрепляющие физические упражнения и физиотерапия могут помочь смягчить симптомы.
- Остеопорозный кифоз. Множественные компрессионные переломы у пациентов с низкой плотностью костей могут привести к патологическому искривлению позвоночника. При отсутствии боли или других симптомов, лечение кифоза не является необходимым. Но врач может рекомендовать лечение остеопороза, чтобы предотвратить переломы и ухудшение состояния кифоза.
Более серьезные случаи
Более серьезные случаи кифоза требуют более агрессивного лечения. Основные методики – это ношение корсета и, как крайний случай, операция. Чем раньше начато лечение у детей и подростков, тем более эффективным оно будет для излечивания деформации.
В каких случаях необходимо носить корсет
Если подросток все еще растет и страдает от кифоза средней или тяжелой степени тяжести, врач может рекомендовать корсет. Ношение корсета может предотвратить дальнейшее прогрессирование искривления и даже обеспечить некоторую коррекцию.
Существует несколько разновидностей корсетов для детей, страдающих кифозом. Врач может помочь выбрать самый эффективный корсет для вашего ребенка.
Те дети, которые носят корсеты, обычно имеют лишь некоторые ограничения и могут участвовать в большинстве видов деятельности. Хотя поначалу в корсете можно чувствовать себя неудобно и даже странно, его необходимо носить согласно предписанию, чтобы лечение было эффективным. После завершения процесса роста костей, ребенок может снять корсет согласно предписанию врача.
Существуют разные типы корсетов для лечения кифоза у взрослых, это могут быть постуральные тренажеры или жесткие корсеты. Цель ношения корсета у взрослых заключается в снятии боли.
В каких случаях необходима операция
Операция на позвоночнике несет множество рисков, поэтому врач может порекомендовать операцию лишь в том случае, если у вас или у вашего ребенка наблюдается следующее:
- сильное искривление позвоночника, вылечить которое другими методами невозможно;
- продолжающий прогрессировать кифоз;
- изнуряющая боль, не поддающаяся медикаментозному лечению;
- наличие неврологических расстройств, например, паралича;
- кифоз, связанный с опухолью или инфекцией;
- операция может быть рекомендована младенцу с врожденным кифозом для выпрямления позвоночника.
Операция
Операция заключается в имплантации в позвоночник металлической конструкции (винтов, крючков), которая позволяет выравнивать позвоночник на специальных стержнях. После операции не используются корсеты, гипс и т.п.
Срок госпитализации при одной операции около 10 дней. Такие операции также показаны и при сколиозах, посттравматических и послеоперационных искривлениях позвоночника. Не оперированные искривления позвоночника сопровождаются дыхательной недостаточностью, смещением внутренних органов, проблемами при беременности.
Стандартным классическим оперативным вмешательством при кифозе и сколиозе считается операция французских хирургов Котреля и Дюбуссе. Указанная методика была впервые в Украине применена нами еще в 1999 году. Сейчас в Международном центре нейрохирургии внедрена новейшая, более эффективная, модификация этих операций, разработанная корейским хирургом Суком и американцем Ленке. Первые такие операции выполнены нами в декабре 2006 года. Международный центр нейрохирургии пользуется импортными конструкциями американского производства, которые считаются лучшими в мире (системы CD HORIZON (M 10, M8), LEGACY — () США).
О профилактике
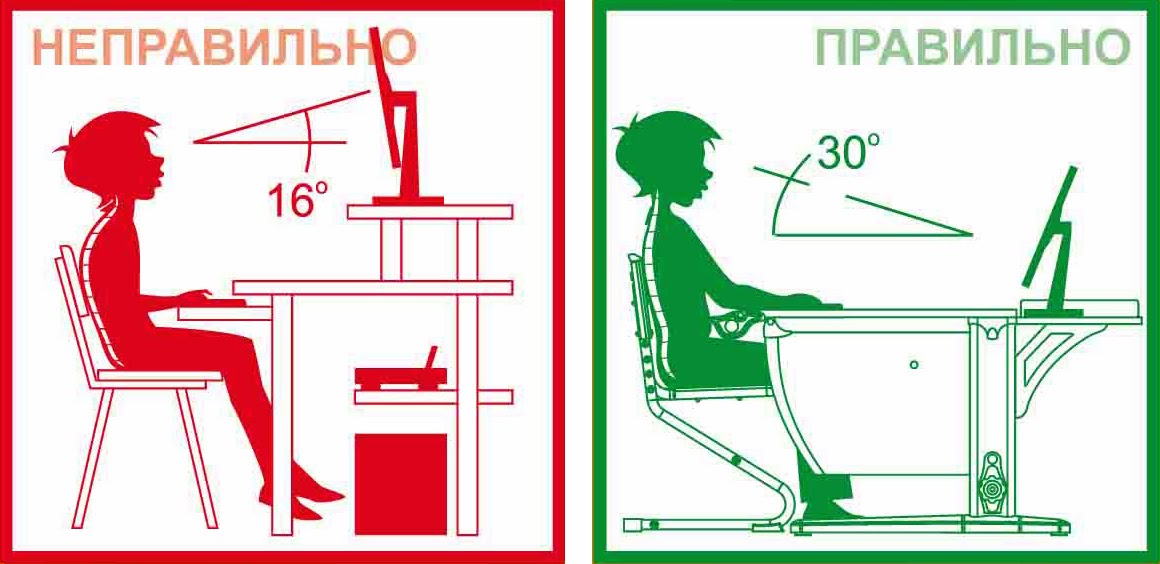
Патология формируется в детском возрасте. Отец и мать ребенка должны следить за осанкой ребенка. Место, где сидит ребенок с рабочим столом надо правильно организовать.
Спать ребенку требуется на специальном ортопедическом матрасе. Если в возрасте 12 лет у ребенка позвоночник не искривлен, то требуется обследоваться у ортопеда. На первых этапах формирования патологии поможет лечебная физкультура, витамины и иные безболезненные способы.
Лечебная физкультура должна быть направлена на то, чтобы:
- укрепить спинальные мышцы грудного сегмента позвоночника;
- укрепить мышцы ягодиц;
- растянуть грудные мышцы;
- расслабить шейные и поясничные мышцы;
- увеличить объем легких и расширить грудную клетку благодаря дыхательным упражнениям.
Людям, имеющих деформационные процессы позвоночного столба, следует исключить перегрузку позвоночника. Большую пользу для профилактики спинальных патологий принесет плавание. Стоит помнить, что если имеются малейшие проявления деформационных изменений, то требуется срочная консультация специалиста.
Самолечение противопоказано. Иначе возникнут осложненные состояния, трудно поддающиеся лечению.
Показания к операции
Если консервативное лечение не дает желаемых результатов, прибегают к оперативному вмешательству. Показаниями для операции служат:
- кифоз более 75 градусов;
- сильно выраженный болевой синдром;
- патологические процессы внутренних органов.
Косметический дефект не является показанием к лечению хирургией. Статистика указывает на положительный исход операции, но существуют определенный риск. При деформации меньше 50 градусов все дефекты сглаживаются хорошо.
Операция Шейермана Мау не проводится на детях подросткового периода. Связано это с шансами на восстановление позвоночника без оперативного вмешательства. Данный возраст обусловлен незрелостью скелета. Он достаточно эластичен и мягок, позвоночник не до конца сформирован, подвержен изменениям в лучшую и в худшую сторону. Эластичность скелета со временем пропадает, он становится твердым и формирование застывает на этапе деформации.
Оптимальным возрастом для проведения операции считается подросток, перешедший пятнадцатилетний рубеж. В это время пациент достигает третьей степени окостенения костей – человек прекращает активный рост, но позвоночник все еще достаточно эластичен.
Этапы развития болезни Шейермана-Мау
Шейермана болезнь обычно случается у тех молодых людей, которые в какой-то момент очень быстро, например, в течение нескольких месяцев, вытянулись в росте. В этом случае наблюдается рост костей, а мышцы с такой скоростью расти не успевают. И, из-за того, что мышцы не держат выросший позвоночник как следует, все нагрузки в этот момент начинают ложиться на кости позвонков.
То есть при болезни страдают не диски, а непосредственно кости позвоночника – они продавливаются, изменяют свою форму, приплющиваются с одного конца, даже есть термин «клиновидные позвонки».
Местом первичного поражения является зона роста запирательных пластинок. Это хрящи, которые покрывают снизу и сверху костную ткань тела позвонка. Нужны они для равномерного распределения веса на губчатую костную ткань.
Пластинки истончаются, появляется бугристость, потом они могут отслаиваться от позвонков. Все это можно наблюдать на рентгенограмме.
Затем могут образовываться грыжи Шморля – часть пластинки проваливается в тело позвонка. Это происходит или из-за несостоятельности истонченной пластинки, или из-за дефекта тела позвонка, или из-за неполноценного развития структуры губчатой кости.
Если угол отклонения позвонка от основной линии превышает 45°, то можно ставить диагноз.
Диагностика
Для диагностики ювенильного кифоза используется комплексный подход:
- Осмотр пациента – обнаруживаются видимые деформации спины (уплощение, круглая спина, горб, разные уровни плеч);
- Сбор анамнеза – выявление наличия болезней позвоночника у родственников, наличие травм спины в прошлом, динамика скорости роста и пр.
Инструментальные методы обследования
- Рентгеновские снимки позвоночного столба в боковой и переднезадней проекции – выявление искривления позвоночника, наличие клиновидных позвонков, определение угла кифоза;
- Электронейромиография – определение работы спинного мозга, его корешков и нервов, ответ мышц на раздражающие факторы;
- – определяется точный угол кифоза, форма пораженных позвонков, косвенные признаки поражения спинного мозга;
- МРТ – максимально точный метод определения не только структуры позвоночника, но и поражение связочного и мышечного аппарата, а также нервов и спинного мозга, в случае наличия осложнений определяет и их.