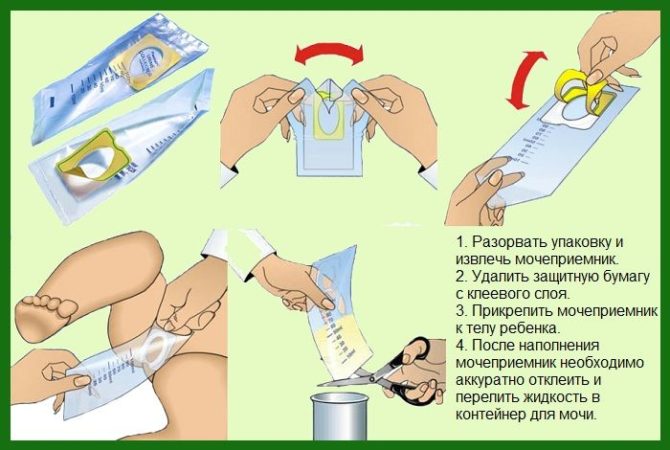
Происхождение желтого цвета мочи
Содержание:
- Факторы, влияющие на цветность
- Прогнозы терапии и вероятные осложнения
- Какие факторы определяют окраску мочи?
- Действия при обнаружении бесцветной мочи
- Дополнительные симптомы, которые должны насторожить
- Патологические причины красной мочи
- О каких заболеваниях говорит цвет мочи
- Причины повышенных лейкоцитов в моче у беременной
- Слишком желтая моча
- Изменение цвета мочи овощами и фруктами
- Диагностические мероприятия
- Профилактические рекомендации
- Соли в моче
- Причины изменения цвета урины
- Различные методы диагностики патологического состояния
- Причины и факторы изменения оттенка урины
- Цвет мочи
Факторы, влияющие на цветность
В норме урина человека обладает светло желтым цветом и прозрачностью. Возможны случаи, когда прозрачная жидкость может быть при почечных патологиях или сахарном диабете. Для постановки диагноза необходимо выполнить клинические исследования урины и собрать данные об употребляемых пациентом продуктах, перенесенных им заболеваниях и образе жизни.

Изменение окраски урины не во всех случаях является симптомом развития патологии или заболевания. Часто это возникает после принимаемых накануне продуктов – спиртного или газировки с красящими веществами, а также как побочное действие при приеме некоторых медикаментозных средств. Так, моча может иметь слегка зелёный окрас при приеме некоторых витаминных препаратов. При употреблении большого количества свежей морковки жидкость приобретает ярко оранжевый тон.
При большом объеме выпитой газировки или напитков с красителями оттенки урины могут различаться в зависимости от вещества в составе. Но как только напиток или препарат выводится из организма, концентрация красителя снижается, и моча должна вернуться к своему естественному оттенку. Если симптомы изменения окраса продолжается в течение нескольких дней или недель, нужно рассказать о них лечащему врачу или участковому терапевту в клинике, поскольку может начинаться развитие заболевания.
Причинами изменившегося окраса урины являются и другие факторы. К примеру, количество выпиваемой за сутки жидкости. Чем больше объем принятой чистой воды, тем светлее будет жидкость при деуринации.
При приёме различных медикаментов необходимо читать инструкции, прилагаемые производителями, в которых указывается влияние препарата на цвет мочи. Изменения оттенка выводимой из организма жидкости не вызывает дискомфорта или болезненности
Но в случае появления таких симптомов при мочеиспускании, на них нужно обращать внимание, поскольку это свидетельствует о воспалениях в системе выведения мочи
Наиболее частые симптомы при этом следующие:
- лихорадочные состояния, озноб;
- частое опорожнение мочевого пузыря;
- частые позывы к деуринации;
- повышенная температура тела пациента;
- болезненность в брюшной полости;
- неприятный запах урины.
Также существует и ряд медицинских факторов, которые влияют на окрас урины:
- инфицирование мочевыделительной системы;
- болезни инфекционной этиологии в почках;
- пожилой возраст пациента, при котором после 50 лет у мужской половины населения появляются кровяные тельца в моче по причине проблем в предстательной железе.
Также может влиять наследственность в почечных заболеваниях и интенсивные физические нагрузки.
Прогнозы терапии и вероятные осложнения
При своевременном лечении различных патологий цвет мочи приходит в норму уже на десятые или пятнадцатые сутки после госпитализации. В некоторых случаях для нормализации общего состояния пациента необходимо устранение только действующего фактора (при отравлении различными препаратами). В среднем для полного восстановления организма может понадобиться от 2 месяцев до нескольких лет.
На успех выздоровления пациентов и вероятность развития осложнений оказывает влияние образ жизни, который они для себя избрали. Один из моих больных, длительное время страдавший от ВИЧ-инфекции, регулярно употреблял внутривенные наркотики и не принимал специфическую антиретровирусную терапию. На фоне этого он заразился вирусом гепатита C, в результате чего из-за ослабленной иммунной системы его состояние неуклонно ухудшалось. Мужчина регулярно болел тяжёлыми формами пневмонии, а антибактериальная и противовоспалительная терапия не приносила никаких результатов. Пациенту безуспешно проводили лечение различными экспериментальными средствами, но он всё равно погиб. Избежать летального исхода можно было только при полном отказе от употребления любых наркотических препаратов и своевременной борьбой с ВИЧ.
Нежелательные последствия заболеваний:
- внутренние кровотечения и гематомы;
- метастазирование (при злокачественных новообразованиях);
- острая или хроническая почечная недостаточность;
- гибель органов и тканей и необходимость их последующего удаления;
- печёночная энцефалопатия (повреждение головного мозга);
- нарушение нормального оттока мочи;
- патологии кровообращения (тромбозы, эмболии);
- развитие инфекционно-токсического или септического шока;
- формирование абсцессов или флегмон малого таза и забрюшинного пространства;
- гибель пациента.
Какие факторы определяют окраску мочи?
Причины изменения цвета мочи связаны с:
- уровнем обмена веществ в организме – повышена активность при тиреотоксикозе;
- объемом выделяемой мочи – чем больше диурез, тем светлее цвет, поскольку растет разведение пигментирующих веществ;
- возрастом человека – у детей моча светло-желтая, в грудничковом периоде почти бесцветная, слабый красноватый оттенок бывает связан с повышением уровня мочевой кислоты;
- употреблением продуктов, консервантов, содержащих растительные и искусственные красители (морковь, свекла, эозин, метиленовая синь);
- лихорадящим состоянием при инфекционных болезнях;
- приемом лекарственных препаратов;
- травмами мочевыводящих путей;
- воспалением в мочеполовой сфере;
- заболеваниями печени, желчного пузыря и протока;
- болезнями крови;
- наследственной аномалией метаболизма.
Мы рассмотрим от чего зависит цвет мочи и как он меняется в оттенках.
Действия при обнаружении бесцветной мочи
При прозрачности мочи необходимо предпринять ряд действий, особенно если это произошло не из-за приема красящих пищевых продуктов
В частности, важно скорее сдать анализы в лабораторию, пройти осмотр, сделать ряд обследований. Лечение лекарствами зависит от выявленной причины и может быть назначено исключительно специалистом
В частности, если причина в болезни почек, то доктор может прописать прием следующих медикаментов:
- группа спазмолитиков – Мебеверин, Дротаверин, Но-шпа;
- группа анальгетиков – Мндометацин и Ибупрофен;
- антисептики Метациклин и Морфоциклин;
- мочегонные препараты – Альдактон или Фуросемид;
- группа лекарств, растворяющих образования – Канефрон, Цистон или Цистенал.
Ещё по теме: Из-за чего повышается температура и появляется частое мочеиспускание у ребенка?
Сахарный диабет предполагает лечение инулиносодержащими препаратами, или лекарствами, способствующими его выработке
Также крайне важно соблюдать строгую диету. Из рациона нужно исключить копчености и острые продукты, сало, алкоголь и приправы, шоколад и какао-порошок
Можно добавить больше кисломолочных продуктов, каш, овощей и фруктов. В качестве напитков рекомендованы травяные отвары, чаи и свежевыжатые соки.
Лечение нарушенного водно-электролитного баланса должно включать в себя коррекцию потребляемой жидкости, исключение мочегонных продуктов, сниженное потребление соли, лечение фоновых заболеваний, а также прием витаминных и минеральных комплексов. Отличный эффект могут принести физические упражнения, поскольку лечебные упражнения могут нормализовать обмен веществ и восстановить дисбаланс в организме.
Дополнительные симптомы, которые должны насторожить
Часто заболевания, при которых моча окрашивается в красный цвет, сопровождаются рядом других тревожных симптомов
Обратите внимание на свое здоровье, если наряду с изменением цвета мочи вы заметили другие признаки:
- резкая боль в животе;
- боли в поясничной области;
- чрезмерное потоотделение;
- частые позывы по-маленькому;
- жар и озноб;
- неприятный или необычный запах урины.
Ярко-красный или коричневый оттенок мочи часто свидетельствует о кровоизлияниях в почках, алый – о проблемах в мочеиспускательном канале и мочевике. Если подобный симптом сопровождается жжением и затруднённым мочеиспусканием, то в мочевом пузыре присутствуют камни либо инфекция.
Патологические причины красной мочи
Красный цвет биологической жидкости может говорить о внутреннем кровоизлиянии или быть симптомом прогрессирующей инфекции. Патологических причин множество.
Цистит
Это заболевание характеризуется воспалением мочевого пузыря. Чаще поражает женщин детородного возраста. Во время прогрессирования болезни при опорожнении мочевого пузыря идет кровь, из-за чего моча имеет красноватый оттенок. К факторам появления болезни относят переохлаждение, частую смену партнеров для секса, купание в непроверенных водоемах. Нередко возникают и другие симптомы:
- боль при опорожнении пузыря;
- частые позывы к мочеиспусканию;
- общая слабость;
- жжение в паху.
Болезни репродуктивных органов у женщин и мужчин
- эрозия;
- эндометриоз;
- злокачественное новообразование;
- кровотечения из полости матки;
- внематочная беременность.
Окрашивание мочи в красный цвет у мужчин может возникнуть из-за:
- простатита;
- травмы мошонки либо мочевыделительного канала;
- карциномы простаты.
Мочекаменная болезнь
Заболевание связано с образованием конкрементов в почках. Камни, передвигаясь по мочеточникам, травмируют слизистую и провоцируют кровотечения. Отсюда и красный цвет мочи. Одним из главных признаков заболевания является почечная колика – сильнейшая, нестерпимая боль.
Гемоглобинурия
Красная моча может быть симптомом гемоглобинурии. Это следствие гемолитической анемии, которая обусловлена внутрисосудистым распадом эритроцитов. Факторов гемоглобинурии несколько: отравление, обширные травмы, некоторые тяжелые инфекции, переливание несовместимой донорской крови.
Воспаление почек
Воспаления истончают почечные сосуды, в результате чего парный орган перестает выполнять фильтрационную функцию. Это значит, что эритроциты свободно проникают в мочу, окрашивая ее в красный цвет.
Опухоли
Моча красноватая, когда появились и существенно выросли доброкачественные или злокачественные опухоли в мочеполовой системе. Среди таких новообразований чаще встречаются полипы, миомы, папилломы. Крайне редко возникает почечно-клеточный рак.
Порфирия
Моча бывает красной и при генетическом заболевании, характеризующимся снижением выработки гемоглобина. Другими его симптомами являются малокровие, чувствительность к свету, образование пузырей на коже, резкое снижение массы тела, покраснение зубов.
Гепатит и другие проблемы с печенью
У человека, больного гепатитом, ухудшается отток желчи из желчного пузыря. Компоненты желчи, в том числе билирубин, всасываются в кровь, а оттуда попадают в почки. Именно он придает моче красный или даже цвет чая, пива.

При опухолевых и воспалительных заболеваниях печени моча приобретает кровавый оттенок.
Острые инфекции
Инфекции мочевыводящих путей (уретрит, пиелонефрит), респираторные заболевания (грипп), другие тяжело протекающие болезни (мононуклеоз) дают такой симптом, как насыщенно-красная моча.
Травмы внутренних органов
Механические травмы в области почек или близлежащих сосудов могут стать причиной того, что в лоханку со вторичной мочой попадает кровь.
Отравление ядами или просроченными продуктами
Обычно в вопросе, почему моча красного цвета, врачи предполагают болезни. Однако причиной может послужить отравление.
О каких заболеваниях говорит цвет мочи
Любое патологическое состояние организма находит отражение в деятельности мочеобразующих и выделительных систем. Именно по этой причине анализ физических и биохимических свойств мочи используют как основной метод диагностики. Изменение цвета и состава урины может явиться ранним симптомом заболевания, поэтому при любых имениях окраски, не связанных с нормальной жизнедеятельностью организма, следует посоветоваться со специалистом.
Бледно-желтый
В большинстве случаев неяркий цвет мочи свидетельствует о чрезмерном количестве выпитой воды и высоком суточном диурезе. В принципе, такое состояние организма не является признаком патологии, но в некоторых случаях светлая урина связана со снижением концентрационной способности мочевыделительной системы и является признаком сахарного диабета и сморщенной почки.
Темно-коричневый
Моча «цвета пива» говорит о повышенном содержании желчных пигментов — билирубина и уробилина. Такое состояние развивается при паренхиматозной желтухе и вирусном гепатите. Параллельно с изменением оттенка урины наблюдается желтушность кожных покровов и белков глаз.
Темно-коричневая окраска мочи может свидетельствовать и о возникновении гемолитической анемии. Для заболевания характерен ускоренный процесс разрушения эритроцитов и повышение уровня билирубина, вследствие чего развивается желтуха.
Коричневый
Такой оттенок мочи говорит о неправильной работе почек и повышенном содержании гемоглобина. Развивается подобное состояние чаще всего при острой гемолитической почке. У мужчин пожилого возраста бурый цвет урины появляется при серьезных нарушениях в работе предстательной железы.
Красный
Яркий, багровый оттенок свидетельствует о переизбытке эритроцитов, проникших в урину непосредственно из кровеносных сосудов. Проще говоря, красный цвет — это некоторое количество крови, попавшей в мочу при различных травмах и заболеваниях.
Основные причины патологического состояния:
- инфаркт почки;
- геморрагический диатез;
- воспаление слизистой мочевого пузыря;
- полипы;
- рак или туберкулез почки;
- злокачественная опухоль;
- почечная колика.
В случае цистита появление крови сопровождается частыми позывами в туалет, болями и резями в конце процесса. Кроме этого, в моче наблюдаются частицы эпителия, слизь и гной.
Розовый
Розовая урина появляется при хроническом гепатите, пиелонефрите, различных инфекциях системы мочевыделения, нарушении свертываемости крови. У мужчин моча розового цвета нередко указывает на развитие рака простаты или наблюдается после чрезмерных физических нагрузок. Подобный симптом может появиться и в результате травм в области поясницы.
Голубой
Голубая моча встречается очень редко и чаще всего появляется как симптом внутренних инфекций, например, синегнойных. Синяя или зеленоватая урина может появиться у ребенка, страдающего врожденной формой гиперкальциемии. При этом заболевании концентрации кальция в организме значительно превышает норму.
Оранжевый
Оранжевая окраска мочи может стать первым симптомом следующих патологий:
- ранняя стадия мочекаменной болезни;
- пиелонефрит;
- гематурия;
- гломерулонефрит.
Если насыщенный оттенок отмечается только утром, это, скорее всего, нормальное явление. Ранняя порция урины всегда более концентрированная.
Белый
Выделение белой, как бы разбавленной молоком мочи говорит о повышенном содержании фосфатов. Подобный признак часто возникает при мочекислом диатезе, нефротическом синдроме, влагалищной инфекции, поражении шейки матки.
Белый оттенок может появиться и при попадании в урину лимфы или гноя, что часто бывает при туберкулезе мочевых путей.
Фиолетовый
Довольно редкий фиолетовый цвет урины указывает на порфириновую болезнь — наследственную патологию, сопровождающуюся нарушением строения и обмена гемоглобина. Подобный оттенок может появиться и при сильном отравлении ядами или после переливания крови несоответствующей группы.
Причины повышенных лейкоцитов в моче у беременной
Органы мочеполовой системы при беременности сильно уязвимы. Увеличение плода вызывает нарушение оттока и застой жидкости в почках. Небольшое ослабление иммунитета ведет к быстрому размножению патогенной флоры. В моче повышены показатели: кишечной палочки, стафилококка, а также грамотрицательных бактерий. При наличии воспалительного процесса появляются характерные признаки, увеличивается количество защитных кровяных телец. Именно наиболее распространенные инфекционные заболевания мочеполовой сферы, цистит, уретрит и пиелонефрит, в 70 процентах случаях повинны в повышении уровня лейкоцитов у беременных. Существует угроза плоду, поэтому лечение осуществляется в стационарах под постоянным наблюдением специалистов.
Если в моче повышены лейкоциты, но бактериальный посев мочи дает отрицательный результат, причиной служат неинфекционные патологии: мочекаменная болезнь или гломерунефрит. Вынашивание плода нарушает гормональное равновесие организма, что ведет к затруднению вывода солей. В результате формируются камни, мешающие функционированию органов выделительной системы, травмирующие ткани и вызывающие воспалительный процесс почек и мочевыводящих путей. На рост белых кровяных телец может влиять гломерунефрит, аутоиммунное заболевание, приводящее к почечной недостаточности.
Слишком желтая моча
Мы обратили внимание, что моча нашей двухлетней дочери имеет ярко-желтый цвет, не такой, как обычно. Может ли это быть признаком желтухи или другого заболевания?. Моча ярко-желтого или оранжевого, а также любого другого необычного цвета может быть совершенно безопасным признаком того, что малыш выпил или съел большое количество продуктов или напитков того же оттенка
В таких случаях моча меняется временно, пока ребенок снова не вернется к привычным продуктам. Кроме того, слишком желтая моча бывает предупреждающим знаком обезвоживания, возникшего из-за недостаточного количества поступающей в организм жидкости, либо из-за повышенного потоотделения пpи перегреве
Моча ярко-желтого или оранжевого, а также любого другого необычного цвета может быть совершенно безопасным признаком того, что малыш выпил или съел большое количество продуктов или напитков того же оттенка. В таких случаях моча меняется временно, пока ребенок снова не вернется к привычным продуктам. Кроме того, слишком желтая моча бывает предупреждающим знаком обезвоживания, возникшего из-за недостаточного количества поступающей в организм жидкости, либо из-за повышенного потоотделения пpи перегреве.
Изменившийся цвет мочи может быть и характерным признаком желтухи, правда, пpи этом у ребенка желтеет кожа и глаза, а стул становится светлым. Хотя желтуха новорожденных не является патологией, у детей старшего возраста она может быть признаком заболевания печени.
Комментарии
«За редкими исключениями моча обычно бывает прозрачной и окрашенной в легкий желтый цвет. От нее исходит слабый аммиачный запах. Отклонения от нормы иногда дают основания для беспокойства.
Красный или розовый цвет мочи, в частности, может указывать на кровотечение в какой-либо части мочевыводящих путей и требует немедленного обращения за медицинской помощью. Мутная или молочного цвета моча свидетельствует об инфекции мочевого пузыря или камнях в почках. Неприятный запах обычно сопутствует связанному с инфекцией помутнению мочи. Кроме специфических изменений цвета мочи, следует отметить появление легкого фруктового запаха мочи у диабетиков, которые не следят за содержанием сахара в крови.
Все прочие особенности мочи, по словам урологов, отражают характер принимаемой вами пищи и напитков. Употребление свеклы может имитировать следы крови. То же самое относится к фенолфталеину, который содержится в некоторых слабительных. Препараты бета-каротина могут придавать моче более насыщенный желтый или оранжевый оттенок. От препаратов витамина Bg также появляется характерный запах. Моча приобретает зеленый цвет и неприятный запах после употребления спаржи. Лекарственный препарат «Ризанпин» — антибиотик, который обычно используется для лечения больных туберкулезом или со стафилококковой инфекцией, даст оттенки синего или зеленого цвета. Некоторые препараты, назначаемые в диагностических целях, также придают моче различные оттенки, но это имеет место в исключительных случаях.
Моча насыщенного желтого цвета означает, что у человека имеется состояние дегидратации из-за недостаточно получаемого количества жидкости. Хроническая дегидратация, при которой моча постоянно окрашена в густой желтый цвет, даже при отсутствии жажды может закончиться образованием камней в почках.
Когда вы активно занимаетесь физкультурой и сильно потеете, через несколько часов вы можете заметить выделение очень концентрированной мочи желтого цвета. Если вы выпьете сразу 15 баночек пива, ваша моча станет намного светлее»
Изменение цвета мочи овощами и фруктами
Часто люди замечают, что резко изменился цвет мочи, стал темно красным или оранжевым, коричневым. Причина простая, надо проанализировать, что ели вчера. Окрасить урину в яркие цвета могут:
- столовая свекла;
- морковь;
- вишни;
- черника;
- ежевика;
- ревень;
- фасоль;
- пиво;
- напитки с красителями.
Некоторые продукты после приема их в пищу способны окрашивать мочу
Яблоки и огурцы могут повлиять на цвет мочи, но они ее осветляют. Окрашивание быстро проходит. Исключение составляют пиво и красители в пищевых продуктах. Они нагружают печень и почки, заставляют их работать с перегрузками, выводя токсины из организма. Происходит раздражение стенок мочевыводящих каналов, желудка, мочевого пузыря.
Диагностические мероприятия
На какие симптомы стоит обращать внимание беременным женщинам: повышение количества мочеиспусканий в течение суток, боли или дискомфорт в области мочевого пузыря, в поясничной области, болезненность в процессе мочеиспускания, примесь крови в моче, появление белого осадка при отстаивании, лихорадка. После подробного сбора жалоб, анамнеза и осмотра пациентки, специалист выдает направления на проведение дополнительных анализов и обследований. Что они могут включать:
Что они могут включать:
После подробного сбора жалоб, анамнеза и осмотра пациентки, специалист выдает направления на проведение дополнительных анализов и обследований. Что они могут включать:
- выполнение общего анализа мочи;
- исследование по Нечипоренко;
- сбор суточного диуреза;
- бактериальный посев мочи с определением чувствительности к антибиотикам;
- ультразвуковое исследование почек.
Дальнейшая тактика зависит от фактора, который вызвал изменение показателей урины, и от результатов обследования.
Терапия мутноватой мочи во время беременности зависит от причины, которая вызвала данное состояние:
- Если причина мутной мочи при беременности в развитии острого или обострения хронического цистита, пиелонефрита, то показана антибактериальная терапия. При этом пациентки с диагнозом: острый пиелонефрит проходят лечение в профильном отделении общего стационара.
- Назначается комплексное лечение, куда входят антибиотики (из группы пенициллинов, цефалоспоринов), уросептики (канефрон, бруснивер, цистон, почечный чай) и спазмолитические средства (свечи папаверин, таблетки но-шпа). Для купирования лихорадки применяются нурофен, парацетамол. При лечении в условиях дневного стационара может быть использовано внутримышечное введение, при лечении в амбулаторных условиях предпочтение отдается таблетированным препаратам.
- В терапии цистита используют амоксиклав, ампициллин или монурал в комплексе с уросептиками. Рекомендуется строгое соблюдение диетических рекомендаций: исключение кондитерских изделий, различных маринадов, острой и соленой пищи, газированных напитков.
- Если причиной становится такое осложнение беременности, как гестоз второй половины, то терапия направлена на его коррекцию. При гестозе средней степени тяжести показано лечение в дневном стационаре. Назначается внутривенное капельное введение сульфата магния (магнезия), препаратов, воздействующих на плацентарный кровоток. Гестоз тяжелой степени лечится в условиях дородового отделения родильного дома.
- Если появились симптомы токсикоза на ранних сроках беременности, то повода для беспокойства нет. Достаточно соблюдать рекомендации участкового гинеколога и регулярно сдавать общий анализ мочи для контроля ситуации. Дополнительное лечение не требуется. Но пациенткам с острым циститом или острым пиелонефритом в анамнезе часто в профилактических целях назначают растительные уросептики (клюквенный или брусничный морс, фитолизин, отвар из листа брусники).
- Пациенткам также рекомендовано следовать диетическим рекомендациям, соблюдать питьевой режим (не более 2 л жидкости в день). Из лекарственных средств назначаются уросептики с мочегонным эффектом (канефрон в каплях, журавит, фитолизин) для борьбы с отеками, гипотензивные препараты при наличии сопутствующей артериальной гипертензии (допегит), лекарства улучшающие маточно-плацентарный кровоток (ангиовит, курантил, витамин Е).
- Если причина, по которой обнаруживается мутная моча при беременности, в погрешностях диеты, то достаточно изменить пищевое поведение. К употреблению рекомендованы следующие продукты: березовый сок; постное мясо; вареная рыба; яйцо; печеные яблоки; сухофрукты (изюм); сливы; абрикосы; картофель.
Мутная моча с осадком при беременности не всегда говорит о наличии патологической реакции в организме. Это может быть, как вариант нормы, так и физиологически обоснованные отклонения. При появлении подозрительных симптомов стоит обратиться к специалисту (гинекологу, урологу или нефрологу), чтобы убедиться в безопасности ситуации. Категорически не стоит заниматься самолечением или использовать народные схемы. Это может привести к внутриутробным осложнениям у беременной (фетоплацентарная недостаточность, синдром задержки внутриутробного развития плода, гипоксия, гипотрофия).
Профилактические рекомендации
Предупредить изменение окраса мочи представляется возможным при соблюдении определённых правил:

- следите за питьевым режимом. Здоровому человеку рекомендуется пить не меньше двух литров чистой воды в сутки. Интенсивные занятия спортом, высокая температура воздуха требует корректировки этой дозы (увеличьте количество воды на пол-литра);
- своевременно лечите заболевания мочеполовой системы. Большинство случаев изменения окраса урины основано на фоне патологий в этой сфере;
- во время беременности принимайте только те препараты, которые прописал доктор. Самолечение может привести к появлению нежелательных побочных эффектов (неспецифический окрас урины);
- перед употреблением продуктов яркого цвета приготовьтесь к тому, что моча может изменить цвет. Не пугайтесь в такой ситуации, увеличьте количество жидкости в день, что поможет быстро вывести «красящие» компоненты напитка или блюда.
Подробнее о том, что означает цвет мочи узнайте после просмотра следующего видео:
Watch this video on YouTube
Соли в моче
| отсутствие солей | |
| Вместе с мочой почки в составе мочи выделяют большое количество минералов. Благодаря этому процессу поддерживается постоянный кислотный и электролитный баланс в организме. Избыток минералов или органических веществ крови будет выводиться в составе мочи. При недостатке же минералов – электролитный состав мочи будет обеднен. В ряде случаев с мочой выделяются неорганические соединения, которые при определенной кислотности мочи, концентрации и скорости выведения мочи могут взаимодействовать между собой, выпадая в осадок. В результате этих процессов возможно образование почечных камней. | |
| Соли мочевой кислоты в моче (ураты) | |
|
Как понизить концентрацию уратов в моче?
|
| Оксалаты в моче (оксалат кальция) | |
|
Как понизить концентрацию оксалатов мочи?
|
| Кристаллы гиппуровой кислоты в моче | |
|
|
| Фосфаты в моче | |
Причины повышения уровня фосфатов в моче
|
Как снизить концентрацию фосфатов в моче? Для того, чтобы избежать камнеобразования при высоком содержании фосфатов в моче необходимо:
|
Причины изменения цвета урины
Причины изменения цвета мочи кроется в некоторых процессах организма:
- повышение интенсивности при тиреотоксикозе (хроническое повышение тиреоидных гормонов в организме человека);
- количество выделяемой урины и частота мочеиспускания;
- возраст — цвет мочи у грудничка практически прозрачный, у детей – светлого оттенка;
- консерванты и красители, содержащиеся в пище, включая растительное происхождение;
- приём лекарств;
- травмы мочеиспускательной системы;
- печеночные патологии, дисфункция желчного пузыря либо желчного протока;
- заболевания крови;
- наследственное нарушение обменных процессов организма.
Если изменился цвет мочи в сторону молочного-белого оттенка, то это признак болезни хилурии. Причиной неправильного соединение между протоком лимфы и мочевым пузырем могут стать:
- филяриатоз – закупоривание лимфососудов паразитами – заразу обычно разносят комары;
- травмы;
- опухолевые движения;
- туберкулёз с течением в лимфатических узлах;
- зажим мочевых протоков стремительно увеличивающимися размерами матки при вынашивании ребенка.
При пионефрозе (наличие гнойника в почке) встречается изменение оттенка в сторону трёхслойности: белая густая субстанция – в верху, молочно-белая – посередине, внизу – соли, жиры осадком.
Различные методы диагностики патологического состояния
Если подобный симптом не проходит самостоятельно в течение нескольких дней, рекомендуется обратиться к терапевту или педиатру. Обязательно расскажите доктору события, предшествовавшие появлению коричневой мочи (травмы, операции, приём фармацевтических препаратов, характер питания). На основании этих данных иногда удаётся существенно сократить круг диагностического поиска.
Во время своей практической деятельности мне довелось столкнуться с интересным случаем изменения цвета урины у одной из пациенток. Девушка жила отдельно от родителей и приезжала к ним в гости только на выходные или праздники. Во время новогодних каникул больная отметила появление коричневого оттенка мочи, в результате чего обратилась к доктору. Проведённые анализы показали отсутствие у неё каких-либо симптомов заболеваний печени, почек или крови, а затем пациентка отправилась домой. После возвращения в свою квартиру она отметила, что моча вернула прежний цвет. При последующем визите к родственникам выяснилось, что бабушка добавляла в чайник, из которого пила вся семья, какие-то травки и растения, придававшие специфический оттенок урине.
Какие исследования используются для постановки диагноза:
- Общий и биохимический анализ крови. С их помощью можно обнаружить маркёры печёных повреждений (повышение уровня АСТ, АЛТ, ГГТ, щелочной фосфатазы), воспалительный процесс (увеличение СОЭ и лейкоцитов). Для диагностики гепатитов применяются специальные вирусологические исследования крови.
- Общий анализ мочи позволяет определить её физические свойства и клеточный состав. При воспалительных процессах увеличивается уровень белка, лейкоцитов и эритроцитов в урине, при мочекаменной патологии обнаруживаются примеси солей. Для злокачественных новообразований характерно выявление атипичных клеток.
- Ультразвуковое исследование внутренних органов (печени, почек и селезёнки) позволяет определить размеры органа, его толщину, наличие кист, злокачественных новообразований, камней. Эта методика широко используется для обнаружения первичной причины развития симптома коричневой урины.
-
Магнитно-резонансная томография — более современный и дорогостоящий метод исследования, который используется для сложных диагностических случаев. С его помощью можно выявить различные аномалии развития и дефекты внутренних органов.
Причины и факторы изменения оттенка урины
Нормальный цвет мочи свойственен только человеку, у которого нет жалоб на состояние здоровья. Если же у него происходит развитие какого-то недуга, то первым его признаком является изменение окраса и запаха биологической жидкости. Это может случиться под воздействием следующих факторов:
- приема определенных медикаментозных препаратов;
- употребления в пищу большого количества овощей, фруктов, ягод;
- чрезмерного или недостаточного употребления жидкости;
- повышенной физической активности;
- неправильного питания;
- чрезмерной увлеченности диетами для похудения;
- употребления чаев на основе сены, каркаде и других компонентов, насыщенных большим количеством пигментов;
- злоупотребления алкоголем;
- витаминотерапии;
- приема антибиотиков (длительного и бесконтрольного).
Какая цветом должна быть моча у здорового человека, и какие безобидные факторы способны вызвать ее изменение, мы рассмотрели. Однако, помимо них, существует ряд причин, которые могут крыть в себе большую опасность для здоровья. В целях безопасности давайте рассмотрим и их.
Цвет мочи
- Нормальный результат в бланке анализа мочи: чистая моча; желтый / соломенный / янтарный цвет;
- Ненормальный результат анализа мочи: красная моча, кровь в моче, гематурия, темная моча.
Причинами отклонения цвета мочи может быть прием определенных продуктов или лекарств. Красная моча может указывать на гематурию, то есть на наличие эритроцитов в моче. В этом случае чаще всего требуется дополнительная диагностика. Моча темного цвета может указывать на обезвоживание. Любое изменение цвета может указывать на заболевание почек или, например, на неправильно леченный диабет.
Анализ мочи посев