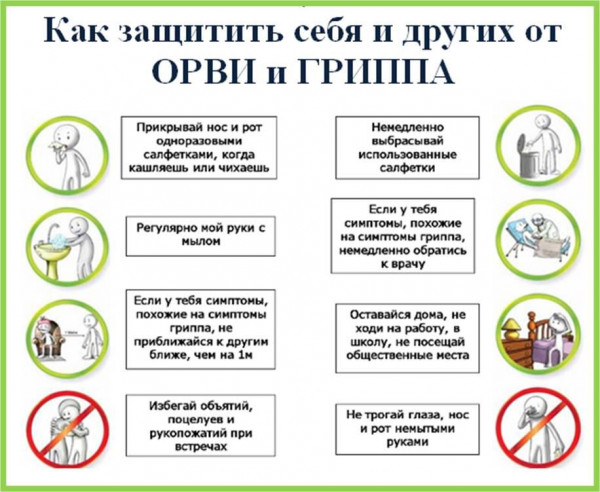
Детские болезни: список
Содержание:
- Краснуха
- Острый отит
- Основные принципы лечения детских инфекций
- Необходимая профилактика
- Самые опасные детские болезни
- Колики
- Краснуха (коревая краснуха)
- Гемолитическая болезнь
- Почему дети болеют
- Краснуха (коревая краснуха)
- Высыпания инфекционного происхождения
- Болезни пищеварительной системы
- Детские заболевания, которые могут проявиться во взрослом возрасте
- Неинфекционные заболевания кожи
- Физическая активность
- Какие признаки развития инфекции наблюдаются у детей
- Ветряная оспа (ветрянка)
- Краснуха у детей
Краснуха
Заболевание широко распространено как у детей, так и у взрослых. Среди всех заболевших более 80% составляют дети, преимущественно в возрасте от 3 до 7 лет. Однако в последние годы в эпидемический процесс активно вовлекаются взрослые, доля которых в общей структуре заболевших ежегодно составляет около 15%. Ежегодно заболевает около 100 тысяч подростков и молодых людей Заболеваемость краснухой подвержена периодическим подъемам, и ее уровень повышается через каждые 3-5 лет с последующим снижением. На спаде заболеваемости краснухой болеют, как правило, только дети, тогда как в период эпидемического подъема растет число заболевших среди взрослых.
Краснуху принято считать легким заболеванием. Однако такое определение справедливо для течения этой инфекции у детей. Заболевание у взрослых людей характеризуется более тяжелым течением, нередко протекает с длительной лихорадкой, поражением суставов и внутренних органов. Из осложнений для взрослых более характерны артралгии (боль в суставах) и артриты (воспаление суставов), которые развиваются у 3 из 4 заболевших, особенно у женщин. Особую проблему создает врожденная краснуха.
Всего, по данным Всемирной организации здравоохранения, краснуха ежегодно калечит около 300 тысяч детей. Известно, что при инфицировании женщины на первой неделе беременности поражение плода возникает в 80% случаев, на 2-4-й неделе — в 60%, на 5-8-й неделе — в 30% и на 9-12-й неделе — в 10%. При инфицировании на более поздних сроках вероятность того, что разовьются пороки плода снижается, однако даже на 5 месяце еще существует опасность для 1 из 10 детей.
Для врожденной краснухи характерна триада аномалий развития: катаракта, пороки сердца и глухота. Однако возможны также последствия в виде нарушений со стороны крови (гемолитической анемии, тромбоцитопении), воспаления легких, низкой массы тела и маленького роста при рождении. Неблагоприятное влияние краснухи на плод проявляется также спонтанными абортами (30%), мертворождением (20%), смертью в первый месяц жизни (20 процентов). Врожденная краснуха является причиной смерти в 20% случаев от числа всех умерших от внутриутробных инфекций.
ВОЗ рекомендовала обязательно включать вакцинацию против краснухи в национальные календари профилактических прививок. По календарю профилактических прививок в России, принятому в 1997 году, вакцинация против краснухи стала обязательной и для нашей страны. Однако, к сожалению, пока не определена тактика и стратегия вакцинации женщин детородного возраста. Кроме того, ситуация остается непростой из-за отсутствия отечественного вакцинного препарата, а закупка существующих импортных вакцин осложняется отсутствием соответствующего финансирования.
Острый отит
Под острым отитом понимают воспалительные процессы в каком-либо из отделов органа слуха. Для детей до 3 лет отиты – довольно частое явление. Заболевание может стать причиной потери слуха (полной или частичной), нарушения речи. Кроме этого возможно развитие сопутствующих заболеваний, так называемых осложнений.
Часто отит становится следствием невылеченного простудного заболевания, ОРВИ, синусита. У малышей воспаление органа слуха может возникнуть из-за перепада давления, например, при путешествии на самолете.
Острый отит развивается в течение суток. Заболевание сопровождается повышением температуры тела, сильной и резкой болью в обоих ушах или в одном из них. При надавливании на ушной узелок ребенок вздрагивает от боли. Иногда из уха появляется жидкое отделяемое. Ребенок плохо спит, ест, становится беспокойным и плаксивым.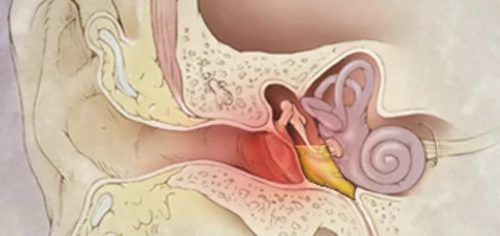
Лечением заболеваний ушей (впрочем, как и других ЛОР-органов) занимается врач-отоларинголог или ЛОР.
Основные принципы лечения детских инфекций
Цель лечения — выздоровление маленького пациента и восстановление нарушенных функций органов и систем, достигается решением следующих задач:
1) борьба с возбудителем и его токсинами;
2) поддержание функций жизненно-важных органов и систем;
3) повышение иммунологической реактивности (сопротивляемости) организма ребенка;
4) профилактика осложнений детской инфекции.
Задачи лечения осуществляются проведением следующих мероприятий:
1. Своевременное выявление и при необходимости госпитализация больного ребенка, создание ему охранительного режима – постельного при тяжелом и среднетяжелом состоянии, полноценное питание, питьевой режим.
2. Этиотропная терапия (специфические препараты, направленные на подавление роста или уничтожение возбудителя инфекции). В зависимости от инфекции назначаются антибиатериальные препараты, противовирусные средства. Неправильная трактовка диагноза и назначение этиотропного лечения не по профилю приведет к возможному утяжелению инфекции и развитию осложнений.
3. Патогенетическая терапия связана в основном с инфузионной терапией растворов определенной направленности (глюкозо-солевые растворы, коллоиды, препараты плазмы, крови), а также специфических парентеральных препаратов (ингибиторы протеаз, глюкокортикостероиды и другие), иммуномодуляторов.
4. Посиндромная терапия проводится при любой инфекции (жаропонижающие, противорвотные, сосудосуживающие, отхаркивающие, противокашлевые, антигистаминные и многие другие).
Необходимая профилактика
Основная профилактическая мера − соблюдение гигиены
! Если ребенок слишком мал для самостоятельной работы над собственным телом, это должны делать родители. А еще не стоит забывать просвещать карапуза относительно чистоты рук!
Фото: Личная гигиена
Обязателен и правильный рацион
питания ребенка любого возраста. Это позволит маме и папе обрести уверенность в крепости иммунитета их чада.
И наконец, не следует вольно относиться к уборке дома
. Если в комнате карапуза скопилось немало пыльных игрушек, пора приняться за их чистку!
Кожные заболевания у детей протекают иначе, чем у взрослых. Это объясняется особенностями кожного покрова ребенка и меньшей способностью организма противостоять инфекциям.
Родителям не следует оставлять без внимания такие изменения состояния кожи, как сыпь, пузырьки, шелушение, отечность и сухость кожи.
Самые опасные детские болезни
Вот этих штук нужно точно остерегаться и обязательно звонить врачу, если подозреваете, что перед вами нечто подобное.
Инфекционная эритема («пятая» болезнь)
Дети до 3 лет наиболее уязвимы к «пятой» болезни, которая проявляется в виде ярко-красной сыпи на щеках. Возбудителем является парвовирус. Её можно Есть и другие симптомы:
-
Температура;
-
Насморк;
-
Вторичная сыпь на теле.
Эритема разносится среди детсадовцев и младших школьников как пожар, поскольку некоторое время вообще никак себя не проявляет. Лишь когда появляются первые симптомы, ребенок перестает быть заразным
У некоторых детей помимо красной сыпи и лихорадки могут появиться мышечно-суставные боли. Вне зависимости от симптомов сразу же сообщите своему педиатру.
Также обязательно свяжитесь с акушером-гинекологом, если заразились во время беременности. У инфекционной эритемы могут быть серьезные осложнения для будущего ребенка.
Стрептококковая ангина
Новорожденные и дети до 3 лет болеют ею редко, но могут подхватить от старших братьев или сестер.
Стрептококковая инфекция передается в основном через кашель или чихание, но малыш может заразиться, если, например, поиграет чужими игрушками. При этом стрептококк – это наиболее типичный возбудитель всех бактериальных ангин.
Классические симптомы:
-
Боль и покраснение горла;
-
Проблемы с глотанием и даже произнесением звуков;
-
Белый гнойный налет на нёбе и миндалинах;
-
Воспаление лимфоузлов;
-
Факультативно – боли в животе.
Опознать стрептококковую ангину довольно просто – проверить горло ребенка на свет. Обязательно свяжитесь с педиатром, если обнаружите следы инфекции, и сдайте анализ на бактериальные культуры (мазок из горла)
Скорее всего малышу пропишут антибиотики, в чем нет ничего страшного. Главное, давайте их строго по рекомендациям врача. Также сделайте так, чтобы ребенок не контактировал с другими детьми во время лечения.
Грипп
Очень опасен не только для стариков, но и для маленьких детей. Ставить прививку им ещё слишком рано, и к тому же должно пройти минимум две недели, чтобы выработался иммунитет.
Грипп у детей всегда стремителен и симптомы гораздо хуже, чем при обычном ОРВИ:
-
Сильный жар (до 39,5 °С);
-
Мышечные и головные боли;
-
Боль в горле;
-
Озноб;
-
Опционально – рвота и диарея, боль в животе.
Наиболее опасен детский грипп тем, что может перекинуться на бронхи и легкие, спровоцировав тяжелую пневмонию. Также он открывает ворота для бактериальных инфекций, поэтому пневмония может иметь смешанную природу.
В сущности, единственная защита от гриппа – это ежегодное вакцинирование, начиная с 2 лет. Прививка не дает стопроцентной защиты, но по крайней мере помогает переболеть без осложнений
Если подозреваете, что у вашего ребенка именно грипп, следует немедленно обратиться к педиатру.
Конъюнктивит
Осторожно! Очень заразен для всей семьи. Конъюнктивитом называют инфекцию внутренней стороны века и поверхности глаза (конъюнктивы)
Как результат, возникают:
-
Покраснение глаз и сильный отек;
-
Гнойные выделения;
-
Размытость зрения;
-
Повышенное слезоотделение;
-
Боль и сильный зуд в глазах;
-
Головокружение.
Типичный возбудитель конъюнктивита – стрептококковые и стафилококковые бактерии. Поэтому для лечения понадобятся глазные капли с антибиотиками. Для детей конъюнктивит опасен тем, что может дать осложнения на роговицу и уши, если не лечить.
Ребенка следует оградить от сверстников, поскольку конъюнктивит крайне заразен. Также не давайте ему прикасаться к глазам. Постельные принадлежности (одеяла и подушки в том числе), полотенца нужно обязательно перестирать и дезинфицировать после выздоровления
Паразиты (острицы)
Обратите внимание, если ребенок чешет анус и жалуется на сильный зуд.
При плохой гигиене может случиться типичная болезнь грязных рук – гельминтоз, оно же заражение глистами (острицами). Подозревая его, обязательно обратитесь к педиатру и сдайте анализ кала. Скорее всего придется провериться всей семье, поскольку черви очень легко передаются от человека к человеку.
Лечат гельминтозы сейчас довольно легко и без последствий (естественно, если не запустить болезнь, в противном случае возможны серьезные осложнения, в том числе анемия). После курса противопаразитарных препаратов придется продезинфицировать все постельное белье, полотенца и одежду.
Колики
Колики могут возникать как при нормальном состоянии организма, так и при разного рода заболеваниях. В большинстве случаях от газообразований страдают малыши в периоде от трех недель до трех месяцев. В основном страдают малыши при грудном вскармливании, особенно при искусственном, однако симптомы появляться могут как сразу, так и через некоторое время. Проявляется у малыша через беспокойство, крик, прижиманием ножки к животику и отказа от груди. Продолжительность коликов от нескольких минут до пары часов, также могут повторяться каждый день. В большинстве случаев причинами возникновения коликов могут быть неподходящая молочная смесь, аллергия на пищу, запор, перекорм, метеоризм, аэрофагия (чрезмерное заглатывание воздуха), нарушение диеты кормящей мамы. При недостатке лактозы в кишечнике малыша снижается количество лактозы, т.е. фермента, который перерабатывает сахариды лактозы, которые содержаться в молоке. Вследствие чего в кишечнике малыша начинаются процессы брожения и чрезмерного выделения газов, также вздувается животик и в нем слышны урчания, стул становится разжиженным с чрезмерным содержанием газов. Также колики могут возникать из-за нерационального питания кормящей мамы, даже во время выписки из роддома врачи разъясняют, как нужно питаться после родов. Напомним, что противопоказано есть гороховый суп, черный хлеб, яркие фрукты, капусту, бобовые, свежие овощи, газированные напитки и т.д.
При возникновении колик у малыша следует положить кроху на животик, помассировать животик круговыми движениями по часовой стрелке или положить на живот теплую пеленку, предварительно ее следует прогладить. Также рекомендовано использовать травяные чаи, но только те, которые подходят по возрасту малыша. Можно воспользоваться специальными лечебными молочными смесями при искусственном питании. Для того, чтобы малыш отвлекся от колик рекомендовано включать вентилятор, монотонную музыку, прогуляться.
Колики у малыша довольно частое явление, избежать которое можно путем консультации у лечащего врача, который выпишет препараты, уменьшающие газы в животике малыша.
Краснуха (коревая краснуха)
Инкубационный период:
15 — 20 дней.
Инфекционный период:
начинается за одну неделю до высыпаний на коже и длится в течение 5 дней с момента появления сыпи.
Симптомы.
Поначалу симптомы похожи на простуду в легкой форме. Через 1-2 дня появляется сыпь, сначала на лице, затем на теле. Пятна плоские (на бледной коже они бледно-розовые). Лимфоузлы в задней части шеи могут опухать. Как правило, ваш ребенок не будет чувствовать недомогания. Иногда диагностировать краснуху может быть сложно.
Что делать?
Давайте вашему ребенку обильное питье. Исключите возможность контакта вашего ребенка с беременной женщиной. Если такое произошло, сообщите ей об этом, так как ей требуется обратиться к врачу.

Гемолитическая болезнь
Клинические рекомендации при гемолитической болезни новорожденных зависят от ее формы. Данный недуг поражает предельно малое количество младенцев – примерно 0,5 % от общего числа рожденных детей. Заболевание развивается у ребенка в основном при резус-конфликте или несоответствии системы АВО. Это наиболее частая причина гемолитической болезни новорожденных.
Обычно такое заболевание проявляется у младенцев в трех формах:
- Анемическая — развивается из-за непродолжительного действия изоантител, выделяемых матерью. Повреждения плода минимальны. Анемия обычно развивается после первой недели жизни малыша, поскольку у него снижается уровень эритроцитов и гемоглобина, увеличивается селезенка, почки и печень, а также может развиться эритробластоз, полихромазия и анизоцитоз.
- Желтушная — появляется из-за воздействия на новорожденного изоантител. Младенец может иметь признаки желтухи и анемии, у него отмечается увеличение лимфатических узлов, печени и сердца. Далее у ребенка, скорее всего, будет отмечаться небольшая задержка развития. Из-за угнетения иммунной системы дети на протяжении первого года жизни часто страдают сепсисом, омфалитом и пневмонией.
- Отечная — появляется вследствие длительного воздействия на беременную женщину изоантител. В данном случае плод развивается дальше, поскольку все токсические продукты будут выводиться через плаценту. Но все же у него может увеличиваться селезенка, сердце и печень, образовываться экстрамедуллярное кровоизлияние, нарушаться белковообразовательная функция, отмечаться сосудистая проницаемость, а также развиваться гипоальбуминемия. Обменные нарушения в некоторых случаях могут привести к смертности плода.
Почему дети болеют
Дети очень часто болеют именно потому, что взрослые слишком сильно стараются оградить малышей от любых воздействий среды. Родившись с практически совершенной иммунной системой, ребенок оказывается лишен возможности ее включить и тренировать.
Иммунитет не может научиться бороться с инфекцией, если он вынужден существовать в почти стерильных условиях. Малыш не может научиться правильно падать, если его все время подхватывают. Система терморегуляции тоже отключается за ненадобностью — ведь малыша постоянно кутают.
Чрезмерно заботливым родителям стоит подумать о том, что человечество просто не смогло бы выжить, если бы дети у наших предков рождались такими слабыми и не способными к взаимодействию с внешним миром. Цивилизация действительно несколько уменьшила адаптивные способности детенышей вида Homo Sapiens, но не настолько. Задача родителей состоит не в том, чтобы максимально оградить малыша от всего на свете. Они должны помочь организму ребенка включить все системы защиты и развить их. А для этого нужны и микробы, и сквозняки, и вода, и воздух разной температуры. Но все в разумных, дозированных количествах.
Краснуха (коревая краснуха)
Инкубационный период: 15 — 20 дней.
Инфекционный период: начинается за одну неделю до высыпаний на коже и длится в течение 5 дней с момента появления сыпи.
Симптомы. Поначалу симптомы похожи на простуду в легкой форме. Через 1-2 дня появляется сыпь, сначала на лице, затем на теле. Пятна плоские (на бледной коже они бледно-розовые). Лимфоузлы в задней части шеи могут опухать. Как правило, ваш ребенок не будет чувствовать недомогания. Иногда диагностировать краснуху может быть сложно.
Что делать? Давайте вашему ребенку обильное питье. Исключите возможность контакта вашего ребенка с беременной женщиной. Если такое произошло, сообщите ей об этом, так как ей требуется обратиться к врачу.
Прочитайте подробнее о краснухе.
Высыпания инфекционного происхождения
Инфекционные заболевания кожи у детей можно подразделить на виды, которые существенно отличаются друг от друга.
К ним относятся:
- кожные изменения, причиной которых стали вирусные инфекции;
- пиодермии, или гнойничковые поражения дермы, — появляются в результате попадания стрептококков, стафилококков и других;
- микозы, возникшие по причине внедрения патогенных грибов;
- хронические инфекционные поражения кожи, причиной которых становятся микобактерии и боррелии.
Экзантемы
Кожные высыпания на теле при многих инфекционных болезнях врачи называют экзантемами.
К заболеваниям кожи у детей инфекционного характера с экзантемами относятся:
- корь;
- ветряная оспа;
- скарлатина;
- краснуха;
- детская розеола.
Инкубационный период у этих недугов различный, отличаются также и характерные симптомы кожных заболеваний у детей, в частности, по внешнему виду сыпи.
Так, корь характеризуется крупными, сливающимися папулами, в то время как краснухе присуща редкая и мелкая сыпь. Ветряную оспу сопровождают мелкие пузырьки, заполненные жидкостью.
Скарлатина выделяется мелкоточечной сыпью в основном в таких местах:
- по бокам туловища;
- на лице.
При детской розеоле наблюдается макулопапулезная сыпь. Она очень сходна с крапивницей.
Вирус такого заболевания — кори — передается от больного к здоровому ребенку воздушно-капельным путем
Гнойничковые и вирусные болезни
Гнойничковые изменения (пиодермия) являются достаточно частыми детскими заболеваниями кожи. Возбудители — стафилококки и стрептококки
, имеющиеся:
- в воздухе;
- в домашней пыли;
- в песочнице;
- на одежде.
Наиболее распространенные проявления пиодермии:
- Карбункулез.
- Импетиго.
К вирусным дерматозам относят те кожные заболевания у детей, виновниками которых становятся различные вирусы.
Среди них:
- Простой герпес, характеризующийся изменениями на слизистой и коже в области рта и носа.
- Бородавки, среди которых имеются как обычные, так и плоские, а также остроконечные. Передается недуг при кожном контакте, если имеются микротравмы, снижен клеточный иммунитет.
Болезни пищеварительной системы
Несоблюдение режима питания, увлечение вредной пищей, фастфудом, газированными напитками – все это приводит к тому, что заболевания ЖКТ стремительно молодеют, все чаще их диагностируют у детей.
Основные болезни ЖКТ у детей
- Рефлюкс – воспаление пищевода проявляется частыми болями в животе, отрыжкой с неприятным запахом;
- гастрит – болезнь практически всегда становится хронической, при отсутствии лечения развивается язва;
- дискинезия желчевыводящих путей – часто становится причиной образования камней;
- диарея, запор, метеоризм, вздутие – все эти проблемы могут быть признаками различных заболеваний органов пищеварительной системы, необходимо пройти тщательную диагностику.
Если вам сложно самостоятельно скорректировать рацион, обратитесь к диетологу. Иногда лишний вес появляется на фоне неправильного обмена веществ, в таких случаях требуется консультация детского эндокринолога.
Детские заболевания, которые могут проявиться во взрослом возрасте
Менингококковая инфекция
Не вызывает формирования стойкого иммунитета, потому заболевание может поражать человека несколько раз. Возбудителем является менингококк.
Заболевание начинается с типичных общих генерализованных явлений:
- головной боли,
- изменений со стороны носоглотки, нижних дыхательных путей.
Преимущественно страдает головной мозг и его оболочки. У детей болезнь протекает менее агрессивно. При нормальном функционировании иммунной системы менингококковая инфекция протекает с легкими катаральными явлениями.
Возможно лечение в домашних условиях. Применяются антибиотики широкого спектра действия. Показан строгий постельный режим. При тяжелом течении необходима срочная госпитализация.
Инфекционный мононуклеоз
Неспецифическое заболевание, вызываемое вирусом Эпштейна-Барр. Характеризуется генерализованным поражением всего организма.
- Наблюдается лихорадка (с фебрильными значениями термометра),
- изменения со стороны носоглотки, нижних дыхательных путей, селезенки, печени.
Несмотря на комплексный характер патологии, протекает она как в детском, так и во взрослом возрасте сравнительно мягко.
Острые респираторные заболевания
Устаревшее название. Актуальное наименование – острая респираторная вирусная инфекция. Своего рода «мусорный» диагноз, который врачи-терапевты и педиатры ставят во всех непонятных случаях. На деле же это целая группа заболеваний верхних и нижних дыхательных путей, вызванная вирусным возбудителем.
Заболевание протекает по классической «простудной» схеме. Специфический иммунитет не развивается.
Кишечные инфекции
Дизентерия, сальмонеллез, эшерихиоз, поражение ротавирусами, энтеровирусами и др. Не являются детскими болезнями. Наиболее часто встречаются у пациентов младшего возраста по причине пренебрежения правилами гигиены.
Кишечно-инфекционные патологии сопровождаются:
- интенсивной гипертермией,
- диспепсическими явлениями,
- диареей,
- тенезмами (ложными позывами опорожнить кишечник).
В течение всего периода течения болезни, испражнения больного считаются биологически опасными.
Гепатит А
В народе также известен как «желтуха». Провоцируется вирусным возбудителем. Инкубационный период составляет около месяца. В своем развитии болезнь проходит три фазы.
Первая фаза протекает с лихорадкой и развитием диспепсических явлений (болью в животе, тошнотой, рвотой), симптомами общей интоксикации.
Вторая фаза характеризуется пожелтением склер глаз и кожных покровов. Также изменением пигментации мочи, кала. Лихорадка и общие проявления отступают. Наблюдаются боли в правом подреберье .
В фазу разрешения все симптомы отступают, состояние больного нормализуется.
С учетом лечения, длительность болезни – порядка 2-3 недель. Гепатит А считается сравнительно легким заболеванием, поскольку редко дает осложнения. После лечения вирус остается в клетках печени носителя, продолжая существование в латентной форме.
Все описанные заболевания лишь условно называются детскими. Переносить их могут и взрослые, однако, в силу особенностей возбудителей подобных патологий, люди болеют с первых же лет жизни. Независимо от характера течения патологии, терапия должна проводиться только под контролем врача.
Неинфекционные заболевания кожи
Помимо недугов инфекционного происхождения, которые и становятся толчком к образованию на коже ребенка сыпи, существует немало болезней, не имеющих к инфекции никакого отношения. Чаще всего, по заявлению дерматологов, встречаются такие:
1. Аллергические высыпания.
Если сыпь носит аллергический характер, значит выступает реакцией детского организма на тот или иной раздражитель. Как правило, аллергия на коже проявляется в виде атопического дерматита, для которого характерен зуд.
Фото: Аллергия у ребенка
Нередки среди детей и случаи крапивницы, при которой волдыри возникают не только на кожной поверхности, а и на слизистых. Крапивница возникает как следствие приема лекарственных препаратов, определенных продуктов, а иногда и в качестве реакции организма ребенка на холод.
Педикулез
− самая распространенная из болезней такого ряда. Вызывается она вшами, а проявляется в виде зуда.
Фото: Возбудители педикулеза
Чесотка
− еще один неприятный кожный недуг. Провоцирует ее появление чесоточный клещ. У ребенка, подхватившего чесотку, наблюдается сильный зуд на коже.
Фото: Возбудитель чесотки
Демодекоз
− менее встречаемое, однако не менее неприятное заболевание. Вызывается оно клещом угревой железницы, проникающим в волосяные фолликулы. Пораженная кожа при этом покрывается угрями.
Фото: Возбудитель демодекоза
3. Заболевания сальных желез.
Нередко у малышей можно наблюдать самое распространенное из указанной группы заболевание, именуемое потницей
. Его возникновение − следствие неправильного ухода за кожей карапуза, ее перегревания. Имеющие красноватый оттенок высыпания при потнице можно наблюдать внизу живота малыша, на грудной клетке и шее, в складочках кожи.
Фото: Потница
Себорея
также относится к заболеваниям сальных желез. Она может настигнуть ребенка, за которым ведется неправильная гигиена.
4. Гипер- и гиповитаминоз.
Такие заболевания, сопровождающиеся образованием на коже сыпи и воспаления, могут возникать из-за наследственности и ряда систематических болезней.
Физическая активность
«Не бегай, сядь!»
«Не прыгай, у меня уже голова болит!»
«Куда ты полезла, упадешь!»
Но ребенок — не кукла. Он должен и бегать, и прыгать, и лазать, и танцевать. Чем больше он двигается, тем правильнее развивается его организм, тренируется сердце и сосуды, укрепляются кости, связки и мышцы. Развивается вестибулярный аппарат, моторика, и все это вместе способствует развитию интеллекта. И укрепляет здоровье.
Очень желательно найти время, чтобы водить малыша на занятия спортом или танцами. Отлично, если родители смогут заниматься физкультурой вместе с детьми или регулярно вместе с ними активно отдыхать.
Какие признаки развития инфекции наблюдаются у детей
На внедренный в организм возбудитель, организм ребенка отвечает сложным набором патологических реакций и в течение болезни в нем происходят много изменений. В обмене веществ, в терморегуляции, изменяется нервная, сердечнососудистая, дыхательная и пищеварительная системы.
Практически во всех случаях возникновения инфекционного заболевания у ребенка проявляются признаки интоксикации, то есть отравления организма продуктами жизнедеятельности микробов и вирусов: головная боль, тошнота, чувство разбитости, общая слабость, лихорадка.
Но если головная боль и плохое самочувствие могут встречаться не только при инфекционных болезнях, а бывают и при обычном переутомлении, то повышение температуры тела — объективный признак начала инфекционного заболевания.
Лихорадочные реакции неинфекционной природы встречаются крайне редко. Поэтому почти безошибочно можно думать об инфекции, если у ребенка повысилась температура. Обычный медицинский термометр (градусник) — вот первый инструмент для диагностики, который должен быть в каждой семье.
- У здорового ребенка в обычной обстановке температура кожи колеблется в пределах 36—37. Лишь в грудном возрасте, когда терморегуляция организма ребенка несовершенна, могут возникать незначительные и кратковременные подъемы температуры при нарушении режима питания, сна, при возбуждении или перегревании тела.
- При лихорадке больные вначале нередко жалуются на озноб. Им становится холодно, и они стремятся теплее укрыться. Это первый признак нарушения терморегуляции под влиянием веществ, выделяемых микроорганизмами. При возвращении к более уравновешенному состоянию терморегулирующего центра организм начинает реагировать большей отдачей тепла, что сопровождается ощущением жара и проливным потам.
- Характер лихорадки (температурная кривая) при многих заразных болезнях весьма типичен. На протяжении заболевания подъемы температуры могут быть однократными или многократными, длительными или относительно кратковременными.
Наиболее высокая температура обычно регистрируется вечером, тогда как утром она, как правило, несколько снижается. Поэтому температура должна измеряться как минимум два раза в сутки: до завтрака и около 18—19 часов. Результаты измерения вносят в специальный график вместе с частотой пульса, который у здорового человека обычно колеблется от 60 до 80 ударов в минуту.
При подъеме температуры синхронно повышается и частота сердечных сокращений, поэтому опытные врачи иногда и без термометра приблизительно определяют температуру тела по учащению пульса.
Температура и частота пульса увеличивается у больного на разных стадиях болезни эти изменения сопровождаются появлением и исчезновением других характерных симптомов заболевания (сыпь, кашель, конъюнктивит).
Ветряная оспа (ветрянка)
Инкубационный период:
1-3 недели.
Инфекционный период:
больной наиболее заразен за 1-2 дня до появления сыпи, но инфекционный период продолжается до тех пор, пока не отпадут корочки с последних пузырьков на коже.
Симптомы.
Первые признаки ветрянки: сыпь на коже, общее недомогание и небольшое повышение температуры. Сыпь выглядит, как красные пятна, которые в течение одного-двух дней превратятся в пузырьки, наполненные жидкостью. Постепенно они высыхают, покрываясь корочками, которые затем отпадают. Сначала пятна появляются на груди, спине, голове или шее, а затем распространяются по всему телу. На их месте могут остаться рубчики, но лишь в случае сильной инфекции. Элементы сыпи добавляются на теле ребенка в течение нескольких дней.
Что делать?
Как правило, лечение ребенка, заболевшего ветряной оспой, проводится в домашних условиях. Стоит придерживаться следующих рекомендаций:
- Давайте вашему ребенку обильное питье.
- Для облегчения жара и дискомфорта примите парацетамол или ибупрофен.
- Зуд можно облегчить, приняв ванну, надев свободную одежду или с помощью каламинового лосьона.
- Постарайтесь не давать ребенку расчесывать или сковыривать пузырьки, так как это увеличивает риск образования шрамов. Это очень тяжело для ребенка, так что почаще хвалите и поддерживайте его. Постарайтесь отвлечь ребенка от зуда, например, просмотром телевизора. Сообщите в школу или детский сад, что ваш ребенок заболел, если есть угроза заражения для других детей.
- Не давайте вашему ребенку вступать в контакт с беременными или пытающимися забеременеть женщинами. Если ваш ребенок вступал в контакт с беременной женщиной, которой вскоре стало плохо, сообщите ей о ветрянке (и посоветуйте обратиться к врачу). Для женщин, никогда не болевших ветрянкой, заражение этим заболеванием во время беременности может привести к выкидышу, или ребенок может родиться с ветрянкой.
Краснуха у детей
Вирус краснухи передается по воздуху при общении между детьми. Ее инкубационный период – примерно от 11 до 23 дней. Заразившейся краснухой человек начинает выделять ее вирус где то за неделю до появления первых симптомов и заканчивает выделять через неделю – максимум две, после того, как как все признаки заболевания пройдут.
Обычное проявление краснухи – это припухание и болезненность затылочных и других лимфоузлов. Одновременно на всем теле и лице появляется сыпь бледно-розового цвета. Еще через 2 – 3 суток она исчезает бесследно.
Высыпания сыпи может сопровождаться небольшой температурой и нарушениями в работе дыхательных путей. Но таких симптомов может и не быть.
Осложнений при краснухе практически не бывает. Опасна она лишь в случае, если ею заразилась и начала болеть беременная женщина, особенно опасно заражение в первые месяцы беременности. Болезнь эта может послужить причиной пороков развития плода, нередко пороков достаточно тяжелых.
Лечение и профилактика краснухи
Специфического лечения краснухи нет. В остром периоде нужен обязательно постельный режим. Если повысилась температура, принимают жаропонижающие средства, а при зудящих болях – антигистаминные.
Прививка от краснухи – единственная профилактика. Она введена в Российский календарь прививок и делается на бесплатной основе.