Антральные фолликулы в яичниках
Содержание:
- Расшифровка
- Особенности исследования
- Как выглядит овуляция на УЗИ
- Как и в какие дни проводят диагностику
- Ход проведения
- Для чего и кому назначается
- Отклонения от нормальных показателей – возможные причины
- Методы определения овуляции
- На какой день делают исследование?
- Какие отклонения можно определить?
- Определение овуляции
Расшифровка
После каждого исследования проводится расшифровка фолликулометрии. Занимается ею врач, который делал УЗИ. Однако для постановки диагноза при наличии каких-либо отклонений от нормы потребуется еще лабораторные исследования уровня гормонов в крови пациентки. Эти анализы сдаются в тот же период, когда выполняется УЗИ-диагностика. На основании обоих факторов врач делает соответствующие выводы о причине бесплодия.
Рассмотрим, что показывает фолликулометрия, а также какие отклонения от нормальных показателей могут быть зафиксированы.
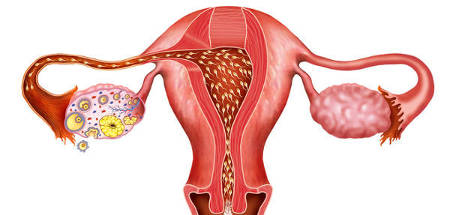
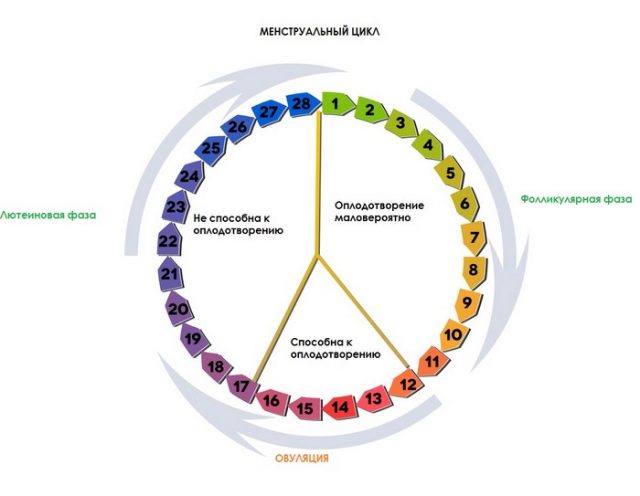
Естественная работа органов репродуктивной системы
У пациентки фиксируется правильная овуляция, которая происходит в нужные дни цикла. УЗИ фиксирует такие признаки:
- Перед наступлением овуляции наблюдается рост нескольких фолликулов;
- Через некоторое время среди них выделяется один, доминантный, который значительно превышает размерами остальные;
- Фолликул исчезает (в это время произошел его разрыв, и освобожденная яйцеклетка проходит в маточные трубы);
- В период овуляции на его месте начинает свое развитие желтое тело;
- За маткой прослеживается скопление небольшого количества жидкости.
Следует знать, что с помощью УЗИ зафиксировать момент выхода яйцеклетки не представляется возможным: ее размер слишком мал. По этой причине подтверждают овуляцию по сопутствующим признакам.
Результаты анализов фиксируют увеличение прогестерона, который свидетельствует о том, что желтое тело начало функционировать.
Атрезия (неправильное развитие фолликула)
В норме графов пузырек меняет размер по дням цикла в сторону увеличения. В случае атрезии фолликула происходит обратный процесс. Фолликул начинает естественный рост, но, не достигнув, зрелости, уменьшается. Из-за того, что за столь короткий промежуток времени яйцеклетка не успела созреть, овуляция не происходит. Подобное нарушение называют ановуляторным циклом. Из-за отсутствия овуляции пациентка забеременеть не сможет.
Характерная симптоматика на УЗИ:
- Не выявлено появление доминантного фолликула или зафиксировано его быстрое уменьшение;
- Желтое тело и жидкость за маткой отсутствуют.
Количество прогестерона в крови остается неизменным.
Если ановуляторный цикл зафиксирован один раз, говорить о патологии еще рано. С подобной ситуацией сталкивается каждая женщина несколько раз в год. Однако систематическое отсутствие овуляции свидетельствует о бесплодии, которое нужно лечить.
Персистирущий фолликул
В этом случае фолликулы до овуляции развиваются правильно. Однако, достигнув зрелого состояния, доминанта не «выпускает» яйцеклетку, сохраняя свои размеры в течение всего цикла.
Диагностика фиксирует такие изменения:
- Наличие доминантного фолликула, существующего долгое время;
- Отсутствие желтого тела и жидкости за маткой.
Анализы фиксируют увеличение эстрогена, в то время как количество прогестерона неуклонно падает.
Лютеинизация
Фолликул созревает до нужных размеров, однако в положенное время не разрывается. Вместо него начинает образовываться желтое тело.
Явные признаки при диагностике:
- Созревший доминантный фолликул начинает медленно уменьшаться;
- Наличие желтого тела;
- Отсутствие жидкости за маткой.
Учитывая работу желтого тела, в анализах прослеживается рост прогестерона.
Кистообразные изменения фолликулов
Доминанта, начав естественное увеличение, не прекращает свой рост. К моменту овуляции размер «главного» фолликула значительно превышает норму. Внутри его появляется жидкость, которая превращает фолликул в кисту.
Симптомы на УЗИ:
- Доминантный фолликул превышает естественные размеры;
- Отсутствие жидкости за маткой и желтого тела.
По результатам анализов прослеживается увеличение эстрогена при пониженном прогестероне.
Отсутствие динамики роста фолликулов
В течение менструального цикла размер фолликулов не меняется. Следовательно, овуляция произойти не может. Диагностика фиксирует отсутствие желтого тела и развития фолликулов. В анализе крови прослеживается пониженное количество прогестерона.
Особенности исследования
При фолликулометрии используют обычный ультразвуковой аппарат. Исследование состоит из нескольких процедур. Каждая из них дополняет общую картину, но выполняет индивидуальные задачи. Для получения точного результата УЗИ проводят в строго определенные дни.
Первое ультразвуковое исследование проводят на 7-10 день цикла. Вычислять день нужно по календарю цикла хотя бы за полгода или по результатам других тестов. Первое УЗИ рассматривает не только яичники, но также матку и маточные трубы, что позволяет оценить состояние половых органов и готовность к зачатию. Первая процедура сразу исключит или подтвердит наличие сопутствующих патологий. Если опасность существует, органы осматривают при каждом УЗИ.
Параллельно с фолликулометрией определяют гормональный уровень крови. Для вычисления дня овуляции проводят функциональные тесты. В день овуляции уровень женских половых гормонов в крови меняется. Другие признаки овуляции: исчезновение преобладающего фолликула, формирование желтого тела, скопление жидкости за маткой в брюшной полости.
Схема проведения фолликулометрии
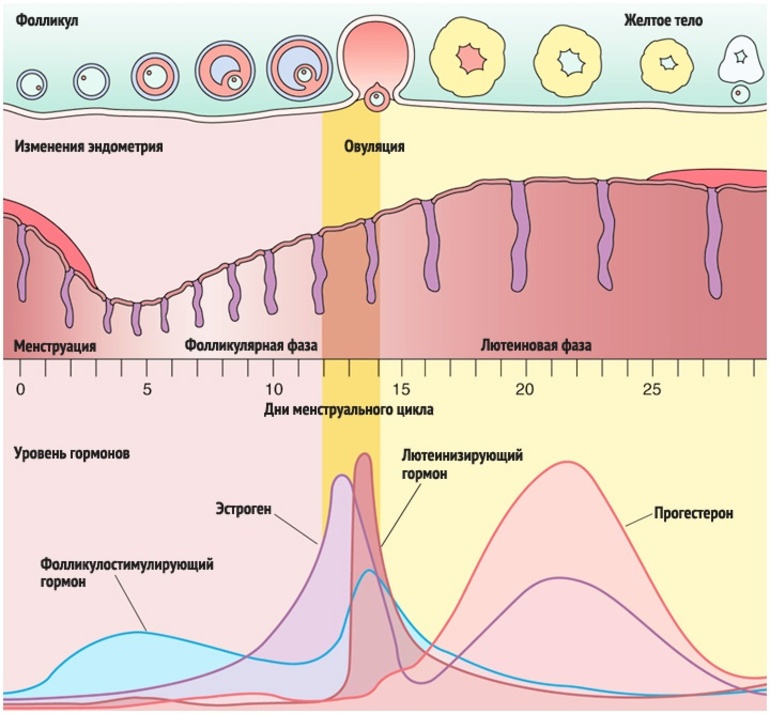
- По окончанию менструальных выделений. Так как непосредственно менструация является первой фазой цикла, в этот период в яичниках начинают созревать 2-3 фолликула по 5-9 мм в диаметре. Уровень прогестерона снижается, на месте отмершего эндометрия образовывается новый. После менструации он тонкий, без включений. Толщина достигает 2-3 мм.
- Между 10 и 11 днями цикла. Как раз в эти дни определяется преобладающий фолликул. Он заметно больше остальных, достигает 10 мм. Последующий его рост: 2-4 мм каждые сутки. Если при второй фолликулометрии доминантный фолликул не будет выявлен, курс УЗИ прекращают. При отсутствии преобладающего фолликула женщине, скорее всего, потребуется стимуляция овуляции. В указанные дни эндометрий начинает готовиться к зачатию, базальный слой увеличивает, клетки активно размножаются (фаза пролиферации). Под конец фазы эндометрий утолщается до 4-5 мм, а фолликул достигает 15 мм в диаметре.
- Между 12 и 13 днями цикла. Преобладающий фолликул почти готов к овуляции (выход яйцеклетки). Его размеры составляет 22-23 мм. Эндометрий в матке созревает, трехслойная структура хорошо заметна. Нормальная ширина на этот период – 8-12 мм. Без трех слоев и достаточной ширины матка не сможет принять эмбрион и надежно его закрепить. Даже если он зацепится, есть большая вероятность выкидыша. Если не закрепится, может покинуть матку и прижиться в другом месте, превратившись во внематочную беременность. Четвертое УЗИ проводят лишь при наличии признаков будущей овуляции.
- Через сутки по третьего УЗИ. На этом этапе должна состояться овуляция: выход яйцеклетки, превращение фолликула в тело с изогнутыми краями. Если овуляция не произошло, осмотр повторяют ежедневно до выхода яйцеклетки или начала выделений.
- Между 15 и 17 днями. УЗИ на этом этапе необходимо лишь при прохождении овуляции. Ранее преобладающий фолликул превращается в желтое тело, которое вырабатывает гормон прогестерон. Он будет защищать и питать зародыш до полного формирования плаценты в начале второго триместра. Желтое тело имеет характерную звездчатую форму. Ширина эндометрия достигает 13 мм, три слоя превращаются в один.
- Между 21 и 23 днями. В этот период эндометрий должен быть однородным и широким. Желтое тело продолжает расти. Оплодотворенная яйцеклетка как раз перемещается в матку и пытается закрепиться. Состояние эндометрия нужно отслеживать тщательно, ведь от него зависит успех оплодотворения.
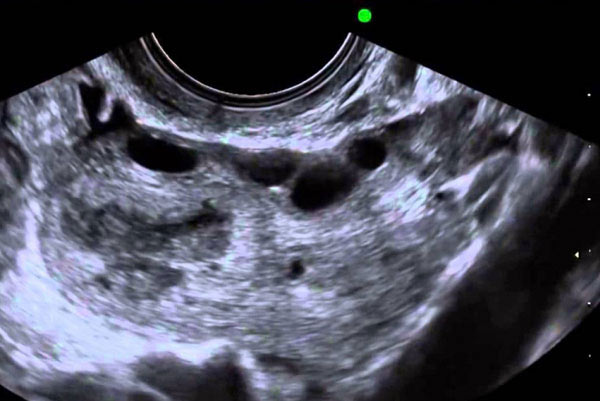
Как выглядит овуляция на УЗИ
Разумеется, для того чтобы оценивать такие тонкие моменты, как фолликулогенез и овуляция, нужно быть специалистом в данной области. Поэтому мы кратко, не вдаваясь в подробности, перечислим, что же специалист может видеть на УЗИ.
- Наличие доминантного фолликула. Врач оценивает состояние яичников и определяет, есть ли на данный момент готовые к созреванию фолликулы.
- Размер фолликула. Готовыми к овуляции или зрелыми считаются фолликулы размером 18-22 мм.
- Динамика роста фолликула. Считается, что доминантный фолликул в сутки подрастает на 1 мм. Оценка роста фолликула очень важна в протоколах ЭКО, поскольку определяет сроки введения пациенткам препаратов для индукции овуляции.
- Признаки бывшей овуляции. Иногда врач не видит доминантного фолликула, но зато может оценить признаки или маркеры свершившейся овуляции: желтое тело на мете бывшего фолликула и небольшое количество жидкости в полости малого таза.
- Состояние эндометрия – его толщину, кровоснабжение, структуру, наличие инородных включений: полипов, кист, перегородок.
- Общее состояние репродуктивных органов: наличие жидкостных образований труб – гидросальпингсов, кист яичников, миоматозных узлов в стенках матки, полипов эндометрия, варикозное расширение вен таза, косвенные признаки спаечного процесса и воспалительных процессов малого таза.
Напоследок хочется сказать, что врач ультразвуковой диагностики не вправе выносить какие-либо заключения о репродуктивном потенциале женщины. Очень часто по УЗИ выставляют диагнозы воспалительных процессов малого таза, мультифолликулярных яичников, малых размеров матки или яичников, спаечного процесса и многие другие «приговоры». Это в корне неправильно и даже преступно. УЗИ – это лишь один из вспомогательных методов диагностики, окончательный диагноз выставляется женщине врачом-гинекологом после комплексного и объемного обследования.
Как и в какие дни проводят диагностику
Мы уже упоминали, как проводится фолликулометрия. Оба способа безболезненны и безопасны для пациентки, позволяют врачу получить все необходимые данные.
- Трансабдоминальный (наружный) способ проводят, двигая датчик по всему животу, начиная от области грудины и заканчивая лобком.
- Трансвагинальный (внутренний). Для исследования пациентке нужно снять белье и лечь на спину, согнув ноги в коленях. Во влагалище вводят вагинальный датчик, на который одет презерватив.
На какой день цикла делать фолликулометрию решает врач, учитывая длительность и регулярность цикла пациентки. При цикле в 28-29 дней диагностические исследования обычно начинают через 7-9 дней после менструации. Приведем пример расчетов дня первого исследования.
У пациентки зафиксирован регулярный менструальный цикл, равный 32 дням. Длительность начальной фазы может варьироваться, а продолжительность второй достигает двух недель. Диагностика должна начаться за 5-6 суток до овуляции. Следовательно, фолликулометрия назначается на 12 сутки после того, как начнется менструация.
Количество процедур для каждой женщины будет разным. В среднем УЗИ-мониторинг проводят 3-4 раза за менструальный цикл. Дату следующего исследования назначает также врач, исходя из общей картины состояния репродуктивной системы пациентки. Чаще всего диагностику проводят раз в неделю. В случае необходимости – через день.
В случае нерегулярных, слишком коротких или чрезмерно длительных циклов фолликулометрия может назначаться в первый день окончания менструальных выделений.
Ход проведения
Фолликулометрия проводится в условиях медицинской клиники, поскольку представляет собой ультразвуковой мониторинг, помогающий в динамике отследить созревание фолликулов. Практически не отличается от ультразвукового исследования органов малого таза.
Это безболезненная, не наносящая вреда диагностика, осуществляется двумя способами:
- Трансабдоминально, то есть через стенку брюшины. Для этого женщина укладывается на кушетку, оголяя нижнюю часть живота до лонного бугорка. Ультразвуковым датчиком, обработанным гелем, УЗИ-специалист исследует брюшинную поверхность. К данному методу диагностики пациентка должна подготовиться: наполнить мочевой пузырь. За час до исследования нужно выпить до полутора литров воды и не мочиться.
- Вагинально. В гигиенических целях на датчик УЗИ надевают презерватив и вводят его инвагинально. Пациентка может испытывать легкий дискомфорт. Для подобного исследования женщина снимает нижнее белье, укладывается на кушетку, слегка раздвинув согнутые в коленях ноги. Диагностика проводится на пустой мочевой пузырь, поэтому перед этим его стоит опорожнить и провести гигиену наружных половых органов.
При необходимости врач может использовать оба датчика. По окончании результат исследования будет показан в протоколе. На его основании гинеколог сделает необходимые выводы и назначит лечение.
Чтобы повышенное газообразование не помешало диагностике, за сутки до мониторинга следует исключить из рациона капусту, бобовые, ржаной хлеб, спиртосодержащие и газированные напитки.
Сроки проведения фолликулометрии назначает лечащий врач. При 28-дневном цикле – на 7 день, при более длительном – на 9-10 день. В последующем исследование повторяют через определенные промежутки: обычно каждые один-два дня овуляторной фазы.
Если овуляция не происходит, мониторинг созревания фолликула проводят периодически до начала менструального кровотечения. Исследование может затянуться до 2-3 месяцев, пока не будет подтвержден выход созревшей яйцеклетки.
Для чего и кому назначается
Фолликулометрия преследует следующие цели:
- выявление отклонений в процессе фолликулогенеза и построение на основе результатов диагностической гипотезы женского бесплодия и бездетности (невынашивания беременности);
- исключение недостаточности жёлтого тела у беременных на ранних сроках;
- контроль эффективности лечения;
- определение благоприятного момента (овуляции) для эффективности, экстракорпорального оплодотворения и оплодотворения спермой мужа или донора;
- выявление сопутствующих заболеваний яичников и матки.
В рамках фолликулометрии на определённый день цикла проводится ряд следующих исследований:
- выявление и подсчёт антральных фолликулов;
- выявление и контроль лидирующего фолликула;
- контроль жёлтого тела.
- измерение толщины эндометрия.
Контроль прироста эндометрия обязательно проводится наряду с исследованием фолликулов и жёлтого тела, поскольку изменения толщины его слоя также могут свидетельствовать о патологиях, приводящих к бесплодию и невынашиванию плода.
Такое УЗИ необходимо делать женщинам, в анамнезе которых имеются следующие патологии:
- бесплодие – неспособность забеременеть в течение двух лет при условии регулярной половой жизни и с фертильным партнёром;
- привычный выкидыш;
- нарушения менструального цикла – отсутствие месячных, нерегулярный цикл;
- нарушение уровня активности гормонов: половых, щитовидной железы, гипоталамических, гипофизарных;
- вирилизм – рост волос на участках, характерных для мужчин и не свойственных женщинам; склонность к акне, огрубение голоса, гипертрофия наружных половых органов и другие признаки маскулинизации;
- ожирение.
УЗ-контроль фолликулогенеза необходим и женщинам, планирующим искусственное оплодотворение и проходящим лечение по поводу бесплодия, овариальной дисфункции.
Отклонения от нормальных показателей – возможные причины
Если фолликулы не растут либо растут очень медленно, существенно отставая от средних норм, описанных выше, если желтое тело, которое выглядит как анэхогенное образование, незаметно через несколько дней после предполагаемой овуляции, причиной может быть отсутствие овуляции. Это может быть связано с возрастом – по мере приближения к 40 годам количество ановуляторных циклов в год растет, в связи с чем и забеременеть становится сложнее. Но расстройств овуляторного процесса куда больше, чем можно себе представить, и ановуляцией они не ограничиваются.

Патологии, которые может выявить фолликулометрия, могут быть разнообразными.
Атрезия фолликула
Суть этого явления заключается в том, что нормально растущий фолликул, на который возлагается столько надежд, внезапно останавливается в росте и начинается его обратное развитие. Овуляции, естественно, не происходит, на месте такого фолликула может образоваться киста, но это необязательно, нередко он просто уменьшается до исходных размеров, как если бы и не рос никогда.
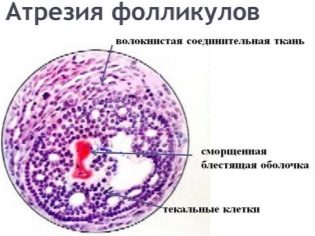

У женщин с такой патологией бывают длительные периоды, когда менструации отсутствуют совсем, и они не связаны с наступлением беременности. Если месячные есть, они обычно скудные, мажущие, но длительные.
Персистенция фолликула
Это состояние, при котором начальные процедуры фолликулометрии показывают рост и нормальные темпы развития доминантного фолликула, но его разрыва не происходит. Соответственно, яйцеклетка не может вовремя покинуть пузырек, она перезревает и погибает в нем. На УЗИ не обнаруживается вышеуказанных признаков свершившейся овуляции, нет желтого тела, а фолликул долго визуализируется. Часто такой фолликул становится кистой. Зачатие в таком цикле также невозможно.

Кистозное образование
Обычно киста – это последствие персистенции, но могут и быть другие причины образования заполненных жидкостью полостей, например, нарушение кровообращения яичников или гормональная стимуляция, предшествовавшая циклу, а также длительное применение оральных контрацептивов и средств так называемой «пожарной» посткоитальной контрацепции.
Такой диагноз обычно устанавливают, если фолликул превышает в диаметре 25-26 мм. Если наблюдается увеличение желтого тела свыше 30 мм, говорят о лютеиновой кисте. Обе – не приговор, и в большинстве случаев они являются явлением временным, проходят сами, рассасываются в течение нескольких менструальных циклов. Но требуется врачебное наблюдение. Изредка случаются осложнения – перекрут ножки или разрыв кисты, и в этом случае может потребоваться хирургическая помощь.

Лютеинизация
При такой ситуации врачи ультразвуковой диагностики обнаруживают желтое тело тогда, когда его еще быть не должно, то есть до овуляции. При этом соседствуют и фолликул, разрыва которого еще не случилось, и зачатки желтого тела. Это может быть связано с избыточным выбросом ЛГ, а также некоторыми аномалиями и патологическими изменениями тканей половой железы.
Это одна из форм бесплодия, ведь фолликул не успевает достичь зрелости. Сама женщина может долго не понимать, почему не получается зачать ребенка, ведь и тесты на овуляцию положительные, и все признаки налицо, но в то же время выхода ооцита при лютеинизации не происходит.

Методы определения овуляции
Уже с момента получения данных о природе зачатия и регуляции менструального цикла учеными предлагались разнообразные способы контроля овуляции. Сказать по правде, многие из них, даже очень старые, не потеряли своей актуальности и по сей день.
- Метод натяжения шеечной слизи. Еще древние врачеватели заметили, что под влиянием каких-то факторов в середине цикла влагалищные выделения женщины приобретают особый характер. Это обильные прозрачные слизистые выделения, очень похожие на белок сырого яйца. Метод натяжения цервикальной слизи основан на том, что в пик овуляции сочетание половых гормонов определяет максимальную вязкость слизи – то есть каплю слизи из шейки матки можно растянуть между ножками пинцета на 5 и более сантиметров.
- Симптом «зрачка» основан на все той же шеечной слизи. Учитывая большое количество и высокую вязкость слизи в день овуляции, гинекологи при осмотре женщины в зеркалах замечали интересный феномен – канал шейки матки был растянут сгустком слизи и был похож на зрачок глаза.
- Симптом кристаллизации шеечной слизи был открыт чуть позже, с изобретением микроскопов и увеличительных приборов. Кому-то из гинекологов пришла в голову идея изучить шеечную слизь под микроскопом. Так был обнаружен еще один интереснейший феномен – симптом папоротника. В пик овуляции под влиянием гормонального фона высохшая на стекле слизь образовывала картину, напоминающую ветку папоротника. При попытках получить такую картину в другие дни менструального цикла подобной красоты не обнаруживалось.
- Тесты базальной температуры. Это трудоемкий и требующий дисциплины, но крайне точный метод определения овуляции и полноценности фаз менструального цикла. Базальная (ректальная или вагинальная) температура измеряется ежедневно обычным градусником в анальном отверстии или влагалище. Измерения нужно делать каждый день утром после ночного сна, не вставая с кровати. Полученные данные оформляются в виде графика. В норме овуляторным скачком считается разница в температурах более 0,4 градусов Цельсия. Таким образом, овуляция – это самый высокий пик температуры на графике.
- Тесты на овуляцию. Эти тест-полоски свободно продаются во многих аптеках и стоят относительно недорого. Принцип работы тестов на овуляцию аналогичен тестам на беременность, то есть реактив теста оценивает концентрацию определенных гормонов, характерных для овуляторного пика в моче.
- Ультразвуковая фолликулометрия или УЗИ мониторинг овуляции. Это современный, очень надежный и показательный метод контроля овуляции.
На какой день делают исследование?
Ответственные женщины, прежде чем начинать какие-нибудь исследования, интересуются – на какой день цикла делается фолликулометрия.
По всем рекомендациям наиболее благоприятным периодом для проведения процедуры считается 8-10 день цикла. Именно в этот период назначается первое исследование, после которого, оно будет проводиться каждые два дня до овуляции. Если же овуляция не наступила, процедуру придется повторять, пока не наступят первые дни менструации.
Точные сроки, когда лучше делать УЗИ на овуляцию, подскажет ваш лечащий врач.
 Ваш лечащий врач подскажет точные сроки, когда лучше делать УЗИ на овуляцию
Ваш лечащий врач подскажет точные сроки, когда лучше делать УЗИ на овуляцию
При стандартном цикле в 28 дней
Если у женщины цикл стандартный и длится 28 дней, то наиболее подходящий для фолликулометрии день определяется путем простых арифметических вычислений. От даты следующей менструации отнять 14 дней. Благодаря проведенному расчету вычисляется длительность второй фазы, а первое исследование назначается за 5-6 дней до ее начала.
При коротком – менее 27 дней
Если менструальный цикл короткий, день проведения фолликулометрии рассчитывается точно так же, как и при стандартном цикле. Длительность второго этапа цикла не подвергается изменениям и составляет те же 14 дней. Что же касается первой фазы, то она будет сокращена. Исходя из этого процедура будет начинаться раньше.
Например, если цикличный период составляет 22 дня, то после проведения вычислений получается, что исследования надо начинать на 4 день.
Если менструация нерегулярная?
Если менструацию нельзя назвать регулярной, то определить день для проведения фолликулометрии по стандартным формулам трудно. По мнению специалистов, исследование лучше всего начинать через 3-5 дней после начала месячных. Повторять процедуру необходимо если не каждый день, то через каждые два дня.
 Через 3-5 дней после начала месячных лучше всего начинать исследование
Через 3-5 дней после начала месячных лучше всего начинать исследование
Какие отклонения можно определить?
Важность фолликулометрии трудно переоценить. Чтобы осуществлять контроль овуляции по УЗИ, необходимо знать нормы фолликулов по дням цикла
Трудно переоценить важность фолликулометрии
Но существуют также различные физиологические отклонения, которые не позволяют получить нужную информацию о состоянии репродуктивной системы женщины:
- лютеинизация фолликула;
- отсутствие развития фолликулов;
- персистенция;
- атрезия;
- фолликулярная киста.
Лютеинизация фолликула
При лютеинизации в яичнике происходит формирование желтого тела до момента выхода яйцеклетки из фолликула. Причиной такого состояния является преждевременное повышение концентрации соответствующего гормона в момент, когда фолликул еще не в состоянии достигнуть зрелости. Еще одной причиной этого явления может быть наличие патологии в самих яичниках.
Отсутствие развития фолликулов
Иногда фолликулы могут просто не развиваться или же не начинать свое развитие в начале цикла. После этого начинается их регресс с отсутствием доминантного. Учитывая всю сложность ситуации, у женщины исчезает всякая возможность забеременеть.
Персистенция
При данной патологии происходит нормальное развитие фолликула, но он не разрывается и, соответственно, яйцеклетка из него тоже не выходит. Более того, размеры сохраняются на протяжении менструального цикла, а иногда даже нескольких.
Исключительно на основе регулярного наблюдения происходит интерпретация результатов
Атрезия
Патология предполагает визуализацию доминантного фолликула, который четко выделяется среди других и достигает размеров зрелого, но внезапно происходит остановка роста и начинается регресс.
Фолликулярная киста
Очень часто персистенция фолликула, при определенных условиях, может перейти в кисту. В данном случае рост фолликула не прекращается, и он продолжает увеличиваться. Если размер фолликула превышает значение 25мм, то при помощи обследования удается подтвердить фолликулярную кисту.
Определение овуляции
Признаками овуляции является отсутствие доминирующего фолликула на следующий день обследования и незначительное количество жидкости в Дугласовом пространстве. Врач, который проводит исследование, может предупредить бесплодную пару, что скоро наступит овуляция, и вероятность зачать ребенка высокая.
Если овуляция не произошла, на месте фолликула образуется киста или он атрезируется. В таких случаях необходимо проверить гормональный фон женщины, так как именно нарушения со стороны фолликулостимулирующего, лютеинезирующего гормонов могут вызывать такую патологию.
Встречаются также такие патологии, как персистирующий, лютеинизирующий фолликул. При персистировании фолликул крупного размера не овулирует, а долгое время остается в том же состоянии, а при лютеинизации без овуляции на его месте образуется желтое тело. Беременность наступить не может, требуется тщательно подобранная гормональная терапия.
Фолликулометрия при ЭКО проводится с целью определения эффективности стимуляции, а также времени, когда должна быть сделана пункция яичников с целью забора яйцеклеток для ЭКО. Пункция фолликулов проводится, когда они достигают размера 19—20 мм и содержат практически созревшую яйцеклетку.
Фолликулометрия наиболее эффективный способ определения овуляции, в отличие от календарного способа и измерения базальной температуры.
УЗИ фолликулометрия в программах ВРТ
Без ультразвукового исследования органов таза невозможно эффективное использование вспомогательных репродуктивных технологий. Потому что любая стимуляция проходит под контролем фолликулометрии. Метод всегда используется при медикаментозной индукции овуляции, а также в программах ЭКО. Применяется он и в случае выполнения искусственной инсеминации.
Цель ультразвукового исследования всё та же: определить, когда будет овуляция, либо оценить готовность фолликулов для выполнения пункции. Поговорим о роли фолликулометрии при использовании различных вспомогательных репродуктивных технологий.
Индукция овуляции
Медикаментозная индукция овуляции используется в основном при эндокринном бесплодии. Главным показанием является ановуляция. То есть, любые заболевания, при которых овуляции нет, либо она происходит очень редко. Чтобы забеременеть, созревание яйцеклетки нужно вызвать искусственно. Для этого применяются специальные препараты. Лечение контролируется при помощи УЗИ.
Обычно стимуляцию начинают с использования кломифена цитрата.
Это антиэстроген, который вызывает гиперпродукцию ФСГ по принципу обратной связи. Препарат используют с 5 по 10 день цикла. У большинства женщин таким способом удается добиться созревания доминантного фолликула.
Важно определить момент, когда фолликул будет зрелым. Тогда женщине вводят ХГЧ в дозе 5-10 тысяч единиц
Спустя сутки рекомендован оплодотворяющий половой акт. Шанс на успех в ходе выполнения такой процедуры составляет около 30% при условии, что:
- нет других причин бесплодия, кроме эндокринных;
- возраст женщины до 35 лет.
Перед тем как приступить к индукции овуляции, женщин обследуют на проходимость маточных труб. Потому что в случае, когда они непроходимы, беременность не наступит даже в случае созревания яйцеклетки.