Узи на 12 неделе беременности: размер плода и другие особенности
Содержание:
- Расшифровка результатов первого скрининга
- Результаты в норме: как развивается плод
- Как делают скрининг 12 недель?
- УЗИ
- Узи на 12 неделе беременности скрининг нормы, фото
- «Против» № 2: биохимический анализ крови дает недостоверный результат скрининга
- Порядок проведения и подготовка
- Как чувствует себя будущая мама
- Генетический скрининг
- Типичные признаки проявления хромосомных отклонений
- Анализы
- β-ХГЧ – хорионический гонадотропин
Расшифровка результатов первого скрининга

Поэтому, все исследования должны быть пройдены в одном учреждении.
Только комбинированный скрининг – оценка данных УЗИ в совокупности с анализом биохимических маркеров крови – становится залогом получения высокоточного прогноза.
Показатели двойного биохимического теста, проводимого в первом триместре беременности, рассматриваются в сочетании друг другом.
Так, низкий уровень РАРР-А в сочетании с повышенным уровнем β-ХЧГ в крови женщины, при прочих равных условиях, дает серьезные основания подозревать развитие у плода синдрома Дауна, а в сочетании с пониженным уровня β-ХЧГ – риск развития синдрома Эдвардса.
В этом случае решающими для принятия решения о направлении женщины на инвазивную диагностику становятся данные протокола УЗИ.
Если УЗИ не выявило патологических отклонений у плода, то, как правило, будущей маме рекомендуют пройти повторный биохимический скрининг, если позволяет срок беременности, либо дождаться возможности прохождения скрининга второго триместра .
Результаты в норме: как развивается плод
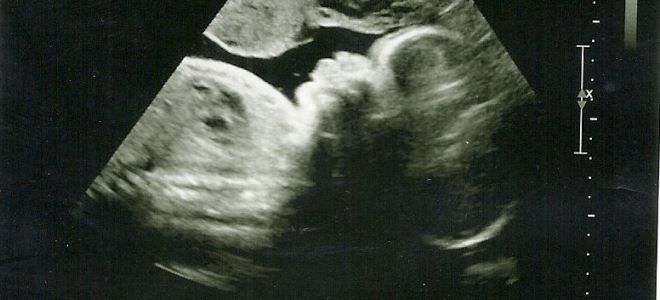
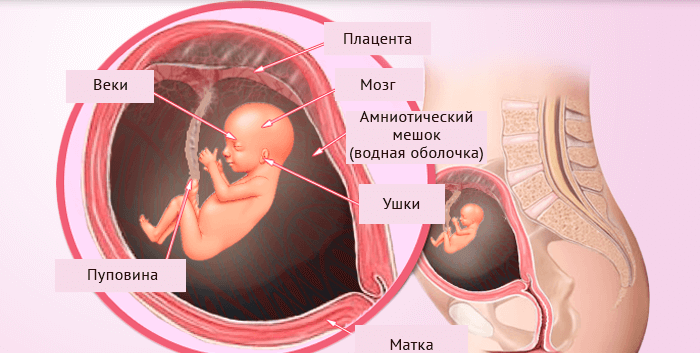
Первое УЗИ проводится для диагностики развития органов плода
Расшифровка результатов выполняется в зависимости от срока беременности, и показатели при этом будут отличаться.
В результатах записывают количество плодов, копчико-теменной размер, толщину воротниковой зоны, местоположение и структуру хориона:
Нормальный показатели УЗИ:
- Толщина воротникового пространства на 10-11 неделе гестации должна находиться в пределах 0,8-2,2 мм, на 12-13 неделе – 0,7-2,7 мм.
- Копчико-теменной размер, показатель от копчика до темечка, должен составлять 53 мм. Если значение колеблется от 42 до 58 мм, то это не повод для переживания, так как величина будет отличаться с учетом срока гестации. Если показатель ниже, то это может указывать на генетические аномалии, замершую беременность или отставание в развитии, связанном с генетическими, инфекционными отклонениями у матери.
- Длина кости носа также важный показатель. В норме на 12-13 неделе его размер должен находиться в пределах 2,0-4,2 мм.
- Норма частоты сердечных сокращений составляет 161-179 уд/мин на 10 неделе, 153-177 уд/мин на 11 неделе, 150-174 уд/мин на 12 неделе беременности.
- Количество околоплодных вод составляет около 50 мл. Они обновляются ежедневно.
- Желточный мешок должен визуализироваться до 12 неделе. В дальнейшем он редуцируется. Желточный мешок должен быть округлой формы и размер его находиться в пределах 4-6 мм. При изменении формы и структуры мешка диагностируют замершую беременность или врожденные патологии.
- На 9 неделе беременности в норме у эмбриона должна присутствовать межполушарная щель, боковые желудочки и сосудистые сплетения головного мозга должны четко прослеживаться. Размер сосудистых сплетений к концу первого триместра увеличивается и достигает 5 мм в ширину.
- Если эмбрион развивается нормально, то размер грудной клетки составляет 24 мм, бипарентальный размер головы – 21 мм, а длина бедра 9 мм.
До 12 недель по данным параметрам можно установить хромосомные заболевания, например, болезнь Дауна. В первом триместре диагноз устанавливается с точностью до 98%. Во втором триместре постановка диагноза является проблематичным и осуществляется после забора крови. Кроме этого оценивается правильность расположения внутренних органов, можно осмотреть место прикрепления плаценты и оценить маточный тонус.
Следует помнить, что отклонения от средних значений не всегда указывает на врожденные патологии. В каждом случае они носят индивидуальный характер и могут прийти в норму при формировании органов плода.
Патологии плода
На УЗИ можно обнаружить внутриутробные пороки у плода и хромосомные заболевания
При генетическом нарушении на первом скрининге можно выявить следующие патологии:
- Синдром Дауна. При синдроме Дауна показатели значительно отличаются от нормы. Диагностируется заболевание, если толщина воротниковой зоны больше нормальных показателей, если на УЗИ нельзя обнаружить носовую кость, а на 15-21 неделе она меньше допустимого размера.
- Синдром де Ланге. Диагностируют пороки развития, умственную отсталость. После рождения у ребенка можно заметить черепно-лицевые аномалии, короткий нос, длинные ресницы, сросшиеся брови. Для данного синдрома характерны аномалии опорно-двигательного аппарата: укорочение конечностей, отсутствие одного или нескольких пальцев и т.д.
- Синдром Патау. У новорожденного наблюдаются патологии ЦНС, задержка умственного развития, масса тела ниже нормы, переносица запавшая. Продолжительность жизни не превышает года.
- Синдром Эдвардса. Новорожденный имеет не только низкий вес, но и аномалии развития скелета. Также наблюдаются пороки сердечно-сосудистой системы. Живут дети с синдромом не более 3 месяцев.
- Синдром Смита-Опица. Развитие синдрома связано с нарушением синтеза холестерина. У ребенка развивается энцефалопатия, по внешним признакам низко посажены уши, лоб выступает вперед, маленький и сплющенный нос.
- Также можно обнаружить пупочную грыжу и патологии нервной трубки. Омфалоцеле или пупочная грыжа является врожденной патологией, которая характеризуется дефектом развития мышц живота, вследствие чего внутренние органы выходят из брюшной полости. К дефектам нервной трубки относят гидроцефалию, грыжу спинного и головного мозга, выпадение мозговых оболочек.
Читайте: Когда делают первое УЗИ и развитие плода на первом триместре беременности
Если на УЗИ выявили генетические отклонения, то женщина должна обратиться за консультацией к генетику. Квалифицированный специалист назначит биопсию хориона. Процедура предполагает исследование ворсин хориона, благодаря которому можно с точностью диагностировать хромосомные патологии.
Как делают скрининг 12 недель?
Когда производится скрининг?
За весь период вынашивания плода, УЗИ скрининг проводят троекратно, при этом в 12 недель беременности его делают в первый раз. Это время является наиболее оптимальным. Однако, проведение данного исследования допустимо и на 11, 13 неделях.
Что представляет собой скрининг и как он проводится?
Многие беременные, которым предстоит скрининг на 12 неделе, интересует вопрос, как его делают и не больно ли это. Как уже говорилось выше, данная процедура представляет собой обычное УЗИ, которое абсолютно безболезненно. Поэтому особой психологической подготовки к данной процедуре не требуется.
Отдельное внимание при проведении подобной диагностики удаляют состоянию воротниковой складке плода. В норме там скапливается жидкость, которая затем, по мере роста малыша, уменьшается в объеме
По толщине этой складки можно судить о пороках и нарушениях развития младенца.
Исследование крови беременной, которое также является частью скрининга на 12 неделе, показывает риск развития патологии, на что указывает отклонение от нормы. Так, к примеру, повышение уровня бета-ХГЧ в крови может говорить о развитии такой хромосомной патологии, как трисомия 21 хромосомы, более известной, как синдром Дауна. Однако при постановке диагноза врач никогда не опирается лишь на результаты проведенного скрининга. Как правило, это лишь сигнал для дальнейшей диагностики.
Многие женщины в положении, еще до того, как им проводят скрининг в 12 недель и назначают сдавать кровь, пытаются найти информацию о показателях нормы данного исследования. Делать это бессмысленно, т.к. анализ полученных результатов может проводить только врач. При этом учитываются не только полученные в ходе скрининга данные, но также и особенности развития плода на определенном сроке, и состояние самой беременной. Только комплексная оценка и анализ полученных результатов исследования позволяют вовремя установить нарушение.
С ростом и развитием плода внутри матери, все легче контролировать его состояние. В частности, можно прибегать к методу КТГ для оценки сердечной деятельности малыша и возможности выявления ряда нарушений, что позволяет вовремя диагностировать осложнения и избежать негативные последствия для матери и ребенка.
Каждая женщина, стоящая на учете по беременности, знает, что существуют определенные перинатальные скрининги, которые проводятся в каждом триместре. Сегодня мы расскажем об анализах и УЗИ исследованиях, проводимых во втором триместре вынашивания плода.
Во время беременности женщина должна проходить обязательные УЗИ-скрининги в определенные периоды вынашивания плода. Однако иногда возникает необходимость внеплановых обследований. Часто их проводят на 7-й неделе беременности. Подробнее об этом в нашей статье.
Скрининги — это обязательные обследования во время беременности, проводимые в определенные временные промежутки. Они включают в себя несколько этапов исследования. Подробнее о том, когда необходимо проходить первый скрининг, читайте в нашей статье.
УЗИ
Обычно на 12 неделю беременности приходится первое ультразвуковое исследование, с помощью которого врач определяет размеры плода, а также устанавливает предположительные сроки родов. УЗИ на 12 неделе беременности становится для будущей матери настоящим откровением: происходит ее первое знакомство с малышом, она уже различает его как малюсенького человечка, которому в недалеком будущем суждено появиться на свет. Хоть и такие показатели крайне важны в ультразвуковом исследовании, но и другие, гораздо более важные результаты, способно показать УЗИ на 12 неделе беременности.
Так, в ходе исследования ультразвуком врач оценивает состояние матки и определяет ее тонус, анализирует расположение плаценты, исключает вероятность внематочной беременности и четко устанавливает, сколько плодов развивается в утробе матери. Своего будущего ребеночка женщина уже вполне может наблюдать на мониторе УЗИ, вот только без помощи и объяснения врача не всегда сможет разобрать, где что находится и как себя малыш сейчас чувствует. Не стоит стесняться просить у врача пояснений – он может ответить маме на все вопросы, тем самым, ближе познакомит ее с ее ребеночком.
Результаты УЗИ на 12 неделе беременности врач сравнивает с показателями, указанными в таблице значений нормы. Это даст возможность установить, все ли идет «своим чередом», а в будущем показатели первого УЗИ будут сравниваться с показателями повторных ультразвуковых исследований. Таким образом, специалист сможет отслеживать, нормально ли протекает беременность, нет ли каких-либо отклонений.
Случается, что ранняя диагностика становится для родителей неутешительным «сюрпризом»: УЗИ на 12 неделе беременности уже может дать ответ, не грозят ли малышу врожденные пороки или хромосомные отклонения. Лечению такие заболевания, к сожалению, не поддаются, и родители, узнавая об отклонениях, терзаются непростым выбором: оставлять малыша или все же прибегать к прерыванию беременности.
Узи на 12 неделе беременности скрининг нормы, фото
Такую диагностику, как УЗИ скрининг, необходимо проходить каждой беременной женщине трижды за весь период. Первый раз оно назначается на 12 неделе беременности.
Более раннее или позднее проведение такого рода исследования может дать недостоверные сведения. Ультразвуковое скрининговое обследование делается повторно во 2 и 3 триместрах.
При наличии определенных показаний или желании будущей мамы, УЗИ диагностика может проводиться внепланово.
На сроке 12 недель результатами исследования становится полная информация о развитии плода и всех его жизненно важных органов.
После проведения УЗИ-диагностики врачом делается расшифровка показателей, их сравнение с нормой и выявление особенностей протекания беременности.
Исходя из этого, принимается решение о сохранении беременности, дальнейших назначениях и необходимости сдачи дополнительных анализов.
Что такое скрининг-УЗИ на 12 неделе беременности
В данный период беременности скрининг представляет собой диагностику, состоящую из процедуры УЗИ и анализа крови на биохимию.
Первоначально делается УЗИ трансабдоминальным или трансвагинальным способом, после чего происходит забор крови из вены.
Если в момент обследования ультразвуком у доктора возникнут подозрения по поводу наличия у ребёнка генетических или хромосомных аномалий, то результаты анализа крови смогут безошибочно подтвердить это или опровергнуть.
https://youtube.com/watch?v=TvxdJ2ySIUo
При определенных обстоятельствах необходимость в сдаче крови отсутствует.
Такое случается, если УЗИ подтвердит замершую беременность или наличие у плода патологий, несовместимых с дальнейшего его жизнедеятельностью.
Проходить скрининг-УЗИ обязана каждая беременная женщина, так как данная процедура является плановой и входит в состав схемы ведения беременности. Некоторым женщинам, входящим в группу риска, такое обследование назначается внепланово в виде дополнительной процедуры. Это происходит в следующих случаях:
- Если женщина не первородящая, а результатом предыдущих беременностей были выкидыши свыше 2 раз;
- Среди родственников есть носители генетических заболеваний;
- У старших детей обнаружены признаки синдрома Дауна или иных заболеваний;
- На раннем сроке женщина пользовалась медицинскими препаратами, которые запрещено принимать в период вынашивания ребенка;
- Если женщина относится к возрастной категории от 35 лет.
Для чего проводят ультразвуковую диагностику на сроке 12 недель
В данный период при проведении УЗИ обследования врач имеет возможность ознакомиться со всем процессами, происходящими в матке, проанализировать, как развивается плод и его органы с тканями, а также оценить жизненно важные показатели на предмет их соответствия нормам.
На 12-недельном сроке беременности скрининговое ультразвуковое обследование делается с целью получения данных о правильности развития плода, наличии/отсутствии каких-либо пороков или хромосомных аномалий.
Благодаря дополнительно проводимому на сроке 12 недель генетическому обследованию в виде сдачи крови, каждая беременная женщина сможет получить наиболее достоверные сведения о возможных пороках развития ребёнка.
Данный период беременности характеризуется достаточным формированием плода и активной работой жизненно важных систем и органов. Однако процесс развития малыша стремительно продолжается. В этот период уже начинают меняться очертания лица, становясь более привычными. Также наблюдается проявление век, мочек ушей и волосинок в виде пушка в области глаз.
К сроку 12 недель ребенок становится очень активным: наблюдается частое сжатие кулачков, игривость, хаотичность движений. В крови малыша уже присутствуют, как красные, так и белые тельца, свидетельствующие о том, что его иммунитет формируется.
При проведении скрининг УЗИ в 12 недель беременности особое внимание уделяется головному мозгу, который к данному сроку должен иметь два полушария. Кроме того процедура позволяет врачу проанализировать воротниковую область и установить ее толщину, которая показывает, есть ли риск возникновения болезни Дауна
Кроме того процедура позволяет врачу проанализировать воротниковую область и установить ее толщину, которая показывает, есть ли риск возникновения болезни Дауна.
Если показатели толщины не соответствуют норме (в пределах от 2 до 3 мм), а превышают ее, то врач будет подозревать у плода наличие хромосомных аномалий. В этом случае усиливается контроль над состоянием будущей мамы и тем, как развивается ребенок, и повторно делается скрининг УЗИ через 2 недели.
«Против» № 2: биохимический анализ крови дает недостоверный результат скрининга
Многие мамы уверены, что невозможно по одному анализу сделать хоть сколько-нибудь достоверные выводы — слишком много факторов может повлиять на результат. И отчасти они действительно правы. Однако нужно повнимательнее изучить процесс проведения анализа, чтобы понять, на основании чего доктор делает заключение.
Биохимический анализ проводится для того, чтобы определить уровень содержания в крови специфических плацентарных белков. Во время первого скрининга делается «двойной тест» (то есть определяется уровень двух белков):
- РАРРА (pregnancy associated plasma protein или связанный с беременностью плазменный протеин А);
- свободной бета-субъединицы ХГЧ (хорионического гонадотропина человека).
Изменение уровня этих белков свидетельствует о риске различных хромосомных и некоторых нехромосомных нарушений. Однако выявление повышенного риска еще не является свидетельством того, что с малышом что-то не так. Такие показатели лишь являются поводом для более внимательного наблюдения за течением беременности и развитием ребенка. Как правило, если в результате скрининга первого триместра повышен риск по каким-либо показателям, будущей маме предлагают дождаться второго скрининга. В случае серьезных отклонений от показателей нормы женщину направляют на консультацию к генетику.
Проведение второго скрининга приходится на 18-21 неделю беременности. Это исследование включает в себя «тройной» или «четверной тест». Происходит все так же, как и в первом триместре — женщина снова сдает анализ крови. Только в этом случае результаты анализа используются для определения не двух, а трех (или, соответственно, четырех) показателей:
- свободной бета-субъединицы ХГЧ;
- альфа-фетопротеина;
- свободного эстриола;
- в случае четверного теста — еще и ингибина А.
Как и в первом скрининге, интерпретация результатов 2 скрининга основывается на отклонении показателей от среднестатистической нормы по тем или иным критериям. Все расчеты осуществляются при помощи специальной компьютерной программы, после чего тщательно анализируются врачом. Кроме того, при анализе результатов учитывается множество индивидуальных параметров (расовая принадлежность, наличие хронических заболеваний, количество плодов, масса тела, вредные привычки и т.д.), так как эти факторы могут влиять на значение исследуемых показателей.
Для того чтобы получить максимально достоверные результаты, обязательно соотносятся данные исследований первого и второго триместра в комплексе.
Если в результате исследований I и II триместра выявляются какие-то отклонения в развитии плода, женщине могут предложить пройти повторный скрининг или сразу направят на консультацию к генетику. При необходимости он может назначить дополнительные анализы для постановки более точного диагноза (например, исследование околоплодных вод, биопсию ворсин хориона). Однако в связи с тем, что эти исследования не совсем безопасны и могут стать причиной различных осложнений течения беременности (риск выкидыша, развитие группового или резус-конфликта, инфицирование плода и др.) их назначают только в случае высокого риска патологии. Тем не менее подобные осложнения встречаются не так часто — в 12% случаев. И, разумеется, все исследования совершаются только с согласия будущей мамы.
Таким образом, первые два аргумента «против», с точки зрения научной медицины, не являются убедительными, и скорее их стоит переформулировать так: пренатальные скрининги безопасны для будущей мамы и ее малыша, а все выводы делаются врачом с учетом целого комплекса индивидуальных факторов.
Порядок проведения и подготовка
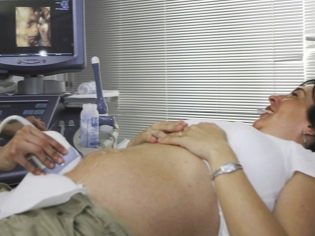
При прохождении перинатального обследования первого триместра очень важно соблюсти строгий порядок действий. Ультразвуковая диагностика и сдача крови из вены планируется на один день с тем расчетом, чтобы временной промежуток между двумя этими действиями был минимальным
Обычно сначала проходят обследование в кабинете УЗИ, а затем с заполненным бланком следуют в процедурный кабинет, чтобы сдать кровь. Однако в некоторых консультациях порядок обратный. В любом случае, оба обследования проходятся строго в один день.
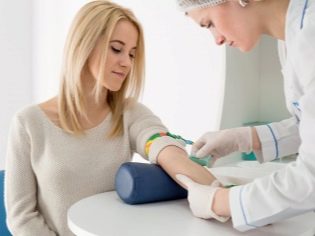
Чтобы на результаты теста не повлияли негативные факторы, к которым относятся биохимические изменения , скопление газов в кишечнике, женщине рекомендуется тщательно подготовиться к диагностике. За два дня следует сесть на непродолжительную диету – не есть жирную и очень сладкую пищу, жареное и копченое, за шесть часов до анализа крови не стоит есть вообще. Анализ крови сдают натощак.

УЗИ в 12 недель проводят транвагинальным датчиком; второй способ – по животу, пока не дает четкой картинки и представления о происходящем внутри матки.
В назначенный день женщина приходит в кабинет своего акушера-гинеколога, проходит взвешивание, ей измеряют рост и заполняют подробную анкету. Чем больше в ней будет данных, тем точнее будут рассчитаны риски. В анкету вносят данные о предыдущих беременностях, выкидышах, абортах, возрасте и весе женщины, данные о ее вредных привычках (курение, алкоголь), информация о муже и состоянии здоровья близких родственников.
Затем будет УЗИ, а потом сдача крови. Общие результаты внесут в единый бланк, особая программа «сравнит» генетический портрет беременной вместе с ее анализами с «портретами» дам с большими рисками родить больного малыша. В результате выдадут индивидуальный расчет.

Как чувствует себя будущая мама
На 12-й неделе организм беременной продолжает изменяться. Это связано с быстрым ростом ребенка и увеличением матки.
Основные изменения:
- размер матки составляет около 12 см в диаметре;
- вероятно появление пигментных пятен на лице;
- отмечаются повышенное давление и частое сердцебиение;
- матка поднимается, вследствие чего снижается риск выкидыша;
- к этому времени обычно уходит токсикоз, прекращается тошнота;
- изменение гормонального фона вызывает повышенную раздражительность.

Организм каждой женщины – уникален, а значит, ощущения могут отличаться от усредненных характеристик.
Состояние и настроение женщины на 12-й неделе беременности
Общее самочувствие характеризуется, как эмоциональное. Это происходит вследствие гормональной перестройки организма. Как результат, женщина становится плаксивой, вспыльчивой, чувствительной. Поддержать комфортное психологическое состояние беременной помогут близкие родственники и друзья.
На этом сроке важно придерживаться правильного питания и сдерживать эмоциональные всплески. Выполнение этих правил положительно влияет на благоприятное течение беременности
Что происходит внутри, что чувствует ребенок
Активно происходят изменения и в организме ребенка. В это время у него уже сформировались все основные внутренние органы. Общие процессы развития связаны с:
- отшелушиванием верхних слоёв кожи;
- выработкой йода щитовидной железой;
- появлением ногтей;
- работой почек;
- выработкой гормонов и желчи;
- функционированием нервной системы и увеличением размеров мозга.
Ребенок начинает активно двигаться, реагировать на прикосновения и шум. Формируются индивидуальные черты лица.
Гормональный фон
Плацента выполняет функцию транспортировки в организм плода питательных веществ и кислорода. На 12-й неделе она еще не закончила своё формирование, это произойдет через 2-4 недели. Доставкой пищи данный орган не ограничивается. Она приобретает роль главного поставщика прогестерона, эстрогена и других гормонов, жизненно важных для здорового развития ребенка.
Общее состояние гормонального фона можно определить с помощью других элементов скрининга. Результат биохимического анализа крови способен показать наличие не только хромосомных отклонений, но и других патологий, включая гормональные.
Как именно пересмотреть питание
Рацион будущей мамы должен включать в себя разнообразие витаминных соединений Е и С
Важно преобладание йода, он способствует нормальному функционированию щитовидной железы
Фолиевая кислота, или витамин В9, – еще один важнейший компонент, отвечающий за психическое развитие ребенка, срок вынашивания плода в допустимых рамках. Она лучше всего сохраняется в мясе и молоке.
Будущей матери важно потреблять такие продукты, как:
- мясо;
- рыбу;
- фрукты и овощи;
- молочные продукты;
- куриные яйца.

Генетический скрининг
Если после проведения скрининга врачи определяют у малыша какие-либо признаки генетических заболеваний, то будущую мамочку обязательно направляют на консультацию генетика.
Посетить этого доктора будет также не лишним женщинам, у близких родственников которых присутствуют какие-либо хромосомные заболевания. Отягощенный анамнез по различным врожденным патологиям — существенный повод для обращения к семейному генетику для проведения консультации.
Акушеры-гинекологи выделяют несколько групп высокого риска. Женщины, попадающие в эту категорию, обязательно должны быть направлены на консультацию к генетику. Высоким риском развития патологии специалисты считают соотношение 1: 250-1: 380.
Врачи выделяют несколько наиболее часто встречаемых хромосомных патологий, которые часто развиваются именно в первом триместре беременности:
- Синдром Патау — это одно из таких заболеваний. Оно характеризуется трисомией по 13 паре хромосом.
- Дополнительная 3 хромосома в 21 паре приводит к развитию болезни Дауна. В этом случае в генетическом наборе у малыша вместо 46 хромосом появляется 47.
- Потеря одной из хромосом в кариотипе малыша приводит к развитию весьма опасного генетического заболевания — синдрома Шерешевского — Тернера. Проявляется эта патология выраженным отставанием больного ребенка в физическом и психическом развитии от своих здоровых сверстников.
- Наличие дополнительной третьей хромосомы по 18 паре является признаком синдрома Эдвардса. Данная патология является крайне неблагоприятной. Обычно она сочетается с формированием множества различных врожденных нарушений и пороков развития. В некоторых случаях такая врожденная болезнь может быть несовместимой с жизнью.
Малыши, у которых сформировались синдромы Эдвардса или Патау, очень редко доживают до года. Малыши, имеющие болезнь Дауна, живут намного дольше. Однако, качество жизни этих малышей существенно страдает.
Генетический скрининг проводится во всех странах. При этом отличается только перечень включенных в обследование биохимических анализов. Сразу же стоит отметить, что показания к прерыванию беременности в разных странах отличаются. Такая ситуация во многом обусловлена лучшей социализацией людей, имеющих генетические синдромы, за границей.
Генетические заболевания — довольно опасные патологии. Постановка такого диагноза только по результатам проведенного скрининга не делается. Для уточнения хромосомных патологий генетик может назначить беременной женщине дополнительные исследования. Некоторые из них являются инвазивными.
Для получения геномного набора плода часто проводится биопсия хориона. В некоторых ситуациях требуется пункция амниотического пузыря. Это исследование также называется амниоцентезом. Также во время этой диагностической процедуры специалисты забирают на проведение анализа амниотическую жидкость.
Биопсия плаценты — инвазивное исследование, необходимое для исключения ряда сочетанных патологий плодных оболочек. Для проведения этого обследования врачи используют специальные пункционные иглы, которыми прокалывают кожу у беременной женщины. Риск занесения вторичной инфекции во время такой процедуры существует. Проводить данное исследование стоит только по строгим медицинским показаниям для исключения опасных для жизни плода состояний.
С помощью кордоцентеза врачи также могут выявить у малыша различные патологии. Для этого исследуется пуповинная кровь. Сроки проведения такой процедуры могут быть разными. Часто необходимость в проведении такого инвазивного обследования принимается коллегиально.
Женщины, которые решили зачать малыша после 40 лет, должны очень серьезно подумать о таком решении. Врачи довольно часто рекомендуют им обратиться на консультацию к генетику еще на этапе планирования беременности.
Если во время проведения скрининга врач установил признаки опасных генетических заболеваний, то он должен обязательно предупредить об этом будущую мамочку. Несовместимые с жизнью патологии являются абсолютными показаниями к прерыванию беременности. Окончательное решение этого вопроса остается за женщиной.
Типичные признаки проявления хромосомных отклонений
При наличии в семье разного рода генетических заболеваний возникает вероятность их унаследования ребенком. Существует ряд индикаторов, по которым можно определить болезнь. Такие признаки могут быть замечены после прохождения женщиной УЗИ-сканирования плода на 12-й неделе. К проявлениям патологий относят:
- несоответствие длины носовых костей и ТВП;
- неактивность плода;
- неправильный или медленный рост трубчатых костей;
- гипоксия;
- гиперэхогенность кишечника;
- увеличенный мочевой пузырь;
- киста головного мозга;
- киста пуповины;
- отечность в области спины и шеи;
- недоразвитость верхнечелюстной кости.
Что делать, если выявлены отклонения
При выявлении отклонений, поддающихся коррекции, важно начать своевременное лечение. Если курирующий гинеколог посчитает нужным, пациентку направляют на стационар
Если же обнаруженная патология несовместима с жизнью, означает серьезную инвалидность или существенные дефекты внешности, важно принять взвешенное решение о сохранении или прерывании беременности. Все зависит от решения родителей
В подобных ситуациях рекомендуется обращение к опытным специалистам за психологической поддержкой.
Анализы
Помимо ультразвукового исследования и биохимического анализа крови, врач может назначить будущей маме и некоторые другие анализы на 12 неделе беременности. Обычно все плановые анализы женщине приходится сдавать уже при постановке на учет в женской консультации. Но случается, что анализы на 12 неделе беременности могут понадобиться в связи с поздним обращением женщины к гинекологу по поводу беременности. Или же случается, что анализы на 12 неделе беременности нужны для расширенного обследования будущей мамы в связи с ее состоянием – как дополнительный инструмент контроля.
Помимо традиционного анализа крови на СПИД, сифилис, гепатит В, на группу крови и резус-фактор, к этому времени уже должен быть сдан анализ крови на сахар, а также биохимический анализ. Среди прочего, анализ на 12 неделе беременности, исследующий «биохимию», определит уровень ХГЧ в организме будущей мамы. И проводится биохимический анализ крови, как уже указывалось выше, в рамках скринингового обследования беременной. При каких-либо подозрениях на специфические заболевания, женщину также могут отправить на анализы на гормоны и анализы на урогенитальные инфекции.
β-ХГЧ – хорионический гонадотропин
Этот гормон вырабатывается хорионом («оболочкой» плода), благодаря именно этому гормону возможно определение наличия беременности на ранних сроках. Уровень β-ХГЧ постепенно повышается в первые месяцы беременности, максимальный его уровень наблюдается в 11-12 недель беременности. Затем уровень β-ХГЧ постепенно снижается, оставаясь неизменным на протяжении второй половины беременности.
| Нормальные показатели уровня хорионического гонадотропина, в зависимости от срока беременности: | Повышение уровня β-ХГЧ наблюдается в следующих случаях: | Понижение уровня β-ХГЧ наблюдается в следующих случаях: | |
| Недели | β-ХГЧ, нг/мл |
|
|
| 10 | 25,80-181,60 | ||
| 11 | 17,4-130,3 | ||
| 12 | 13,4-128,5 | ||
| 13 | 14,2-114,8 |