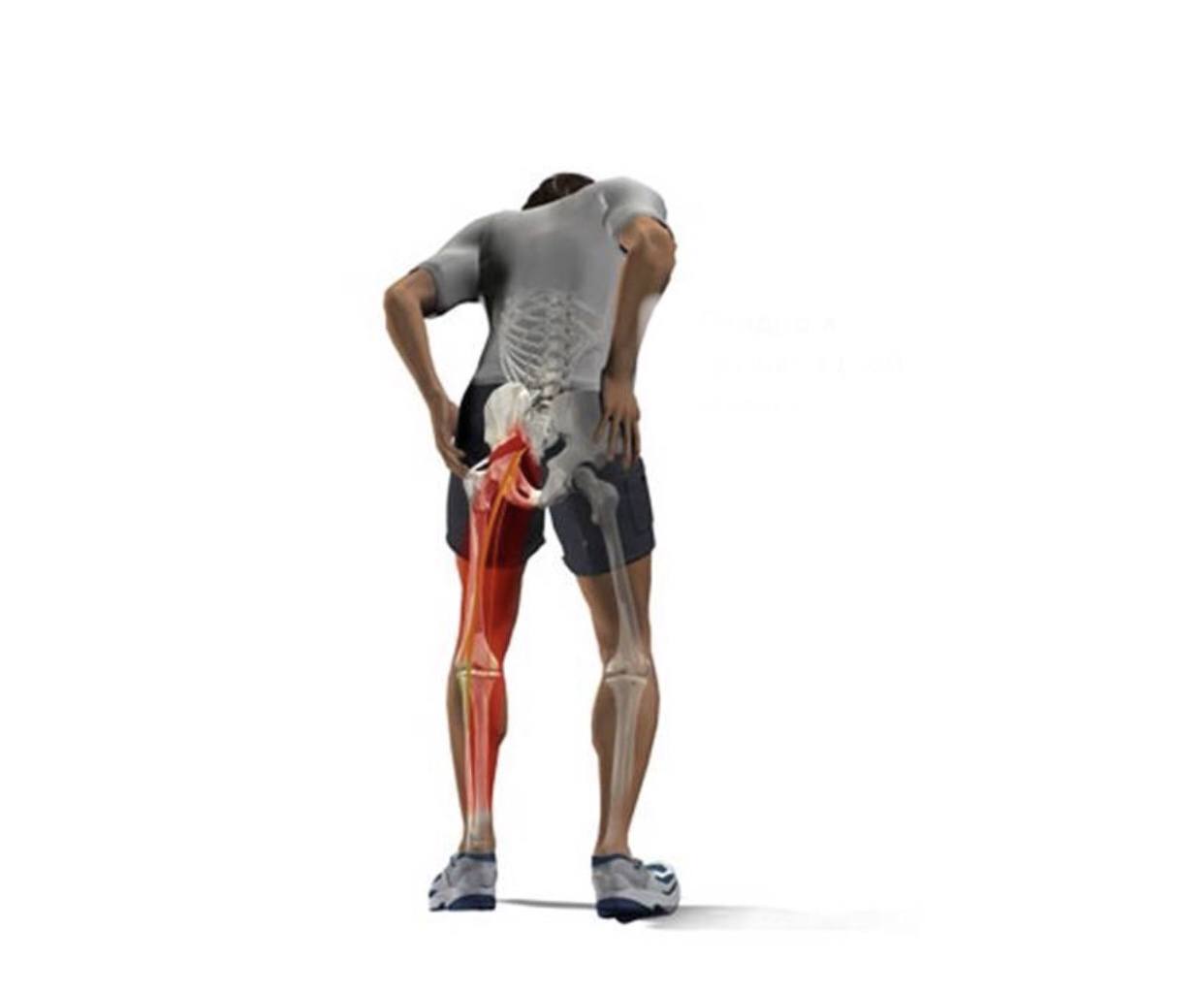
Ишиас: симптомы и лечение в домашних условиях
Содержание:
- Лечение
- Ишиас, воспаление седалищного нерва: причины возникновения
- Заболевания седалищного нерва
- Как лечить седалищный нерв (ишиас) дома?
- Что такое седалищный нерв
- Причины невралгии (защемления) седалищного нерва.
- Лекарственные средства, помогающие срочно снять боль
- Принципы лечения
- Зачем нужен данный нерв и где он находится?
- Диагностика
- У Вас воспаление седалищного нерва?
- Оперативное лечение
- Профилактика заболевания
- Лекарства
Лечение
Фото: youngsdentalpractice.co.uk
Медикаментозное лечение ишиаса заключается в назначении следующих групп лекарственных средств:
- нестероидные противовоспалительные средства, эффект которых заключается в уменьшении воспаления, а также купировании болевого синдрома;
- наркотические анальгетики. Могут использоваться при стойком болевом синдроме в тех случаях, когда использование ненаркотических анальгетиков не привело к уменьшению степени выраженности болевого синдрома.
- миорелаксанты и спазмолитики. Назначаются для снятия спазмов мышц;
- глюкокортикостероиды, которые обладают противовоспалительным действием, а также способствуют устранению боли;
- витаминные препараты, которые улучшают функционирование нервной системы, в том числе оказывают положительный эффект на проводимость нервного импульса по нервным волокнам.
Положительный эффект на состояние пациента оказывает физиотерапевтическое лечение:
- электрофорез (введение лекарственного средства через неповрежденную кожу с помощью воздействия постоянным электрическим током (гальваническим током));
- УВЧ (на область пораженного нерва воздействуют токами ультразвуковой частоты, в результате чего устраняется боль, уменьшается воспалительный процесс и отечность, улучшается кровоток в мелких сосудах);
- лазеротерапия (воздействие на ткани лазерным излучением, что способствует уменьшению интенсивности болевого синдрома, улучшению обменных процессов в тканях, улучшение кровообращения в месте воздействия лазерного луча);
- магнитотерапия (обладает обезболивающим, противовоспалительным, противоотечным эффектами, а также улучшает обменные процессы).
Кроме того, могут назначаться занятия лечебной физкультурой, которые проводятся в период стихания боли. В острый период заболевания лечебная физкультура противопоказана, так как пациенту необходим постельный режим. Также при ишиасе используется массаж поясничной и ягодичной областей, задней поверхности бедра и голени. В острый период заболевания, который сопровождается болевым синдромом, разрешается лишь легкое поглаживание и растирание, более интенсивные движения могут спровоцировать усиление боли.
Известны случаи использования гирудотерапии в лечении ишиаса. Гирудотерапия – это один из методов нетрадиционной медицины, который заключается в лечении некоторых заболеваний с помощью пиявок. Использование медицинских пиявок при ишиасе позволяет снять отек и устранить застой крови в области пораженного нерва. Помимо гирудотерапии, из нетрадиционных методов лечения используются баночный и точечный массажи, озонотерапия, мануальная терапия и иглорефлексотерапия. Последний метод лечения, несмотря на набирающую популярность в последнее время, до сих пор не имеет доказательный базы, объясняющей свою эффективность. Но в любом случае имеется большое количество практических примеров, подтверждающих эффективность иглорефлексотерапии. В первую очередь применение иглоукалывания способствует уменьшению степени выраженности болевого синдрома, улучшению кровотока в месте воздействия иглами, повышению защитных свойств и регенерации тканей
Важно отметить, что имеются следующие противопоказания к применению иглорефлексотерапии:
- поражение кожи на месте воздействия иглами;
- онкологические заболевания;
- острые инфекционные заболевания или хронически в стадии обострения.
В редких случаях используется хирургическое решение имеющейся проблемы. Показаниями к проведению операции являются:
- наличие доброкачественного или операбельного злокачественного образования;
- выраженный болевой синдром, который не уменьшается спустя 6 недель от начала лечения.
- выраженное нарушение работы тазовых органов.
Также имеются абсолютные противопоказания к проведению операции:
- беременность на любом сроке;
- декомпенсированный сахарный диабет;
- острые инфекционно-воспалительные процессы или хронические заболевания в стадии обострения;
- тяжелая степень дыхательной и сердечной недостаточностей.
Ишиас, воспаление седалищного нерва: причины возникновения
Болевые ощущения в поясничном отделе спины, могут возникать по ряду причин. Наиболее вероятными могут быть:
- остаточные осложнения остеохондроза;
- образование на межпозвоночных дисках грыжи;
- травмы позвоночного столба;
- переохлаждение;
- ревматоидный артрит;
- инфекционные поражения тазовой полости;
- тромбы, абсцессы и т. д.

Причиной седалищного дискомфорта может быть протрузия или пролапс межпозвонковых дисков. Межпозвонковый диск состоит из хрящевого сердечника, расположенного внутри кольца сплошного волокна. Это может быть перенапряжено сзади, если давление слишком велико. Затем он нажимает на нервы в спинномозговом канале. Если кольцо волокна остается неповрежденным, оно называется выпячиванием. Если он вырывается, и сердцевина хряща выходит, у пациента есть грыжа межпозвоночного диска. Причиной ишиаса может быть также сужение позвоночного канала или в тех точках, где нервы выходят из канала.
Помимо вышеуказанных причин возникновения заболевания, ишиас, воспаление седалищного нерва, может возникать на фоне спазмирования мышц с локацией в грушевидной мышце, которая сжимает седалищный нерв. Такое проявление, очень трудно поддаётся диагностике. При грушевидном синдроме, болевые ощущения распространяются на ягодичную область с переходом в пах, голень и верхнюю часть бедра. Защемление седалищного нерва симптомы и признаки воспаления, при грушевидном синдроме, очень схожи с пояснично-крестцовым радикулитом.
Менее распространены скользящие позвонки. В этом случае позвоночное тело обычно перемещается в живот и тем самым может сжимать нервы в спинномозговом канале. Также причиной могут быть инфекции или опухоли. Стресс и эмоциональный стресс также могут привести к постоянной боли в спине.
Как врач диагностирует?
Если у пациента есть паралич мышц голени и тазового пояса, операция может потребоваться быстро. Но особенно при нарушениях мочевого пузыря, прямой или половой функции следует как можно скорее прояснить, требуется ли хирургическая процедура. Это можно определить с помощью истории болезни и путем точного физического обследования. Если такие расстройства присутствуют, рентгеновские снимки и изображение в поперечном разрезе должны быть сделаны немедленно. В идеале это, как правило, магнитно-резонансная томография, если такое устройство доступно, в противном случае — компьютерная томограмма.
Одной из причин воспаления или защемления седалищного нерва, может быть спондилолистез. Этот вид заболевания может иметь врождённый или приобретённый характер смещения позвонков относительно друг друга.
Помимо всего прочего, ишиас может быть вызван опухолью спинного мозга. Процент причины возникновения заболевания седалищного нерва при таком аномальном проявлении, достаточно низок, однако и он имеет место быть.
В положении лежа на боку
Если есть подозрение на инфекцию, анализы крови полезны. Если неврологические расстройства отсутствуют, дальнейшие исследования являются исключительно срочными в отдельных случаях. Например, у пациентов с некоторыми ранее существовавшими состояниями, которые подвержены высокому риску инфицирования, опухолей или других опасных вторичных заболеваний.
Какие методы лечения помогают пациенту?
Если нет повышенного риска, вы должны сначала лечить консервативно до шести недель. Но если симптомы не уменьшаются или даже ухудшаются, вы не должны ждать слишком долго с дальнейшими обследованиями. Это предотвращает хроническую боль. Консервативная терапия включает прежде всего медикаменты, физиотерапию и физико-медицинские применения, например массаж. Как правило, пациенты не должны слишком долго отдыхать. Особенно из длительного постельного режима вы советуете сегодня. Потому что исследования показали, что это наносит больше вреда, чем пользы.
Заболевания седалищного нерва
В большинстве случаев нарушение работы нерва связано с его защемлением и последующим воспалительным процессом. Невралгия седалищного нерва всегда сопровождается сильными болезненными ощущениями. Они настолько меняют привычный образ жизни, снижают работоспособность, что пациент вынужден полностью ограничить свои передвижения. При отсутствии соответствующей терапии происходит прогрессирование заболевания, что в итоге может привести к развитию пареза нижних конечностей, паралича. Инвалидность является главным осложнением поражения седалищного нерва.
Причины заболевания седалищного нерва
Воспалительный процесс, затрагивающий нерв, принято обозначать термином «ишиас». Развивается он на фоне защемления нервного сплетения, которое начинает недополучать необходимые питательные вещества. Подобные причины ишиаса в большинстве случаев связаны с заболеваниями позвоночного столба, суставов, с травмами. Как показывают врачебные наблюдения, даже неудачно выполненная инъекция в ягодичную мышцу может привести к воспалению нерва. Среди основных факторов, провоцирующих заболевания седалищного нерва, выделяют:
- травмирование нерва (травмы, порезы, ушибы);
- патологии опорно-двигательного аппарата: межпозвоночная грыжа, остеохондроз, подагра;
- инфекционные заболевания в области малого таза, гинекологические болезни;
- тромбоз вен нижних конечностей;
- частое поднятие тяжестей;
- опухолевидные процессы в области локализации нерва;
- частые переохлаждения организма.
Заболевания седалищного нерва – симптомы
О том, что болит седалищный нерв, можно узнать по локализации неприятных ощущений. В большинстве случаев ишиас начинается с небольших болей, ощущения мурашек по коже, которые возникают в области поясницы, ягодиц. Пациенты при этом предъявляют жалобы на ощущения тяжести в ногах, усталости. Впоследствии боль переходит на заднюю поверхность бедра, голень и стопу, достигая в некоторых случаях кончиков пальцев ног. Сам характер боли пациенты могут описывать по-разному:
- стреляющая;
- жгучая;
- тянущая;
- колющая;
- ноющая.
Характерным признаком является непостоянство болей. Они могут усиливаться, ослабевать или полностью исчезать на некоторое время. В большинстве случаев поражение затрагивает одну ногу. Постепенное прогрессирование болезни может вызвать устойчивые спазмы мышц нижней конечности, снижение ее мышечной массы и привести к полному обездвиживанию в последующем.
Как лечить седалищный нерв?
Предварительно необходимо убедиться, что наблюдаемые болезненные ощущения связаны непосредственно с ишиасом. Для этого нужно:
- пройти консультацию невролога;
- обследоваться (МРТ, рентген, анализ крови, ликвора).
После постановки диагноза приступают к комплексной терапии. Она предполагает одновременное применение нескольких методик. Как избавиться от боли седалищного нерва – в каждом конкретном случае определяет врач. В составе лечения выделяют следующие методики:
- Медикаментозное лечение: противовоспалительные препараты (Диклофенак, Ибупрофен), анальгетики (Новокаин), витамины и минералы (В6, В12, С, магний).
- Физиотерапия: лечебная физкультура, массаж, иглоукалывание, электрофорез.
- Хирургическое лечение – показано при отсутствии эффекта от длительного медикаментозного лечения.
Как лечить седалищный нерв (ишиас) дома?
Седалищные нервы в нашем организме самые длинные и парные. Разветвляясь, тянутся от подвздошно-крестцового сочленения и до стопы правой и левой ноги.
Симптомы воспаления этих нервов начинаются с боли в поясничном отделе. Затем боль в виде жжения, онемения или покалывания распространяется вниз — по задней поверхности ноги, бёдрам, голени и до пальцев ног. Воспаление седалищного нерва называют ишиасом.
Появлению ишиаса способствуют различные серьёзные заболевания позвоночника:
- остеохондроз,
- травмы позвоночника,
- воспалительный процесс в нервном корешке,
- защемление нерва при мышечном спазме,
- межпозвонковая грыжа,
- смещение диска или позвонков,
- костные разрастания позвонков,
- инфекционные заболевания,
- возрастные изменения,
- беременность и т.д.
Так же могут спровоцировать воспаление седалищного нерва:
- поднятие тяжестей и перегрузка позвоночника,
- частые переохлаждения,
- отравление лекарствами,
- нарушение обмена веществ,
- рассеянный склероз,
- сидячий образ жизни и работа за компьютером,
- беременность.
Что будет, если не лечить ишиас?
Если своевременно не начать лечение, а «героически» терпеть боль, то развитие ишиаса может привести к очень серьёзным последствиям для вашего здоровья, а в тяжёлых случаях и для жизни.
Позднее или неправильное лечение ишиаса может привести к нервным расстройствам, стрессам, бессоннице, нарушению двигательных функций в суставах нижних конечностей, а в тяжёлых случаях к расстройству тазовых функций — недержанию кала и мочи.
Как снять воспаление седалищного нерва?
Лечение седалищного нерва зависит от исходной причины болезни — обусловлена ли она защемлением нервного волокна либо его воспалением и как сильно запущено заболевание.
Методика лечения может включать как медикаментозные, так и консервативные методы.
Не исключены и хирургические методы лечения патологии нерва. Они проводятся в том случае, если консервативные методы лечения не привели к успеху.
В число консервативных методов терапии входят:
- физиотерапия, точечный массаж,
- иглоукалывание, баночный массаж,
- лечебная физкультура, мануальная терапия,
- занятия на тренажерах,
- грязелечение, водолечение.
В медикаментозном варианте лечения применяют:
- Нестероидные противовоспалительные средства (НПВП)
- Спазмолитики и миорелаксанты
- Анальгетики
- Глюкокортикостероиды
- Витамины или комплексы витаминов
Дополнительным вариантом разгрузки седалищного нерва является гимнастика. И если болезнь не запущена до такой степени, что только вся надежда осталась на хирургическое вмешательство, то желательно сразу, после уменьшения боли медикаментами, начать делать упражнения на растяжение мышц поясничного отдела.
Как быстро вылечить ишиас упражнениями?
Представленные ниже упражнения помогут Вам быстро избавиться от боли, когда защемился и «тянет» седалищный нерв.
Особенность этих упражнений в том, что они усиливают кровообращение, устраняя застойные явления и способствуют уменьшению болезненных ощущений в области поясницы. А ежедневное их выполнение непременно избавит Вас от проблем в пояснично-крестцовом отделе.
Соблюдайте важное условие: первые занятия лечебной гимнастики следует проводить в медленном темпе, не допуская резких движений
При этом обязательно обращать внимание на правильное дыхание
Упражнения выполнять в течение 3-5 минут, этого досточно, чтобы делая упражнения ежедневно, боль постепенно уменьшилась и исчезла.
Упражнение №1:
Лечь на спину, согнуть в колене левую ногу. Обхватив ногу руками, медленно прижимать ее в сторону, к правому плечу. Удерживать ногу в таком положении не менее 30 секунд или насколько хватит сил. Медленно опустить ногу на пол и выпрямить. Повторять такое упражнение надо до 5 раз, затем поменяйте положение ног.
Упражнение №2:
Лечь на спину, согнуть в коленях ноги. Правую ногу положить на колено левой ноги. Обхватить руками бедро левой ноги и помогая руками, пружинистыми движениями притянуть к груди. Продержаться в такой позе как можно дольше, но не менее 30 секунд. Медленно вернуться в исходное положение. Проделать так до 5 раз. Теперь упражнение выполнить с другой ногой.
Чтобы предупредить заболевание седалищного нерва, не сидите, а больше двигайтесь: чаще ходите пешком, по утрам делайте зарядку и лечебные упражнения, занимайтесь йогой, ходите в бассейн, катайтесь на велосипеде, а зимой — на лыжах (коньках).
Видео: Разблокировка седалищного нерва дома
Что такое седалищный нерв
Седалищный нерв относят к основным нервам крестцового сплетения. Он является самым крупным в нервной системе, и образован корешками крестцового сплетения. Расположен нерв между большой ягодичной мышцей, близнецовыми мышцами, внутренней спиральной и квадратной мышцей бедра. Если провести прямую линию от седалищного бугра и большим вертелом бедренной кости, то седалищный нерв окажется на середине линии. Ниже края большой ягодичной мышцы нерв уходит к ягодичной складке, залегая между широкой фасцией бедра и большой приводящей мышцей. В нижней части бедра он лежит между двуглавой полуперепончатой мышцей.
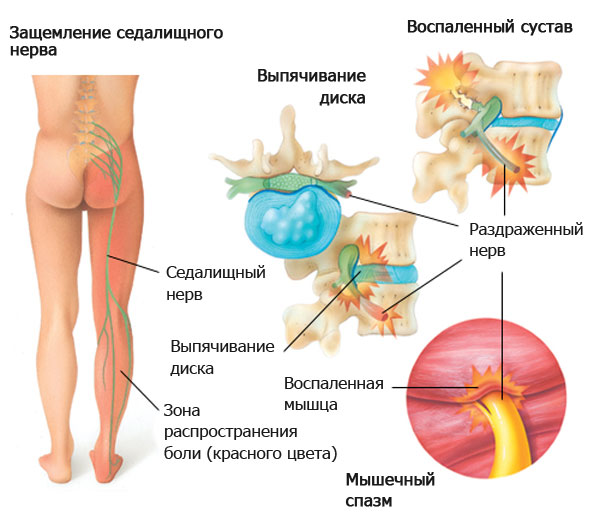
Причины невралгии (защемления) седалищного нерва.
В 90% случаев причиной невралгии является сдавливание (защемление) корешков нерва в местах их выхода из спинного мозга.Причины защемления могут быть различными:
- Межпозвонковая грыжа — если разорвался межпозвоночный диск, из него выпятилась грыжа, а позвонок просел и сдавил нерв, то боль обрушивается на человека резкая и непереносимая. Если болезнь не лечить, то вскоре теряется чувствительность кожи и мышечная сила в ногах. В еще более запущенной стадии мышцы ног отмирают, стопа провисает, на коже ног появляются язвы, возникает недержание мочи.
- Остеохондроз. Это наиболее частая причина защемления седалищного нерва, корешки нерва сдавливаются костными наростами, а так как они растут не быстро, то и невралгические боли усиливаются постепенно. Они не такие сильные, как в первом случае.
- Неправильно сделанный укол в ягодицу может сдать причиной невралгии. Уколы всегда надо ставить только в верхнюю наружную четверть ягодицы.
Лекарственные средства, помогающие срочно снять боль
Для ослабления боли обычно сначала болеутоляющие препараты в форме таблеток принимаются внутрь, а потом, когда станет легче, в форме мазей и кремов ими растирают наиболее проблемные места.
 В качестве болеутоляющего средства принимается ибупрофен. Все препараты на основе этого вещества снимают боль, борются с воспалением, снижают температуру.
В качестве болеутоляющего средства принимается ибупрофен. Все препараты на основе этого вещества снимают боль, борются с воспалением, снижают температуру.
Справка: если боль не утихает, то нужно принять спазмолитики и средства, снимающие отёки. К ним относятся:
- Найз;
- Но-Шпа;
- Спазмалгон;
- Фуросемид.
После того, как человеку станет легче, можно применять наружные средства, снимающие боль, отёки и воспаление. Обычно при обострении ишиаса применяю следующие мази и гели:
- Найз;
- Фастум-гель;
- Вольтарен;
- Кетонал;
- Феналгель;
- Нурофен.
После того, как острая боль отступит, можно приступать к лечению ишиаса.
Принципы лечения
Лечение защемления седалищного нерва назначает врач. Лучше всего чтобы это был невропатолог, а не просто участковый терапевт. Терапевтический комплекс может включать медикаментозную терапию, физиотерапевтические процедуры, мануальную терапию, ЛФК, а также хирургическое лечение, если остальные методы не достаточно эффективны.
Медикаментозное лечение
Медикаментозная терапия проводится с целью снятия боли, улучшения микроциркуляции крови и лимфы, снижения отека, уменьшения воспаления поврежденного нерва. Для этих целей применяют:
- Нестероидные противовоспалительные средства (НПВП);
- Витаминные комплексы;
- Миорелаксанты;
- Блокады актовегином, капельное введение препарата и его пероральный прием;
- Для улучшения микроциркуляции и тканевого метаболизма используют трентал, кавинтон, галидор, инстенон;
- Для снятия выраженного болевого синдрома применяют блокады с анестетиком.
Для местного лечения подойдут согревающие мази и гели. Они оказывают отвлекающее действие чем облегчают боль, вызывают рефлекторное расширение сосудов, благодаря чему усиливается циркуляция крови, уменьшается отек, способствуют снижению спастического синдрома.
Важно, чтобы выбор медикаментов и необходимых доз оставался за лечащим врачом!
Физиотерапевтическое лечение защемления седалищного нерва
В большинстве случаев физиотерапия значительно сокращает сроки, необходимые для выздоровления, и это очень важно, поскольку будет принято меньше лекарств, что позволит избежать нежелательной нагрузки на печень, снизит риск побочных эффектов и других осложнений. Эффективными бывают следующие процедуры: электро- и фонофарез с лекарственными препаратами (противовоспалительными, миорелаксантами, спазмолитиками и т.д.), УВЧ, согревающие процедуры (аппликации парафина или озокерита)
Эффективными бывают следующие процедуры: электро- и фонофарез с лекарственными препаратами (противовоспалительными, миорелаксантами, спазмолитиками и т.д.), УВЧ, согревающие процедуры (аппликации парафина или озокерита).
Мануальная терапия
Выбор мануального терапевта очень ответственное дело. Неквалифицированный доктор, пусть даже с медицинским дипломом, может не только не вылечить, но и причинить вред, усугубив течение заболевания. Лучшим мануальщиком в данном случае будет невропатолог, прошедший дополнительное обучение на курсах мануальной терапии.
Для лечения защемлений седалищного нерва хорошо зарекомендовала себя техника постизометрического растяжения. Это один из видов мануальной терапии, когда спазмированная мышца сначала максимально напрягается, а потом растягивается.
При наличии болевого синдрома перед проведением процедур следует принять обезболивающие препараты, например из группы нестероидных противовоспалительных средств.
ЛФК и массаж
Комплексы лечебной физкультуры подбираются индивидуально и во многом зависят от фазы заболевания, сочетания симптомов и причины защемления седалищного нерва. Занятия должны проводится под наблюдением врача. При выраженных симптомах воспаления нерва амплитуда движений должна быть минимальной, а сами упражнения следует выполнять в горизонтальном положении, лежа на твердой поверхности.
Отличных результатов можно добиться с помощью массажа, особенно в том случае, когда массажные приемы сочетаются с пассивными движениями. Сеансы массажа назначаются врачом и выполняются специалистом с медицинским образованием. Лечебный массаж имеет свои особенности и отличается от обычного релаксирующего массажа, который вам могут предложить в косметологических салона.
В домашних условиях можно попробовать баночный массаж. Он не сложен в исполнении, но достаточно эффективен.
Хирургическое лечение
Хирургическое лечение может понадобится, когда защемление седалищного нерва обусловлено опухолью или грыжей межпозвоночного диска. Показанием к операции является стойкий болевой синдром и выраженные нарушения в работе органов малого таза.
В зависимости от причины и локализации объем вмешательства может быть разным, но во многих случаях удается обойтись микрохирургической техникой на основе оптоволоконного инструментария.
Зачем нужен данный нерв и где он находится?
Седалищный нерв считается самым крупным нервом в организме человека. У взрослого диаметр нерва может достигать 1 см. Где находится седалищный нерв должен знать каждый. Он начинается в малом тазу и через отверстие в подвздошной кости выходит из нее. Проходя между мышцами ягодицы, идет под нижним краем ягодичных мышц на бедро. Далее он проходит по задней поверхности бедра и разветвляется на более мелкие отростки. Таким образом, седалищный нерв тянется от поясничного отдела и до кончика большого пальца.
Защемление седалищного нерва – это воспаление самого крупного в организме человека нерва, отличающееся сильными болями. Медицинское название данной патологии – ишиас.
Если при поднятии тяжести или резком движении произошел прострел, то это следствие защемления кончиков седалищного нерва, а называется данная проблема – люмбаго с ишиасом.
Разблокировка седалищного нерва. Видео:
Причины воспаления
Если болит седалищный нерв, то на это есть свои причины. Боль возникает вследствие защемления нервных корешков, в результате чего развивается воспаление, болевые ощущения начинаются в области поясницы и отдают по всей ноге. Причинами представленной патологии являются:
- Межпозвонковая грыжа. Разрыв фиброзного кольца приводит к смещению позвонков, наблюдается сдавливание окончаний нерва и их воспаление. Болевой синдром при этом говорит о запущенности заболевания, пациенту может грозить хирургическая операция.
- Артроз или хондроз костей. Образования, которые нарастают в местах соединения позвонков, сдавливают отростки рассматриваемого нерва и вызывают воспаление.
- Смещение позвонков в результате травм позвоночного столба или врожденного дефекта.
- Инфекционное заболевание, особенно недолеченное.
- Отравления и интоксикации. Их подразделяют на два вида: внутренние, происходят на фоне сахарного диабета, и внешние, здесь токсины попадают в организм с едой или питьем.
- Резкое переохлаждение организма.
- Различные опухоли.
- Воспалительный процесс в грушевидной мышце.
- Нередко патология развивается при беременности – нарушение центра тяжести часто провоцирует защемление рассматриваемого нерва.
- Постоянные стрессы, депрессии и нервное перенапряжение.
- Тяжелая физическая работа.
- Частые запоры.
Необходимо отметить, что воспалительный процесс не является самостоятельной болезнью – это реакция на некоторые развивающиеся нарушения в организме.
Диагностика
Каждый человек, который заботится о своем здоровье, должен прекрасно осознавать, что ишиас достаточно сложно диагностируется. Но, именно от правильно выставленного диагноза зависит успешность всей терапии. Поэтому специалист должен применять самые разнообразные диагностические методы:
-
Сбор анамнеза путем опроса пациента. При этом врач учитывает ту симптоматику, которая возникла у каждого конкретного человека.
-
Анализ подошвенного рефлекса. При проведении по подошве, пальцы в норме должны сгибаться. Но, если этого не происходит, значит у пациента происходит ослабление прохождения нервных импульсов, а значит с большой долей вероятности можно диагностировать ишиас.
-
Анализ ахиллова рефлекса. При ударе молотком по сухожилию, расположенному между пяточной костью и икроножной мышцей, в норме происходит непроизвольное сгибание сустава. Если оно неярко выражено или отсутствует полностью, значит, скорее всего, поражен седалищный нерв.
-
Так же врач смотрит на остальные рефлексы нижних конечностей. Если имеются воспалительные процессы в нервной ткани или нервные корешки являются зажатыми, то рефлекс становится вялыми и недостаточно ярко проявляет себя.
-
Анализ коленного рефлекса также должен быть ярко выражен.
-
Симптом Лассега определяется при поднятии выпрямленной ноги вверх, из положения лежа на спине. Если возникает при этом боль, значит можно расценивать это, как состояние ишиаса.
-
Симптом Бонне выполняется аналогично Лассе, с единственным отличием в том, что позу помогает пациенту выполнить врач.
-
Перекрестный синдром используется, чтобы определить, присутствует боль с одной стороны, или воспалительный процесс затрагивает два отростка пары нервных окончаний.
-
Также в большинстве случаев не пренебрегают рентгенографическим обследованием, хотя именно оно не является довольно информативным и современным.
-
МРТ позволяет определить наличие изменения в сосудах, спинномозговых оболочках, нервных корешках, а также окружающих мягких тканях.
-
Компьютерная томография позволяет определить самые разносторонние причины, которые вызвали изменения в нормальном функционировании седалищного нерва.
Но, не в каждом случае можно провести комплексное обследование с применением всех вышеперечисленных методик. Дело в том, что:
-
Компьютерную томографию не проводят при беременности.
-
МРТ не выполняют в случае искусственной вентиляции легких, наличия металлических имплантов и аппаратов Илизарова, когда присутствуют вшитые водитель сердечного ритма.
-
Рентгенографию так же не проводят беременным и при интенсивном ожирение.
После того как врач проведет все возможные способы обследования, можно будет выставить окончательный диагноз. И только потом понять, как лечить защемление седалищного нерва и на что воздействовать в первую очередь.
У Вас воспаление седалищного нерва?
- Все средства перепробованы, и ничего не помогло?
- Вас мучают постоянные боли?
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство существует. Врачи рекомендуют >>!
Напряжение под коленями
Боли в спине
Нет никаких ощущений
Попробуйте повернуть голову максимально вправо, а потом влево. Каковы Ваши ощущения?
Голова с легкостью поворачивается и влево и вправо с довольно большой амплитудой
При повороте чувствуется дискомфорт, но лицо при повороте находится на уровне плеча
В одну сторону голова поворачивается нормально, а в другую чувствуется дискомфорт
Голову тяжело поворачивать в одну или обе стороны и лицо не дотягивается до уровня плеча
Да, моя осанка идеальна
Когда забываюсь могу сидеть не прямо, но стараюсь следить за собой
Всегда сижу не прямо
Ваши плечи (лопатки) на одном уровне
Ваши плечи (лопатки) не на одном уровне
Имеется ли у вас плоскостипие
Нет плоскостопия
Плоскостопие 1-2 степени
Плоскостопие 3-4 степени
Тест на проблемы спины
Вам следует обеспокоиться состоянием Вашей спины и суставов
проверенное натуральное средство
Оперативное лечение
Дегенеративно-дистрофические изменения в позвоночнике могут привести к необходимости хирургического вмешательства.
Иногда операция жизненно необходима
Показаниями для оперативного лечения могут стать:
- отсутствие эффекта от консервативной терапии, отрицательная динамика;
- межпозвоночная грыжа;
- стеноз позвоночного канала поясничного отдела;
- спондилолистез.
Операцию проводят при межпозвоночной грыже
Причиной появления ишиаса также могут стать объемные образования разного происхождения (опухоли, аневризма, гематома). В этом случае тоже может быть показано хирургическое вмешательство.
Контролировать процесс лечения могут разные врачи
Профилактика заболевания
Чтобы не допустить защемления седалищного нерва, полезна растяжка позвоночного столба и его систематическое укрепление. Для поддержания правильного положения позвонков, нужно делать специальный комплекс упражнений. А также:
- контролировать осанку, делать упражнения для ее укрепления; полезна йога, гимнастика;
- если у вас сидячая работа, необходимо периодически делать зарядку; а в свободное от работы время побольше ходить;
- следить за условиями труда (сквозняки, а также опасности, которые могут повлечь травмы – негативные факторы, угрожающие здоровью);
- спать на матрасе средней жесткости;
- вести здоровый образ жизни, включающий правильное питание (не переедать), спорт, физкультура.

Пациенты, страдающие от ишиаса, преимущественно люди преклонного возраста. Однако болезнь может настигнуть любого. Временить с лечением не стоит, чтобы не усугубить ситуацию. А чтобы проблемы с седалищным нервом не появлялись в вашей жизни и не застали врасплох, достаточно просто следить за здоровьем и делать зарядку.
Лекарства
- Препараты с обезболивающим действием (Анальгин, Парацетамол, Дексалгин, Трамадол, Трамал).
- Анестетики (Лидокаин, Новокаин).
- НПВС (Диклофенак, Мелоксикам, Ибупрофен, Индометацин, Кетопрофен, Диклоберл, Фламакс).
- Селективные ингибиторы ЦОГ-2 (Целебрекс, Нимесулид, Кеторол, Целекоксиб).
- Миорелаксанты (Диспорт, Баклосан, Мидокалм, Толперизон, Баклофен).
- Анестетики (Лидокаин, Прокаин).
- Витамины (В1, В6, В12, Нейробион, Мильгамма).
- Кортикостероиды (Депо-Медрол, Дексаметазон, Депос, Гидрокортизон).
- Препараты нейрометаболического действия (Актовегин, Нейробион).