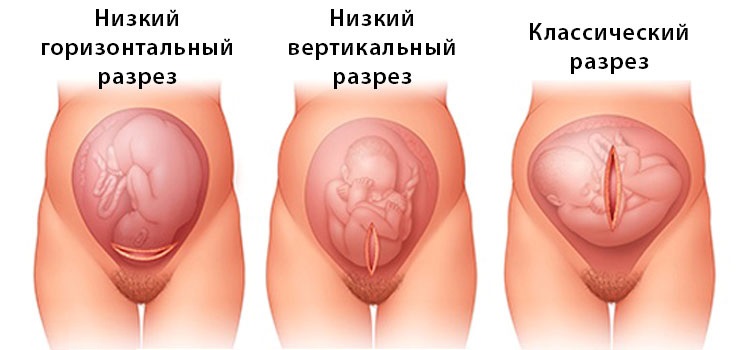
Анестезия при кесаревом сечении
Содержание:
- Реабилитационный период после кесарева сечения
- Эпидуральное обезболивание
- Сравнительная таблица разных видов наркоза
- Общая анестезия при кесаревом сечении
- Спинальная анестезия
- Подготовительные мероприятия
- Риски и осложнения, связанные с анестезией
- Общая анестезия
- Общий наркоз
- Возможные осложнения
- Спинальная анестезия при кесаревом сечении: когда спинальный наркоз лучше?
- Показания к кесареву сечению и виды наркоза
Реабилитационный период после кесарева сечения
Пройдет несколько месяцев после операции, прежде чем женщина полностью восстановится и почувствует себя хорошо
В этот период важно относиться к своему здоровью с большим вниманием
- В первые сутки после кесарева разрешают только пить. Выбор ограничивается негазированной водой комнатной температуры. На следующий день можно подкрепиться йогуртом, кашей, сладким чаем и постным мясом. Легкую диету нужно соблюдать около недели после операции.
- После хирургического вмешательства некоторое время очень болит шов, поэтому женщине назначают обезболивающие средства. По мере выздоровления неприятные ощущения слабеют с каждым днем.
- На протяжении 2 – 3 недель после кесарева женщине придется усиленно соблюдать интимную гигиену, поскольку в это время ее еще будут беспокоить кровянистые выделения. Потом они полностью исчезнут.
- Примерно 2 недели после рождения ребенка нужно регулярно обрабатывать шов на животе, чтобы предотвратить его инфицирование и загнивание. Самочувствие при этом омрачается сильными режущими болями в области разреза. Ткань в месте сшивания сначала краснеет, а позже, когда начнется процесс рубцевания, багровеет. В будущем по цвету шрам практически сольется по цвету с кожей. Разрез на матке будет заживать в течение полугода.
- Через 2 месяца после операции женщине рекомендуют понемногу приобщаться к спорту. Интенсивные тренировки допускаются только спустя 6 месяцев. Сексуальную жизнь лучше всего возобновить спустя 1 месяц после родов.
За следующим малышом родителям рекомендуют отправляться не ранее, чем через 2 года после первых «кесарских» родов.
В последнее время все больше будущих мам задумываются о возможности родить малыша через кесарево сечение. Возможно, женщин пугает боль при естественном родорозрешении. Однако риск развития осложнений присутствует как при самостоятельных, так и при оперативных родах. Прежде чем окончательно определиться с тем, каким способом маленький человечек придет в этот мир, нужно внимательно выслушать доводы своего лечащего врача о «плюсах» и «минусах» кесарева сечения.
Эпидуральное обезболивание
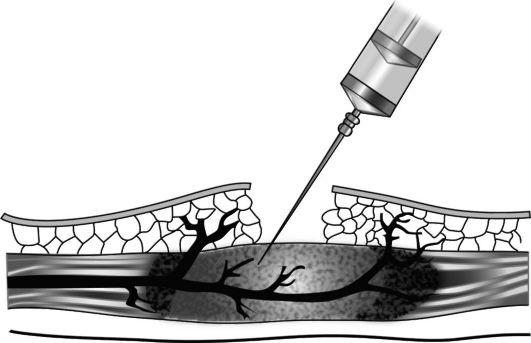
Зачастую эпидуральной анестезией пользуются в операциях кесарева сечения, когда оно плановое, так как в этом случае требуется время на подготовку. Сделать прокол в экстренных случаях не всегда удается возможным, так как делается укол в определенное место над позвоночником на уровне поясницы. И в место, где выходят нервы из спинного мозга в позвоночном канале, вводится обезболивающее вещество через тонкую мягкую трубочку (катетер). В любой момент через катетер по мере необходимости добавляется лекарство. Результат анестезии — ясное сознание. Но пропадает вся чувствительность ниже пояса: болевая, тактильная и температурная. Пациентка перестает чувствовать свою нижнюю часть тела, не может пошевелить ногами.
Как и остальные виды, эпидуральная анестезия при кесаревом сечении имеет свои показания и противопоказания, достоинства и недостатки.
Показания:
- Преждевременные роды (на сроке беременности меньше 37 недель). При этом виде обезболивания происходит расслабление мышц тазового дна, головка плода испытывает перегрузки меньше и легче продвигается по родовому каналу;
- Повышенное артериальное давление либо гестоз — эпидуральная анестезия при кесаревом вызывает снижение давления;
- Дискоординация родовой деятельности. При данном осложнении отделы матки сокращаются с разной степенью активности, нет координации сокращений между ними. Это может быть из-за высокой сократительной активности маточной мускулатуры. Психологическое напряжение женщины также может привести к такому результату. Эпидуральная анестезия при кесарево сечении немного ослабляет интенсивность схваток, угнетает действие окситоцина;
- Продолжительные роды. Отсутствие полноценного расслабления в течение продолжительного промежутка времени приводит к аномалиям родовой деятельности, в этом случае необходимо применение анестезии, чтобы беременная женщина могла отдохнуть и восстановить силы.
Противопоказания:
- Нарушение свертываемости крови;
- Близкое расположение гнойничков к месту прокола;
- Инфекционные болезни;
- Аллергия на используемые лекарства;
- Тяжелые деформации позвоночника;
- Рубец на матке (не всегда);
- Неправильное положение плода (косое или поперечное);
- Большой вес ребенка, узкий таз;
- Отказ пациентки от эпидуральной анестезии при кесаревом сечении.
Преимущества заключаются в следующем:
- Ясное сознание беременной. Исключается риск интубации либо аспирации. Женщина находится в сознании и может насладиться всем процессом появления ребенка на свет;
- Отсутствие раздражения верхних дыхательных путей. Для женщин страдающих бронхиальной астмой данная анестезия предпочтительнее;
- У пациентки сердечно-сосудистая система сохраняет относительную стабильность, так как обезболивающий препарат набирает силу постепенно;
- Сохраняется относительная способность к движениям. Это является особенно важным условием, если у беременной имеются какие-либо мышечные патологии;
- Проведение длительной операции. Эпидуральная анестезия позволяет увеличить время наркоза, благодаря катетеру, через который возможна повторная подача анестетика;
- Обезболивание в послеоперационном периоде. Для послеоперационного обезболивания имеется возможность введения специальных веществ, которые называются опиоиды.
Недостатки анестезии:
- Риск ошибочного внутрисосудистого введения. А при несвоевременном обнаружении ошибки возможно развитие судорог, резкое понижение артериального давления;
- Опасность субарахноидального введения. Это значит введение анестетика под паутинную оболочку спинного мозга. Возможно развитие тотального спинального блока, если такое введение не будет обнаружено;
- Процедура эпидуральной анестезии сложнее остальных видов обезболивания;
- Операцию возможно начинать через определенный промежуток времени, так как до начала действия наркоза необходимо минут 10-20;
- Существует возможность неадекватного обезболивания. Иногда крестовые нервы не блокируются, и возникает дискомфорт во время операции;
- Некоторые препараты, применяемые при эпидуральной анестезии, проникают через плаценту. Это может привести к снижению сердечного ритма ребенка, нарушение дыхания новорожденного;
- Могут возникнуть неприятные ощущения после операции: боль в спине, головная боль, дрожь в ногах, нарушение мочеиспускания.
Но не следует сильно переживать, ведь наличие опыта и бдительности врача-анестезиолога и педиатра-неонатолога помогут избежать серьезных осложнений. Подробнее об эпидуральной анестезии →
Сравнительная таблица разных видов наркоза
Окончательно разобраться с тем, под каким лучше наркозом делать кесарево сечение поможет таблица:
| Вид анестезии | Плюсы | Минусы |
| Эпидуральная | Ясное сознание, возможность применения для женщин с бронхиальной астмой, мышечными патологиями, возможность повторного введения препарата при проведении операции | Риск неправильного введения, необходимость выжидания времени перед началом операции, риск частичного обезболивания и появления дискомфорта у матери, угнетение сердечно-сосудистой и дыхательной систем у новорожденного |
| Спинальная | Полное обезболивание, возможность проведения экстренной операции, точность пункции, сравнительная дешевизна, действие препарата до 120 минут | Возможность появления головных болей в первые 3 дня после операции |
| Общий наркоз | Возможность проведения экстренной операции, длительность действия до 70 минут, минимальное наличие противопоказаний | Риск травмирования ротовой полости, появление головокружения, спутанности сознания у матери и угнетения ЦНС и дыхания у ребенка |
| Эндотрахиальный | Быстрое обезболивание, возможность продления действия | Последствия для матери в виде кашля, травм ротовой полости и для ребенка – в виде угнетения дыхания, нервной системы |
Общая анестезия при кесаревом сечении
Метод выбора при плановом и экстренном кесаревом сечении, когда РАА противопоказана, ожидается или уже произошла значительная кровопотеря (отслойка и предлежание плаценты, разрыв матки и т.д.). Премедикация:
Дифенгидрамин в/м 0,14 мг/кг (в экстренной ситуации — в/в перед индукцией) за 30-40 мин до плановой операции
+
Атропин в/в 0,01 мг/кг, на операционном столе или Метоциния йодид в/в 0,01 мг/кг, на операционном столе
+
Кетопрофен в/в 100 мг, за 30-40 мин до плановой операции или Кеторолак в/в 0,5 мг/кг, за 30-40 мин до плановой операции. В плановой ситуации назначают: Ранитидин внутрь 150 мг, за 6-12 ч и за 1-3 ч до индукции или Циметидин внутрь 400 мг или в/м 300 мг, за 6-12 ч и за 1-3 ч до индукции
+
Метоклопрамид в/в 10 мг, за 1,5 ч до индукции
+
Натрия цитрат, 0,ЗМ р-р, внутрь 30 мл, за 30 мин до индукции. Наиболее эффективно применение омепразола:
Омепразол внутрь 40 мг, на ночь и утром в день операции. В экстренной ситуации назначают:
Ранитидин в/в 50 мг, или Циметидин в/в 200 мг,
Метоклопрамид в/в 10 мг,
+
Натрия цитрат, 0,3 М р-р, внутрь 30 мл, за 30 мин до индукции. Альтернативой является назначение омепразола:
Омепразол в/в 40 мг.
Не существует единого мнения относительно опорожнения желудка. Автору импонирует следующая методика
Если от момента приема пищи прошло 3-4 ч и риск трудной интубации трахеи невысок, достаточно вышеуказанной профилактики. Если от момента приема пищи прошло менее 3-4 ч и риск трудной интубации высок, необходимо сопоставить значимость последствий гиперкатехоламинемии и «запуска» рвотного рефлекса в ответ на введение желудочного зонда с риском развития аспирации желудочного содержимого в трахею при отказе от его введения и собственными навыками интубации трахеи у беременных. Вывод подскажет оптимальное решение проблемы. Как средство удаления желудочного содержимого назогастральный зонд ненадежен (но, если применяют, диаметр должен быть максимальным), его наличие в желудке во время индукции увеличивает риск регургитации, в связи с чем перед индукцией зонд лучше удалить. Не следует полагать, что желудок полностью опорожнен рвотой и/или введением зонда, поэтому вышеуказанная профилактика должна проводиться всегда.
Затем необходимо:
- ввести в вену (периферическую и/или центральную) катетер большого диаметра (1,7 мм);
- установить катетер в мочевой пузырь (решает акушер, если нет прямых показаний);
- проводить стандартный мониторинг;
- уложить беременную на спину и сместить матку влево/вправо путем подкладывания валика под правую/левую ягодицу;
- провести преоксигенацию 100% кислорода в течение 3 мин (в экстренной ситуации ИВЛ начинают только после интубации трахеи). Если анестезиолог готовится к трудной интубации трахеи (оценка трудности по S.R. Mallampati), риск неудачи при ее выполнении значительно снижается: осознанный алгоритм позволяет существенно сократить время на поиск решений, а наличие (готовность) необходимого оснащения — время на их выполнение. Жизнь роженицы имеет приоритет над родоразрешением, но следует помнить и о высокой ответственности за благополучное рождение новой жизни.
Необходимое оснащение включает (перечень должен регулярно пересматриваться):
- второй ларингоскоп;
- набор эндотрахеальных трубок;
- комбинированную трубку с обтуратором пищевода;
- набор ротовых воздуховодов; о носовые воздуховоды;
- ларингеальные маски (размер 3 и 4) для временного поддержания адекватной вентиляции в критической ситуации;
- набор для коникотомии;
- набор для дилатационной трахеостомии; о фибробронхоскоп;
- высокий профессиональный уровень применения всего перечисленного по осознанному алгоритму. Описанная предоперационная подготовка целесообразна у всех беременных, методом родоразрешения которых является операция кесарева сечения, т.к. в случае неудачи при выполнении регионарных методов альтернативой будет эндотрахеальная анестезия при кесаревом сечении, но без времени на подготовку.
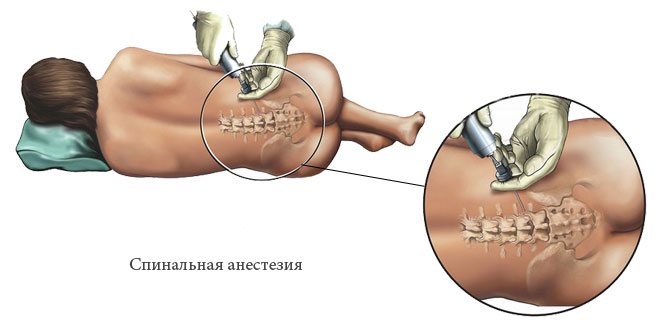
Спинальная анестезия
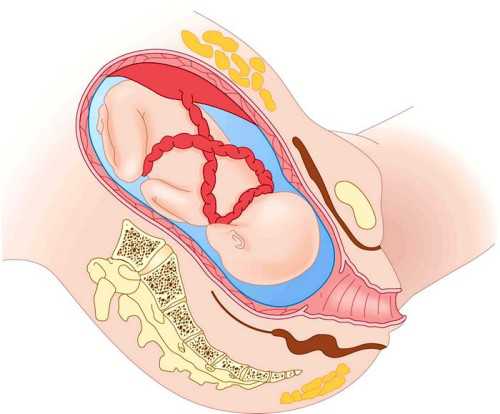
Местная (региональная) спинальная анестезия при кесаревом сечении обеспечивает блокировку всех видов чувствительности. В некоторых источниках может называться спинномозговой. Заключается в том, что лекарственный препарат вводится через прокол между позвонков в цереброспинальную жидкость. При этом игла вводится гораздо глубже, чем при эпидуральном наркозе.
Второе отличие данной методики — положение роженицы при введении анестетика. При эпидуральной она сидит, тогда как здесь ей предложат лечь в позу эмбриона, максимально поджав под живот ноги.
Показания
При кесаревом сечении проводится спинномозговая анестезия в следующих случаях:
- экстренная ситуация, а общий наркоз противопоказан;
- выполненная эпидуральная анестезия в начале естественных родов, которые необходимо завершить кесаревым сечением;
- гестоз;
- порок сердца;
- артериальная гипертензия;
- сахарный диабет;
- проблемы с почками.
Это щадящий вид анестезии, к которому врачи прибегают, если у роженицы обнаруживаются какие-то серьёзные проблемы со здоровьем. Однако спинальный наркоз имеет ряд противопоказаний, которые обязательно нужно иметь в виду.
Противопоказания
Имеются следующие противопоказания к спинальной анестезии при проведении кесарева сечения:
- отказ пациентки от такого вида обезболивания;
- отсутствие необходимого оборудования или квалифицированного специалиста;
- большая кровопотеря;
- нарушения, связанные с кровеносной системой;
- любые инфекции, воспаления, сепсис, герпес в стадии обострения;
- аллергия на вводимый препарат;
- проблемы с сердцем;
- высокое внутричерепное давление;
- гипоксия плода;
- заболевания ЦНС;
- употребление гепарина, варфарина или других антикоагулянтов непосредственно перед операцией.
Если не было учтено хотя бы одно противопоказание из данного списка, маму и ребёнка могут ожидать самые серьёзные осложнения после спинальной анестезии, применённой в ходе кесарева сечения. Именно поэтому, если операция проводится планово, женщина должна обговорить со своим лечащим врачом все проблемы своего здоровья и решить, подходит ей данный вид наркоза или нет. У него есть свои преимущества и недостатки.
Плюсы
Самый частый вопрос, которые задают роженицы, готовящиеся к кесареву сечению, — что лучше: спинальная или эпидуральная анестезия? Выбор во многом будет зависеть от индивидуальных особенностей женского организма, течения беременности и многих других факторов. Преимущества спинномозгового наркоза:
- отличное обезболивание без погрешностей, которые есть при эпидуральной анестезии;
- прекрасное расслабление мышечной системы;
- быстрота действия: всего 5-7 минут;
- минимальное воздействие лекарственными препаратами на плод: при эпидуральном наркозе объём вводимого вещества гораздо больше;
- возможность находиться в сознании на протяжении всех родов;
- из-за понижения давления врачи могут контролировать кровопотерю;
- восстановительный период проходит быстрее и гораздо легче, чем после общего наркоза;
- использование более тонкой иглы, чем при эпидуральной анестезии, так что болевые ощущения в месте прокола впоследствии исключены;
- отсутствие риска повреждения спинного мозга;
- более низкая цена.
В вопросе, какую анестезию выбрать (эпидуральную или спинальную) при кесаревом сечении цена вовсе не определяет качество. Здесь она ниже лишь потому, что объём вводимого лекарственного препарата гораздо меньше, чем используется при эпидуральном наркозе. Ну и, конечно, без недостатков не обходится ни одни вид анестезии.
Минусы
В редких случаях последствия спинальной анестезии в рамках кесарева сечения могут быть такими же опасными, как и при общем наркозе. Так что роженица заблаговременно должна знать обо всех недостатках данного вида обезболивания, к которым относятся:
- требуется высокий профессионализм анестезиолога;
- среди осложнений — инфицирование, менингит, токсическое отравление, судороги, остановка дыхания, повреждение спинного мозга, летальный исход, сильные головные или спинные боли, которые могут длиться в течение нескольких месяцев после операции;
- из-за неправильного прокола анестезия может вообще не сработать;
- анестетик слабо, но всё-таки может оказать влияние на ребёнка;
- ограниченное (не более 2 часов) время действия обезболивающего препарата:
- резкое падение давление у роженицы, которое сопровождается приступами тошноты и головокружения.
Так что, если вам предстоит пройти через кесарево сечение, стоит взвесить все плюсы и минусы спинальной анестезии, прежде чем воспользоваться данным методом наркоза. Несмотря на невысокую стоимость по сравнению с эпидуральной анестезией, иногда имеет смысл воспользоваться именно последним вариантом.
Подготовительные мероприятия
Кесарево сечение требует определенной подготовки пациентки. Использование спинальной анестезии также сопровождается рядом подготовительных мероприятий. За несколько дней до хирургического вмешательства осуществляются следующие мероприятия:
- исследование состава кровяной жидкости;
- отмена сопутствующей терапии;
- отслеживание состояния плода.
Женщине необходимо сдать кровь из вены для исследования. Специалисты изучают кровь на количественный и качественный состав. Повышенный уровень лейкоцитов и лимфоцитов указывает на развитие скрытого воспаления. Низкое содержание эритроцитов также может стать проблемой в ходе операции. Если анализ нормальный, врач приступает к следующему этапу подготовки.
Некоторые женщины имеют хронические патологии, требующие постоянного приема лекарств. Прием антикоагулянтов необходимо исключить. Это позволит избежать развития кровотечения во время кесарева сечения. Отменяется и гормональная терапия. Если женщина подвергается постоянной терапии, она должна сообщить об этом доктору.
Не только женщина подвергается тщательному осмотру. Изучается также состояние ребенка. С этой целью применяется ультразвуковая диагностика. Необходимо определить, правильно ли развивается плод, нет ли у него каких-либо проблем. Также изучается работа сердца ребенка. Для данного исследования на животе пациентки закрепляется специальный аппарат, который реагирует на работу сердца плода. Все данные с него отправляются в компьютер. Только после всех перечисленных мероприятий подбирается способ анестезии.
Риски и осложнения, связанные с анестезией
Несмотря на высокие темпы развития медицины в Казахстане, некоторые группы пациентов остаются подверженными высокому риску развития осложнений. Основной причиной повышенного риска осложнений являются состояние здоровья самой пациентки и характер (объем) предстоящего оперативного вмешательства.
К редким осложнениям относятся:
|
Также существуют минимально возможные осложнения, тем не менее, являющиеся весьма серьезными для здоровья пациентки:
|
Риск возникновения данных осложнений минимален, но, тем не менее, забывать о них не стоит. Возможные риски более наглядно представлены в виде таблицы на следующей странице.
| Осложнения | Регионарная анестезия | Общая анестезия |
Частые и очень частые побочные эффекты |
||
| Тошнота и рвота после операции | + | + |
| Боль в горле | никогда | + |
| Размытость зрения | + | + |
| Головная боль | + | + |
| Кожный зуд | + | + |
| Боль в спине | + | + |
| Болезненность при введении препаратов | + | + |
| Кратковременная потеря памяти | + | + |
Нечастые осложнения |
||
| Инфекции дыхательных путей | никогда | + |
| Нарушения функций мочевого пузыря | + | + |
| Мышечные боли | — | + |
| Нарушения дыхания | + | + |
| Повреждения языка, губ, зубов | никогда | + |
| Ухудшение имеющегося сопутствующего заболевания | + | + |
| Недостаточное введение анестетика (нахождение в сознании во время операции) | — | + |
Редкие и очень редкие осложнения |
||
| Повреждение глаз | никогда | + |
| Тяжелая аллергия на лекарственные препараты | + | + |
| Повреждения нервов | + | + |
| Смерть* | + | + |
| Поломка оборудования | — | + |
*Смертельные случаи, вызванные анестезией, очень редки. Обычно такие случаи возникают при сочетании 4 или 5 осложнений. Согласно статистике на каждый миллион анестезиологических пособий приходится 5 смертей (Великобритания).
Надеюсь, что смог ответить на все интересующие вас вопросы. Желаю вам скорейшего выздоровления и хорошего самочувствия. Вы всегда можете рассчитывать на содействие медицинского персонала родильного дома в обеспечении вас необходимым уходом для быстрого восстановления и возвращения к полноценному здоровому образу жизни.
Данная статья разработана и подготовлена Врачом анестезиологом Центра Матери и Ребенка г. Усть-каменогорск Коробовым Н.А. 2014 г.
Коробов Никита Александрович врач-анестезиолог
Общая анестезия
Общая анестезия заключается во введении лекарственных препаратов внутривенно, при этом пациентка находится без сознания и теряет тактильную чувствительность. Так как больная не может выполнять самые простые действия, в том числе и дышать, в виду влияния миорелаксантов, расслабляющих скелетную и гладкую мускулатуру, то ей проводится искусственная вентиляция легких. Для проведения ИВЛ производят интубацию трахеи, то есть в ее просвет вводят пластиковую трубку, по которой кислород из аппарата ИВЛ поступает в легкие. Поэтому такой наркоз анестезиологи называют эндотрахеальным (ЭТН).
В современных условиях общий наркоз стал применяться все реже, что вполне обосновано, но существуют ситуации, когда его нельзя заменить регионарной анестезией.
Показания к общей анестезии при кесаревом сечении:
- наличие у женщины аллергии на препараты, используемые для регионарной анестезии;
- категорический отказ пациентки от спинномозговой или перидуральной анестезии;
- некоторые акушерские ситуации, например, поперечное расположение плода или выпадение петли пуповины;
- анатомические изменения позвоночника (операции на позвоночнике, его травмы);
- ожирение женщины;
- требуется немедленная операция и обезболивание (кровотечение, );
- истинное приращение плаценты.
Плюсы общей анестезии при кесаревом сечении:
- практически моментальное обезболивание, что позволяет в кратчайшие сроки начать операцию (особенно актуально при экстренном кесаревом сечении);
- значительно лучше переносится женщиной;
- выключает сознание в 100%;
- полная релаксация мускулатуры, что обеспечивает оптимальные условия роботы хирургу;
- стабильность артериального давления и пульса, контроль дыхания пациентки;
- при необходимости можно пролонгировать наркоз посредством дополнительного введения анестетиков;
- методикой ЭТН владеют все анестезиологи, что нельзя сказать о навыках региональной анестезии.
Минусы общей анестезии при кесаревом сечении
К недостаткам общего наркоза относятся его осложнения и последствия, как для матери, так и для ребенка. В первую очередь, введение наркотических препаратов действует на плод, он находится в состоянии наркотического сна. Также общая анестезия обуславливает развитие депрессии ЦНС ребенка, что сказывается в его заторможенности и даже возникновении ишемическо-гипоксической энцефалопатии в последующее время. Поэтому общий наркоз не желательно применять при и острой гипоксии плода (хотя в настоящее время разработаны специальные препараты, минимизирующие риски). Многие родильницы после ЭТН жалуются на першение в горле и кашель, что обусловлено повреждением слизистой трахеи во время ее интубации. Состояние неприятное, но проходит через пару дней. Также существует определенный риск аспирационного синдрома (регургитация содержимого желудка в дыхательные пути), что чревато дыхательной недостаточностью и развитием пневмонии, тяжело поддающейся лечению. Кроме того, во время общего наркоза возможно повышение кровяного давления и возникновение тахикардии.
Общий наркоз
Роженицы довольно часто отдают предпочтение общему наркозу. Погружение в наркоз происходит следующим образом: в вену вводят препарат, отключающий сознание, а затем вставляют в трахею женщины трубку, через которую подается смесь кислорода и наркозного газа. При верном введении препаратов действие анестезии проявляется почти сразу. Как и любой вид обезболивания, общий наркоз имеет положительные и отрицательные характеристики.
Плюсы
- моментальное действие;
- контроль глубины наркоза;
- возможность продлить действие анестезии;
- практически отсутствует риск падения артериального давления;
- относительно легкая переносимость роженицей;
- максимальное расслабление мышц.
Минусы
- Риск аспирации. Из-за низкого уровня защиты дыхательных путей, в них может попасть содержимое желудка.
- Дефицит кислорода. Возникает острая потребность в кислороде, которая связана с повышенным обменом веществ при родах. Емкость легких рожениц снижена, что и может привести к гипоксии.
- Риск для ребенка. Препараты, используемые при наркозе, могут повлиять на новорожденного. Такое влияние выражается в некотором угнетении дыхательной и нервной систем, мышечной активности младенца. Однако практически всегда действие препаратов кратковременно и выраженно лишь в том, что после извлечения малыш не кричит и малоподвижен.
- Возможен тяжелый выход из-под наркоза. Каждая роженица по-своему отходит от наркоза, что зависит от особенностей организма: одна может в течение суток мучиться от тошноты, головной боли, а другая уже через пару часов чувствует себя замечательно.
- Боль в горле. Если трахейную трубку устанавливали неаккуратно, то после выхода из-под наркоза женщина может испытывать раздражение в горле, постоянный кашель.
- Воздействие препаратов. Используемые препараты могут оказать плохое влияние не только на ребенка, но и на сердечнососудистую систему роженицы, вызвать аллергическую реакцию.
Показания для общего наркоза:
- при экстренном кесаревом сечении, если существует угроза для жизни;
- противопоказания регионарной анестезии, например, у роженицы была травма позвоночника;
- отказ от других видов анестезии;
- при высокой вероятности осложнений, которые могут привести к кровотечениям, удалению матки.
Возможные осложнения
У людей может быть непредсказуемая реакция на препараты, поэтому сложно предугадать поведение организма после наркоза. Анестезиолог должен получить сведения о том, была ли у пациентки аллергия на анестетики раньше, а также, мучают ли ее приступы, и что является раздражителем. Осложнения после спинальной анестезии возникают редко, однако все равно следует учитывать возможные неприятные воздействия на организм.
- Нередко после спинномозгового наркоза роженицу мучают мигрени. Головную боль невозможно снять с помощью обезболивающих препаратов, тем более в условиях грудного вскармливания бороться с мигренью крайне сложно.
- Во время операции у пациентки может упасть давление, возникнуть одышка, ощущение тяжести дыхания. Чтобы избежать гипотонии, перед началом процесса роженице дают лекарство, повышающее давление. Этот побочный эффект неопасен. Если он все же возник, врач дает женщине маску и вводит необходимые медикаменты.
- Иногда спинальный наркоз сопровождается замедлением сердечного ритма, но это осложнение не несет опасности для роженицы и легко корректируется с помощью специальных лекарств, которые поступают через кислородную маску.
- Неприятными последствиями местного наркоза считаются боли в спине после хирургического родоразрешения, которые продолжаются не больше трех дней. При этом иногда приходится прибегать к обезболивающим препаратам.
- Нередко после кесарева женщину мучают неприятные ощущения, боли в месте прокола. Некоторое время может возникать онемение нижних конечностей.
- Неправильные действия в момент введения препарата могут привести к присоединению инфекции, абсцессу и менингиту. Но причиной таких осложнений нельзя назвать сам метод. Подобные неприятности связаны с врачебными ошибками или игнорированием относительных противопоказаний.
- Местные анестетики часто приводят к токсическому эффекту на разные органы. Однако касательно спинального наркоза, это возможно только при сильной концентрации раствора.
- Спинномозговая гематома может образоваться от некорректного введения иглы.
Существуют факторы, которые могут способствовать осложнениям после наркоза. Среди них самые распространенные:
- Курение.
- Аллергия.
- Иммунодефицит.
- Некорректная свертываемость крови.
Современные препараты снижают возможность осложнений, поэтому перечисленные побочные эффекты встречаются нечасто. Следует придерживаться всех рекомендаций врача перед операцией, а так же обращаться только к высокопрофессиональным специалистам. Несмотря на ряд негативных последствий, если необходимо проведение кесарева сечения, и нет противопоказаний к спинальному наркозу, этот вид анестезии будет наиболее оптимальным и безопасным для организма будущей мамы.
Спинальная анестезия при кесаревом сечении: когда спинальный наркоз лучше?
Спинальная анестезия, как и эпидуральная, относится к регионарным видам обезболивания операций и родов, то есть – с блокировкой всех видов чувствительности на том уровне, который нужен для проведения медицинских манипуляций.
Процедура спинальной анестезии заключается в том, что анестетик после прокола иглой межпозвоночных связок вводится в цереброспинальную жидкость спинномозгового канала.
В отличие от эпидуральной анестезии, при выполнении которой пациентка сидит, спинальную анестезию в подавляющем большинстве случаев выполняют в положении женщины лежа на боку, с максимально притянутыми к животу ногами.
Плюсы спинальной анестезии
К плюсам этого вида обезболивания кесарева сечения относятся и все преимущества эпидуральной анестезии. Кроме того, спинальный наркоз позволяет достичь:
- В 100% случаев полного обезболивания, без погрешностей, которые есть в эпидуральной анестезии.
- Хорошего расслабления всех мышц пациентки, что дает больше преимуществ хирургам во время операции.
- Быстрого обезболивания – уже через 5-7 минут, что позволяет применять спинальный метод анестезии в экстренных операциях.
- Меньшего воздействия анестетика на ребенка вследствие его небольшого объема, в сравнении с эпидуральной анестезией. Не угнетает дыхательный центр ребенка.
- Более тонкая игла, потому что нет катетера, соответственно – в месте прокола почти не возникает болевых ощущений впоследствии.
- При спинальной анестезии нет риска повредить спинной мозг, потому что игла вводится в участок ниже спинного мозга.
- Стоит спинальная анестезия дешевле эпидуральной.
Минусы спинальной анестезии
Все минусы эпидуральной анестезии относятся и к спинальному методу обезболивания. Кроме того, спинальная анестезия:
- Часто имеет последствия в виде сильных головных болей у женщин после операции, которые усиливаются в вертикальном положении туловища.
- В большинстве случаев имеет осложнения в виде болей в спине.
- Ограниченное время воздействия обезболивания.
- Резкое падение артериального давления, что должно предупреждаться профилактическими мерами заранее.
Показания к кесареву сечению и виды наркоза
Спинальная анестезия при кесаревом сечении чаще всего используется при наличии следующих факторов: рубец на матке после предыдущей операции, тазовое предлежание или кислородная недостаточность плода, анатомически узкий таз, осложнения во время естественных родов
В некоторых случаях врачи берут во внимание немедицинские показатели, такие как возраст первородящей старше 30 лет, опасность повреждения тазового дна, желание беременной. Противопоказаниями считают неблагоприятное состояние плода (недоношенность, гибель, уродства, длительное кислородное голодание), клинически выраженную инфекцию, затяжные роды более 24 часов
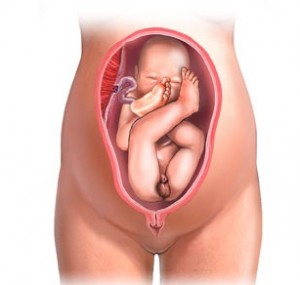
Тазовое предлежание
Беременность вызывает в организме будущей матери серьезные изменения, в том числе гормональные. Они имеют большое значение для анестезиолога, ведь только с их учетом можно оказать женщине квалифицированную помощь. У нее, как правило, понижается артериальное давление из-за уменьшения сосудистого сопротивления, увеличивается частота дыхания и дыхательный объем, потребление кислорода, уменьшается моторная активность желудка. Эти изменения в функционировании организма напрямую влияют на особенности анестезии. Наиболее часто используемые методы уменьшения боли в родах – психопрофилактика, системное и региональное обезболивание.
Но выбор наркоза при кесаревом сечении отличается от стандартной схемы и назначается с учетом состояния женщины, плода, типа операции (плановая, экстренная).
Общий наркоз
Его проводят 2 способами:
- внутривенное введение анестетиков с ингаляцией воздуха, насыщенного кислородом, закиси азота с кислородом;
- ингаляционное масочное обезболивание с применением смеси закиси азота и кислорода, дополненной анестетиками.
Эпидуральная анестезия
Анестетики вводят в эпидуральное пространство позвоночника без затрагивания позвоночного канала через катетер, что блокирует прохождение нервных импульсов по корешковым нервам и в спинной мозг.
Спинальная анестезия
Механизм тот же, что и при эпидуральной анестезии при кесаревом сечении, но используют более тонкую иглу, меньшую дозу лекарств и вводят их ниже уровня спинного мозга в пространство, которое заполнено спинномозговой жидкостью – ликвором. В практике используется и комбинированное спинально-эпидуральное обезболивание.