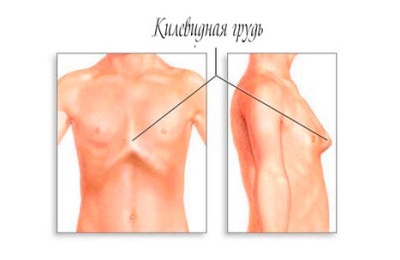
Килевидная грудная клетка
Содержание:
- Дефекты грудины
- Врожденная деформация грудной клетки у ребенка (ВДГК)
- Симптомы
- Лечение килевидной грудной клетки
- Симптомы патологии, диагностика
- Часто задаваемые вопросы (FAQ):
- Лечение и операция при килевидной деформации грудной клетки
- Куриная грудь
- Что это такое
- Диагностика заболеваний легких с помощью рентгена грудной клетки
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Врожденная деформация грудной клетки у ребенка (ВДГК)
При врожденных деформациях меняется форма передней поверхности груди, наблюдается недоразвитие грудины, ребер или мышц. Зачастую некоторые ребра могут вовсе отсутствовать. В подавляющем большинстве случаев (более 90% от всех грудных деформаций) диагностируется искривление груди по типу воронки.
Воронкообразная грудная клетка представляет собой западение передних отделов грудины внутрь. Точная причина появления данного дефекта не установлена. Однако нет сомнений в его генетическом происхождении, что подтверждается наличием такой же патологии у близких родственников пациентов. Кроме того, очень часто воронкообразной деформации сопутствуют и другие пороки развития.
Непосредственной причиной является дисплазия хрящевой и соединительной ткани, которая может проявляться не только до рождения ребенка, но и в процессе его дальнейшего роста. С возрастом патология нередко прогрессирует и приводит к негативным последствиям:
- искривлению позвоночника;
- сокращению объема грудной полости;
- смещению сердца;
- нарушению работы внутренних органов.
Врожденная воронкообразная деформация (грудь сапожника) встречается преимущественно у новорожденных младенцев мужского пола
Существует 3 степени воронкообразной деформации. Чтобы их определить, необходимо измерить величину впадины. Если она меньше 2 см – это 1 степень, при которой сердце не смещено.
При размере воронки от 2 до 4-х см говорят о 2 степени деформации, сдвиг сердца в этом случае составляет не больше 3-х см. Последняя 3 степень характеризуется глубиной воронки свыше 4-х см и смещением сердца более чем на 3 см.
У новорожденных и детей до года воронкообразная деформация почти незаметна. Единственным признаком аномалии является так называемый парадокс вдоха – усиление западения грудины и ребер при вдохе.
Однако постепенно искривление прогрессирует, достигая своего максимума к трем годам. У детей отмечается отставание в физическом развитии, нарушение работы вегетативной нервной системы и частые простуды. В дальнейшем глубина воронки все больше увеличивается и может достигать размера 7-8 см.
Килевидная деформация встречается в 10 раз реже, чем воронкообразная, и характеризуется чрезмерным разрастанием реберных хрящей, как правило, 5-6 ребер. Грудь выдается вперед посередине и становится похожей на лодочный киль.
По мере роста ребенка форма грудины все больше искажается и представляет собой существенный косметический дефект. Со стороны может показаться, что грудь находится в состоянии постоянного вдоха.
Стоит отметить, что при килевидной деформации позвоночник и органы грудной клетки практически не страдают. Сердце принимает форму капли – его продольная ось сильно увеличивается в сравнении с поперечной.
Основными жалобами пациентов являются одышка, быстрая утомляемость, сильное сердцебиение при физических нагрузках.
Симптомы
Начальная симптоматика носит исключительно косметический характер, все остальные проявления вторичны и возникают в период взросления:
- Изгиб, выпячивание или искривление грудины при западающих ребрах, которые создают впечатление постоянного вдоха. Дефект наблюдается визуально, чаще всего у людей с фигурой астенического типа. Признаки впервые проявляются после рождения ребенка или в фазах активного роста организма (5-8 и 11-15 лет).
- Одышка, ощущение нехватки кислорода, учащенное дыхание из-за вдавленных ребер усиливаются с годами.
- Быстрая утомляемость, особенно в процессе физического труда.
Диагностика
Определить заболевание и его разновидности помогают:
- Физикальный осмотр. На его основании специалисты ставят начальный диагноз.
- Рентгенологическое исследование. Снимок в двух проекциях охарактеризует степень нарушения и состояние внутренних органов.
- Сонография. Ультразвуковое исследование назначается по необходимости, оно поможет оценить работу легких.
- Электрокардиограмма. Необходима для оценки сердечной деятельности, особенно перед хирургическим вмешательством.
- Анализы крови и мочи, аллергопробы на анестетик также назначаются перед операцией.
Недуг опасен сопутствующими осложнениями. Расстройства сердечно-сосудистой системы, ишемическая болезнь в зрелом возрасте являются его частыми спутниками. При возникновении косметического дефекта у ребенка стоит необходима консультация врача-педиатра или детского хирурга.
Лечение килевидной грудной клетки
Среди людей, далеких от медицины, распространено мнение, что килевидную деформацию грудной клетки можно исправить при помощи лечебной физкультуры, дыхательной гимнастики и физических упражнений. К сожалению, специалисты придерживаются другого мнения – восстановить нормальную форму грудной клетки можно только с использованием хирургических методик
Все остальные методы лишь улучшают физическую форму пациента (что также немаловажно, особенно при выраженной астении, наличии болезней соединительной ткани и патологии сердечно-сосудистой системы)
Исходя из вышесказанного, а также из того, что килевидная грудь является по большей части чисто косметическим дефектом, понятно, что оптимального результата при лечении данной патологии можно добиться, только определив приоритеты, имеющие наибольшее значение для конкретного больного. При одинаковом типе и степени деформации для одного пациента важнее будет восстановить нормальный психологический фон и самооценку, проведя операцию, для другого – улучшить общее состояние организма, назначив курс ЛФК и общеукрепляющего лечения.
Поскольку, в отличие от воронкообразной, килевидная деформация грудной клетки не оказывает явного негативного влияния на функционирование органов и систем больного, единственным показанием к хирургической коррекции является настоятельная потребность больного в устранении косметического дефекта. При этом врачи рекомендуют прибегать к оперативному лечению только в крайних случаях. Существует две основных хирургических методики лечения килевидной груди: малоинвазивное вмешательство по методу Абрамсона и операция по методу Марка Равича с открытым доступом.
При хирургическом вмешательстве по Равичу врач выполняет поперечный разрез под молочными железами/грудными мышцами и отсекает от мест прикрепления грудные мышцы и прямые мышцы живота. Затем резецирует реберные хрящи и сшивает оставшуюся надхрящницу, уменьшая межреберные промежутки и выводя грудину в физиологичное положение. При выраженной деформации дополнительно проводится клиновидная стернотомия.
Реже применяются открытые оперативные вмешательства по методу Кондрашина (поперечная стернотомия с резекцией области деформации и перемещением ребер), а также металлостернохондропластика по Тимощенко. В настоящее время, наряду с перечисленными традиционными методами все более популярной становится малоинвазивная операция по Абрамсону. При использовании этой методики врач производит два разреза длиной 3-4 см по бокам, подшивает к ребрам пластины и крепит к этим пластинам еще одну – выправляющую. Металлоконструкции удаляют через несколько лет, после полного исправления килевидной деформации и переформирования грудной клетки.
При наличии противопоказаний к операции, а также в случаях, когда пациент недоволен внешним видом своей грудной клетки, но не согласен на перечисленные хирургические вмешательства, предлагаются методы, позволяющие откорректировать эстетическое восприятие тела без исправления формы грудной клетки. Мужчинам рекомендуют накачать грудные мышцы, а женщинам – установить силиконовые импланты молочных желез. Это не устраняет деформацию, но делает ее менее заметной.
В последние годы ряд отечественных торакальных хирургов предлагает пациентам безоперационную коррекцию с использованием компрессионной системы Ферре. Эта методика может использоваться только в раннем возрасте, когда кости и хрящи еще достаточно гибкие, и предполагает ношение специального аппарата.
Стоит отметить, что данная система пока не сертифицирована в России, и аппараты приходится заказывать за рубежом. Еще одним недостатком этого метода является необходимость носить аппарат в течение нескольких лет. Дети достаточно тяжело переносят процедуру, и до завершения курса лечения «доходит» всего половина пациентов. К тому же, из-за длительного давления кожа в области грудины может истончаться и становиться излишне пигментированной.
| Литература1. Детская хирургия. Практическое руководство в 3-х томах/ Ашкрафт К.У. – 19972. Клинические варианты деформаций грудной клетки (обзор литературы)/ Комолкин И.А., Агранович О.Е.// Гений ортопедии – 2017 – Т.23, №23. Дефекты развития грудной клетки и их лечение/ Малахов О.А., Рудаков С.С., Лихотай К.А.// Вестник травматологии и ортопедии им. Н.Н. Приорова – 2002 – №44. Детская ортопедия/ Волков М.В., Дедова В.Д. – 1980 | Код МКБ-10Q67.7 |
Симптомы патологии, диагностика
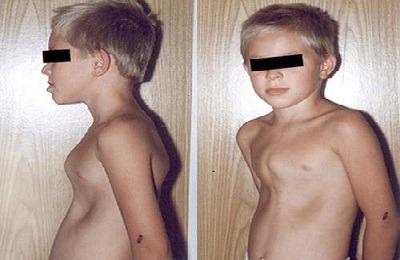
Сразу после рождения килевидная деформация грудной клетки у ребенка может и не прослеживаться, однако с течением времени выпирающий реберный хрящ будет увеличиваться и станет сильно заметен.
 Мер профилактики данной патологии не существует, если она встречалась среди родственников, то риск ее развития у детей сильно увеличивается. В ряде случаев это заболевание может развиться и как следствие других недугов, например, сколиоза или болезни Бехтерева. Существует мнение, что врожденный порок сердца также может привести к развитию данной патологии.
Мер профилактики данной патологии не существует, если она встречалась среди родственников, то риск ее развития у детей сильно увеличивается. В ряде случаев это заболевание может развиться и как следствие других недугов, например, сколиоза или болезни Бехтерева. Существует мнение, что врожденный порок сердца также может привести к развитию данной патологии.
В самом начале деформация может быть едва заметна или не видна вовсе. По мере разрастания хрящевой ткани, клиновидный киль будет выступать все заметнее. Определить патологию врач может уже в ходе первичного осмотра, однако для установления ее типа, характера, степени и причины потребуются дополнительные методы диагностики. Кроме того, необходимо установить, повлекла ли деформация за собой иные заболевания и осложнения.
В этом случае применяются:
- рентгенографическое исследование для изучения непосредственно самой патологии,
- КТ и МРТ для обследования состояния позвоночника,
- спирография для выявления патологий в области позвоночника, вызванных деформацией грудной клетки,
- ЭКГ для обследования функций сердечной мышцы.
По результатам проведенных исследований врач назначает лечение сопутствующих заболеваний, если таковые обнаружатся, и принимает решение об исправлении самой патологии. Килевидная деформация грудной клетки может быть следующих типов:
- манубрикостальная,
- костальная,
- корпокостальная.
Второй – характеризуется изгибом реберных хрящей по направлению к внешней стороне (вперед) при невыраженном искривлении грудины.
 Третий – на фоне искривления хрящевых отделов ребер по направлению внутрь наблюдается либо дугообразное искривление грудины в средней и нижней части, либо выпячивание имеет косую направленность вперед и вниз в нижней трети. Такая классификация носит название, созвучное имени своих разработчиков – Г. А. Баирова и А. А. Фокина.
Третий – на фоне искривления хрящевых отделов ребер по направлению внутрь наблюдается либо дугообразное искривление грудины в средней и нижней части, либо выпячивание имеет косую направленность вперед и вниз в нижней трети. Такая классификация носит название, созвучное имени своих разработчиков – Г. А. Баирова и А. А. Фокина.
Крайне желательно пройти обследование на как можно более ранних сроках, поскольку со временем не только сама деформация будет трудно поддаваться исправлению, но и могут возникнуть сопутствующие болезни, требующие отдельного, порой очень длительного лечения.
Часто задаваемые вопросы (FAQ):
В чем причина появления ямки на груди у ребенка?
Воронкообразная деформация грудной клетки – это врожденная генетическая патология развития груднины, ребер и хрящей. У детей это обычно небольшая ямка, которая с ростом ребенка прогрессирует. Мы рекомендуем не спешить с оперативным лечением детей, наблюдаться у педиатора, ортопеда, хирурга.
На сколько эффективен Vacuum Bell при исправлении ВДГК?
Его эффективность трудно оценить, поскольку использование Vacuum Bell показано далеко не всем пациентам с ВГДК. Например, у женщин его использование крайне затруднительно. Vacuum Bell может несколько улучшить внешний вид грудной клетки и уменьшить воронку примерно на 30%.
Насколько эффективно ношение ортезов совместно с занятиями физическими упражнениями при ВДГК?
Ортезы являются эффективным способом исправления ВГДК у детей до 14 лет. Однако заниматься нужно регулярно и непрерывно не менее 2-х лет. Эта программа должна составляться индивидуально, под каждого пациента. К сожалению, в России такие программы пока только разрабатываются. Но зарубежный опыт показывает, что правильное применение ортезов помогает улучшить внешний вид воронки на 50-70%.
Как нужно вести себя перед предстоящей операций?
Рекомендации стандартные: не разрешается алкоголь и курение, лекарственные перпараты принимаются только по согласованию с врачом. Помимо прочего нужно будет сдать стандартные предоперационные анализы, пройти КТ-обследование грудной клетки или сделать рентген.
Какой наркоз используется при операции Насса?
Обычно используется внутривенный наркоз, при котором пациент спит. В конце операции, когда до последнего шва остается несколько минут, наркоз прекращается, чтобы пациент легче проснулся и начал сам дышать. Правда, впоследствии большинство пациентов этот момент не помнит.
Сколько длится операция Насса по исправлению деформации грудной клетки?
Операция Насса длится от 30 до 60 минут, в зависимости от степени деформации и, соответственно, количества устанавливаемых пластин – 1-2, 3. То есть операция, при которой коррекция проводится при помощи 1 пластины, занимает в среднем 30 минут.
Через какое время после операции можно выйти на работу/учебу?
В зависимости от типа работы. Если работа офисная, за компьютером, то через 1-1,5 месяца. Если работа сопровождается физической активностью, подъемом тяжестей, то не ранее, чем через 6 месяцев, или через 3 месяца, но со строго дозированными физическими нагрузками, оговоренными с Вашим врачом.
Через какое время после операции по Нассу я смогу заняться спортом?
Через 3 месяца после операции разрешены дозированные, согласованные с врачом нагрузки, а уже через 6 месяцев можно заниматься спортом в полную силу.
Сколько нужно находиться в клинике после операции по Нассу?
Пребывание в стационаре после операции обычно до 10 дней.
Из какого материала изготовлена пластина для коррекции воронкообразной груди?
Пластины сделаны из титана. Этот металл уникален тем, что обладает памятью формы и не окисляется.
Реагирует ли металлодетектор на установленную пластину?
Нет, металлодетекторы не реагируют на титан, так как он является парамагнетиком (слабомагнитным веществом). Если вы все же беспокоитесь – можно взять в клинике справку о том, что у вас установлены пластины. Сейчас делают много операций с установкой титановых элементов в различные участки тела, поэтому службы безопасности не будут удивлены.
Сколько пластин устанавливать при исправлении вогнутой грудной клетки?
В зависимости от степени деформации устанавливают от 1 до 3 пластин. Окончательное решение, сколько пластин ставить, принимается во время операции, когда уже образован доступ к ребрам. С одной пластиной послеоперационный период протекает немного легче, чем с двумя или тремя. Три пластины ставят достаточно редко.
Через какое время пластину нужно и можно извлекать?
Обычно пластины извлекают через 3-4 года. Здесь нет жестких критериев, но со временем пластина обрастает костной тканью и через несколько лет извлечь ее сложнее. Несмотря на молодость самого метода, уже есть пациенты, которые не извлекают пластину спустя 8 лет, аргументируя тем, что нет времени на операцию и восстановление. Это не совсем правильно. После того, как коррекция закончилась, швы рассосались, внутренние органы адаптировались, нужно убрать пластину. Грудь останется зафиксированной в нормальном положении. Во время операции по удалению пластины открывают пластину с обеих сторон, слегка разгибают по кривизне и вынимают. Процедура проходит под наркозом, в эпидуральной анестезии необходимости нет.
Лечение и операция при килевидной деформации грудной клетки
Радикально исправить дефект грудной клетки при ее килевидной деформации можно только при помощи хирургического метода. Такие консервативные методы, как лечебная физкультура, дыхательная гимнастика, массаж, неэффективны – они не влияют на физические параметры структур организма в целом и грудной клетки в частности. С их помощью можно только улучшить общее состояние пациента.
Некоторые торакальные хирурги предлагают пациентам так называемую безоперационную коррекцию с использованием специальной компрессионной системы Ферре, которую носят пациенты.
Но такая методика не является абсолютной панацеей при описываемом заболевании по следующим причинам:
- ее целесообразно применять только в раннем возрасте – в это время кости и хрящи сохраняют определенную гибкость, поэтому ношение специального аппарата может корректировать их форму;
- корректирующий аппарат необходимо носить несколько лет, и дети тяжело переносят процедуру. До конца термина ношения терпит только половина пациентов, другая половина отказывается от лечения раньше;
- из-за длительного сдавливания кожные покровы в области грудины могут истончаться и становиться чересчур пигментированными.
Обратите внимание
Так как, в отличие от воронкообразной, грудная клетка к существенным нарушениям со стороны ее органов не приводит, торакальные хирурги на оперативном вмешательстве не настаивают – при его проведении возникают дополнительные риски.
Оперативное лечение может быть проведено по настоянию пациента – для коррекции косметического дефекта. Даже в этом случае врачи рекомендуют оценить потребности в коррекции и прибегать к операции только в крайних случаях, если психологическое состояние пациента из-за уродующей деформации оставляет желать лучшего.
Используются две основных разновидности хирургического лечения килевидной грудной клетки:
- по методу Абрамсона;
- по методу Марка Равича с открытым доступом.
Метод Амбрансона считается малоинвазивным и менее травматичным, поэтому наиболее популярен. Во время операции к ребрам подшивают пластины, которые удаляют через несколько лет – после максимально полной коррекции формы грудной клетки.
Метод Равича более радикальный – осуществляется пластика грудной стенки, во время которой проводится большое количество манипуляций с пересечением грудных мышц и мышц живота, реберных хрящей и грудины. Последнюю выводят в физиологическое положение.
Существуют паллиативные методы, при помощи которых привести грудную клетку в нормальное состояние не получится, но благодаря некоторым ухищрениям визуальное восприятие килевидной деформации ликвидируется. Так, мужчинам рекомендуется накачать грудные мышцы, а женщинам – установить силиконовые импланты молочных желез.
Куриная грудь
Килевидная деформация грудины
ЛЕЧЕНИЕ за ГРАНИЦЕЙ – TreatmentAbroad.ru
Куриная грудь — это врожденный порок развития, у лиц астенического типа телосложения (на фоне диспропорции роста аномально развитой грудины и реберных хрящей) и прогрессирующий по мере развития организма, что впоследствии нередко приводит к формированию заметного косметического дефекта.
При куриной груди выступает вперед грудина с западающими по ее краям ребрами, что придает характерную форму грудной клетке («выстояние» грудной клетки). У подавляющего числа больных выражено западение реберных хрящей справа или слева с четвертой по восьмую пару ребер. Края реберных дуг, как правило, особым образом развернуты, переднезадний размер грудной клетки существенно увеличен и практически не изменяется во время дыхательной экскурсии. При этом грудная клетка пациента как бы постоянно находится в состоянии вдоха.
Куриная грудь выявляется уже с самого рождения, становясь с возрастом все более выраженной. Функциональные расстройства со стороны сердечно-сосудистой системы и органов дыхания на протяжении первых лет жизни отмечаются крайне редко — они наблюдаются преимущественно у детей более старшего возраста.
Килевидная грудь сопровождается быстрой утомляемостью, одышкой и ощущениемсердцебиения при физической нагрузке. Также может быть снижены показатели жизненной емкости легких и коэффициента потребления кислорода, повышение минутного объема дыхания. Однако зачастую беспокойство самих пациентов прежде всего обусловлено именно косметическим дефектом.
Три вида куриной груди:
- костальный (изгиб реберных хрящей вперед на фоне невыраженных либо носящих ротационный характер искривлений грудины);
- манубриокостальный (изгиб вперед рукоятки грудины вместе с двумя-тремя сочленяющимися с ней рёберными хрящами и смещение кзади (часто) тела грудины с мечевидным отростком);
- корпорокостальный (грудина или косо направляется вперед и вниз по прямой линии, образуя максимальное выпячивание в районе нижней трети, или же дугообразно выгибается вперед в средней и нижней трети; хрящевые отделы рёбер здесь в основном искривлены внутрь).
|
Торакальный хирург Королев Павел Алексеевич осуществляет бесплатную Онлайн-консультацию по скайпу (для иногородних) и отвечает на вопросы на сайте: http://www.thorax.su в разделе Форум. Предварительно на Форуме необходимо зарегистрироваться. Запись на Онлайн-консультацию по телефону: +7 (495)517-66-26 |
Диагностика начинается с физикального осмотра. Оценить состояние органов грудной клетки и установить выраженность развившейся деформации позволяет рентгенологическое исследование: загрудинное пространство обычно увеличено, сердце часто каплевидной формы и развёрнуто по своей оси. В боковой проекции грудина представлена как бы отдельными отграниченными друг от друга сегментами.
При необходимости назначаются дополнительные методики (сонография, исследование функции внешнего дыхания электрокардиография и др.). Затем исходя из полученных результатов разрабатывается тактика ведения пациента.
Записаться на консультацию или операцию к к.м.н. Королеву П.А. можно:
- по телефону: 7 (495) 517-66-26
- заполнить ЗАЯВКУ НА ЛЕЧЕНИЕ
- по электронной почте: surgery@rusmedserv.com
8(925) 740-58-05 — СРОЧНОЕ ЛЕЧЕНИЕ за ГРАНИЦЕЙ
- Деформации грудной клетки приобретенные
- Деформации грудной клетки врожденные
- Синдром Поланда
- Выгнутая грудная клетка
- Грудь сапожника
- Куриная грудь
- Диагностика воронкообразной деформации
- Диагностика килевидной деформации
- Виды лечения груди сапожника
- Фото пациентов до и после операции
- Ответы торакального хирурга по ВДГК у взрослых
- Ответы торакального хирурга по синдрому Поланда у взрослых
- Ответы торакального хирурга по ВДГК у детей
- Ответы торакального хирурга по КДГК у взрослых
- Ответы торакального хирурга по КДГК у детей
- Ответы торакального хирурга по протрузии реберных дуг
- Виды килевидной деформации груди
- Отзыв пациента Александра
Что это такое
Эта патология представляет собой аномальное развитие костей грудной клетки. Очень редко заболевание нарушает работу внутренних органов, чаще представляет собой исключительно косметический дефект.
Из-за того, что грудина выступает вперед, эта болезнь также получила название «куриная грудь». Код по Международной классификации болезней . Аномалия является врожденной, передается генетически. Ее проявления становятся более выраженными в период интенсивного роста человека, т.е. в подростковом возрасте. Окончательное формирование дефекта обычно заканчивается к совершеннолетию.
Согласно статистическим данным, болезнь чаще встречается у мужчин, чем у женщин. Совместно с ней у больных часто диагностируют синдром Марфана, искривление позвоночника, пороки сердца.
Диагностика заболеваний легких с помощью рентгена грудной клетки
|
|
|
|
|
Затемнение всего легкого |
Уплотнение всего легкого, оно приобретает более насыщенный светлый оттенок. |
Ателектаз (спадение легкого), отек, казеозная пневмония. |
|
Затемнение доли легкого |
Доля легкого уплотняется и становится светлее остальной легочной ткани. |
Долевая пневмония, инфаркт легкого, плеврит, диафрагмальная грыжа. |
|
Синдром круглой тени |
В ткани легкого появляется округлый светлый участок, имеющий повышенную плотность. |
Пневмония, туберкулез, доброкачественная или злокачественная опухоль, эхинококковая киста. |
|
Синдром диссеминации |
Во всей легочной ткани встречаются светлые множественные участки, размером до 1 см. |
Наблюдается при туберкулезе, пневмонии, множественных метастазах. |
|
Синдром кольцевидной тени |
Одиночные или множественные темные участки, окруженные светлым венчиком. |
Представляют собой полости в легких. Они образуются при туберкулезе, раскрытии абсцесса, распаде раковых метастазов, эхинококковой кисте. |
|
Синдром просветления |
Легкое темнее, чем в норме. |
Наблюдается при попадании воздуха в грудную полость, при пневмотораксе или эмфиземе. |
|
Изменение легочного рисунка |
Увеличение количества линейных теней в ткани легкого. |
Наблюдается при воспалении легких (пневмонии), бронхоэктатической болезни. |
|
Изменение корней легких |
Корни легкого расширены, могут быть кольцевидные тени. |
Застой крови в легких или воспаление лимфоузлов в области корня легкого. |
Бронхит на рентгене грудной клетки
ангиныгриппабактериямивирусамипереохлаждениекурениеинфекциямокротызакупоркойповторных обостренийХронический бронхит проявляется следующими признаками на рентгене грудной клетки:
- корень легкого уплотнен, отчетливо контурирован;
- стенки бронхов уплотнены и принимают вид белых полос;
- могут быть видны деформации бронхов в виде «нити бисера»;
- легочной рисунок уплотнен;
- есть участки сниженной плотности в легких (полости).
Пневмония (воспаление легких) на рентгене грудной клетки
Основными проявлениями пневмонии на рентгене грудной клетки являются:
- Усиление легочного рисунка. Появляется в самом начале заболевания, говорит о воспалении и расширении сосудов.
- Затемнение участка легкого. При ограничении процесса плеврой оно имеет четкие контуры, но если пораженный участок меньше сегмента, то он имеет нечеткие контуры.
- Круглые множественные тени размером до 1 см. Являются участками инфильтрации и образования абсцессов.
- Расширение корня. Происходит по причине воспалительной инфильтрации. Могут быть видны увеличенные лимфатические узлы в виде круглых теней у корня легкого.
- Экссудат в плевре. Появляется при осложнении пневмонии плевритом. Для уточнения диагноза используют компьютерную томографию, ультразвуковое исследование (УЗИ).
https://youtube.com/watch?v=MCvf-qaVIXc
Туберкулез на рентгене грудной клетки
Признаками первичного туберкулезного очага на рентгене являются:
- Круглая одиночная тень. В начале заболевания выглядит как очаг сегментарной пневмонии. Со временем уменьшается, может кальцинироваться.
- Расширение лимфатических сосудов. Выглядит как «дорожка», соединяющая первичный узел с корнем легкого.
- Расширение корня легкого. Корень легкого увеличен, так как воспаление распространяется на лимфатические узлы, расположенные в области корня легкого.
распространениеПроявлениями вторичного туберкулезного процесса на рентгене являются:
- Множественные однотипные тени. Это признак диссеминации процесса по всему легкому.
- Туберкулема. Это крупная тень представляет собой прогресс первичного очага. Внутри находится творожистый распад ткани легкого, кальцификаты, снаружи – инфильтрация и воспаление. Необходимо дифференцировать с опухолями легких.
- Казеозная пневмония. Характеризуется поражением целой доли, с ее распадом и некрозом. На рентгене выглядит как обширное затенение целой доли с различной интенсивностью.
- Цирротический туберкулез легких. Результатом развития туберкулезного процесса является замена легочной ткани на рубцовую. Средостение смещается в сторону поражения, легочное поле неоднородно из-за участков склероза, вздутий легочной ткани.
Бронхиальная астма на рентгене грудной клетки
Бронхиальная астмаодышкеудушьюк примеру, хронический бронхитРентгенологическими признаками бронхиальной астмы во время приступа являются:
- расширение легочных полей;
- повышенная прозрачность ткани легкого;
- уплощение купола диафрагмы.