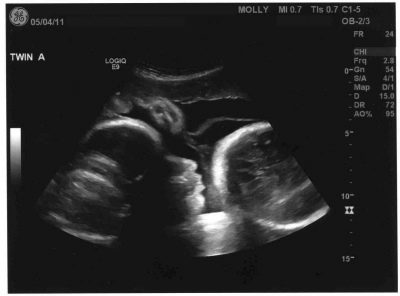
На какой недели беременности нужно делать ктг плода?
Содержание:
- Расшифровка результатов
- Что такое КТГ плода, как и для чего она проводится?
- Результаты кардиотокографии
- Значения и показатели КТГ, интерпретация и оценка результатов при различных патологиях
- Виды исследования КТГ
- КТГ: расшифровка результатов
- Как расшифровать результаты КТГ
- Расшифровка КТГ плода при беременности
- Как проводится?
- Когда делают и как часто
- Когда и для чего нужно исследование КТГ при беременности (показания)?
Расшифровка результатов
Расшифровка КТГ при беременности может быть ручной и аппаратной. На первом этапе кардиомонитор проводит предварительную оценку всех показателей сердечного ритма в условиях покоя и при нагрузке. Затем анализирует полученные значения и определяет средний результат, который выдает на экран и записывает на ленту в виде графика.
Расшифровкой конечных показателей занимается гинеколог. Помимо характера колебаний ЧСС специалист должен учитывать состояние здоровья беременной, ее настроение, давление и другие физиологические отклонения.
Многие женщины почему-то уверены, что частота сердечных ударов ребенка должна меняться каждую неделю. Это не так. Базальный ритм мало зависит от срока гестации. Нормы одинаковы как на 30, так и на 39 неделе, и если колеблются, то в пределах нескольких единиц. Ниже рассмотрим изменение основных показателей КТГ во время беременности.
Расшифровка норм кардиотокографии в 33 недели:
- базальный ритм — 120–160 уд/мин;
- вариабельность ЧСС — 10–20 уд/мин;
- акцелерации за 10 минут — 2 ед. и больше;
- децелерации — 0;
- частота шевелений за 30 сек — >5;
Расшифровка норм КТГ на 34 неделе беременности:
- основной ритм — 110–160 уд/мин;
- вариабельность ЧСС — 10–25 уд/мин;
- акцелерации (10 минут) — спорадические, 2 ед. и больше;
- децелерации — 0.
Частота шевелений плода в 34 недели может достигать 55–60 движений в час. Чтение КТГ на этом сроке беременности проводится по тем же нормам, что и раньше, но вариабельность может быть чуть больше.
Расшифровка норм КТГ на 35 неделе беременности:
- базальный ритм — 115–160 уд/мин;
- вариабельность ЧСС — 10–25 уд/мин;
- акцелерации за 10 минут — 2 ед. и больше;
- децелерации — 0;
- частота шевелений за 30 минут — >6;
Как расшифровать КТГ в 36 недель? Кардиотокограмма в этом периоде мало чем отличается от таковой на предыдущих сроках:
- базальный ритм — 120–160 уд/мин;
- амплитуда ЧСС — 10–25 уд/мин;
- акцелерации за 40 минут — больше 10 ед;
- урежение ЧСС — 0.
Актограмма на 36 неделе регистрирует до 80 шевелений в час. Такой частый ритм объясняется повышением тонуса матки.
Расшифровка значений КТГ на 37 неделе беременности должна быть представлена теми же показателями, что и прежде:
- базальный ритм — 120–160 уд/мин;
- амплитуда ЧСС — от 10 до 25 уд/мин;
- акцелерации за 10 минут — больше 2 ед;
- децелерации — 0.
Главное в 37 недель — чтобы у плода не было децелераций и синусового ритма, колебания вариабельности не превышали 25 уд/мин. На этом этапе можно начинать готовиться к родам.
Расшифровка норм КТГ на 38 неделе никак не должна зависеть от сроков беременности. Значения здесь будут те же, что и для 37 недели. Показатели позднего периода (39 недель) и в родах (на 40 неделе) нужно определять индивидуально.
Кардиотокограмма может быть такой:
- базальная ЧСС — 160–180 уд/мин;
- амплитуда вариабельности — >25 уд/мин;
- ранняя децелерация — <30 уд/мин, поздняя — <10 уд/мин;
- выраженная акцелерация.
Сомнительные результаты КТГ:
- базальная ЧСС — 180 уд/мин и больше;
- вариабельность — 5–6 уд/мин;
- ранняя децелерация — 40–50 уд/мин, поздняя — 10–40 уд/минуту.
В этом случае естественные роды под вопросом. Может потребоваться кесарево сечение. При самом опасном состоянии плода ЧСС резко повышается или падает, графическая кривая уплощается. Требуется незамедлительная помощь медиков.
Что такое КТГ плода, как и для чего она проводится?
Кардиотокография – диагностическая процедура, в течение которой происходит беспрерывная регистрация сердцебиения, двигательной активности малыша и сокращений мышц матки.
Цель процедуры – выявление признаков гипоксии, анемии плода, отклонений в работе сердца (вплоть до врождённых аномалий). Также КТГ помогает диагностировать маловодие и фетоплацентарную недостаточность.
Первая плановая кардиотокография назначается на сроке в 32 недели, так как к этому времени у плода уже достаточно хорошо сформирован сердечно-сократительный рефлекс. Только с этого срока хорошо прослеживается взаимосвязь между активностью ребенка и его ритмом сердцебиения.
Процедура КТГ: как она проходит?
Кардиотокография проводится с помощью специальной аппаратуры, включающей в себя два датчика, подключенных к устройству для записи данных. Первый датчик регистрирует сердцебиение малыша, а второй – сокращения мышц матки.
Итак, сперва врач прикладывает к животу стетоскоп – трубочку с расширяющимся концом, с помощью которой слушают сердце ребенка во время каждого посещения акушера-гинеколога.
Так определяется место наилучшего прослушивания сердцебиения малыша. Далее на эту области кладут ультразвуковой датчик, и укрепляют его вокруг туловища с помощью ремня. Этот датчик будет фиксировать сердечную активность плода.
Второй датчик (тензометрический) также пристегивают ремнём к животу, но в области дна матки (выше пупка, примерно под рёбрами).
Для удаления между датчиком и кожей живота прослойки воздуха, которая мешает принимать данные, используют гель. Он абсолютно безопасен для малыша и матери.
Расположение датчиков при КТГ
Также будущей маме дают в руки пульт, который оснащён кнопкой. Женщина должна нажимать на неё каждый раз, когда почувствует, что ребенок шевелится. Это позволит оценить изменение частоты сердечных сокращений плода в период его активности.
Кардиотокография чаще всего длится 40, 60 или 90 минут. Но некоторые ЖК процедуру проводят и за 20-30 минут, а в роддоме при начале родовой деятельности на КТГ уходит около 10-15 минут. Этого достаточно, чтобы сделать выводы о состоянии плода по полученной кардиограмме.
Подготовка к КТГ
Для проведения кардиотокографии не требуется подготовка. Но для того чтобы показатели были объективными, во время процедуры женщина должна принять максимально удобное положение.
Обычно будущей маме предлагают сесть, откинувшись назад на спинку стула либо лечь полубоком (т.е. необходимо лечь на спину и слегка повернуться на левый бок, под правый же подложить валик или подушку).
Так не будет сдавливаться нижняя полая вена, в результате чего выводы о состоянии плода будут максимально достоверными.
Кстати, именно поэтому беременным рекомендуется спать на левом боку, ведь так ребёнку ничего не мешает получать кислород в достаточном количестве.
Также за 8-12 часов до процедуры нельзя принимать Но-шпу (спазмолитики), седативные (успокоительные), обезболивающие и другие препараты, которые могут повлиять на результат кардиотокографии.
И ко всему прочему женщина должна быть здорова на момент проведения процедуры, так как ОРЗ/ОРВИ и другие инфекционно-воспалительные заболевания могут стать причиной постановки гипоксии плода. В таком случае КТГ необходимо будет пересдать после выздоровления.
Стоимость КТГ
В бюджетных российских учреждениях процедура бесплатная. В частных клиниках стоимость складывается из нескольких факторов: качества аппаратуры и обслуживания, уровня заведения. В частных клиниках России ценовой диапазон составляет около 800-1200 рублей за одну процедуру кардиотокографии.
Опасно ли КТГ для плода?
Кардиотокография не имеет противопоказаний. Эта процедура на 100% безопасна как для малыша, так и для матери. Она полностью безболезненна и даже приятна, поскольку женщина имеет возможность слушать удары сердечка своего крохи почти целый час.
Кардиотокографию при беременности назначают раз в неделю, но ее можно делать хоть каждый день. Этот информативный метод позволяет своевременно определить, угрожает ли что-то плоду. При отклонении показателей от нормы назначают дополнительные методы диагностики, а также профилактические и лечебные меры.
Результаты кардиотокографии
Специалисты, расшифровывая кардиотокограмму, определяют базальный ритм, оценивают частоту и амплитуду осцилляций, выявляют децелерации и акцелерации, определяют эпизоды высокой и низкой вариабельности. Эти показатели являются очень важными. По ним можно узнать, страдает ли плод от недостатка кислорода.
Результаты кардиотокографии
Базальным ритмом считается средняя частота сокращений сердца плода. Норма этого показателя на 30−37-й неделях беременности – от 120 до 160 ударов за минуту. Состояние, при котором более 10 минут базальный ритм составляет от 160 ударов за минуту и выше, называют тахикардией. Причины ее возникновения могут быть следующими:
- инфицирование плода;
- поражение нервной системы;
- гипоксия;
- порок развития сердечно-сосудистой системы;
- анемия.
Может быть и такая ситуация, когда более 10 минут базальный ритм составляет менее 120 ударов за минуту. Данное состояние называется брадикардией. Чаще всего она возникает из-за:
- порока сердца;
- гипогликемии;
- гипотиреоза;
- патологий нервной системы;
- сдавливания головки плода или пуповины;
- цитомегаловирусной инфекции.
Децелерации – урежения ЧСС продолжительностью от 15 секунд до 10 минут с амплитудой более 15 ударов в минуту. Они могут возникать из-за воздействия неблагоприятных факторов на центральные структуры плода или раздражения барорецепторов.
Акцелерации – увеличения частоты сокращений сердца плода. Они продолжаются более 15 секунд и превышают уровень базального ритма на 15 ударов в минуту. Акцелерации бывают спорадическими и периодическими. Первые появляются в ответ на шевеления плода или действие внешних раздражителей. Периодические акцелерации возникают из-за сокращений матки.
Балльная шкала Фишера
Оценивается состояние плода по балльной системе, предложенной Фишером. Каждому показателю присваивается 0 баллов, если:
- базальный ритм меньше 100 или больше 180 ударов за минуту;
- частота осцилляций меньше 2;
- амплитуда осцилляций не превышает 5 ударов в минуту;
- децелерации поздние или вариабельные тяжелые, атипические;
- акцелерации не наблюдаются.
Показатели оцениваются в 1 балл, если:
- базальный ритм равен 100−119 или 161−180 ударам за минуту;
- частота осцилляций находится в пределах 2−6;
- амплитуда осцилляций составляет либо 5−9, либо превышает 30 ударов в минуту;
- децелерации ранние (тяжелые) или вариабельные (умеренные, легкие);
- акцелерации периодические.
Если же значения находятся в пределах нормы, то каждому показателю присваивается 2 балла.
Если итоговый результат КТГ равен 8−10 баллам, то это значит, что плод не испытывает кислородной недостаточности. При 5−7 баллах состояние плода считается сомнительным, а при 0–5 – неудовлетворительным.
Наличие высоких и низких эпизодов
LTV − один из показателей, характеризующих вариабельность сердечного ритма плода. Он является средним значением всех ежеминутных сумм максимальных отклонений частоты сердцебиений плода от базального уровня. Норма LTV равна 30−50 мс.
Высокие и низкие эпизоды – показатели, оценивающие вариабельность базального ритма. Высокие эпизоды – это те части регистрации биения сердца, в которых, как минимум, 5 из каждых 6 последовательных минут имеют LTV выше, а низкие − ниже конкретного уровня. У самого уровня нет абсолютного значения.
Если в результатах КТГ плода присутствуют высокие эпизоды, то это считается хорошим показателем. Их наличие свидетельствует о том, что состояние плода является удовлетворительным.
Норма КТГ по неделям
Когда обследование назначается до 32-й недели беременности, показатели КТГ оказываются не в пределах нормы. В особенности это касается частоты сердечных сокращений. На 32−37-й неделях беременности она составляет 120−160 ударов за минуту. До 32-й недели беременности показатель может колебаться в пределах 140−160 ударов за минуту. Уменьшение частоты сердечных сокращений указывает на то, что плод испытывает недостаток жизненно важных элементов.
В заключение стоит отметить, что акушеры-гинекологи обязаны сохранить здоровье будущей матери и обеспечить возможность рождения здорового ребенка. Достигается эта цель благодаря кардиотокографии – методу, позволяющему оценить состояние плода.
Значения и показатели КТГ, интерпретация и оценка результатов при различных патологиях
Высокое, учащенное сердцебиение плода (тахикардия)
ТахикардиейТахикардия плода может быть:
- Легкой – ЧСС колеблется в пределах от 160 до 179 ударов в минуту.
- Выраженной – ЧСС более 180 ударов в минуту.
Причиной тахикардии плода может быть:
- Начальная стадия гипоксии. После 32 недели внутриутробного развития сердце плода реагирует на стрессовые факторы так же, как и сердце взрослого человека, что обусловлено влиянием вегетативной (автономной) нервной системы. При развитии гипоксии (кислородного голодания) активируются компенсаторные реакции, целью которых является доставка большего количества крови (и кислорода) к тканям. Одной из первых таких реакций и является тахикардия, то есть выраженное увеличение частоты сердечных сокращений.
- Повышение температуры тела. Повышение температуры сопровождается равномерным увеличением частоты сердечных сокращений (как у взрослого человека, так и у плода в третьем триместре беременности). Следовательно, даже при повышении температуры тела матери до 37 – 38 и более градусов у плода также будет отмечаться компенсаторное увеличение ЧСС.
- Инфицирование плода. При проникновении инфекции активируется иммунная система плода (которая к концу беременности уже частично развита), вследствие чего в его кровоток начнут выделяться биологически-активные вещества. Данные вещества будут стимулировать центр температурной регуляции в головном мозге ребенка, в результате чего температура его тела и ЧСС будут увеличиваться.
- Прием материю некоторых медикаментов. Лекарственные препараты, которые увеличивают ЧСС у матери, могут проникать через плаценту в кровоток плода, вызывая в его организме точно такие же изменения.
- Заболевания щитовидной железы у матери. При усиленной функции щитовидной железы в кровоток матери выделяются продуцируемые железой гормоны (тироксин и трийодтиронин), одним из эффектов которых является повышение температуры тела. Это отражается на состоянии плода, что может проявляться легкой или выраженной тахикардией.
Брадикардия
Брадикардияснижение ЧСС менее 100 ударов в минуту, регистрируемое на протяжении минимум 10 минутПричиной брадикардии плода может быть:
- Тяжелая гипоксия. В данном случае нарушаются функции нервных клеток, регулирующих активность сердечной мышцы, в результате чего ЧСС замедляется.
- Рефлекторная аритмия. Данное явление может развиваться во время прохождения плода через родовые пути матери, когда сдавливание его головки приводит к рефлекторному замедлению ЧСС.
- Прием некоторых медикаментов, замедляющих ЧСС.
- Выраженное снижение температуры тела матери.
Признаки гипоксии плода
кислородное голоданиеотслойка плаценты, неправильное развитие плаценты, инфекция и так далеемногоплодной беременностибыстро развивающейсяцентральной нервной системыНа наличие гипоксии плода могут указывать:
- тахикардия (на начальной стадии);
- брадикардия (на поздней стадии);
- низкая вариабельность ритма;
- униформные акцелерации (одинаковые по форме и длительности);
- поздние децелерации;
- атипичные вариабельные децелерации;
- синусоидальный ритм на КТГ;
- выраженные шевеления плода (сопровождающиеся слишком частыми акцелерациями).
посредством кесарева сечения
Что покажет КТГ при обвитии пуповины вокруг шеи плода?
в которой проходят кровеносные сосуды, доставляющие кровь, кислород и питательные вещества к плодухарактерных для начальной стадии гипоксиихарактерные для более выраженной гипоксии
КТГ при маловодии
маловодиякак со стороны матери, так и со стоны плодав частности повышение или снижение ЧСС, признаки гипоксии и так далее
Вредна ли КТГ (может ли нанести вред матери или плоду)?
даже по несколько раз в суткинапример, при слишком тугом перетягивании креплений датчиков может произойти механическое повреждение плода
Виды исследования КТГ
Нестрессовый метод КТГ плода — это запись показателей с электродов в обычной жизненной ситуации. Это абсолютно неинвазивное исследование, оно не оказывает влияние ни на состояние младенца, ни на организм матери. Обычно врачу достаточно такого теста, ведь он несет в себе всю необходимую информацию.
Если при проведении нестрессовой КТГ получены неоднозначные результаты, врач может принять решение о специальных функциональных пробах или стрессовом КТГ. При этом в организм матери внутривенно вводится небольшое количество окситоцина — вещества, которое вызывает сокращения матки. Также можно использовать маммарный метод, когда искусственно раздражают соски и от этого также происходит выброс окситоцина.
Эти тесты становятся моделью родов. Показатели КТГ помогают оценить, насколько при этом меняется физиология младенца и не станет ли для него непосильной родовая нагрузка.
Есть и функциональные пробы — специальные внешние воздействия, которые приводят к тому, что у младенца усиливается сердцебиение. Врач оценивает, насколько стабилен сердечный ритм. К таким пробам относятся:
- акустический тест — реакция на определенный звук извне;
- пальпация — механическое воздействие на малыша через брюшную стенку живота матери. Акушерка пытается аккуратно сместить головку или поясницу плода. На такое воздействие малыш тоже реагирует учащением сердцебиения.
Сейчас стрессовые тесты применяют достаточно редко. Как правило, такие исследования будет проводить только опытный врач с высокой квалификацией. В этом случае даже стрессовый тест не принесет никаких неудобств будущей маме и малышу.
КТГ: расшифровка результатов
Получив результаты КТГ в виде особого графика, врач расшифровывает их. Каждый критерий получает оценку от 0 до 2 баллов, затем все баллы подсчитываются, и получается общий показатель. Его результат доктор и сообщает будущей маме.
- 9–12 баллов означают, что у ребенка все в порядке, никаких отклонений не обнаружено. Беременность будет наблюдаться как обычно.
- 6–8 баллов показывают, что у ребенка развивается умеренная гипоксия (кислородное голодание). Для уточнения результата врач назначает повторное исследование — на следующий день или через день.
- 5 и менее балов говорят о том, что у ребенка есть значительное кислородное голодание. Иногда назначается срочное лечение, в некоторых случаях даже проводится экстренное кесарево сечение.
Также во время проведения КТГ определяется частота сокращений сердца ребенка. В норме за минуту должно насчитывается от 110 до 160 ударов.
Иногда в заключении КТГ есть фраза: «Критерии не соблюдены». Это значит, что в силу каких-то причин датчик аппарата не смог определить сердцебиение ребенка. Возможно, мама неправильно лежала во время исследования или датчик плохо прилегал к животу женщины. В таком случае КТГ надо просто повторить.
Как расшифровать результаты КТГ
Расшифровка результатов КТГ проводится по системе специальных баллов. Подсчет ведется в количестве сердечных сокращений.
По параметру базального ритма начисляются:
- 0 баллов за частоту менее 100 или более 180 сердечных сокращений;
- 1 балл, если частота сердечных сокращений находится в промежутках между 100-120 или 160-180 ударами;
- 2 балла — если находится между 120 и 180 ударами.
Вариабельность оценивается:
- 0 баллов при высоте менее 3 ударов;
- 1 балл при высоте 3-6 ударов;
- 2 балла при высоте более 6 ударов.
Акселерации получают оценку:
- 0 баллов в случае, если подъемов сердечных сокращений нет;
- 1 балл — если подъемы случаются вне зависимости от активности плода;
- 2 балла — если они появляются лишь от случая к случаю, единично, как реакция на движения плода.
Децелерации оцениваются таким образом:
- 0 баллов при поздних, длительных и несистемных снижениях частоты сердечных сокращений;
- 1 балл при поздних, кратковременных и изменчивых снижениях частоты сердечных сокращений;
- 2 балла, если снижений частоты сердечных сокращений нет.
Кроме того оценивается амплитуда графика сердечных колебаний в минуту. Это происходит по таким критериям:
- 0 баллов за 5 колебаний (синусоидальная форма);
- 1 балл за 5-9 или более 25 колебаний;
- 2 балла за 10-25 колебаний.
Затем подсчитывается общее количество баллов. По такому параметру можно сделать следующие выводы:
- 8-10 баллов свидетельствуют о нормальном развитии малыша;
- 5-7 баллов могут указывать на начальные признаки гипоксии. Это — подозрительная КТГ плода. Обычно в такой ситуации в течение суток необходимо провести еще одно исследование. А затем дополнительно — оценку кровотока в матке и плаценте, УЗИ, оценку биофизического профиля.
- 4 балла и менее — это тяжелое состояние. Необходима экстренная госпитализация, интенсивная терапия или родоразрешение.
Во многих клиниках при проведении кардиотокографии аппаратура самостоятельно рассчитывает показатель состояния плода. В норме он равняется 1,0. Если ПСП превышает норму на 0,5-1, это расценивается как начальные показатели ухудшения здоровья и корректируется терапевтическим лечением. Если показатель выше на 1,01 или 2 единицы — будущую маму необходимо госпитализировать и лечить в условиях стационара. Более высокие значения ПСП — показание для экстренного проведения родов.
Редакция сайта
Коллектив авторов с высшим и средним медицинским образованием, имеющих многолетний опыт работы в практической медицине, узкопрофильные специалисты и врачи общей практики.
Расшифровка КТГ плода при беременности
Оценку состояния плода проводит врач после того, как запись завершена
Главные параметры, на которые доктор обращает внимание:
- Частота базального ритма, то есть среднее значение частоты сердечных сокращений во время сна малыша и во время активных шевелений. Если мама и ребенок спокойны, частота сокращений должна быть в переделах 110-160 ударов в минуту, во время бодрствования пульс плода может достигать 190 ударов;
- Амплитуда (вариабельность) частоты сердечных сокращений — разница между количеством ударов сердца в разные периоды сна и бодрствования ребенка. Сравниваются в этом параметре одинаковые периоды, и разница между количеством ударов сердца может достигать 20 ударов в минуту;
- Акцелерация отображается на графике КТГ как зубчики. Она означает увеличение количества ударов сердца малыша в минуту и появляться должна примерно 1 раз в 5-7 минут или немного чаще. Отсутствие акцелерации в течение 15-20 минут говорит о патологии развития плода;
- Децелирация – другой аспект состояния плода, замедление сердечного ритма. На графике децелерации обозначаются «провалами» линии графика, и в норме такого происходить не должно, но часто аппарат фиксирует не замедление ритма сердца, а шевеление малыша и сокращение матки. Именно поэтому женщине дают пульт с кнопкой, которую она нажимает всякий раз, как ребенок внутри шевелится: только таким образом врач сможет отделить нормальную активность ребенка от децелерации и признаков болезни;
- Активность матки – еще один параметр, который отображается на записи. Сокращение матки происходит в ответ на шевеления ребенка, и если это происходит слишком часто – есть угроза ранних родов.
Нормальные показатели могут варьироваться, но обычно они составляют:
- Базальный ритм — 120-160 ударов в минуту;
- Вариабельность – 5-25 уд/мин;
- 1-4 акцелерации за 15 минут;
- Ни одной децелерации;
- Активность матки – меньше 15%.
Но не всегда выход какого-либо показателя за рамки нормы означает обязательную патологию развития плода и беременности. Нельзя исключать и человеческий фактор, и ошибки техники. Мама могла не заметить или не отметить шевеление ребенка в утробе, и на графике появился «провал» децелерации. Врач в женской консультации мог неверно установить срок беременности, и нормы сместились. Даже прибор КТГ может быть неисправен или неоткалиброван.
Если результаты исследования вызывают у врача сомнения, он назначит еще одно исследование через 2 часа после первого для сравнения показателей, или порекомендует применить другие методы диагностики.
Чтобы проще было оценивать результаты исследования, применяется шкала Фишера, баллы которой означают состояние плода при беременности. Ребенок считается здоровым, если общая сумма баллов по результатам исследования равна 8 или 10. Если баллов 6 или 7, то это означает, что малыш испытывает небольшое кислородное голодание, и врач, скорее всего, будет наблюдать за его состоянием дальше, чтобы скорректировать состояние лекарствами или направить маму в стационар. А если баллов меньше 5, то течение беременности под угрозой, и ребенок может умереть. При таком состоянии ребенка маму сразу госпитализируют и, возможно, делают экстренное кесарево сечение.
Если ребенок получает мало кислорода из материнской крови, у него будет медленно развиваться гипоксия. Такое может случиться, если мама курила до беременности и курит во время нее, если ребенок запутался в пуповине, и при нескольких других патологических состояниях. При гипоксии на КТГ будет снижен базальный ритм, а малыш в животе шевелиться будет мало и редко.
Основные патологии:
- Немая КТГ, то есть статичная кривая сердцебиения, без ускорений и замедлений;
- Синусоидальная КТГ говорит о гипоксии, которую испытывает ребенок;
- Чередование акцелераций и децелераций чаще всего является признаком обвития пуповиной или пережимания пуповины. В обоих случаях это опасно для плода.
Как проводится?
Это несложное обследование можно сделать в женской консультации по месту жительства, а также в любой частной клинике, которая предлагает услуги планирования и ведения беременности. Процедура является полностью безболезненной, никаких неприятных ощущений она не вызывает.
В кабинете врача женщине предложат устраиваться поудобнее. Она может лечь, сесть или расположиться в полусидячем положении, главное, чтобы ей было удобно, поскольку КТГ длится по времени достаточно долго – от получаса до часа, а в некоторых случаях и дольше, если обследование проходит с ошибками или его результаты являются аномальными или сомнительными.
На живот будущей маме надевают широкий специальный пояс – тот самый тензометрический датчик, а под него закрепляют небольшой ультразвуковой датчик округлой или прямоугольной формы. УЗИ-датчик стараются расположить таким образом, чтобы он был как можно ближе к сердцу малыша. Как только доктор услышит отчетливый ритм, он застегнет пояс, зафиксирует датчики и даст старт компьютерной программе, которая начнет фиксировать показатели и рисовать графики. Если обследование проходит на старом аппарате, рисовать будет самописец.
Шевеления будет улавливать тензометрический датчик-пояс. Если диагностика производится на аппарате, то в руке женщины будет кнопка, которую ее попросят нажимать каждый раз, как только она почувствует отчетливое шевеление своего малыша. Решение о прекращении замеров принимает сама программа, как только будет получен необходимый для подсчета результатов объем информации, «сессия» завершится и результат будет распечатан.
Подготовиться к прохождению КТГ достаточно просто. Накануне желательно хорошо отдохнуть, выспаться, чтобы не получить искаженных недостовернух результатов. Не стоит отправляться на исследование натощак, лучше всего перед выходом поесть, а перед тем, как зайти в кабинет врача, сходить в туалет, ведь сидеть в одном положении придется долго. По пути стоит пройтись пешком, чтобы «взбодрить» малыша, ведь спящий плод не сможет продемонстрировать нужной двигательной активности.
Когда делают и как часто
На каком сроке делают КТГ? Как правило, в третьем триместре, в 32 недели. В этот период удается получить наиболее точные результаты, так как к этому моменту все мышечные и нервные импульсы крохи созревают. К тому же, как раз в это время вырабатывается своевременный цикл периодов сна и активности, от которого тоже зависят итоговые показатели. Кстати, первый составляет приблизительно 20 – 30 минут, а второй – 50 – 60 минут.
До третьего триместра сердцебиение плода прослушивается регулярно на приеме у гинеколога с помощью стетоскопа, который врач прикладывает к животику беременяшки. Если у него возникают сомнения, КТГ могут назначить раньше положенного срока. С какой недели? С 28, хотя медики допускают, что полученные данные могут быть недостоверными.
Как часто делают КТГ? При нормальном течении беременности раз в 10, а то и 15 дней. Если выявлены проблемы и подобраны лечебные меры, обследование проводится чаще, просто для того, чтобы контролировать состояние крохи. Причем контроль осуществляется до тех пор, пока опасность не минует.
С началом родовой деятельности и после отхождения околоплодных вод женщину подключают к аппарату снова, чтобы следить за изменениями в сердцебиении плода. Если предусмотрена стимуляция, КТГ проводят и вовсе каждые 3 часа в первом периоде.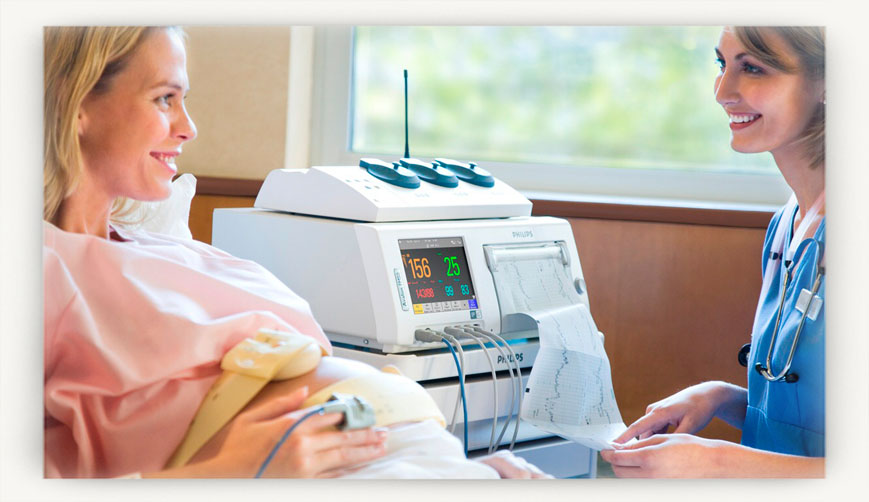
Таким образом врач следит еще и за сокращениями матки, чтобы точно рассчитать дозировку медикаментов и определить тактику ведения родов.
Подытоживая все вышесказанное, хочется отметить, что однозначного ответа относительно того, когда делают КТГ и как часто, нет. Все определяет участковый гинеколог на основании выявленных осложнений.
Когда и для чего нужно исследование КТГ при беременности (показания)?
КТГ может быть назначена:
- Во время беременности – для оценки состояния плода и выявления патологий развития.
- Перед родами – для оценки готовности ребенка к рождению.
- Во время родов – для оценки и постоянного контроля состояния плода, а также для своевременного выявления различных патологических состояний, которые могут развиться при прохождении ребенка через родовые пути матери.
Обязательно ли делать КТГ при беременности и можно ли от нее отказаться?
акушеровгинекологовПоказаниями к проведению КТГ могут быть:
- Заболевания матери во время беременности – тяжелые инфекционные заболевания, отравления, повышение температуры тала, повышенное артериальное давление (в том числе преэклампсия, характеризующаяся выраженным повышением артериального давления и склонностью к развитию судорог), маловодие и так далее.
- Нарушения двигательной активности плода – например, если в течение длительного времени мать не ощущает движений или толчков плода в животе.
- Боли в животе, причина которых не установлена.
- Травмы во время беременности – особенно травмы живота, которые могли нанести вред плоду.
- Наличие осложнений во время предыдущих беременностей – спонтанные аборты, аномалии развития плода, переношенная беременность, преждевременные роды.
- Проблемы во время предыдущих родов – обвитие пуповины вокруг шеи плода, неправильное предлежание плода, преждевременная отслойка плаценты, наличие рубцов на матке (после перенесенных операций) и так далее.
Как часто делают КТГ беременным женщинам и можно ли делать ее каждый день?
у женщины не было инфекционных заболеваний, травм или других патологийна 37 – 38 неделяхчтобы подтвердить, что беременность протекает нормально и развитию плода ничто не угрожаетперечисленных вышевыполняемой на 32 неделе беременностиеженедельно, несколько раз в неделю или даже ежедневночерез естественные родовые пути или посредством операции кесарева сечения
Что покажет КТГ при беременности двойней?
многоплодной беременностикогда в матке развивается не один, а 2 и более плодовтензометрический датчикс функцией УЗИ-доплера
Зачем делают анализ КТГ в роддоме (в родах)?
например, при обвитии пуповины вокруг шеи и длительных родах может нарушиться доставка кислорода к плоду, что может стать причиной повреждения его центральной нервной системы или даже гибели
в момент поступления женщины в роддомто есть, продолжать роды через естественные родовые пути или прибегнуть к срочной операции с целью спасения жизни матери и/или плода
Делают ли КТГ новорожденному?
Оценить состояние ребенка после рождения можно с помощью:
- ЭКГ (электрокардиографии) – позволяет выявить нарушения частоты и ритма сердечных сокращений.
- Пульсоксиметрии – позволяет определить, достаточно ли кислорода в крови ребенка, а также оценить его ЧСС.
- УЗИ (ультразвукового исследования) – позволяет оценить функции сердца и других внутренних органов.
- УЗИ-доплера – позволяет оценить функции сердца и проходимость кровеносных сосудов.