Куда делают прививку от гриппа детям
Содержание:
- Какие гриппозные вакцины существуют
- Отзыв врача
- Побочные эффекты и нормальная реакция
- Что дает прививка от гриппа ребенку?
- Краткий ликбез
- Методика введения вакцины от гриппа
- Возможные побочные явления и осложнения
- В школе или в частной клинике?
- Можно ли ставить гриппозную вакцину в августе и другие летние месяцы?
- Почему надо делать прививку от гриппа?
Какие гриппозные вакцины существуют
Российская федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека регулярно выпускает бюллетень с пояснениями об опасности гриппа и памяткой по вакцинации для населения. С появлением новой вакцины выпущен также «Гид по квадривалентной вакцине против гриппа». Чтобы понять смысл этого руководства, стоит вспомнить, какие бывают прививки от гриппа и вакцины, имеющие хождение в Российской Федерации.
Трёхвалентные
В РФ зарегистрировано несколько трёхвалентных вакцин от гриппа разных производителей:
- Ваксигрипп (Франция);
- Гриппол и Гриппол плюс (РФ);
- Инфлювак (Нидерланды);
- Совигрипп (РФ);
- Ультрикс (РФ);
- Вакцина гриппозная (РФ) и другие.
Три- или трёхвалентными их называют потому, что в состав этих прививок включены поверхностные белки – гемагглютинин (N) и нейраминидаза (N) – 3 типов вируса гриппа: двух подтипов А и одного типа B.
Четырёхвалентные (квадривалентные)
Добавление в состав прививки ещё 1 подтипа вируса типа B позволило повысить её действенность. Трёхвалентная вакцина может оказаться неэффективной при активизации вируса гриппа типа B, не включённого в состав прививки.
Достоверно известно, что в течение эпидемического сезона в популяции с одинаковой вероятностью циркулирует 2 подтипа вируса гриппа B. Такая действительность и породила необходимость создания 4–валентных вакцин от гриппа:
- Ультрикс Квадри;
- Гриппол Квадривалент.
Импортные
Импортные вакцины от гриппа, как правило, не содержат консервантов. Согласно рекомендациям ВОЗ, действующие компоненты в зарубежных прививках используются с антигенами в дозе по 15 мкг каждого типа. Наиболее распространённые прививки от гриппа зарубежного производства:
- Ваксигрипп – французская вакцина, трёхвалентная;
- Инфлювак – эта 3-валентная вакцина изготовляется в Нидерландах.
В программах бесплатной иммунизации в РФ импортные прививки не присутствуют.
Отечественные
Для бесплатной иммунизации в поликлиниках по месту жительства в РФ используются вакцины отечественного производства. Названия вакцин уже хорошо известны прививающимся, участвующим в ежегодной профилактике от гриппа:
- Пандефлю – 1-валентная, предназначена для профилактики гриппа типа A (H1N1), содержит консервант (тиомерсал);
- МикроФлю – 3-валентная без тиомерсала;
- Совигрипп – 3-валентная с адъювантом совидон и консервантом или без него;
- Флю-М – 3-валентная с консервантом;
- Флюваксин – 3-валентная с тиомерсалом.
- Ультрикс Квадри – 4-валентная без консерванта и без адъюванта;
- Гриппол Квадривалент – 4-валентная с адъювантом и консервантом.
В большинстве отечественных препаратов для прививок используется вещество, имеющее адъювантное (иммуностимулирующее) свойство. Это совидон или полиоксидоний (азоксимера бромид), благодаря которым дозу антигенов в составе вакцины можно снизить в 3 раза (с 15 до 5 мкг). При снижении антигенной нагрузки уменьшается и выраженность побочных эффектов. Кроме того, адъювант дольше удерживает антигены в организме, давая иммунной системе больше времени на формирование иммунного ответа.
Квадривалентные вакцины не в любом медицинском учреждении имеются в наличии. Однако врачи рекомендуют прививаться хотя бы 3-валентными вакцинами, чем не делать прививки совсем.
Состав вакцин
Антигенный спектр в составе прививок от гриппа ежегодно пересматривается ВОЗ и при необходимости модифицируется. Это обусловлено способностью вирусов к антигенному дрейфу, или сдвигу. Коррекция состава необходима для создания иммунитета в отношении эпидемически опасного вируса в определённой части света в конкретный сезон. Например, для сезона 2019-2020 гг. рекомендуется использование следующих антигенов в составе вакцины:
- A (H1N1), подобный вирусу A Brisbane, спровоцировавшему пандемию в феврале 2018;
- A (N3H2) Kansas, отметившийся эпидемией в 2017 году;
- B/Colorado (линии Victoria);
- B/Phuket (линии Yamagata) – для квадривалентной вакцины от гриппа.
Помимо активного компонента в состав прививки входят вспомогательные вещества и производственные примеси. Наибольшую обеспокоенность у противников прививок вызывает присутствие консерванта и адъюванта в некоторых формах вакцин.
Использование адъюванта обосновано стремлением уменьшить антигенную нагрузку на организм и снизить частоту побочных реакций на прививку.
В качестве консерванта обычно используется тиомерсал (мертиолят)
Это химическое соединение содержит в незначительных количествах ртуть, на что и обращают внимание оппоненты вакцинации
Отзыв врача
Тогоев Олег Олегович — кандидат медицинских наук, медицинский директор GMS Clinic, аллерголог-иммунолог, педиатр.
— Есть ли разница между импортными и отечественными вакцинами, какие лучше?
— Принципиальной разницы между отечественными и импортными вакцинами нет.
— Есть ли возможность подобрать вакцину в поликлинике или там только одна топорная, отечественная?
— Она не топорная. Чаще всего в поликлинике бывает одна вакцина, обычно — отечественная.
— Можно ли приобрести вакцину самостоятельно и прийти с ней к врачу?
— Так можно сделать только в частной клинике, но не в каждой и не с каждым врачом. Каждый врач несет ответственность за то, что он вводит человеку, поэтому необходимо быть уверенным в том, что вакцина хранилась правильно, в стерильных условиях и без нарушений. Именно по этой причине 9 из 10 врачей частных клиник откажутся делать принесенную вакцину. Однако 1 из 10 врачей ее все же сделает т.к. исходит из того, что пациент все-таки сам заинтересован в своем здоровье — это вопрос доверия.
Вакциной, приобретенной самостоятельно пациентом, медицинская организация имеет право прививать только тогда, когда имеется чек с указание даты и часа приобретения вакцины и, если вакцина транспортировалась и хранилась пациентом при температуре +2 +8 градусов Цельсия. При этом пациента попросят подписать специальный документ, в котором будет прописано, что, вакцину он приобрел самостоятельно, хранил ее с соблюдением всех требований и осознает все риски, связанные с неправильным хранением. Только после этого врач может приступить к вакцинации.
Однако чаще всего пациентам отказывают в вакцинации собственным препаратом. Что касается федеральных и муниципальных учреждений, то там, повторюсь, такой вариант- ввести себе принесенную с собой прививку- просто невозможен.
— Можно ли сочетать прививку от гриппа с другими прививками (в первую очередь, касается детей младшего возраста, для них много других вакцин по графику). Что приоритетней?
— Все прививки (за исключением БЦЖ) сочетаются друг с другом и могут делаться одновременно. Единственное правило, рекомендованное ВОЗ- делать не более 4-х ИНЪЕКЦИЙ одновременно. То есть просто по числу конечностей человека-две руки и две ноги. Однако в одну вакцину могут входить до 7 антигенов и это нормально и удобно. Мы детям в три месяца иногда делаем вакцинации от 8 инфекций одновременно (причем в двух инъекциях) — и это правильно и удобно.
— Безопасно ли прививаться в мобильных пунктах? Какие могут быть риски? Или все так же хорошо, как и в диспансере?
— В мобильных пунктах прививаться безопасно. Опасения насчет прививок имеют аллергики. Но в ресторан ходить опаснее, чем делать прививку от гриппа. Те, у кого есть истинная аллергия на яичный белок прекрасно об этом осведомлены и не сделают прививку не то, что в мобильном пункте, но даже и в отделении реанимации. Однако даже и с аллергией на яйца можно прививать, такие методики есть. Все остальное — мнимые страхи. Прививайтесь, где удобно. Главное — сделайте это.
— Где лучше прививаться: в обычной поликлинике, в больнице, в платной клинике? Есть ли вообще разница, может у кого-то вакцины лучше?
— Вопрос очень абстрактный. Тогда уж можно спросить глобально: где лучше лечиться — в поликлинике, в больнице, в платной клинике. Где и какому специалисту доверить свое лечение — каждый выбирает сам. Главная задача и государственных, и частных клиник — работать для пациента. Тем не менее, еще раз повторюсь: прививайтесь там, где вам удобно.
— Действительно ли лучше после прививки посидеть в приемной поликлиники на случай внезапных реакций или это опасно, учитывая, что там могут быть больные?
— Посидеть можно, но минут 15, думаю, что сидеть 30 минут уже лишнее. Все острые проблемы развиваются в течение 15 минут. Я никогда этих острых проблем — ради которых написано это правило в СанПиНах — не видел, хотя занимаюсь вакцинациями уже 23 года. Даже в обморок никто не падал. Самое неприятное, что было — кровь из ранки не останавливалась, пришлось поменять лейкопластырь. Честно говоря, правило ожидания острых реакций после прививки не в основном никем не соблюдается — так уж по жизни сложилось. Люди сделают прививку и стараются побыстрее убежать по своим делам. Не сидят. И,знаете, я их и не удерживаю. Это не то правило, за соблюдение которого я стал бы отчаянно бороться. Это больше обычай. Наверное, меня за эти слова осудят, но все же останусь при своем мнении.
Побочные эффекты и нормальная реакция
Местные побочные эффекты:
- покраснение в месте прививки;
- зуд;
- припухлость;
- краснота;
- дискомфорт при движении рукой.
Общие побочные эффекты:
- повышение температуры;
- судороги на фоне высокой температуры;
- аллергические реакции, вплоть до анафилактического шока (проявляются крайне редко и практически невозможны при тщательном осмотре ребенка перед инъекцией, любой врач обязан уточнить, нет ли у малыша аллергии на то или иное вещество);
- слабость;
- головная боль;
- ломота в мышцах.
Нормальная реакция:
если общие симптомы сводятся к легкому недомоганию и небольшому повышению температуры, то это нормальная реакция. Значит, организм отвечает на введение препарата, и начинает вырабатывать антитела. Если же симптомы становятся слишком яркими и тяжелыми, то следует обратиться к врачу.
Что дает прививка от гриппа ребенку?
Каждая вакцина создается с тем условием, что она должна обеспечить организм иммунитетом на определенный период времени. Прививка от гриппа, как правило, действует в течение года. Т. е. весь год после вакцинации у ребенка будет устойчивый иммунитет против определенных штаммов вируса гриппа, антигены которых входили в состав той или иной вакцины. Но, помимо формирования временного иммунитета у большинства вакцин есть еще несколько побочных положительных свойств:
- устранение токсинов
- защита мембраны клеток
- антиоксидантная защита организма
Также надо понимать, что вакцины у привитых против гриппа детей не дают полной гарантии того, что ребенок не заболеет. По статистике только 70 % вакцинированных людей не болеют гриппом во время эпидемии. Но те, которые заболели, переносят вирусное заболевание гораздо легче, чем остальные. Также у привитых не бывает осложнений – а это главное, ради чего стоит делать прививку от гриппа вашим детям. Кроме того, привитые дети реже простывают и болеют ОРЗ и ОРВИ.
Для того, чтобы противогриппозная прививка сработала максимально эффективно, нужно соблюсти несколько правил:
- вакцинация должна проводиться в предшествие инфекции, а ни в коем случае во время болезни. Лучший период для прививки от гриппа – до начала эпидемии.
- любые прививки, в том числе и от гриппа делают только здоровому ребенку – т. е. в тот момент, когда ребенок здоров и не имеет острых или скрытых инфекционных заболеваний;
- вакцина должна быть качественная и не просроченная.
Краткий ликбез
Вакцинация от гриппа входит в календарь рекомендованных прививок и регулируется законом РФ № 157, утвержденным в 1998 году. Согласно ему, каждый гражданин, в том числе и ребенок, имеет право на бесплатную вакцинацию от ряда заболеваний, среди которых есть и грипп.
Прививка показана детям, посещающим детские сады и школы. Закон определяет и сроки вакцинации.
Родители могут отказаться по медицинским показаниям или личным причинам (отказ оформляется в письменной форме), однако в этом случае руководство дошкольного или учебного заведения имеют право не допускать ребенка к посещению учреждения во время сезонной эпидемии.
Вакцинация детей от гриппа остается для многих родителей открытым вопросом. С одной стороны очевидны ее преимущества, но с другой возникает проблема, как обезопасить ребенка от возможных последствий.
Попробуем ответить на вопросы, волнующие родителей.
Есть ли гарантия, что ребенок не заболеет?
Под понятием «грипп» подразумевается огромное количество вирусов, которые могут мутировать несколько раз за сезон, поэтому никакая, даже считающаяся одной из самых эффективных французская вакцина Ваксигрип, не дает полной гарантии излечения. Вирусы циркулируют в природе круглый год и эффективность вакцинации зависит от нескольких причин, прежде всего от состояния здоровья малыша и своевременности прививки.
Она не спасет, если ребенок уже имел контакт с больными и вирус проник в кровь, но облегчит симптомы и уменьшит риск серьезных осложнений от гриппа:
- пневмонии;
- отитов;
- менингит;
- воспаление мышц;
- дисфункция сердца или почек.
Что делать, если ребенок заболел накануне запланированной прививки?
Порой возникают ситуации, что ребенок чувствует недомогание перед вакцинацией: у него поднимается температура или появляется насморк. Такое состояние является причиной для временного отказа от прививки, сделать ее можно через 2-4 недели после выздоровления.
Гриппом можно заболеть в любое время года, даже летом, есть ли в этом случае смысл делать прививку перед сезоном заболевания (осенью)? Конечно, есть, ведь ребенок переболел только одной разновидностью, а их существует только три основных и еще миллионы вариаций. У человека формируется иммунитет только к одному типу, а прививка защищает сразу ото всех.
Ребенок болен гепатитом C или псориазом, можно ли его привить от гриппа?
К сожалению, есть дети, страдающие от неизлечимых заболеваний, например, псориаза или гепатита C. Родители, стремящиеся защитить свое дитя, наверняка подозревают, что вакцинация может навредить.
Псориаз — дерматологическое заболевание, проявляющееся при нервных стрессах и снижении иммунитета. Прививку от гриппа можно сделать только в период ремиссии, при соблюдении всех правил она не должна вызвать обострения болезни. Более того, снижение вероятности заболеть гриппом и ОРВИ предупреждает проявление псориаза.
Гепатит С — тяжелое вирусное поражение печени. Все люди и особенно дети входят в группу риска — грипп чаще, чем у других, провоцирует осложнения. Прививка от гриппа не противопоказана, но когда ее делать, решает педиатр, ориентируясь на состояние здоровья ребенка.
Прививка была сделана вовремя, а ребенок все равно заболел гриппом. Что делать?
Как уже было сказано выше, вакцинация не дает абсолютной защиты. Несмотря на то, что в этом случае заболевание протекает легче, ребенка все равно нужно показать педиатру.
Лечение гриппа состоит из нескольких пунктов:
- физический покой, желательно постельный режим;
- обильное питье (жидкость должна быть теплой);
- соблюдение диеты: жидкая, легко усваиваемая пища;
- прием противовирусных препаратов (Анаферон, Новирин);
- жаропонижающие средства (Панадол, Цефекон, Нурофен).
Состояние ребенка контролируется педиатром, терапия при необходимости корректируется.
Делать ребенку прививку или нет, решают только родители. Как показывает практика, вакцина редко вызывает осложнения и повышает сопротивляемость гриппу и ОРВИ.
Противникам вакцинации можно порекомендовать не забывать о мерах, повышающих иммунитет: полноценное питание, прогулки, закаливание и прием витаминов и иммуностимуляторов. Если ребенок заболел гриппом, нужно посетить педиатра. Самолечение может привести к серьезным осложнениям.
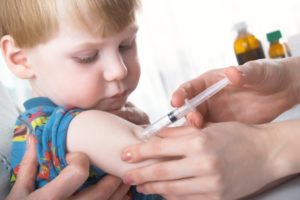
Методика введения вакцины от гриппа
Инъекции с вакцинами от гриппа вводятся исключительно внутримышечно. Связано это с тем, что мышцы – наиболее подвижная составляющая человеческого тела и именно отсюда вакцина максимально быстро распространяется по организму и провоцирует необходимый иммунный ответ. Кроме того, именно в мышцах наблюдается наибольшая концентрация кровеносных и лимфатических сосудов, что также сказывается на скорости распространения вакцины по организму.
Введение же инъекции внутривенно, подкожно или в жировую ткань практически не демонстрирует эффекта и такие способы вакцинации исключаются. Наиболее удобными местами для укола внутримышечно являются бедро и верхняя треть руки, где сконцентрировано достаточное количество мышц. С этим и связан выбор именно этих мест, так как прививка в эти части тела позволяет доставить вакцину в мышечную ткань максимально точно.
Выбор между инъекцией в верхнюю или нижнюю конечность делается на основании рекомендаций медсестры и ее понимания особенностей конкретного человека. Главным является возрастной фактор. Малышам в первые годы жизни укол ставят в бедро, а если быть боле точным, то в четырёхглавую мышцу бедра, так как при невозможности уговорить ребенка потерпеть, ногу значительно проще удержать в стабильном состоянии при введении вакцины. Взрослым же прививка от гриппа практически всегда делается в дельтовидную мышцу на руке. Это просто комфортнее, а в случае с пожилыми людьми не создает дополнительной нагрузки на ноги.
Традиционно используемая для инъекций в медицине большая ягодичная мышца, для введения вакцины против гриппа не используется. Дело в том, что при введении в ягодицу есть шанс не пробить жировую ткань и не довести препарат в мышцу, что серьезно скажется на эффективности вакцинации.
Также ранее прививку от гриппа достаточно часто делали в подлопаточную область. Это место соответствует всем требованиям к этой процедуре, но при этом укол под лопатку в большинстве случаев проявляется достаточно сильными болезненными проявлениями. Именно поэтому в последнее время вакцинация в подлопаточную область практически не применяется.
Возможные побочные явления и осложнения
Как и у любого медицинского препарата, у вакцин против гриппа есть побочные эффекты. Их разделяют на серьезные и несерьезные.
Несерьезные реакции после вакцинации незначительны и считаются нормальными. Так, температура тела после иммунизации может повыситься, но не более чем на 0,5℃, горло — покраснеть. В месте инъекции может возникнуть отек (не более 8 см в диаметре). Человеку может показаться, что он начинает заболевать. Могут болеть мышцы или голова, аппетит — снизиться. Такие побочные поствакцинальные реакции наступают либо немедленно в кабинете при введении вакцины, либо в течение первых трех дней и обычно не требуют особого внимания.
Живая гриппозная вакцина может вызывать еще и симптомы ОРВИ: кашель, боль в горле, насморк, заложенность носа, общее недомогание и потерю аппетита. Они могут держаться до 6 дней после вакцинации. Но живые вакцины сейчас используют редко. Предпочтение врачи отдают инактивированным вакцинам, которые переносятся легче и быстрее.
Самое серьезное последствие ― это, конечно же, анафилактический шок. Он требует немедленных реанимационных действий.
Это состояние может начаться сразу после начала введения вакцины вплоть до нескольких минут после ее введения и имеет яркие признаки (рис. 2):
- бледность, холодный пот;
- затрудненность дыхания, отек горла;
- вялость, потеря сознания, в редких случаях – судороги;
- отек, покраснение, сыпь на коже.
Аллергическая реакция на противогриппозные вакцины может быть связана с аллергией на белок яйца, если препарат получен на основе вирусов, выращенных на куриных эмбрионах, хотя в последние годы в ряде исследований была показана безопасность этих вакцин даже для аллергиков (вирусные белки для них проходят тщательную очистку). Не стоит бояться вакцин из-за возможности развития сильной аллергической реакции. Практически любой продукт потенциально может вызвать анафилактический шок у человека с предрасположенностью. Узнать причину и спрогнозировать его начало очень трудно, если только пациент не знает, на что конкретно у него аллергия. В противном случае возникновение аллергии невозможно предсказать заранее. К счастью, аллергия и анафилактический шок в ответ на вакцины — это очень редкое явление. Гораздо чаще люди сталкиваются с аллергией на обычный аспирин, антибиотики (особенно на пенициллин) или анестетик, который использует стоматолог.
В медицинском сообществе вакцинацию против гриппа иногда связывают с возникновением синдрома Гийена-Барре. Это состояние, когда иммунная система уничтожает собственные нервы. Оно сопровождается слабостью, потерей чувствительности, слабыми параличами рук, ног и мышц лица. Но доказана связь этого синдрома только с живой гриппозной вакциной против вируса H1N1 (вирус гриппа А). Но, опять же, подобные препараты, содержащие живые ослабленные вирусы гриппа, сегодня используют редко. Для других вакцин достоверных подтверждений нет.
Что вызывает синдром Гийена-Барре
По данным ВОЗ, причиной возникновения синдрома Гийена-Барре может быть любая инфекция — бактериальная или вирусная. Он может развиться также после вакцинации или хирургического вмешательства.
Очень важно правильно использовать вакцины, хранить и перевозить их при пониженных температурах. Нарушение правил хранения и транспортировки может привести к порче вакцины, а ее введение — к нежелательным реакциям
Эффективность испорченных вакцин может быть значительно снижена или сведена к нулю. Среди других ошибок, которые могут значительно повлиять на эффективность вакцинации:
- нарушение антисептических правил,
- неправильные доза и место введения,
- использование вакцины с истекшим сроком годности.
В крупных кампаниях по иммунизации они неизбежны, но сводятся к минимуму путем тщательного контроля качества всех этапов вакцинации.
Факт!
Взрослым прививки от гриппа делают в плечо, а живые вакцины вводят в нос в виде спрея. Детям врачи ставят прививку в бедро. Дело в том, что при реакции на вакцину врачу легче наложить жгут именно на бедро ребенка.
Наконец, человек может сам спровоцировать поствакцинальную реакцию. Он может забыть о своем хроническом заболевании или наличии аллергии и не сообщить о них доктору перед прививкой. В этом случае ответственность за последствия для здоровья ложится на пациента. У реакций на вакцину могут быть и психосоматические причины. Иногда человек настолько боится либо самой процедуры вакцинации, либо негативных последствий после ее проведения, что его самочувствие начинает ухудшаться. Такая эмоциональная реакция может включать обмороки, головокружение, рвоту.
В школе или в частной клинике?
Если все выше обозначенные нюансы родителей сильно пугают и смущают, стоит в этом случае не отказаться от вакцинации, а провести ее, но в рамках посещения частной клиники и прививочного кабинета платных центров вакцинации (либо поликлиники, где родители сами проконтролируют процесс). Если ребенок совершенно здоров, крепок и занимается спортом, он здоров и нет никаких особых обстоятельств — школьная вакцинация является вполне хорошим вариантом для защиты от гриппа. Прививки переносятся детьми удовлетворительно, и сформированный иммунитет вполне активен и защищает от гриппа в предстоящую эпидемию.
Но таких детей не очень много, а вот часто болеющих, «хроников» и аллергиков сегодня много — в их отношении родителям нужен совет педиатра и решение о тактике вакцинации. Во многих случаях им стоит провести предварительную подготовку к вакцинации, что невозможно сделать в рамках школы, необходима санация очагов инфекции, сдача анализа крови, а также полная ремиссия для имеющейся хронической патологии. И в этом случае лучше выбрать для иммунизации импортные вакцины, которые менее реактогенные и более очищенные при той же степени формирования иммунитета. Тогда можно сформировать полноценный иммунитет, не получив при этом негативных реакций и каких-либо осложнений.
Можно ли ставить гриппозную вакцину в августе и другие летние месяцы?
 Некоторые люди интересуются, можно ли ставить противогриппозную вакцину в летние месяца, например в августе. В этот период организм более крепкий и способен перенести иммунопрофилактику гораздо легче, без выраженных реакций.
Некоторые люди интересуются, можно ли ставить противогриппозную вакцину в летние месяца, например в августе. В этот период организм более крепкий и способен перенести иммунопрофилактику гораздо легче, без выраженных реакций.
Также летом вероятность простудиться, заболеть ОРВИ минимальная. Поэтому после вакцинации можно не избегать общения с людьми, боясь заражения.
Но надо понимать, что при иммунизации в августе максимальная концентрация антител в организме будет в сентябре. Уже в феврале защитные силы исчезнут, поскольку срок их действия ограничен полугодом.
Начиная со второго месяца зимы, уже может начаться эпидемия гриппа. Поэтому человек, привитый летом, в пик заболеваемости заразится и перенесет болезнь наравне с невакцинированными лицами.
Почему надо делать прививку от гриппа?
Согласно статистике, каждый год жертвами эпидемий гриппа становятся около 40 тысяч детей преимущественно раннего возраста. Еще более значительные цифры отражают серьезные осложнения, вызываемые самой вирусной инфекцией и присоединяющимися к ней бактериальными: в итоге дети включаются в группу ослабленных, требующих повышенного медицинского внимания, в некоторых случаях болезнь приводит к инвалидности из-за поражения слуха, сердечно-сосудистой системы. С появлением вакцинации от гриппа количестве летальных исходов и осложнений гриппа ежегодно снижается, однако есть противники прививок, чьи аргументы основаны на негативной реакции организма, особенно детского, на саму вакцинацию.
Действительно, при использовании «живых» вакцин риск возникновения побочных эффектов от прививки несколько выше: в течение 2-3 дней может повышаться температура, ощущаться недомогание. Однако эта реакция организма – лишь слабое подобие той, которая могла бы возникнуть при проникновении активного полноценного, а не ослабленного вируса.
Таких вакцин с живым вирусом становится все меньше: эффективность инактивированных составов для прививок стала значительно выше, а осложнения и побочные эффекты для инактивированных вакцин без вируса практически не встречаются.
Несмотря на усилия фармакологических компаний по прогнозированию наиболее активного и опасного в ближайшем сезоне штамма, иногда прогнозы не сбываются: штаммы мутируют и в процессе эпидемий, в некоторые годы популяцию поражают сразу две-три разновидности вируса гриппа. Но даже при несовпадении антител, выработанных в организме под воздействием вакцины, и необходимых для защиты от инфекционного агента, профилактическая вакцинация помогает справляться с заболеванием. Грипп протекает намного легче, так как иммунная система уже активизирована против родственных штаммов.
Всемирная Организация Здравоохранения указывает вакцинацию в качестве единственного эффективного способа защитить себя и детей от заболевания гриппом. Массовая вакцинация помогает не заболеть, и становится препятствием на пути эпидемии в населенных пунктах. В особенности вакцинировать необходимо те группы населения, у которых вирус гриппа способен вызвать серьезные осложнения вплоть до летального исхода. Вне зависимости от возраста медики настойчиво рекомендуюn ставить прививки взрослым и детям из следующих групп риска:
- имеющим заболевания, пороки развития, дисфункции центральной нервной системы;
- при наличии болезней и патологий сердечно-сосудистой системы;
- с заболеваниями крови и кроветворящих органов;
- с болезнями почек;
- в состоянии иммунодефицитов, в том числе вызванных приемом лекарственных препаратов;
- с болезнями эндокринной системы (при сахарном диабете любого типа);
- работающим в тесном контакте с детьми взрослым и детям, посещающим детские дошкольные, общеобразовательные учреждения, кружки, группы развития, дополнительного образования и т. п.
По мнению доктора Е. Комаровского, положительными аргументами для вакцинации считаются следующие:
- вакцина «заставляет» иммунную систему вырабатывать антитела, защищающие организм от наиболее распространенного штамма вируса гриппа;
- эффективность прививки, при условии правильной вакцинации (в здоровом состоянии, заблаговременно – за 2-4 недели до начала эпидемической активности, при правильном подборе вакцины) составляет 85%, то есть из 100 детей 85 не заболеют совсем, а оставшиеся перенесут заболевание намного легче;
- вакцинация помогает защитить организм не только от самого вируса: при возникновении заболевания выраженность симптомов ниже, а шансы на тяжелые осложнения снижаются на 70%;
- вакцинация от гриппа не входит в число обязательных прививок, но, тем не менее, в большинстве случаев детям она предлагается бесплатно;
- прививку можно делать не ежегодно, а тогда, когда есть высокая вероятность эпидемий гриппа, что снижает нагрузку на организм.