Лапароскопическая холецистэктомия желчного пузыря
Содержание:
Негативные последствия
Современные методы выполнения лапароскопии позволяют врачам проводить операции, по завершению которых пациенты восстанавливаются быстрее, чем после лапаротомии. Но даже минимальное хирургическое вмешательство не происходит без последствий. Ведь удаляют не отдельно камни из желчного накопителя, но и собственно орган.
Вероятные трудности на ранней стадии
По завершении операции врач может диагностировать осложнения:
- Кровотечение. Состояние происходит из-за нарушения целостности стенок кровеносных сосудов.
- Проникновение желчи в область брюшной полости. У пациента возникает болезненность внутренних органов в подрёберном пространстве, рост температуры.
- Инфицирование места прокола. Случайно занесённые бактериальные инфекции вызывают сильные боли, приводят к покраснению, отёчности области раны.
- Повреждение стенок кишечника. Диагностируется усиленный болевой синдром, высокая температура тела, при запущенной стадии возможен перитонит.
- Некачественно выполненное дренирование приводит к дополнительным осложнениям.
Вышеозначенные осложнения возникают крайне редко, устраняются в рабочем порядке.
Ухудшение состояния в поздний период
В постоперационный период у 10-30% пациентов образовывается постхолецистэктомический синдром. Так специалисты называют комплекс симптомов, наблюдаемых после холецистэктомии. Заболевание характеризуется признаками:
- Нарушение стула;
- Тошнота;
- Повышенная (37-38С) температура;
- Чрезмерное газообразование;
- Желтушность кожных покровов;
- Болевые спазмы правого бока с прострелом в ключицу либо плечо;
- Слабость.
Постхолецистэктомический синдром – нарушение нормального функционирования желчевыводящих протоков, подлежит соответствующей этиологической терапии. Своевременное медицинское вмешательство избавит от серьёзных последствий. Прооперированному нужно помнить: при проявлении болезненных симптомов немедленно обращаются к доктору. Мнение врача – закон.
После удаления накопителя желчи жизнь продолжается, но в функционировании организма происходят изменения. Человек должен понять: ограничения в принимаемой пище неизбежны, определённым образом оздоравливают организм. Итак, вмешательство произошло, рассмотрим последствия.
Восстановление после полостной холецистэктомии
Рекомендации после удаления желчного пузыря таким способом на этом этапе таковы:
- исключение всякого рода физических нагрузок;
- соблюдение постельного режима с целью обеспечения оптимального рубцевания операционной раны и предотвращения появления послеоперационных грыж;
- в первые два дня нельзя ни есть, ни пить, чтобы максимально снизить нагрузку на печень и прооперированную часть организма;
- спустя двое суток после лапаротомии этого органа можно и нужно постепенно начинать вставать, подниматься и ходить, поскольку без движения перистальтика кишечника нарушается, что приводит к появлению запоров, которые часто устраняются лишь путем приема слабительных средств, а на этом этапе восстановления это крайне нежелательно;
- в это же время можно давать пациенту еду (протертые овощные пюре и каши, а также супы на основе овощных бульонов) и питье (теплую воду и настой шиповника);
- постоперационный шов необходимо регулярно перевязывать с целью предотвращения появления инфекции.
Многие пациенты интересуются – когда можно вставать после удаления желчного пузыря? Это зависит от способа хирургического вмешательства и сложности проведенной операции
После лапароскопии желчного пузыря, если резекция прошла успешно и без осложнений, вставать можно уже на второй день, соблюдая при этом максимальную осторожность. Лучше всего, если в этот момент рядом с Вами будет кто-нибудь из близких или из медперсонала, поскольку, когда пациент просыпается после общего наркоза – возможны головокружения, слабость и временная потеря ориентации
В иных случаях разрешение на то, чтобы подниматься с постели, дает лечащий врач. Он же ограничивает возможные физические действия, которые пациент может совершать после этой операции.
Также многих интересует вопрос – когда можно мыться после лапароскопии желчного пузыря? При хорошем самочувствии это можно делать уже на третий день после вмешательства, однако первые две-три недели (пока не заживут послеоперационные проколы) купаться разрешено только под душем, предохраняя места проколов от попадания воды. Если заживление проходит нормально – по истечении этого срока можно принять ванну, но лучше предварительно получить разрешение у лечащего врача.
https://youtube.com/watch?v=xM9CCaQ9Jqw
Рекомендации по питанию давно прописаны и называются «Лечебный стол №5». Основной принцип такой диеты – дробное питание, подразумевающее частый (пять – семь раз в день) прием небольших (200-300 грамм) порций пищи через равные временные интервалы. Такое питание позволяет снизить нагрузку на печень, обеспечить оптимальный желчеотток и полноценное быстрое переваривание еды. Пища должна быть теплой (холодные и горячие блюда раздражают пищеварительную систему). Готовить блюда при этой диете разрешается только на пару, отвариванием или запеканием.
В отсутствие желчного пузыря жареные, острые и жирные блюда должны быть исключены из рациона, также, как и специи, пряности, соусы, грибы, бобовые, консервированные и маринованные продукты, копчености, сладости, сдоба, алкоголь и газированные напитки. Разрешено употребление нежирного диетического мяса (телятины, крольчатины, мяса курицы и индейки), кисломолочных продуктов, творога и блюд на его основе, супов на овощном бульоне, сырых и отварных овощей, сладких фруктов и ягод можно – виде компотов и свежевыжатых соков) и других полезных продуктов.
Подробнее узнать о том, что можно, а что нельзя есть после холецистэктомии, можно у врача диетолога или в Интернете, набрав поисковый запрос «Диета №5). В любом случае, всякое изменение рациона возможно только с разрешения лечащего врача, поскольку когда пациенты «разрешали» какие-либо блюда сами себе – ничем хорошим это, как правило, не заканчивалось.
Эти лекарственные средства восстанавливают гепатоциты (печеночные клетки) и улучшают функционирование печени в условиях возросшей нагрузки. Спектр таких лекарств достаточно широк, и выбор конкретного медикамента зависит от лечащего врача и финансовых возможностей пациента. В случае отсутствующего желчного пузыря лечение такими препаратами должно быть регулярным, строго по прописанной схеме и в рекомендуемых дозировках.
Также во время реабилитации после удаления желчного пузыря после выписки из стационара необходимо контролировать уровень физических нагрузок. Первые полгода запрещено поднимать тяжести, заниматься спортом и нагружать мышцы брюшного пресса, поскольку последствия таких напгрузок могут быть весьма серьезными.
Как проходит операция
Лапароскопия желчного пузыря проходит с применением трех основных инструментов: лапароскопа, инсуффлятора и троакара. Дополнительно при каждом оперативном вмешательстве используется ирригатор и набор эндоскопического инструментария.
- Лапароскоп является оптической трубкой с системой линз, световым источником и видеокамерой. Длина и толщина лапароскопа может изменяться в зависимости от органа, к которому нужно получить доступ. Камера лапароскопа подключена к монитору, на котором хирург может видеть все, что происходит внутри тела пациента, не разрезая для этого брюшную полость.
- Основная цель инсуффлятора – подача углекислого газа, чтобы внутри брюшной полости создалось воздушное пространство и могло проводиться вмешательство. Такое средство позволяет раздвинуть внутренние органы и улучшить обзор желчного пузыря в период вмешательства.
- Троакаром называют специальное медицинское оборудование, которое делает отверстия в брюшной стенке. Троакар состоит из трубки со стилетом. После прокалывания брюшной полости стилет извлекается, а трубка остается в месте доступа.
- Ирригатор и аспиратор служат для промывания операционного поля и отсасывания жидкости (например, крови) в период операции.
- Набор эндоскопических инструментов включает в себя различные скобы, ножницы и зажимы, необходимые в процессе выполнения лапаротомии.
Послеоперационный период
Одним из преимуществ малоинвазивного метода по сравнению с традиционным оперативным вмешательством является короткий срок реабилитации. В течение первых часов после выхода из наркоза пациенту показан полный покой. Не разрешается есть и пить. Если сильно мучает жажда, можно смачивать губы и полоскать рот. Через 6-8 часов разрешается употреблять питьевую воду небольшими порциями и выполнять простые действия в целях самообслуживания. В течение первых суток назначают медикаментозное обезболивание.
После анестезии человек может чувствовать слабость, головокружение, тошноту, поэтому вставать и ходить разрешается на следующий день. По сравнению с полостной операцией болевой синдром выражен слабо и проходит в течение двух дней.
Принимать пищу можно на следующий день после холецистэктомии. Разрешаются протертые вегетарианские супы и каши. В течение первых двух недель показана лечебная диета №5а, затем переход на стол №5.
Уже на третий день после операции пациент возвращается к нормальной жизни. Однако следует избегать изнуряющих физических нагрузок и поднятия тяжестей. Не рекомендованы упражнения, где требуется напряжение мышц пресса. Лучший вариант – это прогулка на свежем воздухе. В течение месяца после лапароскопии рекомендован половой покой
Важно отказаться от курения и приема алкоголя
В период заживления мест прокола необходимо ежедневно обрабатывать ранки. Одежда должна быть комфортной, не давящей на травмированные места.
Постхолецистэктомический синдром
У 50% пациентов, переживших лапароскопию, повторно проявляются симптомы заболеваний билиарной системы. Это состояние называют постхолецистэктомическим синдромом. Симптомы этого состояния:
- боли с правой стороны живота;
- расстройства кишечника: диарея и запоры, вздутие, метеоризм;
- непереносимость жирной, молочной пищи;
- тошнота, плохое самочувствие.
К причинам относят адаптацию пищеварительной системы, проявление сопутствующих патологий, неправильно поставленный диагноз, послеоперационные осложнения. Симптомы могут проявиться из-за новых конкрементов, образовавшихся в протоках.
Виды и особенности операций по удалению желчного пузыря
Есть 2 типа холецистэктомии – экстренный и плановый. Первый проводят пациентам с острыми состояниями в день госпитализации. Второй назначают в стандартном порядке, дают 10-14 суток на подготовку к удалению желчного пузыря.
Операция классифицируется по методу проведения. Существуют следующие виды холецистэктомии: лапаротомия, мини-доступом, лапароскопическое вмешательство – классическое и однопортовое. Сколько длится операция по удалению, зависит от техники выполнения, анатомических особенностей, осложнений. Время проведения варьируется от 40 минут до 6 часов.
Открытая полостная операция – лапаротомия
Классическую холецистэктомию делают через разрез – посередине живота или под реберной дугой. Ее назначают, когда невозможно выполнить вмешательство другим способом: при подозрении на онкологию, спайках, ожирении от III степени, риске повреждений стенок желчного, находящихся рядом органов и сосудов.
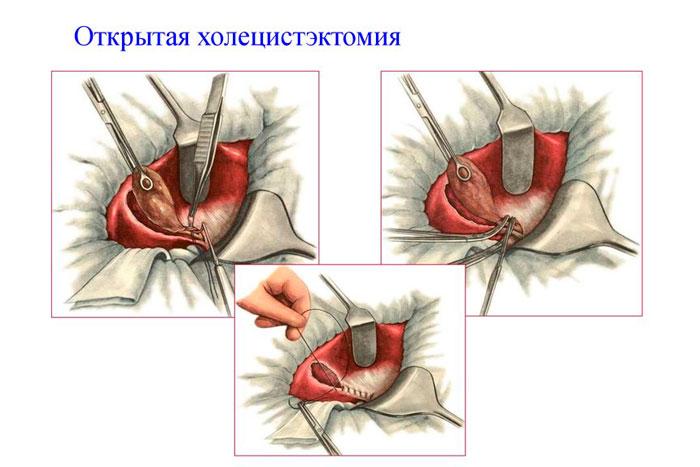
Такое вмешательство называется лапаротомия. Полостная операция на желчном ранее использовалась повсеместно. Сегодня ее вытеснили современные методы, а к полостному способу прибегают, если нельзя применить другие.
Преимущество лапаротомии – беспроблемный доступ. Врач может осмотреть и исследовать органы.
Сколько времени длится полостная операция по удалению желчного пузыря, зависит от телосложения пациента, есть ли воспаление или камни, осложнений.
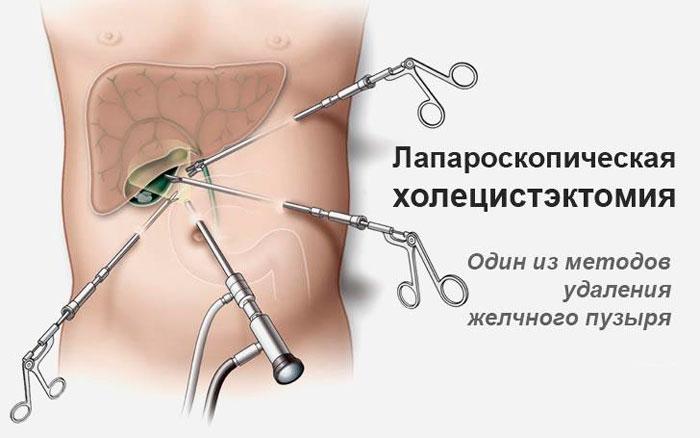
Лапароскопическая холецистэктомия
Операция по удалению желчного с помощью лапароскопа – самая распространенная. Ее используют в 90% случаях.
Лапароскопическая холецистэктомия проводится с помощью эндоскопа. Он состоит из:
- лапароскопа – оптической трубки с линзами, видеокамерами и подсветкой;
- инсуффлятора – подает стерильный газ в брюшную полость;
- троакара – трубки со стилетами, предназначенных для прокалывания тканей;
- аспиратора – для промывания полости и откачивания жидкости;
- эндоскопических инструментов – ножниц, степлеров, зажимов и пр.
Лапароскопическую операцию по удалению желчного пузыря выполняют через проколы размером 1-1,5 см на животе. Делают 4-5 разрезов, в которые вводят инструментарий. Прямого визуального доступа у врача нет, он ориентируется по изображению на мониторе.
При лапароскопии желчный пузырь удаляют через прокол в области пупка, в конце накладывают швы. По времени операция длится до 2 часов, обычно 40-60 минут.
Лапароскопическое удаление желчного пузыря имеет плюсы и минусы. К преимуществам относят:
- малоинвазивность и, как следствие, быструю реабилитацию и восстановление работоспособности;
- кровопотерю до 30-40 мл;
- уменьшенные боли после вмешательства;
- редкие случаи послеоперационных осложнений.
Недостатками считают ограниченный доступ и невозможность провести вмешательство при спайках, ожирении, воспалении, свищах. Если возникли осложнения при лапароскопии, желчный будут удалять классическим способом – полостным.
Однопортовая лапароскопия – SILS
Усовершенствованный метод эндоскопического вмешательства – хирургия одного прокола. Аббревиатура данного способа удаления желчного пузыря – SILS, от английского singl incision laparoscopic surgery. Это разновидность операции лапароскопии, при которой делается всего один 2-сантиметровый прокол в области пупка.
В разрез вставляют гибкий порт SILS с 3 отверстиями. В них вводят все оборудование. Главное требование – гибкость инструментов. Жесткие будут пересекаться друг с другом, и лапароскопия желчного осложнится.
Преимущества методики – в меньшей инвазивности. Она позволяет:
- делать холецистэктомию пациентам вне зависимости от возраста и анатомических особенностей;
- выполнять одновременно несколько вмешательств из одного разреза;
- сократить болевые ощущения и сроки восстановления. Прокол заживает за 2-4 дня, шрамов не остается, больных выписывают спустя сутки.
Минус однопортовой лапароскопии – продолжительность. Время операции по удалению желчного пузыря – 1,5-2 часа.

Холецистэктомия мини-доступом
Этот метод – разновидность классической лапаротомии. Отличие заключается в меньшем разрезе. Если при полостном вмешательстве его длина 20 см, то при мини-доступе – 3-7 см. У хирурга такой же доступ, как и при открытом способе, однако меньше травмируются ткани, а реабилитация легче.
Продолжительность операции по удалению желчного пузыря минидоступом занимает 2 – 3 часа.
Осложнения после операции
Успех процедуры во многом зависит от технического оснащения операционной и мастерства хирурга. Процент смертности во время проведения холецистэктомии составляет 0,2%, тогда как показатель традиционного полостного вмешательства – около 0,5% для людей старше 60 лет. Риск возрастает в экстренных случаях.
Во время операции могут произойти следующие осложнения:
- механическое и термическое повреждение печени, ее протоков, артерий и двенадцатиперстной кишки;
- истечение желчи или выпадение конкрементов в брюшную полость;
- оставление длинной культи пузырного протока;
- кровотечения.
В послеоперационный период возможны инфекционно-воспалительные осложнения, обнаружение незамеченных конкрементов, появление грыжи. Большое значение имеет процесс заживления остатка протока. Хирург не отсекает его полностью у основания, так как это приведет к сужению печеночных путей. Если культя осталась слишком длинной, в ней могут образоваться камни.
В 10-20% случаев у пациентов после холецистэктомии образуется послеоперационная грыжа в месте прокола. Причиной служат дефекты при ушивании, некачественные материалы, попадание инфекции и врожденные особенности строения брюшины. Грыжа может стать последствием чрезмерной физической нагрузки в ранний послеоперационный период.

Что это такое
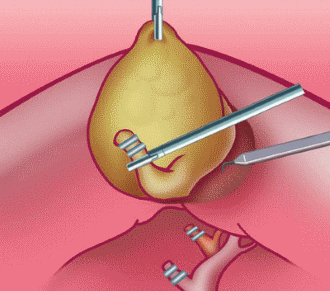
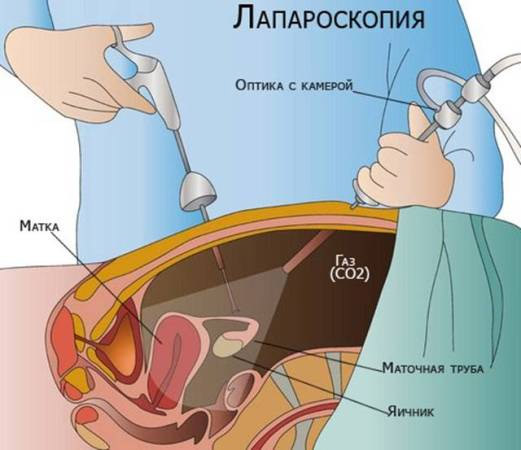
Лапароскопией называется оперативное вмешательство, цель которого заключается в удалении желчного пузыря или камней в нем. Для этого используется специальный аппарат — лапароскоп.
Лапароскопическая операция на органах брюшной полости выполняется с помощью специальных инструментов. Это сам лапароскоп и троакары манипуляторы. Устройство представляет собой видеокамеру с фонариком.
Она вводится в брюшную полость благодаря проколу на передней брюшной стенке. Изображение внутренних органов с видеокамеры поступает на экран, что позволяет врачу проводить операцию с помощью прокола длиной в 2 см. На месте прокола остается после операции небольшой, практически незаметный рубец.
Кроме лапароскопа в брюшную полость вводятся 2 полые трубки. Они называются троакары — манипуляторы.
Их назначение заключается в управлении хирургическими инструментами. Все медицинские инструменты доставляют в брюшную полость к органу через полые отверстия внутри трубок.
Благодаря приспособлениям на троакарах врач совершает инструментами все необходимые действия. Он может накладывать зажимы, разрезать спайки, прижигать кровеносные сосуды.
Лапароскопия проводится под общим эндотрахеальным наркозом. Это требует обязательного подключения аппарата искусственной вентиляции легких. При невозможности применения эндотрахеального наркоза людям с бронхиальной астмой назначается внутривенный наркоз и искусственная вентиляция легких.
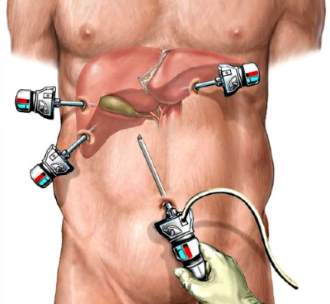
Лапароскопия имеет ряд преимуществ по сравнению с полостной операцией:
- незначительное повреждение тканей. Этот связано с использованием проколом, а не разрезов кожи;
- практически отсутствие боли после операции. В любом случае они прекращаются полностью в течение суток;
- пребывание в стационаре сокращается максимум до 4-х дней;
- быстрое восстановление трудоспособности;
- уменьшение риска послеоперационной грыжи;
- невидимые рубцы.
Показания к проведению
- хронический калькулезный холецистит;
- холестероз желчного пузыря;
- полипоз желчного пузыря;
- холецистит в острой форме.
Противопоказания
Любые лапароскопические вмешательства в желчный пузырь запрещаются при ряде заболеваний. К ним относится:
- инсульт, так как в этом состоянии запрещено применять общий наркоз;
- перитонит;
- инфаркт миокарда, что приведет к остановке сердца во время операции;
- ожирение 3или 4 степени из-за опасности развития осложнений;
- нарушение свертываемости крови, что не позволит остановить кровотечение из сосудов во время операции;
- поздние сроки беременности;
- рак желчного пузыря — абсолютное противопоказание для удаления желчного пузыря;
- уплотнение в области шейки желчного пузыря. Это является препятствием для всех хирургических манипуляций.
Факторы риска
В таких случаях проведение операции может закончиться осложнениями:
- воспаление поджелудочной железы;
- желтуха;
- синдром Мириззи;
- острый холецистит;
- цирроз печени;
- острый панкреатит;
- язвенная болезнь желудка;
- операции на животе в недавнем времени.
Реабилитация
Пациенты относительно быстро восстанавливаются после лапароскопии желчного пузыря. Как правило, в течение 2 часов они приходят в себя в палате интенсивной терапии. После улучшения самочувствия их переводят обратно в хирургическое отделение.
В первые 4-6 часов после ЛХЭ нельзя подниматься, пить. После этого разрешают только простую негазированную воду. Правила приема: по 1-2 глотка через 10-20 минут. В таком режиме пациент находится до утра следующего дня. В сумме выпить можно не больше 500 мл. Спустя 6 часов можно вставать, но медленно (риск потерять сознание из-за резкого снижения АД).
На следующий день можно передвигаться по палате, отделению. Разрешают жидкую пищу. А именно: каши на воде, нежирные супы. В первую неделю рекомендовано употребление картофельного пюре, отварного нежирного мяса, запеченных овощей и фруктов.
Молодых здоровых людей могут отпустить на следующий день после лапароскопии желчного пузыря. В остальных неосложненных случаях госпитализация продолжается еще 2-е суток. В день выписки выдают листок временной нетрудоспособности. Стандартный срок – 3 дня. После окончания этого периода следует посетить хирурга в местной поликлинике.

Восстановление после операции
Послеоперационный период часто проходит без осложнений, но у половины пациентов развиваются расстройства пищеварительной системы. Вся их совокупность, включая и хологенную диарею, объединена в понятие постхолецистэктомический синдром (ПХЭС.) Выделяемые варианты ПХЭС:
- Диспепсический (чувство горечи во рту, особенно на голодный желудок, тошнота, понос или запор).
- Болевой (постоянные боли в правом подреберье различной интенсивности).
- Желтушный (периодическая желтушность кожных покровов и склер, сочетающаяся с болью в правом подреберье или без неё).
- Бессимптомный клинически (пациент жалоб не предъявляет, но по данным УЗИ и биохимическим анализам крови определяются патологические изменения).
Постхолецистэктомический синдром
Результаты исследования Центрального научно-исследовательского института гастроэнтерологии (Москва) показали, что наиболее часто встречается именно первый вариант.
В норме желчь образуется непрерывно и накапливается. Выделение порциями в зависимости от объёма пищи зависит от желчного пузыря. Организм человека производит приблизительно 1-1,8 литров желчи, которая, концентрируясь, поступает в кишечник после еды для расщепления и всасывания жиров и активизации ферментов поджелудочной железы. С желчью связано расщепление белков и углеводов, всасывание жирорастворимых витаминов, неорганических солей. Под действием желчи инактивируется кислота и ферменты желудочного сока.
После хирургического удаления органа исчезают механизмы, регулирующие выброс печёночной желчи в просвет двенадцатиперстной кишки. Независимо от того, есть пища в кишечнике или нет, поступление происходит постоянно. Желчные кислоты действуют как слабительное, усиливают секрецию жидкости, стимулируют перистальтику. Тонкая кишка сокращается чаще, прохождение пищи по кишечной трубке ускоряется. Изменяется консистенция каловых масс и цвет. Стул однородный зелёно-жёлтый или с зеленью и примесями непереваренных частиц пищи из-за желчного содержимого.
Помочь организму переваривать пищу в новых условиях можно несколькими способами:
- Уменьшить количество еды.
- Принимать пищу чаще в течение дня.
- Изменить рацион (сократить количество жиров и продуктов, влияющих на перистальтику).
Выраженность диареи обуславливает концентрация желчи, поступающей из печени, особенность вегетативной нервной системы и кишечника.
Лечение хологенной диареи
Послеоперационный режим
После лапароскопической операции на первые-вторые сутки разрешается делать прогулки по 30-40 минут ежедневно, дыхательная гимнастика и лечебная физкультура. Поднимать тяжести более 5 кг в первые 7-10 дней противопоказано. Через 4-6 месяцев расширяется диапазон физических нагрузок, добавляется бег и проработка мышц живота. Сроки восстановления определяются наличием или отсутствием осложнений, исходным уровнем физической подготовки, сопутствующей патологией.
Особенности питания при удалённом желчном пузыре
Чтобы желчь не накапливалась в протоках, еда должна поступать часто и небольшими порциями. Оптимальное количество приёмов пищи 5-7 в сутки. Объем основной порции – 200-250 мл. Обязательно 2-4 перекуса. Жиры ограничивают до 60-70г в сутки.
При хологенной диарее в раннем послеоперационном периоде американские терапевты рекомендуют диету «BRATTY». Она включает бананы, рис, яблоки (предпочтительно запечённые), чай некрепкий, сухой вчерашний хлеб и галетное печенье, йогурт натуральный
Важно пить достаточно жидкости, чтобы не допустить противоположной проблемы – запора
Соблюдение ряда рекомендаций поможет улучшить качество жизни после операции:
- Уменьшить количество жирной и жареной еды. Пищу готовить на пару, тушить или отваривать. Совсем исключать жиры из рациона не нужно. За один приём пищи переваривается 3 грамма жиров. Большее количество вызывает нарушение моторики и вздутие.
- Увеличить количество клетчатки в течение 2-4 недель. В рацион включить крупяные каши, продукты из цельнозерновой муки, добавлять сливочное и растительное масло. Резкое увеличение клетчатки приводит к газообразованию.
- Из белковых продуктов рекомендуется рыба нежирных сортов (хек, минтай) и нежирное мясо (курица, перепёлка, кролик, говядина) 1-2 раза в неделю. На перекус и ужин предлагаются молочные продукты со сниженным содержанием жира (творог, кефир, йогурт).
- В рационе должны присутствовать овощи, свежие тушёные и запечённые. Квашеные и соления не рекомендуются, чтобы предотвратить вздутие.
- Кофе ухудшает проявления диареи, поэтому от него лучше отказаться. Сладости заменить на не кислые фрукты и мёд.
Медикаментозная коррекция поноса
Лечить диарейный синдром нужно в зависимости от выраженности и сопутствующих жалоб. Для предотвращения электролитных нарушений в остром периоде назначают регидратационные растворы (Регидрон, Ионика, Био Гая ОРС). Нормализовать микрофлору кишечника помогают пробиотики (Энтерожермина, Энтерол, Линекс). Для лечения болезненных спазмов назначают спазмолитики (Мебеверина гидрохлорид) и желчегонные препараты. Нормализуют функцию печени растительные препараты, содержащие силимарин (Гепабене, Эссенциале, Карсил, Дарсил).
При выявлении признаков воспаления требуются антибиотики (Эритромицин, Кларитромицин, Ципрофлоксацин). Для ослабления моторики применятся лоперамид (Имодиум, Лопедиум). Ферментная недостаточность может вызывать диарею, метеоризм и тяжесть в желудке. Восполнить дефицит ферментов и облегчить переваривание пищи помогают Креон (Пангрол, Панзинорм, Эрмиталь). При диарее всасывание полезных веществ ограничено, поэтому назначаются витаминно-минеральные комплексы, содержащие омега 3-жирные кислоты, магний, витамины группы В, С.
Без пожизненного соблюдения диеты и режима лекарственная терапия малоэффективна.
Раздражение от диареи
Хологенная диарея вызывает повреждение кожи заднего прохода желчью и кислотами с раздражающим действием. Несколько правил помогут облегчить болезненное состояние.
- После опорожнения кишечника не тереть, а промачивать. Использовать вместо туалетной бумаги детские влажные салфетки.
- Нанести тонким слоем детский защитный крем от пелёночного дерматита на область заднего прохода. Барьер оградит раздражённую кожу от действия желчных кислот.
- Избегать жгучих специй и пряностей. Стимуляция выделения желчи приведёт к большему раздражению.
- Вести пищевой дневник. Так можно отметить блюда, провоцирующие неприятный симптом.