Лейшмании
Содержание:
- Симптоматика
- История открытия
- Другие заболевания из группы Инфекционные и паразитарные болезни:
- Характеристика возбудителя
- К каким докторам следует обращаться если у Вас Кожно-слизистый лейшманиоз (эспундия):
- Патогенез (что происходит?) во время Кожно-слизистого лейшманиоза (эспундии):
- Что такое лейшмания
- Классификация
- К каким докторам обращаться, если у Вас лейшманиоз
- Диагностика и лечение
- Профилактика и контроль
- Online-консультации врачей
- Как лечить лейшманиоз?
Симптоматика
Висцеральный лейшманиоз отличается длительной инкубацией — от 20 дней до месяца или даже года. Этот период характеризуется появлением в месте внедрения инфекционного агента папулы, покрытой чешуйкой.
Острая форма патологии протекает бурно и быстро прогрессирует. Ее начальными признаками являются:
-
Вялость, бессилие, снижение работоспособности,
- Отказ от еды,
- Адинамия,
- Бледность кожи,
- Спленомегалия,
- Субфебрильная температура.
В разгар болезни появляется волнообразная лихорадка, сохраняющаяся в течение нескольких дней. Подъемы температуры до высоких цифр сменяются ее падениями до субфебрилитета. У больных отмечается региональный лимфаденит и гепатоспленомегалия. Увеличенные органы резко болезненны. При лейшманиозе снижается иммунная защита, присоединяется бактериальная инфекция, развиваются гнойно-воспалительные процессы в легких, почках, мозговых оболочках.
По мере развития паразитоза общее состояние больных ухудшается, появляются признаки кахексии, анемии и геморрагического синдрома. При отсутствии своевременной терапии:
- На слизистой оболочке рта и носоглотки появляются очаги некроза,
- Границы сердца смещаются вправо, возникает тахикардия, сердечные тоны приглушаются, формируется сердечная недостаточность.
- Снижается артериальное давление,
- Появляется отечный синдром – отеки нижних конечностей обусловлены нарастающим лимфостазом,
- Развивается анемия, агранулоцитоз, лейкопения, эозинофилия, тромбоцитопения,
- Возникает геморрагический диатез с кровотечениями и кровоизлияниями,
- Снижается потенция у мужчин, нарушается репродуктивная функция у женщин.
Терминальный период сопровождается мышечной гипотонией, истончением «фарфоровой» кожи, резким похуданием и истощением.
Для хронического лейшманиоза характерно латентное течение. На коже больных появляются специфические образования — лейшманоиды, имеющие вид мелких папиллом, узлов, пятен или гипопигментированных участков. Данные элементы содержат возбудителя инфекции. Они могут сохраняться на кожном покрове годами.
Кожный лейшманиоз начинается с появления на коже папулы розового цвета, размер которой редко превышает 2-3 см. Она трансформируется в не болезненный фурункул с некротическим очагом в центре. На месте гнойника формируется язва с неровными, высокими краями, воспаленным валиком вокруг, массивным геморрагическим содержимым с гнойными включениями.
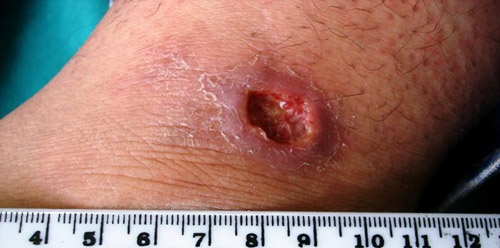
проявления кожного лейшманиоза
Кроме первичной лейшманиомы на коже появляются мелкие и многочисленные бугорки, которые со временем изъязвляются и объединяются в обширную язвенную поверхность. Спустя 2-3 месяца инфильтрат рассасывается, язва очищается от гноя и некротических масс, разрастается свежая грануляционная ткань. Она заполняет дно язвы, начинается процесс рубцевания, на коже возникает пигментация. Язвенные дефекты медленно закрываются, оставляя после себя грубые шрамы. У больных увеличиваются лимфоузлы, развивается лимфангит.
История открытия
Факсимиле иллюстрации со страницы 935 из статьи Боровского «О сартовской язве». Рисунки поменяны местами: первый на месте второго, и наоборот
Первое точное описание лейшмании в срезах кожных язв было опубликовано российским хирургом П. Ф. Боровским в «Военно-медицинском журнале» в 1898 году в статье «О сартовской язве». Боровский верно описал структуру паразитов и их отношение к тканям хозяина. Наблюдения Боровского подтвердил его коллега по Ташкентскому военному госпиталю Константин Яковлевич Шульгин в журнале «Русский врач» в 1902 г. В 1903 г. американский врач Райт опубликовал независимое описание паразитов в кожной язве у девочки из Армении, которое принципиально не отличалось от описания Боровского, но содержало качественные иллюстрации. Райт предложил для открытого организма название Helcosoma tropicum. По-видимому, Райт не знал о работе Боровского, а также о появившемся в том же году описании паразитов, вызывающих кала-азар, или не связал описание возбудителя кала-азара со своим.
В 1904 г. Марциновский и Богров опубликовали на русском и немецком описание возбудителя восточной язвы, снабжённое микрофотографиями, для которого они предложили название Ovoplasma orientale, причём, по всей видимости, работали они, не зная о работах Райта, хотя были знакомы с публикацией Боровского. В упомянутой статье они преуменьшают заслуги Боровского и неверно приводят его наблюдения. Хотя наблюдения Марциновского и Богрова опубликованы через несколько месяцев после Райта, их исследование было проведено на несколько месяцев раньше.
Другие заболевания из группы Инфекционные и паразитарные болезни:
| Абдоминальный актиномикоз |
| Аденовирусная инфекция |
| Аденовирусный энтерит |
| Акантохейлонематоз (дипеталонематоз) |
| Актиномикоз |
| Амебиаз |
| Амебный абсцесс легкого |
| Амебный абсцесс печени |
| Анизакидоз |
| Анкилостомидоз |
| Анкилостомоз |
| Аргентинская геморрагическая лихорадка |
| Аскаридоз |
| Аспергиллез |
| Африканский трипаносомоз (сонная болезнь) |
| Бабезиоз |
| Балантидиаз |
| Бартонеллез |
| Беджель |
| Бешенство |
| Бластомикоз Гилкриста |
| Бластомикоз южно-американский |
| Болезнь (лихорадка) Росс-Ривер |
| Болезнь Брилла-Цинссера |
| Болезнь кошачьих царапин |
| Болезнь Кройцфельдта-Якоба |
| Болезнь Лайма |
| Болезнь Шагаса (американский трипаносомоз) |
| Боливианская геморрагическая лихорадка |
| Ботулизм |
| Бразильская пурпурная лихорадка |
| Бругиоз |
| Бруцеллёз |
| Брюшной тиф |
| Ветряная оспа (ветрянка) |
| Вирусные бородавки |
| Вирусный гепатит A |
| Вирусный гепатит В |
| Вирусный гепатит Е |
| Вирусный гепатит С |
| Вирусный конъюнктивит |
| Висцеральный лейшманиоз |
| Внезапная экзантема |
| Возвратный тиф |
| Вухерериоз (слоновая болезнь) |
| Газовая гангрена |
| Геморрагическая лихорадка с почечным синдромом |
| Геморрагическая лихорадка Эбола |
| Геморрагические лихорадки |
| Гемофильная инфекция |
| Герпетическая ангина (герпетический тонзиллит) |
| Герпетическая экзема |
| Герпетический менингит |
| Герпетический фарингит |
| Гименолепидоз |
| Гирудиноз |
| Гистоплазмоз легких |
| Гнатостомоз |
| Головной педикулёз |
| Грипп |
| Дикроцелиоз |
| Дипилидиоз |
| Дифиллоботриоз |
| Дифтерия |
| Дракункулёз |
| Жёлтая лихорадка |
| Зигомикоз (фикомикоз) |
| Иерсиниоз и псевдотуберкулез |
| Изоспороз |
| Инфекционная эритема (пятая болезнь) |
| Инфекционный мононуклеоз |
| Кампилобактериоз |
| Капилляриоз кишечника |
| Капилляриоз легочный |
| Капилляриоз печеночный |
| Кишечный интеркалатный шистосомоз |
| Кишечный шистосомоз Мэнсона |
| Клонорхоз |
| Кожно-слизистый лейшманиоз (эспундия) |
| Кожный лейшманиоз |
| Кожный миаз |
| Коклюш |
| Кокцидиоидомикоз |
| Колорадская клещевая лихорадка |
| Контагиозный моллюск |
| Корь |
| Краснуха |
| Криптококкоз |
| Криптоспоридиоз |
| Крымская геморрагическая лихорадка |
| Ку-лихорадка |
| Кьясанурская лесная болезнь |
| Легионеллёз (Болезнь легионеров) |
| Лепра |
| Лептоспироз |
| Листериоз |
| Лихорадка Денге |
| Лихорадка Западного Нила |
| Лихорадка Ласса |
| Лихорадка Марбург |
| Лихорадка от укуса крыс (Содоку) |
| Лихорадка Рифт-Валли |
| Лихорадка Чикунгунья |
| Лоаоз |
| Лобковый педикулез |
| Лобомикоз |
| Лямблиоз |
| Малярия |
| Мансонеллез |
| Медленные вирусные инфекции |
| Мелиоидоз |
| Менингококковая инфекция |
| Миаз |
| Мицетома |
| Москитная лихорадка (лихорадка паппатачи) |
| Мочеполовой шистосомоз |
| Натуральная оспа |
| Некатороз |
| Нокардиоз |
| Окопная лихорадка |
| Омская геморрагическая лихорадка |
| Онхоцеркоз |
| Описторхоз |
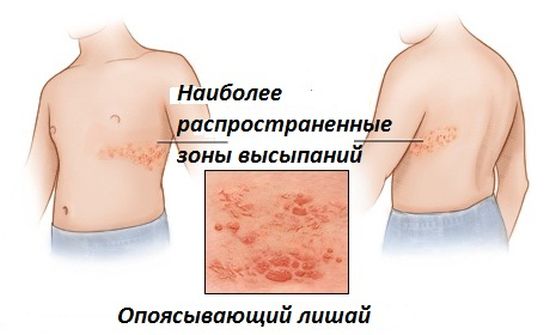
| Опоясывающий лишай (опоясывающий герпес) |
| Оппортунистические микозы |
| ОРВИ |
| Осповидный риккетсиоз |
| Острый герпетический (афтозный) стоматит |
| Острый герпетический гингивостоматит |
| Острый полиомиелит |
| Парагонимоз человека |
| Паракокцидиоидомикоз |
| Паратиф С |
| Паратифы А и В |
| Парвовирусная инфекция |
| Паротитный менингит |
| Паротитный орхит |
| Паротитный панкреатит |
| Паротитный энцефалит (энцефалит при эпидемическом паротите) |
| Пастереллез |
| Педикулёз (вшивость) |
| Педикулёз тела |
| Пенициллоз |
| Пинта |
| Пищевые токсикоинфекции |
| Пневмоцистоз (пневмоцистная пневмония) |
| Простуда |
| Пятнистая лихорадка Скалистых гор |
| Ретровирусная инфекция |
| Рожа |
| Ротавирусный энтерит |
| Сальмонеллез |
| Сап |
| Сибирская язва |
| Синдром токсического шока |
| Синдром Уотерхауза-Фридериксена |
| Скарлатина |
| Спарганоз |
| СПИД (синдром приобретённого иммунного дефицита) |
| Спириллез |
| Споротрихоз |
| Стафилококковое пищевое отравление |
| Столбняк |
| Стрептобациллез |
| Стронгилоидоз |
| Тениоз |
| Токсоплазмоз |
| Трихинеллез |
| Трихостронгилоидоз |
| Трихоцефалёз (трихуроз) |
| Тропическая легочная эозинофилия |
| Туберкулез периферических лимфатических узлов |
| Туляремия |
| Тунгиоз |
| Фасциолез |
| Фасциолопсидоз |
| Филяриатоз (филяриоз) |
| Филяриатоз лимфатический |
| Фрамбезия |
| Холера |
| Хромомикоз |
| Хронический вирусный гепатит |
| Цистицеркоз |
| Цистицеркоз глаз |
| Цистицеркоз головного мозга |
| Цитомегаловирусная инфекция |
| Цитомегаловирусная пневмония |
| Цитомегаловирусный гепатит |
| Цитомегаловирусный мононуклеоз |
| Чесотка |
| Чума |
| Шейно-лицевой актиномикоз |
| Шигеллез |
| Шистосоматидный дерматит |
| Шистосомоз (бильгарциоз) |
| Шистосомоз японский |
| Энтеробиоз |
| Энтеровирусная инфекция |
| Эпидемическая миалгия |
| Эпидемический паротит (свинка) |
| Эпидемический сыпной тиф |
| Эризипелоид |
| Эхинококкоз |
| Эхинококкоз легких |
| Эхинококкоз печени |
| Эшерихиоз |
| Язвенно-некротический стоматит Венсана |
Характеристика возбудителя
Лейшманиоз вызываются семнадцатью из более чем двадцати видов простейших паразитов рода Leishmania. Лейшмании развиваются внутри клеток хозяина (преимущественно в макрофагах и элементах ретикулоэндотелиальной системы). В течение своего жизненного цикла им необходимо сменить двух хозяев. В организме позвоночных животных лейшмании находятся в безжгутиковой форме, развиваясь в жгутиковую форму в теле членистоногого. Лейшмании отличаются резистентностью к антибиотикам, и чувствительны к препаратам пятивалентной сурьмы.
Подавляющее большинство лейшманиозов – зоонозы (резервуаром и источником инфекции являются животные), только два вида – антропонозы. Виды животных, участвующих в распространении лейшманиоза, довольно ограничены, поэтому инфекция является природно-очаговой, распространяется в пределах обитания соответствующей фауны: грызунов песчаниковых видов, псовых (лисы, собаки, шакалы), а также переносчиков – москитов. Преимущественно очаги лейшманиоза располагаются в странах Африки и Южной Америки. Большинство из них – развивающиеся, среди 69 стран, где распространен лейшманиоз, 13 являются беднейшими странами мира.
Человек является источником инфекции в случае поражения кожной формой лейшмании, при этом москиты получают возбудителя с отделяемым кожных язв. Висцеральная лейшмания в подавляющем большинстве случаев является зоонозной, москиты заражаются от больных животных. Заразность москитов отсчитывается с пятого дня попадания лейшманий в желудок насекомого и сохраняется пожизненно. Человек и животные контагиозны в течение всего срока пребывания возбудителя в организме.
Лейшманиоз передается исключительно с помощью трансмиссивного механизма, переносчики – москиты, получают инфекцию, питаясь кровью больных животных, и переносят здоровым особям и людям. Человек обладает высокой восприимчивостью к инфекции, после перенесения кожного лейшманиоза сохраняется продолжительный стойкий иммунитет, висцеральная форма такового не формирует.
К каким докторам следует обращаться если у Вас Кожно-слизистый лейшманиоз (эспундия):
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Кожно-слизистого лейшманиоза (эспундии), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Патогенез (что происходит?) во время Кожно-слизистого лейшманиоза (эспундии):
Заболевание переносится москитами родам Phlebotomus. В Южной Америке переносчиками возбудителей кожного лейшманиоза являются москиты из рода Lutzomyia. Причем в организме москитов паразит находится в жгутиковой форме, а в организме человека — в лейшманиальной (внутриклеточной).
Резервуар инфекции — крупные лесные грызуны. Обычно регистрируют у рабочих, занятых на лесных и дорожных работах, среди населения лесных посёлков.
Лейшманиозы относятся к зоонозным инфекциям и поражают грызунов и псовых на всех населенных континентах, за исключением Австралии. Распространенность лейшманиозов варьирует: на побережье Средиземного моря ими поражены 4 — 10% собак, а в южных районах нашей страны — 80-95% песчанок; у многих из них инвазия протекает субклинически. Распространение болезни происходит тогда, когда самка москита рода Lutzomyia заглатывает амастогиты при кровососании на инфицированных млекопитающих. В желудке насекомого амастиготы превращаются в промастиготы, мигрируют в хоботок и при очередном кровососании попадают в кожу нового хозяина. Выплод москитов происходит в теплом влажном микроклимате — в норах грызунов, термитниках, в скоплениях гниющей растительности. Человек заражается лейшманиозом, попадая в такой природный очаг. Наличие инфекции у домашних собак служит важным резервуаром лейшманиоза в городах. Передача лейшманиозов от человека человеку, за исключением случаев индийского кала-азара, происходит весьма редко. Еще реже передача инфекции может произойти при переливаниях крови, инъекциях и половых контактах. По оценочным данным, в мире насчитывается свыше 12 млн человек, пораженных лейшманиозом.
Промастиготы попадают в кожу в небольшое скопление крови, образовавшееся при кровососании москита. Лейшманий фиксируют комплемент на своей поверхности посредством альтернативного пути и быстро проникают в макрофаг благодаря рецептору комплемента 3-го типа (РКЗ) и рецептору маннозила/флюкозила. Промастиготы превращаются в амастиготы внутри фаголизосом и размножаются бинарным делением. В конечном итоге они разрывают клетку и проникают в соседние макрофаги.
Дальнейшее развитие заболевания определяется уровнем клеточного иммунитета хозяина, равно как и видовой формой возбудителя. При кожно-слизистом лейшманиозе спустя некоторое время после полного или частичного заживления первичного элемента могут появиться метастатические поражения кожных и слизистых покровов. Разрушительный характер метастатических поражений связывают с развитием повышенной чувствительности к антигенам простейшего. Исключением из типичного характера развития кожного лейшманиоза является диффузный кожный лейшманиоз, при котором не отмечается инфильтрации лимфоцитами и плазматическими клетками или снижения числа возбудителей; лейшманиновая реакция остается отрицательной, а поражение кожи становится хроническим, прогрессирующим и распространенным. При этом у больных, по-видимому, имеется избирательная анергия к антигенам лейшманий, которая опосредуется, по крайней мере, частично, прилегающими клетками-супрессорами. Способность лейшманий вызывать прогрессирующее заболевание может быть связана с формированием в организме хозяина Т-лимфоцитов-супрессоров. После выздоровления остается иммунитет к данному штамму возбудителя.
Что такое лейшмания
Российский хирург Петр Боровский в 1989 году впервые описал структуру паразитов, обнаруженных на срезах кожных язв. Лейшмания – это вид паразитов парафилетической группы, которые проникают в организм человека или животнго с помощью переносчиков – москитов, некоторых видов комаров. Инфицирование может привести к развитию лейшманиоза, который трудно поддается лечению.
Существует две морфологические формы паразита – промастигота (веретенообразной формы, с длинным жгутиков) и амастигота (внутриклеточная, овальной формы с коротким жгутиком). Промастигота подвижна, она развивается в насекомом-хозяине, а вот амастигота недвижима и располагается преимущественно в позвоночнике инфицированного .животного либо человека
Промастигота размером в 1,5–2 микрона, имеет в наружной мембране связующие молекулы и рецепторы манозы. Они являются клетками иммунной системы. Благодаря структурному составу, облегчается проникновение в макрофаг, связывание антител с промастиготой. Локализация амостиготы – центр паразитофорной вакуоли макрофага. В структуре амостиготы наблюдается кинетонуклеус (самопроизводящаяся клеточная органелла), ядро, лизосомы и цитоплазма. Наружная оболочка содержит полисахаридный компонент.
Паразиты группы трипаносоматид представлены несколькими группами. К основным относят:
- Leishmania tropica, которая подразделяется на major (страны Старого света) и minor (страны Нового света).
- Leishmania tropica Mexicana (Центральная Америка).
- Leishmania donovani или infantum (Индия, Средиземноморье).
- Leishmania braziliensis (Южная Америка).
Классификация
В классификации лейшманий можно выделить четыре перекрывающихся периода. В начале XX в. основой классификации служили клинико-эпидемиологические и морфологические признаки, и лейшмании подразделялись на возбудителей висцерального лейшманиоза — L. donovani и возбудителей кожного лейшманиоза — L. tropica.
В 1913—1915 году В. Л. Якимов выделил два морфологических варианта возбудителя кожного лейшманиоза в Туркестане — с крупными или мелкими амастиготами — Leishmania tropica var. major и L. tropica var. minor, впоследствии они чаще обозначались как подвиды, без обозначения «var.». В 1940-х годах Кожевников и Латышев связали эти морфологические разновидности с двумя разными формами кожного лейшманиоза — антропонозным (L. tropica) и зоонозным (L. major). Впоследствии эти два подвида было предложено считать отдельными видами — L. tropica и L. major на основании клинико-эпидемиологических особенностей. Морфологическая классификация применяется на практике и в начале XXI века; так, в провинции Балх на севере Афганистана, где встречается инфекция обоими этими видами, вид лейшманий определяют микроскопически на основании размера и количества амастигот в мазках из язв.
Тенденция считать возбудителей кожного лейшманиоза подвидами L. tropica просуществовала довольно долго. Так, в 1953 году Biagi предложил назвать описанного им возбудителя кожного лейшманиоза в Центральной Америке L. tropica var. mexicana.
Серологические методы классификации лейшманий начали применяться с середины 1910-х годов. Они позволяли отличать виды или комплексы видов. Реакция агглютинации и реакция связывания комплемента показали, что L. donovani и L. infantum серологически неразличимы. В 1930-х годах использование антисывороток позволило различить эти два вида. В дальнейшем, с применением моноклональных антител, стало возможно различать отдельные серотипы внутри видов.
Характеризация лейшманий методом электрофореза изоферментов разрабатывалась с 1970-х годов начиная с отдельных ферментов, затем комбинаций ферментов. Для обеспечения достаточной разрешающей способности требуется применять системы из многих ферментов — десяти до пятнадцати. Штаммы организмов с одинаковыми электрофоретическими профилями называются «зимодем».
Наиболее полный банк лейшманий, охарактеризованных изоферментным анализом, хранится в университете Монпелье 1 (фр.). Характеризация проводится на основании электрофореза 15 изоферментов с 1981 года. Начиная с 1989 года применяется метод изоэлектрического фокусирования, который имеет более высокую разрешающую способность, но применим только к шести ферментам.
Изоферментный анализ в последние четверть века является стандартным методом типирования лейшманий на видовом и подвидовом уровнях, потому что он был применён к наибольшему количеству самых разнообразных штаммов по сравнению с другими методами.
Зимодемы в лаборатории Монпелье получают обозначение, состоящее из сокращения MON (Монпелье), за которым следует порядковый номер зимодема. По состоянию на 2008 год, в лаборатории хранится более 3000 образцов лейшманий, разделённых на более чем 260 зимодемов.
Генетические методы, основанные на ПЦР, начали применяться с 1970-х годов. Эти методы имеют некоторые ограничения. В частности, изучение гетерозиготности и рекомбинации недостаточно разработаны для видов, в жизненном цикле которых нет гаплоидной стадии.
Разные методы классификации в основном совпадают в определении комплексов видов и генетических связей между ними.
На основании хода инфекции в моските-переносчике, род Leishmania делится на два подрода: Leishmania (Leishmania) и Leishmania (Viannia). Представители подрода Leishmania прикрепляются к эпителию средней кишки москита, а подрода Viannia — также к эпителию задней кишки. Представители подрода Leishmania распространены в Старом и Новом Свете, а подрода Viannia — только в Новом Свете.
Паразитов рептилий одни авторы выделяют в третий подрод лейшманий — Leishmania (Sauroleishmania), другие рассматривают его как отдельный род трипаносоматид — Sauroleishmania.
К каким докторам обращаться, если у Вас лейшманиоз
- Инфекционист
- Паразитолог
- Семейный доктор
Клинические критерии диагностики висцерального лейшманиоза:
- пребывания в эндемической зоне;
- длительная волнообразная, неправильная лихорадка, не поддающаяся лечению антибактериальными препаратами;
- генерализированный лимфаденит;
- спленогепатомегалия;
- умеренная интоксикация;
- темная окраска кожи, часто — петехиальная сыпь, кровотечения;
- склонность к хроническому течению с рецидивами и обострениями;
- прогрессивная кахексия;
- формирование лейшманоида.
В гемограмме определяют значительное уменьшение количества эритроцитов, содержания гемоглобина, цветового показателя. Характерны пойкилоцитоз, анизоцитоз, анизохромия. Также выявляют значительную лейкопению, нейтропению при относительном лимфоцитозе. Постоянным признаком является анэозинофилия. Лейкопения сопровождается тромбоцитопенией. Свертываемость крови и резистентность эритроцитов снижены. СОЭ резко увеличивается до очень высоких цифр.
Висцеральный лейшманиоз подтверждают в ходе лабораторной диагностики. Лейшмании обнаруживают в крови (мазок, толстая капля). Надежным методом является изучение пунктатов костного мозга, селезенки или печени, где лейшмании легко обнаружить (окраска по Романовскому-Гимзе или Браун-Хоппсу). Проводят также заем пунктата для получения культуры возбудителя. Иногда прибегают к трепанобиопсии подвздошной кости, биопсии лимфатических узлов. Эффективны такие методы: РГФ, ИФА, РСК, РЛА с антигеном из культуры лейшманий, биологическая проба (заражения хомяков).
Надо иметь в виду, что почти у половины больных ВИЧ-инфекцией и висцеральным лейшманиозом результаты серологических тестов бывают отрицательными. На данный момент все чаще для диагностики лейшманиоза применяют ПЦР. Большое значение в установлении диагноза в эндемических очагах имеет простейшая реакция на выявление гипергаммаглобулинемии, имеющейся у больных висцеральным лейшманиозом (появление белой окраски сыворотки, содержащей повышенную концентрацию бета-глобулина).
Кожный тест Монтенегро не имеет особого диагностического значения для определения остроты процесса, ведь он может быть положительным или отрицательным при наличии дермального лейшманоида. Этот тест использует действие ретроспективной диагностики, так как он становится положительным не ранее чем через 6 месяцев после выздоровления.
При кожном и кожно-слизистом лейшманиозе к клиническим критериям относятся:
- факт пребывания на эндемической территории;
- характерные специфические поражения кожи и слизистых оболочек (динамика развития, отсутствие боли, лихорадки, интоксикации, выраженных гематологических расстройств, поражений внутренних органов).
Материал для микроскопического исследования в рамках специфической диагностики следует брать с края участка поражения или инфильтрата. Элементы ткани и серозную жидкость используют для приготовления мазка, окрашивая по Романовскому-Гимзе или Браун-Хоппсу. В некоторых случаях лейшмании можно высеять из крови, пунктата костного мозга при отсутствии поражения внутренних органов. Если лейшмании обнаружить не удается, вспомогательным методом служат серологические реакции — РСК, РИФ, ИФА, РЛА, кожный тест (через 3 месяца от начала болезни).
Диагностика и лечение
Диагностика висцерального лейшманиоза выполняется на основе клинической картины в сочетании с паразитологическими или серологическимм исследованиями (например, экспресс-тестированием). Для диагностики кожного и слизисто-кожного лейшманиоза серологические исследования не представляют большого интереса; в этих случаях диагноз ставится на основе клинической картины и результатов паразитологического исследования.
Выбор лечения при лейшманиозе зависит от ряда факторов, таких как клиническая форма, наличие сопутствующих патологий, вид паразита и географический район. Лейшманиоз поддается лечению и может излечиваться полностью, однако эффективность лекарственных препаратов зависит от состояния иммунной системы пациента, и при ослабленном иммунитете не исключены рецидивы. Всем пациентам с висцеральным лейшманиозом показано безотлагательное назначение полного курса лечения. Детальная информация о лечении разных форм лейшманиоза в зависимости от географического района приведена в серии технических докладов ВОЗ №949, посвященной борьбе с лейшманиозом.
Профилактика и контроль
Профилактика и контроль лейшманиоза требуют комбинированного подхода, поскольку передача инфекции происходит в рамках сложной биологической системы, в которой участвуют человек или животное-резервуар (хозяева), паразит и его переносчик (москит). К основным мерам профилактики лейшманиоза относятся:
- Ранняя диагностика и быстрое начало эффективного лечения способствуют уменьшению распространенности болезни и предотвращают инвалидность и смерть пациентов. Это дает возможность снизить интенсивность передачи инфекции и вести мониторинг распространения и бремени болезни. В настоящее время существуют высокоэффективные и безопасные препараты для лечения лейшманиоза, особенно его висцеральной формы, хотя их применение может быть сопряжено с трудностями. Благодаря усилиям ВОЗ по согласованию цен и программе бесплатного обеспечения препаратами при посредничестве ВОЗ доступ к лекарственным средствам был значительным образом расширен.
- Борьба с переносчиками способствует снижению заболеваемости или прерыванию передачи инфекции путем сокращения численности популяций москитов. Для борьбы с переносчиками применяются распыление инсектицидов, обработанные инсектицидом сетки, меры инженерно-экологического обустройства и средства индивидуальной защиты.
- Эффективный эпиднадзор имеет большое значение, поскольку позволяет вести оперативный мониторинг обстановки и принимать меры во время эпидемий и в ситуациях, когда среди пациентов, находящихся на лечении, отмечаются высокие коэффициенты летальности.
- Контроль численности популяций животных-резервуаров инфекции требует сложного комплекса мероприятий и поэтому должен выполняться с учетом местных условий.
- Социальная мобилизация и укрепление партнерств: мобилизация и санитарное просвещение местного населения и проведение эффективных мероприятий, направленных на изменение поведения, всегда должны осуществляться с учетом местной специфики. Решающее значение имеют работа в партнерстве и сотрудничество с различными заинтересованными сторонами и программами по борьбе с другими трансмиссивными болезнями.
Online-консультации врачей
| Консультация специалиста по лечению за рубежом |
| Консультация инфекциониста |
| Консультация эндокринолога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация невролога |
| Консультация сурдолога (аудиолога) |
| Консультация нефролога |
| Консультация кардиолога |
| Консультация сосудистого хирурга |
| Консультация нейрохирурга |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация педиатра-аллерголога |
| Консультация андролога-уролога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация диетолога-нутрициониста |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Как лечить лейшманиоз?
При лечении больных висцеральным лейшманиозом нужно проводить постоянный контроль за эффективностью тактики. Следует изолировать больных от других пациентов, которые могли бы стать причиной возникновения вторичных дополнительных инфекций у больных лейшманиозом. Необходимо полноценное питание с достаточным количеством белков и витаминов, так как больные нередко кахектичны.
В Украине единственным зарегистрированным антилейшманиозным препаратом является амфотерицин В. В других странах мира его рекомендуют применять при отсутствии эффекта от препаратов стибиума или при наличии тяжелого течения заболевания.
Амфотерицин В назначают из расчета 0,00025-0,001 г/кг массы тела; препарат вводят медленно внутривенно, разводя в 5%-м растворе глюкозы, ежедневно или через день. Курс лечения длится до достижения курсовой дозы 0,02 г / кг.
Во всем мире этиотропное лечение любых форм висцерального лейшманиоза проводят с помощью препаратов пятивалентного стибиума (натрия стибоглюконат или меглумин антимонит); их вводят медленно, в течение 5-10 минут. Возможно разведение суточной дозы 50-100 мл 5%-й глюкозы или декстрозы для капельного введения. Суточная доза в среднем составляет 0,002 г/кг (из расчета по стибиуму). Инъекции осуществляют ежедневно, курс лечения — до 30 дней.
В случае рецидива заболевания курс повторяют через 14 дней. Солюсурмин — натриевая соль комплексного соединения пятивалентного стибиума и глюкуроновой кислоты — также является препаратом первого звена. Его выпускают в ампулах по 10 мл 20% раствора, назначают в суточных дозах 0,1-0,15 г/кг массы тела в зависимости от возраста и состояния больного. Суточную дозу солюсурмина вводят по 2 раза — утром и вечером. Введение препарата начинают с доз, примерно в 3 раза меньших, чем максимальные (оптимальные) терапевтические дозы. Затем дозу ежедневно увеличивают на 0,01 г/кг массы тела, достигая терапевтической дозы на 6-10 день лечения. Взрослым препарат можно вводить внутривенно в виде 20%-го раствора. Возможно разведение суточной дозы в 50-100 мл 5%-й глюкозы или декстрозы. Курс лечения составляет 20 дней, иногда его приходится удлинять до 30 дней; при раннем клиническом выздоровлении курс может быть сокращен до 15 дней.
Если после выписки из стационара состояние больного начинает ухудшаться (рецидив), в частности появляются лейкопения, анемия, то лечение лейшманиоза повторяют через 14 дней.
Для лечения висцерального лейшманиоза как препараты второго звена применяют: пентамидина изотионат, паромомицин, аминозидин, милтефозин.
В качестве лекарств первого звена. ВОЗ считает целесообразным использование милтефозина во всех высокоэндемических странах. Кроме специфических средств необходимы патогенетическая терапия и профилактика присоединения бактериальной инфекции. Следует назначать общеукрепляющую терапию, препараты железа и фосфора (для приема внутрь), витамин В12, полноценное питание, обогащенное животным белком и витаминами.
При выраженной анемии проводят переливание крови или эритроцитной массы; при кровотечении — гемостатическую терапию; при возникновении или угрозе бактериальных осложнений — антибиотикотерапию.
Лейшмании неустойчивы к высокой и низкой температурам, поэтому определенную эффективность при кожном лейшманиозе имеет местное прогревание кожи (до 40-41 °С) в виде горячих ванн в течение многих месяцев. При неосложненных единичных кожных поражениях проводят криотерапию сеансами по 15-20 секунд в течение 1-2 недель. Хирургическое лечение очагов в период разгара не рекомендуется, однако после специфического лечения иногда возникает необходимость в проведении корректирующего хирургического вмешательства (косметические, пластические операции).