Что показывает липидный спектр крови?
Содержание:
- Синтез триглицеридов
- Что такое липидограмма?
- Расшифровка анализа и возможные отклонения
- Липидограмма, что это такое?
- О чем говорят отклонения от нормы?
- Что такое липиды и липидограмма
- На какие осложнения указывает рост показателей?
- Когда назначается липидограмма?
- Основные компоненты липидного спектра
- Биохимия
Синтез триглицеридов
Образование триглицеридов происходит в печени, в жировых тканях. Триглицериды настолько же необходимы для правильного протекания обмена веществ, как альфа холестерин.
Понижение и повышение числа триглицеридов может быть равнозначно вредно для здоровья. При выявлении во время анализа “нормы холестерина” значения trig могут отличаться от нормативных по самых различным причинам.
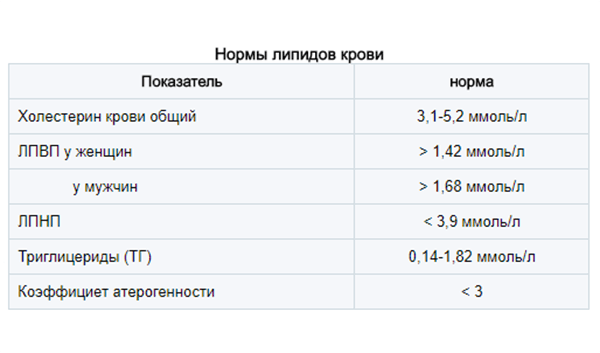
Норма липидов в крови
Таким образом, недостаточно знать сколько холестерина содержится в кровяной субстанции человека. Важна его раскладка. При одинаково высоком уровне холестерина человек, у которого больше ЛПВП, будет более здоровым.
Что означает повышение и понижение показателя trig?
Для выяснения точного количества разных видов холестерина необходимо провести липидный анализ. Если во время анализа крови был установлен высокий уровень триглицеридов, то это может означать следующее:
- Развитие ишемии или инфаркта.
- Нарушение синтеза триглицеридов провоцирует начало процесса ожирения, так как они привязаны к органам пищеварения.
- Высокое значение триглицеридов указывает на сбои в работе печени. Врачи учитывают это при исследованиях на гепатит.
- Рост триглицеридов наблюдается при циррозе, также при этой болезни анализ фиксирует высокий уровень холестерина.
- Триглицериды начинают превышать норму при поражениях костей и мышц, при травматических повреждениях и ожогах.
- Сахарный диабет — это заболевание, когда холестерин всегда повышен. Для диагностики этого заболевания всегда назначают проведение анализа крови. Однако, этот анализ выявляет и повышение содержания триглицеридов.
- При остром и хроническом панкреатите наблюдается высокий trig.

Роль холестерина в организме
Повышение показателя trig не всегда является признаком наличия какого-либо заболевания, иногда это естественно для организма. Например, у беременных и у пациентов, проходящих курс приема гормональных препаратов и противозачаточных средств число триглицеридов всегда более высокое.
На количество триглицеридов оказывает влияние ОЖ человека. После перенесенного инсульта, число всегда снижено. Также анализ, произведенный при недостатках почек, выявить заниженные результаты.
Низкие показатели trig могут означать высокое содержание витамина C.
Триглицериды участвуют в образовании волокон мышц, поэтому их недостаток всегда будет сопровождаться мышечной слабостью.
Что такое липидограмма?
ЛипидограммажировойхолестеринвитаминовРазличают следующие этапы обмена жиров в организме:
- поступление вместе с едой;
- расщепление жиров на более мелкие составляющие;
- переваривание поступивших жиров, главным образом, при помощи желчных кислот;
- всасывание жиров на уровне слизистой оболочки кишечника;
- транспорт с кровью к клеткам печени;
- синтез жирных кислот (липогенез);
- обмен триглицеридов, фосфолипидов;
- расщепление жиров (липолиз).
Что такое липиды?
Липидыв виде липопротеиновэфирахэфиры, липопротеиныбелками и углеводамигормоновпростагландиновнейромедиатор, участвующий в процессах воспаленияК основным функциям липидов относятся:
- Структурная. Жиры (а именно холестерин) являются составной частью клеточных мембран. Наибольшая концентрация холестерина содержится в нервных клетках, то есть в нейронах. Так, холестерин является базовым элементом нервных окончаний (миелиновой оболочки). Дефицит холестерина и других жиров в нервной ткани приводит к различным неврологическим заболеваниям, поскольку нейроны не способны выполнять в полном объеме свои функции без жиров.
- Регуляторная. Жиры и жировые комплексы входят в состав стероидных гормонов и большинства витаминов. Также они принимают активное участие в передаче нервного импульса.
- Транспортная. Жиры в комплексе с белками формируют соединения под названием липопротеины, которые, в свою очередь, выполняют транспорт различных веществ по всему организму.
- Защитная. Практически каждый орган в организме (в большей части почки) окружен жировой тканью. Формируя своеобразную жировую подушку, жиры предохраняют внутренние органы от внешних негативных воздействий.
- Поддерживающая. Жировая ткань формирует поддержку тех органов, которые окружает, а также нервных и сосудистых сплетений.
- Энергетическая. Жиры являются источником энергии в организме. По количеству образуемой энергии жиры превосходят углеводы в два, а белки – в три раза.
- Терморегуляторная. Жиры организма также формируют подкожную жировую клетчатку, которая предотвращает организм от переохлаждения.
- Трофическая. Липиды принимают участие во всасывании и усваивании витаминов и других активных веществ.
- Репродуктивная. Жиры играют одну из основных ролей в репродуктивной функции человека. Так, они принимают участие в синтезе половых гормонов, во всасывании витаминов и минералов, в регуляции гормонального фона.
- Эстетическая. Липиды принимают активное участие в обеспечивании эластичности кожных покровов, защищая, таким образом, кожу от избыточной потери влаги.
вне зависимости от полаанаболизмбольшее содержание жира в организмеминимальное содержание жира в организме
К основным причинам нарушения липидного обмена относятся:
- Алиментарный (пищевой) дефицит. При этом изначально наблюдается недостаток липидов, поступающий с пищей. Алиментарный дефицит липидов может быть как по рациональным соображениям (голодание, пост), так и вследствие недостатка необходимых жиров в конкретном регионе.
- Патологии поджелудочной железы и печени. Именно эти два органа принимают активное участие в усваивании жиров. При их поражении наблюдается недостаточное всасывание липидов, несмотря на то, что с пищей их поступает достаточно.
- Алиментарный избыток. Чрезмерное поступление жиров приводит к избыточному накоплению жиров в органах и подкожной жировой клетчатке.
- Пищевой дисбаланс. Наблюдается при недостаточном поступлении вместе с пищей углеводов. В этом случае энергетическую функцию углеводов берут на себя жирные кислоты. Вследствие этого увеличивается продукция кетокислот. В то же время, при избытке углеводов в рационе липиды начинают интенсивно откладываются в депо (жировой клетчатке).
- Нарушение промежуточного обмена липидов. С момента попадания жиров с пищей в организм до синтеза из них структурных элементов происходит цепь сложных реакций. Нарушение на одном из этих этапов (например, на этапе транспорта) приводит к нарушению на уровне всего метаболизма. Наиболее значимые нарушения отмечаются при отсутствии желчных кислот, которые принимают активное участие во всасывании жиров. Подобные нарушения чаще всего фиксируются при заболеваниях печени.
Расшифровка анализа и возможные отклонения
При расшифровке результатов исследования для постановки правильного диагноза, необходимо учитывать все полученные значения липидограммы.
Если общий уровень холестерина понижен, это может указывать на наличие:
- Гипертиреоза.
- Анемии.
- Заболеваний легких.
- Физического истощения.
- Диеты или полного голодания.
- Лихорадку.
Если уровень холестерина повышен, это указывает на:
- Возможную беременность.
- Панкреатит в хронической форме.
- Алкогольную зависимость.
- Наличие опухоли поджелудочной железы злокачественной категории.
- Гипотиреоз.
- Наличие лишнего веса.
- Диабет.
- Цирроз печени.
- Болезни почек.
- Почечную недостаточность в хронической форме.
- Гепатит.
- ИБС.
Понижение показателя липопротеидов низкой плотности указывает на:
- Недуги легких.
- Синдром Рейе.
- Гипертиреоз.
- Синдром Танжера.
- Анемию в хронической форме.
- Наличие синдрома мальабсорбции.
Бета липопротеиды повышены если у пациента наблюдается:
- Избыточное количество в рационе пациента пищи, содержащей холестерин.
- Лишний вес.
- Анорексию.
- Гипотиреоз.
- Диабет.
- Повышение показателей по наследственной линии.
- Заболевания почек или печени.
Появление в крови липопротеинов очень низкой плотности чаще всего свидетельствует о наличии у пациента заболеваний почек или сильного ожирения.
Другие причины повышения липопротеинов очень низкой плотности:
- Синдрома Нимана-Пика.
- Недостаточности гипофиза.
- Возможной беременности.
- Красной волчанки.
- Гликогеноза.
Понижение ЛПВП может указывать на:
- Инфаркт какого либо органа.
- Острые стадии заболеваний инфекционного типа.
- Язву.
- Наличие атеросклероза.
- Болезни почек.
- Туберкулез.
- ИБС.
Повышение липопротеинов высокой плотности обычно свидетельствует о наличии:
- Алкоголизма.
- Чрезмерных физических нагрузок, истощающих организм.
- Цирроза.
- Опухолей кишечника злокачественной категории.
Понижение уровня триглецеридов указывает на:
- Наличие однотипного питания, не дающего организму всех необходимых элементов.
- Скудность и недостаточность питания.
- Болезни легких в хронической форме.
- Гипертиреоз.
Повышенное содержание триглециридов может свидетельствовать о:
- Наличии вирусного гепатита.
- Гипертонии.
- ИБС.
- Наличии атеросклероза.
- Лишнем весе.
- Инфаркте миокарда.
Липидограмма, что это такое?
Липидограмма – это комплекс анализов, определяющий соотношение белков и жиров в крови. Дело в том, что избыток жиров или холестерина может стать поводом к возникновению жировых отложений в стенках сосудов, что повлечет за собой ряд опасных заболеваний.
Липидный профиль включает в себя анализ на уровень триглицеридов, липопротеидов высокой и низкой и очень низкой плотности (соответственно ЛПВП, ЛПНП, ЛПОНП), общего количества холестерина (ХС или холестерола). Также анализ липидограммы крови включает коэффициент атерогенности, который рассчитывается по вышеперечисленным параметрам. Рассмотрим все показатели липидограммы кратко по отдельности. Каждому из них была посвящена отдельная подробная статья, которую вы можете найти на нашем сайте.
Общий холестерин
Утверждать то, что холестерин вреден для организма, в корне неверно. Холестерин (или холестерол) участвует в формировании клеточной структуры, гормонов (включая половые), в производстве желчных кислот, которые очень важны для нормального пищеварения, и т.д. Появляется холестерин в организме в результате выработки печенью и с пищей.
По крови холестерин не циркулирует в чистом виде, ведь он не растворяется в воде. В крови можно увидеть комплексные соединения, включающие холестерин – липопротеиды. Отсюда вытекает следующий показатель, что входит в липидограмму.
Липопротеиды
Выше мы уже перечисляли, что липопротеиды классифицируются на три группы в зависимости от плотности. Между собой они различаются не только плотностью, но и строением, функциями и даже воздействием на сосудистую систему.
Липопротеиды очень низкой плотности
Имеют самый большой диаметр и наименьшее содержание белков. В организме они осуществляют функцию транспортировки липидов. Избыток ЛПОНП несет большую опасность для организма, ведь чем более значимо превышение от нормы, тем больший риск атеросклероза можно диагностировать. В крови эти соединения гидролизуются и трансформируются в липопротеиды низкой плотности.
Липопротеиды низкой плотности
Условно названы «плохим» холестерином. При избытке они оседают на стенках сосудов, создавая риск сужения просвета
Особенно важно знать, что показывает липидограмма по липопротеидам низкой плотности. Этот показатель играет даже более важную роль, чем уровень общего холестерина, при оценке здоровья сердца и сосудов. Изменение уровня ЛПНП чаще всего связано с питанием, физической активностью и принимаемыми медикаментами
Реже отклонение может быть спровоцировано наследственной предрасположенностью
Изменение уровня ЛПНП чаще всего связано с питанием, физической активностью и принимаемыми медикаментами. Реже отклонение может быть спровоцировано наследственной предрасположенностью.
Липопротеиды высокой плотности
Условно названы «хорошим» холестерином, ведь мало того, что они не могут задерживаться в стенках сосудов, ЛПВП еще и направляют избыток жиров на дальнейшую переработку в печень. Таким образом, их основная функция – уменьшать риск атеросклеротических заболеваний. Избыток ЛПВП не несет опасности. Именно поэтому общий уровень холестерина не настолько важен для диагностики, как количество ЛПНП и ЛПОНП. Правильная расшифровка липидограммы крови определяет точную диагностику и грамотно назначенное лечение.
Триглицериды
Это эфиры глицерина и жирных кислот. Они представляют запас энергии организма, который расходуется сразу или «оставляется на потом» в виде жировых отложений. По большей части они сосредоточены в различных тканях, а по крови транспортируются в составе липопротеидов очень низкой плотности. Повышение уровня триглицеридов сопровождает такие заболевания, как сахарный диабет, гипертония, ожирение и т.д. Подробнее читайте здесь.
Очень важно следить за уровнем триглицеридов и других показателей людям с избыточным весом, для этого достаточно сдать кровь на липидограмму
Коэффициент атерогенности
Это рассчитываемый показатель, который равняется:
КА = (ЛПНП+ЛПОНП)/ЛПВП
В числители указаны представители «плохого» холестерина, а в знаменатели – «хорошего». Соответственно, чем больше этот коэффициент превышает норму, тем хуже состояние сердечно-сосудистой системы.
Обратите внимание на статью: “Норма и причины отклонения коэффициента атерогенности”
О чем говорят отклонения от нормы?
Общий холестерин — это основной показатель анализа на липидный спектр. Он отражает уровень всех фракций липопротеинов и является первым этапом диагностики нарушений жирового обмена.
Повышение уровня общего холестерина почти всегда говорит о высоком риске развития сердечно-сосудистых заболеваний. Оно может быть спровоцировано:
- неправильным питанием, употреблением большого количества животных жиров;
- гиподинамией, малоподвижным образом жизни;
- избыточным весом;
- наследственной предрасположенностью, сердечно-сосудистыми заболеваниями у кровных родственников;
- курением и злоупотреблением алкоголя;
- пожилым возрастом: начиная с 20 лет, из-за замедления обмена веществ уровень холестерина начинает расти, своего максимума он достигает к 70-75 годам;
- сопутствующими болезнями: сахарным диабетом, снижением функции щитовидной железы.
Снижение концентрации холестерина в сыворотке крови может говорить о:
- гипертиреозе;
- заболеваниях печени, сопровождающихся нарушением ее синтетической активности, циррозе;
- голодании, строгой вегетарианской диете;
- мальабсорции (нарушении всасывания питательных веществ клетками кишечника);
- злокачественной форме анемии;
- сепсисе, генерализованной инфекции;
- ревматоидном артрите;
- хронических обструктивных заболеваниях легких.
Установить причину и последствия отклонения уровня холестерина от нормы может только врач в ходе комплексной оценки состояния пациента.
Отклонения ЛПВП
Снижение концентрации полезного холестерина специалисты связывают с риском атеросклеротических проблем. Доказано, что каждые 0,13 ммоль/л отклонения от средних значений повышают возможность развития ишемических проблем сердца и острой коронарной недостаточности на 25%.
Причины снижения ЛПВП:
- хроническая патология почек и печени;
- эндокринные нарушения, сахарный диабет;
- острые инфекции, вызванные вирусами и бактериями.
Об увеличении уровня ЛПВП говорят, если он превысил отметку 2,2 ммоль/л. Несмотря на то что высокий уровень «хорошего» холестерина защищает сосуды от образования атеросклеротических бляшек, не всегда такие изменения в липидограмме оцениваются положительно. Обычно повышение ЛПВП связано с наследственными генетическими аномалиями жирового обмена.
Отклонения ЛПНП и ЛПОНП
Медики отмечают прямую зависимость между ростом концентрации ЛПНП, ЛПОНП и риском формирования атеросклеротических бляшек.
Увеличение низкомолекулярных фракций холестерина может быть вызвано:
- наследственной предрасположенностью: в группе повышенного внимания лица, чьи кровные родственники перенесли инфаркт, инсульт или другую острую сосудистую патологию в возрасте младше 50 лет;
- заболеваниями поджелудочной железы: панкреатитом, опухолями, сахарным диабетом;
- избыточным потреблением животных жиров с пищей;
- ожирением;
- хронической почечной недостаточностью;
- обменными нарушениями, подагрой;
- гормональными перестройками, беременностью.
Снижение концентрации «плохого» холестерина встречается редко. При общих нормальных показателях липидограммы это снижает риск развития атеросклероза.
Отклонения Триглицеридов
Недостаток ЛПВП, «хорошего» холестерина, влечет за собой повышение триглицеридов. Кроме того, увеличение концентрации триглицеридной фракции жиров возникает при:
- артериальной гипертензии, ишемической болезни сердца, инфаркте миокарда;
- атеросклерозе;
- хронических заболеваниях почек;
- тромбозе артерий мозга;
- вирусных гепатитах В, С, циррозе печени;
- подагре, других обменных заболеваниях;
- талассемии, болезни Дауна;
- повышения уровня кальция в крови;
- хроническом панкреатите, алкоголизме.
Триглицериды имеют большое влияние на процесс формирования холестериновых бляшек, развитие атеросклероза.
Снижение триглицеридов наблюдается при: хронических обструктивных патологиях легких, мозговом инфаркте, гипертиреозе, миастении, ожогах, травмах, недостаточном питании.
Коэффициент атерогенности
Так как коэффициент атерогенности – относительная величина, оценивающая прогноз развития атеросклероза и его осложнений, его определение считается самым важным. Увеличение КА наблюдается при дисбалансе липидов в организме, связанных с увеличением концентрации «плохого» и снижением «хорошего» холестерина. Чем выше этот показатель, тем более вероятны острые сердечно-сосудистые и церебральные проблемы у пациента.
Что такое липиды и липидограмма
Чтобы контролировать обменный процесс, необходимо периодически проводить исследование на содержание липидов и холестерина. В этой статье вы узнаете о правилах проведения и подготовки к такому анализу, что такое липидограмма крови и что такое липидный спектр в биохимическом анализе крови, а так же найдете развернутую расшифровку значений исследования и необходимые нормы показателей у взрослых и детей.
Липидограмма (или, липидный профиль или липидный спектр) представляет собой такое проведение биохимического исследования крови пациента, которое позволяет не только оценить работу процесса жирового обмена в организме, но и выявить возможные нарушения.
https://youtube.com/watch?v=NogR2VFxpdM
Регулярное обследование на холестерин и липиды позволяет избежать появления многих заболеваний, а также начать своевременное лечение при их возникновении, что исключает развитие осложнений и значительно упрощает терапию.
Важно помнить о том, что для человеческого организма является опасным любое отклонение показателей холестерина от норм, не только их повышение, но и понижение
Липиды в крови как и холестерин – это таке жироподобные органические соединения, которые не растворяютя в воде, поэтому необходимо следить за их содержанием в крови и выведением из организма.
Термин «липидограмма», ввиду огромного количества источников, трактуется по-разному. Тем не менее, медицинские профессиональные круги наиболее точно определяют липидограмму биохимическим методом исследования крови, при котором определяется состояние жирового обмена методом определения концентрации:
- Общего холестерина (холестерола).
- Липопротеиновых фракций.
- Триглицеридов.
- Молекулярных комплексов, содержащих жиры, жироподобные вещества.
- КА – коэффициента атерогенности.
Липидный спектр и его состояние – это один из показателей здоровья, так как жиры и жировые соединения являются неотъемлемой составляющей клеток, тканей человека.
Для того, чтобы не потерять энергию во время еды, при активности мышечной системы, а также обеспечить полноценность процессов жизнедеятельности всего организма во время отдыха, сна и других состояниях покоя, необходимы липиды и их участие во всех этапах жизнедеятельности организма.
Обмен жиров состоит из нескольких взаимосвязанных процессов:
- Всасывание жиров, поступивших с едой, в желудочно-кишечном тракте после предварительного расщепления и переваривания.
- Перенос липидов в кишечник при содействии хиломикронов.
- Запуск процессов метаболизма триглицеридов, фосфолипидов, холестерола.
- Взаимодействие жирных кислот и кетоновых тел.
- Липогенез.
- Расщепление жиров.
- Расщепление жирных кислот.
На какие осложнения указывает рост показателей?
В таблице рассмотрим все возможные осложнения при снижении и повышении определенных показателей.
| Показатель | Снижение | Повышение |
|---|---|---|
| Общий показатель холестерина | · Малокровие; | · Период вынашивания ребенка; |
| · Хроническое заболевание щитовидной железы, которое обуславливается повышением гормонов; | · Чрезмерное количество лишнего веса; | |
| · Поддержание голодание; | · Алкоголизм; | |
| · Истощение организма; | · Опухолевые образования поджелудочной железы; | |
| · Лихорадка; | · Сахарный диабет; | |
| · Патологические состояния легких. | · Недостаточность почек хронического типа; | |
| · Недостаточные поставки крови в сердце; | ||
| · Патологии почек; | ||
| · Гепатит; | ||
| · Отмирание тканей печени; | ||
| · Хроническое заболевание щитовидной железы, которое обуславливается снижением гормонов в крови. | ||
| ЛПВП | · Атеросклеротические отложения на стенках сосудов; | · Чрезмерные физические нагрузки, которые истощают организм; |
| · Отмирание тканей сердечной мышцы; | · Отмирание тканей печени; | |
| · Недостаточные поставки крови в миокард; | · Чрезмерное употребление спиртных напитков; | |
| · Язвы; | · Опухолевые образования в кишечнике злокачественного характера. | |
| · Инфекционные заболевания острого характера; | ||
| · Патологические состояния почек; | ||
| · Туберкулез. | ||
| ЛПНП | · Хроническое заболевание щитовидной железы, которое обуславливается повышением гормонов; | · Чрезмерное употребление пищевых продуктов, которые содержат большое количество холестерина; |
| · Патологические состояния легких; | · Анорексия; | |
| · Хроническое малокровие; | · Чрезмерный лишний вес; | |
| · Синдром Танжера (редкое наследственное заболевание нарушения обмена веществ); | · Наследственная предрасположенность к большой концентрации холестерина; | |
| · Синдром Рейе (острая энцефалопатия с отёком мозга и жировой инфильтрацией органов); | · Хроническое заболевание щитовидной железы, которое обуславливается понижением гормонов в крови; | |
| · Синдром мальабсорбции (симптомокомплекс, при котором в тонком кишечнике нарушается всасывание питательных веществ, витаминов и микроэлементов). | · Патологические состояния печеночных и почечных тканей; | |
| · Синдром Кушинга (тяжелое нейроэндокринное заболевание, которое проявляется избыточной продукцией АКТГ (адренокортикотропного гормона), обусловленное наличием опухоли гипофиза); | ||
| · Сахарный диабет. | ||
| ЛПОНП | · Чрезмерный лишний вес; | |
| · Патологические состояния почек; | ||
| · Период вынашивания ребенка; | ||
| · Синдром Ниманна-Пика (наследственное заболевание, вызванное нарушением липидного метаболизма и накоплением липидов в первую очередь в печени, селезёнке, лёгких, костном мозге и головном мозге); | ||
| · Гликогенез. | ||
| Триглицериды | · Хроническое заболевание щитовидной железы, которое обуславливается повышением гормонов; | · Недостаточные поставки крови в миокард; |
| · Патологические состояния легких хронического типа; | · Отмирание тканей сердечной мышцы; | |
| · Не сбалансированный рацион питания. | · Атеросклеротические бляшки на стенках сосудов; | |
| · Повышенное давление; | ||
| · Чрезмерный лишний вес; | ||
| · Гепатиты вирусного типа. |
Когда назначается липидограмма?
Для здоровых / взрослых женщин и мужчин (т.е. без каких-либо факторов риска сердечно / сосудистых заболеваний) рекомендуется проходить липидограмму (натощак) каждые 4-6 лет (после достижения 20-ти летнего возраста). Кроме того, она обязательно назначается, если по результатам ежегодного биохимического анализа крови (в целях контроля здоровья) был выявлен «высокий» показатель Общего Холестерина. То есть, от 6,22 ммоль/л (240 мг/дл) и выше. Или же «пограничный/высокий» (на усмотрение врача) в диапазоне: от 5,18 до 6,18 ммоль/л (200-239 мг/дл).
Для взрослых женщин и мужчин, уже имеющих ФАКТОРЫ РИСКА развития ССЗ атерогенного генеза (они указаны чуть ниже), или повышенный уровень холестерина (по результатам предыдущего комплексного исследования липидного профиля / спектра крови) липидограмма может назначаться чаще (на усмотрение лечащего специалиста).
Уплотнения в стенках сосудов, вызванные образованием (и ростом) , так называемых «холестериновых бляшек», серьезно мешают кровообращению. Тем самым, провоцируя — развитие сосудистых заболеваний….
Атерогенные ФАКТОРЫ РИСКА развития ССЗ (сердечно/сосудистых заболеваний) согласно рекомендациям NCEP (Национальной Программы по Изучению Холестерина) от 2002 года включают в себя:
- курение (что интересно, как активное, так и излишнее – пассивное);
- избыточный вес / ИМТ от 25 и более (или ожирение / ИМТ от 30 и выше / КАЛЬКУЛЯТОР (ИМТ) ОНЛАЙН);
- «нездоровый» рацион питания (что плохо и хорошо влияет смотрите ЗДЕСЬ (в табличке/памятке);
- гиподинамия (малоподвижный образ жизни / «сидячая» работа);
- возраст (при достижении мужчинами 45-ти лет или женщинами 50-55 лет);
- гипертония (повышенное артериальное давление от 140/90 мм. рт. ст. и выше);
- семейная история преждевременных ССЗ сердечно/сосудистых заболеваний (сердечные приступы/инфаркты у отца в возрасте – до 55 лет или у матери в возрасте – до 65 лет);
- синдром сердечной недостаточности (ИБС), а также, перенесенные ранее инфаркт миокарда или инсульт;
- диабет или же пред/диабет.
ПРИМЕЧАНИЕ: уровни ЛПВП холестерина: от 60 мг/дл (1,55 ммоль/л) и выше, согласно все тем же рекомендациям NCEP, считаются «отрицательным фактором риска». Что позволяет исключить из общего количества – один из выше/перечисленных атерогенных факторов.
Начиная с 2013 (согласно рекомендациям Американской Ассоциации Сердца), многие зарубежные врачи стали учитывать дополнительно:
- обязательно — пол (мужской или женский);
- расу (монголоидная, афроамериканская и т.д.);
- и так называемую «Aspirin Therapy» (ежедневную терапию аспирином), необходимую почти для всех мужчин и женщин возрастом от 50-60 лет (в зависимости от состояния здоровья, и, конечно же, отсутствия проблем со свертыванием крови).
Для детей / подростков, юношей и девушек, согласно рекомендациям AAP (Американской академией педиатрии), регулярная липидограмма (в целях профилактики) назначается:
- в первый раз – детям в переходный период жизни: 9-11 лет (вступление в подростковый возраст);
- и еще один раз – уже юношам и девушкам возрастом: от 17 до 21 года.
Ранние (в возрасте от 2-х до 8-ми лет) или же более частые исследования липидного спектра крови рекомендуются детям / подросткам / юношам и девушкам с повышенным риском развития сердечных заболеваний. Некоторые из которых – аналогичны взрослым атерогенным факторам: семейная история ССЗ, диабет, высокое кровяное давление, избыточный вес / ожирение и т.д. Для детей младше 2-х лет липидограмма НИКОГДА не назначается!
Биохимический анализ на липидный профиль крови может быть назначен даже детям возрастом от 2-х до 9-ти лет…
И, наконец, еще один случай, когда врачи обязательно назначают расширенный/биохимический анализ на липидный профиль/спектр крови – это контроль эффективности назначенного ими лечения. Либо изменением образа жизни, специальной диетой и ЛФК (лечебной физкультурой), либо гиполипидемическими лекарственными препаратами, например, СТАТИНОВЫМИ. При использовании последнего варианта лечения – повторная липидограмма Вам будет назначена через 4-12 недель (с момента начала медикаментозной терапии). А затем – через каждые 3-12 месяцев.
Основные компоненты липидного спектра
Превышение концентрации холестерина, естественно, вызывает повод для беспокойства. Однако следует отметить, что выявление различных патологических процессов только по этим значениям не представляется возможным, так как повышение показателя наблюдается в некоторых случаях у совершенно здоровых людей.
Оценивание влияния жировых компонентов на формирование заболеваний, связанных с атеросклерозом, основано на определении соотношения всех компонентов, составляющих липидный спектр.
Диагностическая ценность липидограммы заключается в определении значений всех холестериновых фракций.
О составе липидограммы
В плазме крови холестерин представлен в виде молекул, которые называются липопротеинами. Это соединение липидов (жиров) и белка. Исследованию подвергаются разновидности молекул, представляющие развернутую липидограмму холестеринового состава. Это:
- ЛПНП – липопротеины с низкой плотностью. Они являются носителями плохого холестерина. Именно такое вещество способствует проникновению холестерина из печени, где он продуцируется, непосредственно в клетки организма. Присутствие в крови большой концентрации холестерина маленькой плотности наносит им ощутимый вред вследствие оседания на них липопротеинов данного вида, что становится причиной развития патологических изменений в сосудах и негативно отражается на функционировании сердца. Повышенная концентрация ЛПНП является предпосылкой для формирования холестериновых бляшек, которые представляют угрозу здоровью сосудов. Допустимая норма ЛПНП – 65-70 % от общего показателя холестерина.
- ЛПВП – липопротеины высокой плотности являются носителями хорошего холестерина. Деятельность полезных веществ заключается в участии в совершенно противоположном процессе. Они транспортируют избыточное количество холестерина из клеток в печень. Под воздействием ферментов печени он подвергается расщеплению, а затем выведению из организма. Если уровень липопротеинов высокой плотности недостаточный, в тканях скапливается большое количество холестерина, вследствие чего на сосудистых стенках образуются бляшки.
- Триглицериды – ЛПОНП. Это своеобразное вещество, имеющее такой же состав, как и обычный жир, поступающий из продуктов питания. В плазме крови оно присутствует в результате злоупотребления жирной пищей и углеводами. Излишки этих продуктов преобразуются в триглицериды и откладываются в жировых клетках. Положительная функция триглицеридов заключается в обеспечении энергетического запаса, используемого организмом в случае необходимости при недостатке пищи. Однако их избыток преобразуется в холестерин низкой плотности, что уже указывает на нарушение липидного обмена.
- Общий холестерин (рассчитывается с учетом всех трех компонентов).
В липидограмму входят все виды липопротеиновых молекул. Их нормальное процентное соотношение (коэффициент атерогенности) обеспечивает правильное функционирование всего организма.
Коэффициент атерогенности (КА) не выявляется непосредственно из анализа крови. Его определяют путем вычисления по формуле: (ЛПНП + ЛПОНП): ЛПВП. Показателем нормы является значение не выше 3.5 единиц.
Негативные факторы
К искажению результатов может привести целый ряд причин. Среди них:
- присутствие в организме воспалительных и инфекционных процессов;
- наличие у пациента почечной и печеночной недостаточности;
- истощение, увлечение модными диетами;
- беременность;
- медикаментозные средства.
Перед проведением пробы следует обсудить с врачом имеющиеся проблемы. Такие факторы будут учтены при оценивании результата.
Другие важные факты
При расшифровке липидограммы крови также учитываются следующие сведения:
- принадлежность к определенному полу;
- нормы по возрасту;
- генетическая предрасположенность к заболеваниям сосудов и сердца;
- состояние обменных процессов;
- показатели артериального давления;
- избыточный вес.
Такой подход к оцениванию показателей липидограммы позволяет с максимальной достоверностью определить риск развития у пациента атеросклероза и сердечно-сосудистой патологии.
Биохимия
Биохимия относится к стандартным разновидностям обследований, производимых современными средствами. Она позволяет проанализировать показатели крови и мочи, которые выявляют степень работоспособности организма, качество функционирования отдельных его органов, полноценность обмена веществ.
Биохимия выявляет разнообразные аспекты, связанные со здоровьем. Чтобы при проведении биохимического исследования можно было получить более точные данные, обследуемый должен выполнить некоторые условия, на стадии подготовки к анализу.
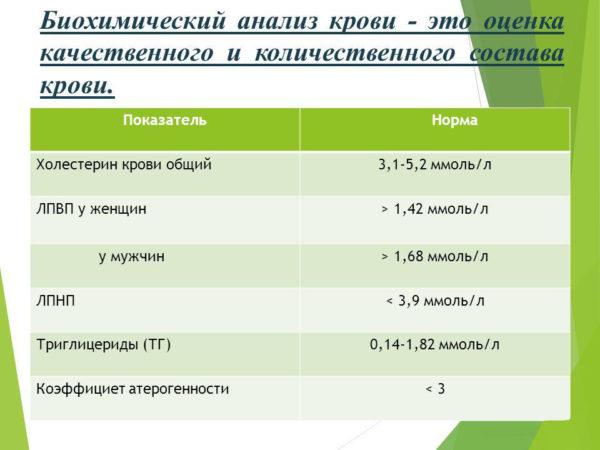
Биохимический анализ крови
Подготовка к исследованию
Если пациенту предписана биохимия, то за несколько суток до анализа он должен отказаться от приема лекарственных препаратов, увеличивающих или уменьшающих уровень холестерина.
Часто больные совершают промах, приступая к выполнению этого условия только за день до исследования. Если врачом было прописано проведение биохимического исследования, то прием препаратов, способных уменьшить или повысить содержание природных липидов в крови, следует прекратить не менее чем за две недели до назначенной для анализа даты.

Продукты повышающие и понижающие холестерин
В общих случаях основные правила подготовки к анализу можно свести к следующим пунктам:
- Анализ выполняется утром, натощак.
- Желательно отменить прием пищи за 4-6 ч. до сбора крови. За несколько дней рекомендовано снизить физическую нагрузку и уменьшить количество употребляемой жирной пищи.
- За две недели отказаться от приема препаратов, влияющих на уровень природных жиров в крови.