Многоводие при беременности. причины и последствия на поздних сроках. как определить, лечение
Содержание:
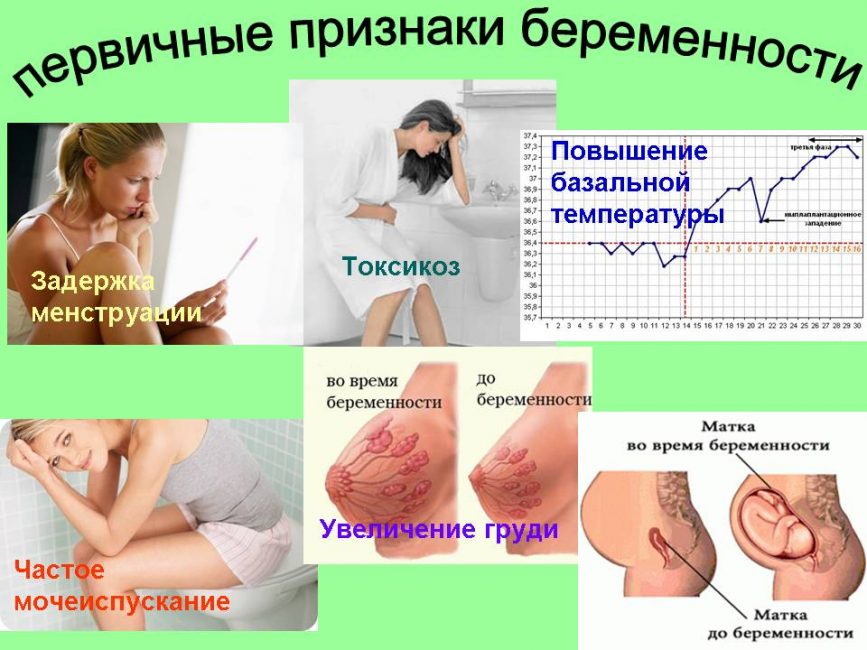
Что такое многоводие при беременности
На ранних сроках развития эмбриона источником формирования околоплодной жидкости является материнская плазма. В первом триместре амниотические воды образуются за счет ее транссудации (выводится из венул и капилляров в полость матки). Начиная с четвертого месяца беременности в формировании околоплодной жидкости активно принимает участие ребенок. Постоянный ее приток обеспечивается за счет мочи и воды из легочной ткани.
Уменьшение амниотической жидкости происходит при поглощении ее плодом и в процессе оттока в кровь матери. Если продукция околоплодной воды превосходит ее резорбцию (рассасывание), то во время беременности развивается многоводие. Амниотическая жидкость необходима для нормального внутриутробного развития плода, ведь жидкая среда – это его основная стихия до рождения. Основные функции амниотической воды, которая находится внутри плодных оболочек у беременной женщины:
- защита эмбриона от механических воздействий, сильного шума, инфекционного заражения;
- питание плода;
- удаление метаболических продуктов;
- поддержание постоянного давления и температурного баланса;
- обеспечение свободного пространства для передвижения ребенка.
Для разных недель беременности существует своя норма амниотической жидкости. С увеличением срока ее количество меняется:
|
Неделя беременности |
Количество околоплодных вод (мл) |
|
10–11 |
30 |
|
13–14 |
100 |
|
17–20 |
400 |
|
36–38 |
1200 |
|
перед родами |
600–800 |
Виды и степени тяжести
В медицине многоводие имеет свою классификацию. Врачи различают три степени тяжести патологического процесса:
- Легкая. Объем плодной жидкости не превышает 3 литров.
- Средняя. Количество околоплодных вод колеблется от 3 до 5 литров.
- Тяжелая. Объем амниотической жидкости превышает 5 литров (может доходить до 12 л).
Патология также подразделяется по видам, при которых учитываются причины его появления. Многоводие имеет следующие показатели при беременности:
- Относительное. Состоянию беременной женщины и эмбриону ничего не угрожает, если нет инфекционного заболевания в матке. Относительное многоводие встречается, когда плод слишком крупный.
- Умеренное. Амниотическая жидкость совсем немного превышает верхний допустимый порог. Умеренное многоводие при беременности нужно корректировать, иначе очень быстро проявляется симптоматика.
- Пограничное. Уровень плодной жидкости находится на границе между нормой и патологией. В этом случае уместно пристальное наблюдение врачей за состоянием женщины и ребенка.
- Идиопатическое. Повышение амниотических вод происходит без видимых причин. Обязательно проводится адекватная терапия.
- Выраженное. Сильное увеличение объема плодных вод. Выраженное многоводие заметно даже без диагностики. Патологический процесс требует незамедлительного лечения.
Причины
Хотя проблема имеет распространенность, причины многоводия при беременности до конца еще не изучены. Медики называют ряд обстоятельств, которые косвенно влияют на изменение объема околоплодной жидкости. Среди них:
- наличие у женщины сахарного диабета;
- беременная носит нескольких детей (синдром трансфузии между близнецами);
- слишком большой плод;
- патологии плаценты (опухоль, преждевременное старение и прочие);
- у малыша слабая выделительная функция;
- неправильное заглатывание ребенком амниотической жидкости;
- рост плода сопряжен с аномалиями развития.
Как определяется?
Бывает так, что диагноз «» ставится уже в самом начале беременности. Однако доктора считают, что все-таки данную патологию можно точно определить после 16-17 недели беременности. В это время плацента становится уже достаточно сформированной.
В большинстве случаев повышенное количество околоплодной жидкости определяется при помощи ультразвукового исследования. Этот тест довольно точно позволяет оценить ее объем. Стоит отметить, что опытный врач может заподозрить данную патологию и на «внешний вид».
Для этого он использует специальные клинические признаки. В таком случае патология определяется во время проведения клинического осмотра. Доктор замечает, что животик беременной женщины становится довольно большим и несколько «напряженным». Имея такое состояние, многие мамочки отмечают, что они чувствуют «приливы» и некоторую тяжесть внизу живота.
В некоторых случаях женщина начинает ощущать даже перетекание жидкости в животе. Обычно данный клинический признак хорошо проявляется на более позднем сроке беременности — на 32-36 неделях. Появляется такой симптом, как правило, при смене положения тела.
Активность ребенка также позволяет косвенно заподозрить данное состояние. Для того чтобы малыш активно двигался, ему требуется достаточно водного пространства. Если его становится слишком много, то условия для ребенка становятся уже менее комфортными. Это и приводит к тому, что активность малыша изменяется. Изменение двигательной активности своих малышей мамы могут заметить уже на 20-22 неделе беременности.
В такой ситуации ей проводится гинекологическое исследование, а также выполняется УЗИ. На более поздних сроках беременности назначаются также допплерометрия и КТГ. Эти методы позволят оценить, насколько хорошо чувствует себя малыш в материнском животике.
Если будущей маме диагноз «многоводие» был поставлен только при проведении ультразвукового исследования, он не всегда он является правильным. Частота ошибок, особенно на ранних сроках беременности, довольно большая.
Все ультразвуковые исследования обязательно должны быть прокомментированы лечащим врачом, который наблюдает беременную женщину и знает особенности течения ее беременности. В такой ситуации, как правило, требуется пересмотр заключения.
Чем опасно для плода?
Степень выраженности возникающих нарушений может быть разной. При умеренном процессе они выражены не так сильно, как при выраженном. У большинства женщин, имеющих данное состояние, беременность закончилась вполне благополучно, и они родили вполне здоровых малышей.
Однако уменьшать значимость этой патологии не стоит. Все-таки она является отклонением от нормы. Это означает, что риск развития неблагоприятных последствий для малыша все же существует.
Повышенное количество жидкости является также угрозой развития у ребенка различных дефектов в строении его внутренних органов. Произойти это может в том случае, если постоянство внутренней жидкостной среды изменяется. В данном ситуации изменяется ее химический состав. Это приводит к тому, что малыш попросту не получает всех необходимых компонентов для его развития.
Появление большого количества околоплодной жидкости на раннем сроке беременности может привести к крайне неблагоприятной ситуации — ее «замерзанию». В таком случае потребуется срочное прерывание.
Если многоводие активно проявляется на 34-39 неделях беременности, то оно может привести к различным нарушениям, которые проявятся во время родов. Такие патологии могут проявиться ослаблением родовой деятельности.
В таком случае возможность естественных родов существенно снижается. Более вероятно, что врач выберет проведение кесарева сечения. Хирургическое родовспоможение поможет снизить угрозу различных родовых травм и серьезных повреждений при прохождении ребенка по родовым путям матери.
Женщины, страдающие многоводием во время беременности, имеют большой риск к перенашиванию. В такой ситуации зачастую требуется проведение индуцированных (искусственно вызванных) родов.
Причины возникновения
Даже при современном уровне развития медицины и науки выяснить истинные причины возникновения многоводия пока не удается. Но долгие годы наблюдений и практики дают акушерам-гинекологам основания для того, чтобы утверждать: многоводие — очень противоречивая патология.
С одной стороны, нарушается секреторная способность ворсинок амниотической оболочки из-за лишней жидкости. С другой стороны, лишняя жидкость начинает накапливаться из-за того, что плодные оболочки начинают хуже всасывать жидкость.
Воды обновляются каждые три часа. На смену прежней порции жидкости, которая почти полностью поглощается амниотической оболочкой, а также легкими и кишечником ребенка, вырабатывается новая порция. Если старая еще не вся поглотилась, то это вызывает увеличение количества жидкости. Таков, если говорить вкратце, механизм развития патологии. О том, каковы причины, запускающие этот механизм, до сих пор идут жаркие научные споры.

Чаще всего полигидрамнион развивается у женщин, страдающих следующими патологиями:
- сахарный диабет и диабет гестационный (на эту причину приходится почти 30% всех случаев многоводия);
- инфекционные заболевания, в том числе хронические и передающиеся половым путем (наиболее часто встречается инфицирование вирусами герпеса, возбудителями краснухи, токсоплазмоза и цитомегаловирусной инфекции);
- воспалительные заболевания органов репродуктивной системы;
- хронические и острые заболевания сердца и сосудов;
- хронические или острые недуги почек и мочевыделительной системы;
- анемия разного происхождения.

Причиной развития многоводия могут стать и некоторые особенности самой беременности:
- гестоз;
- многоплодная беременность;
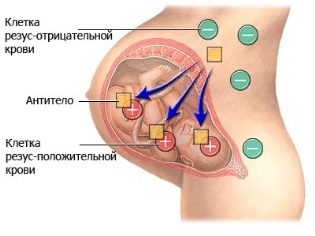
- иммунологическая несовместимость матери и плода (обычно из-за разницы резус-факторов).
Некоторые патологии развития самого малыша тоже могут привести к полигдрамниону:
- врожденные пороки развития (чаще всего аномалии развития мозга и позвоночника — анэнцефалия, гидроцефалия, микроцефалия и др., а также пороки развития желудка, кишечника — артезия различных участков пищеварительного тракта);
- генетические хромосомные аномалии (синдром Дауна, синдром Патау и др. ).
На вероятность возникновения многоводия влияют и некоторые патологии плаценты, в частности хорионангиома.
В группе риска по развитию многоводия находятся женщины, имеющие хронические заболевания, переболевшие ими на раннем сроке гестации, включая ОРВИ и грипп, а также женщины, находящиеся в неблагополучных социальных условиях — влияние оказывают скудное питание, отсутствие необходимых витаминов и минералов. Нередко полигидрамнионом сопровождается беременность у женщин, злоупотребляющих алкоголем, наркотическими веществами и курением.

Среди всех выявленных случаев многоводия у беременных около 20% приходится именно на полигдрамнион, вызванный аномалиями развития плода.
Все вышеперечисленные факторы могут стать причиной накопления амниотической жидкости. Если у женщины имеются инфекции или воспалительные недуги репродуктивных органов, амнион может вырабатывать компоненты околоплодной жидкости слишком активно, а их выведение будет замедленным.
Если у крохи порок развития пищевода, он будет менее активно заглатывать воды или не будет глотать их совсем, что тоже приведет к переполнению амниотического пузыря.
Разновидности
По степени тяжести многоводие делят на легкое, умеренное и тяжелое. По течению – острое и хроническое.
Легкое
Объем амниотической жидкости составляет более 1,5 л, но менее 3 л. Допускается лечение женщин с легкой степенью многоводия в домашних условиях. При этом каждые 1–2 недели нужно посещать врача для проведения УЗИ. Это необходимо для оценки состояния здоровья плода и контроля нарастания или убывания количества ОПВ (околоплодных вод).
Протекание беременности с легкой степенью многоводия обычно не приводит к негативным последствиям, с таким диагнозом возможны самостоятельные роды без осложнений.
Умеренное
Иногда при данной форме может быть поставлен диагноз умеренное многоводие. Обычно он ставится при внешнем отсутствии каких-либо ощутимых изменений и жалоб. Также это может значить, что отклонение в количестве околоплодных вод незначительное и жидкость прибывает постепенно. Зачастую при умеренном многоводии есть большие шансы на полноценное вынашивание и самостоятельные роды. Но на плод это заболевание, безусловно, повлияет.
Наибольшему риску подвергается нервная система малыша. Это объясняется изменением кровообращения в плаценте. В итоге нарушается циркуляция кислорода в мозгу ребенка. Для того чтобы максимально сократить последствия и возможность развития многоводия при беременности, необходимо чутко прислушиваться к малейшим отклонениям в вашем общем состоянии. Отёки, боль и тяжесть в животе, уже являются веской причиной для посещения врача.
Тяжелое
Тяжелым многоводием считается увеличение объема вод до 5 л и более, расстояние от тела плода до стенок матки при этом составляет более 18 см. При тяжелом многоводии объем живота резко не совпадает со сроком гестации.
Тяжелое или выраженное многоводие встречается нечасто, но лечение женщины с таким диагнозом должно обязательно проходить в стационаре.
УЗИ и КТГ (кардиотокография) таким пациенткам назначается практически ежедневно, так как нужно тщательно контролировать состояние плода. При нарастании ИАЖ (индекс амниматической жидкости), а также при ухудшении жизненных функций ребенка, проводится экстренное родоразрешение.
Острое
Ранней диагностике подвержена острая форма заболевания. Это резкое увеличение амниотической жидкости, которое считается крайне опасным. Развитие такой формы многоводия происходит в течение нескольких суток или даже часов. Внешним признаком патологии является внезапное чрезмерное увеличение объема живота.
Также беременная женщина начинает испытывать боль или дискомфорт в поясничной и паховой области. Брюшная стенка заметно отекает. У будущей матери наблюдается сильная одышка. Прослушивание сердцебиения плода затруднено. Такое стремительное развитие заболевания может сопровождаться разрывом тканей матки.
Хроническое
Другая форма многоводия у беременных называется хронической. При ней нарастание объема околоплодных вод имеет более умеренный характер. В основном эта форма появляется на поздних сроках и имеет не столь ярко выраженные признаки.
Зачастую беременные уже привыкают к ощущению дискомфорта, связанного с их положением. Поэтому диагностика хронического многоводия может быть затруднена. И все же эта форма заболевания также способна повлечь за собой негативные последствия.
Прежде всего, это заболевание указывает на отклонения от нормы в организме. Хроническая форма многоводия обычно развивается на фоне вирусных заболеваний, генитальных инфекций, воспалительных процессов в почках или придатках, сердечно-сосудистых заболеваний, сахарного диабета.
Почему появляется?
Здоровое течение беременности сопровождается оптимальным образованием нужного количества околоплодных вод. Их не должно быть слишком много или мало. Такие отклонения от нормы и способствуют тому, что у будущей мамы или ее малыша начинают формироваться патологии.
Околоплодная жидкость еще может называться амниотической. В жидкой среде легче происходит растворение всех необходимых компонентов, жизненно необходимых для того чтобы ребеночек полноценно рос и развивался. Также в таких условиях малышу намного легче совершать свои первые активные движения.
Амниотическая жидкость при многоплодной беременности крайне необходима. Она позволяет создать в мамином животике «отдельное» пространство для каждого малыша. Это способствует тому, что оба ребеночка достаточно хорошо развиваются и просто не мешают друг другу расти.
Для чтобы ребеночек хорошо развивался, в амниотической жидкости поддерживается оптимальная температура. Это позволяет всем органам малыша работать в необходимом режиме.
К повышенному количеству околоплодной жидкости внутри маминого животика, где живет малыш, приводят достаточно много причин. Отзывы многих женщин, уже ставших мамочками, свидетельствуют о том, что у них довольно часто регистрировалось данное клиническое состояние.

К наиболее распространенным причинам развития этой патологии у будущих мам приводят:
- Перенесенные инфекции. Чаще всего виновниками развития данного состояния являются различные вирусные или бактериальные инфекционные заболевания. Если беременная женщина заболевает на ранних сроках беременности, то такая ситуация является наиболее опасной. Именно в это время начинают закладываться все плодные оболочки.
- Патологии плаценты. Врачи выделяют достаточно много различных состояний, которые сопровождаются развитием плацентарной недостаточности. Данная патология является крайне неблагоприятной, так как способствует нарушению роста и развития малыша. Плацента — основной орган беременности, через который ребеночек получает все необходимые компоненты для своего роста и развития.
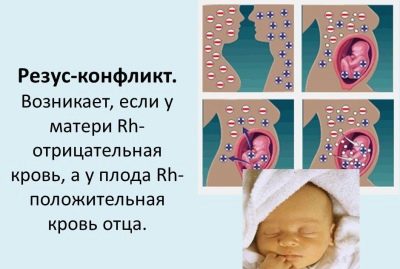
- Резус-конфликтное состояние. В такой ситуации резус-факторы у беременной женщины и ее малыша разные. Данная ситуация существенно осложняет беременность, особенно повторную.
Сущетвуют и другие причины:
- Тяжелые патологии внутренних органов беременной женщины. Хронические заболевания почек, печени, сердечно-сосудистой системы, сахарный диабет и болезни щитовидной железы усиливают риск развития данной патологии.
- Активно формирующие аномалии развития плода. Дефект строения органов пищеварения, врожденные патологии центральной нервной системы часто провоцируют появление большого количества амниотической жидкости.
- Определенные хромосомные и генные болезни. Они характеризуются тем, что в генетическом аппарате малыша происходят какие-либо поломки. Заподозрить такие патологии можно во время проведения скринингов, проводимых в разные периоды беременности.
- Различные особенности строения и расположения репродуктивных органов у женщины. Будущие мамы, имеющие седловидную матку, находятся в зоне повышенного риска.
- Большая масса плода. В зоне повышенного риска по развитию данной патологии также находятся женщины, вынашивающие слишком крупных малышей.
- Гестоз. Эта патология существенно ухудшает течение беременности. Намного тяжелее она протекает при вынашивании нескольких малышей одновременно. В такой ситуации требуется более тщательное врачебное наблюдение за будущей мамочкой.
Лечение многоводия при беременностии прогноз
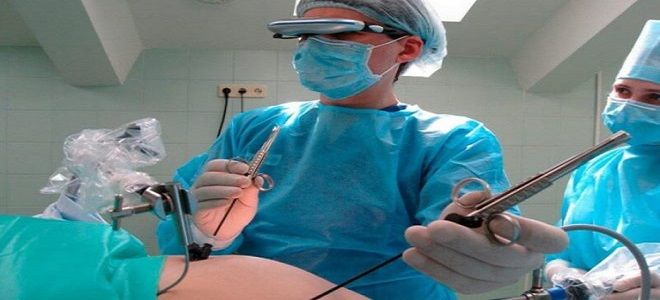
Если выявлена легкая или средняя степень тяжести, акушеры-гинекологи принимают все усилия для того, чтобы сохранить беременность вплоть до физиологического родоразрешения. В тяжелых случаях возможны расстройства жизненно важных функций, поэтому для сохранения жизни пациентки нередко показано досрочное (оперативное) родоразрешение.
Для определения врачебной тактики важно выявить факторы, спровоцировавшие патологическое состояние.
Если многоплодие обусловлено инфекцией, для борьбы с бактериальными возбудителями требуется проведение антибиотикотерапии (целесообразно назначать препараты широкого спектра действия – Ровамицин или Эритромицин).
Важно: при беременности недопустимо применение антибиотиков тетрациклинового ряда!
По показаниям назначаются диуретики (Гипотиазид, Фуросемид), витамины С, Е и группы В и иммуномодуляторы.
Для улучшения маточного и плацентарного кровотока рекомендуются средства Актовегин и Курантил.
Обратите внимание: беременным с диагностированным многоводием необходимо ежедневно проводить кардиотокографию, измерять вес и показатели артериального давления. Ультразвуковое исследование и допплерография для оценки маточного и плацентарного кровотока проводятся по крайней мере еженедельно
Многоводие может являться показанием для процедуры абдоминального амниоцентеза, в ходе которой осуществляется пункция с последующим медленным удалением излишков околоплодной жидкости (откачивают до 200 мл).
При ослабленной родовой деятельности проводится ее медикаментозная стимуляция.
При легкой степени терапия может осуществляться в домашних условиях, но средняя степень тяжести уже становится показанием для госпитализации.
Прогноз при хронической форме многоводия достаточно благоприятный. Если нет противопоказаний, роды ведутся естественным путем.
Для предупреждения внезапного разрыва плодного пузыря заблаговременно прибегают к проколу оболочек – амниотомии. Благодаря этой процедуре амниотическая жидкость изливается тонкой струйкой, а матка сокращается. В экстренных случаях показано кесарево сечение.
Профилактика данной патологии предполагает раннюю постановку на учет в женской консультации, регулярное прохождение осмотра у специалиста, строгое соблюдение врачебных предписаний
Беременным важно соблюдать режим дня, правильно питаться и ежедневно совершать прогулки на свежем воздухе
Плисов Владимир, медицинский обозреватель
8,780 просмотров всего, 1 просмотров сегодня
Многоводие и роды
При излишке околоплодных вод роды зачастую проходят с осложнениями. Из-за значительного перерастяжения матки, снижения ее способности к активным сокращениям у женщины наблюдается слабость родовой деятельности. Принципы ведения родов при многоводии:
- при неполном раскрытии зева (3–4 см) производится вскрытие околоплодного пузыря (амниотомия);
- воды должны выпускаться медленно для предупреждения выпадения пуповины, поэтому гинеколог не извлекает руку из влагалища;
- если необходима стимуляция родовой деятельности, то ее начинают за 2 часа до излития вод для предотвращения отслойки плаценты;
- при длительном подтекании околоплодных вод беременной назначаются преждевременные роды;
- если искусственная стимуляция не дает результатов, женщина направляется на кесарево сечение;
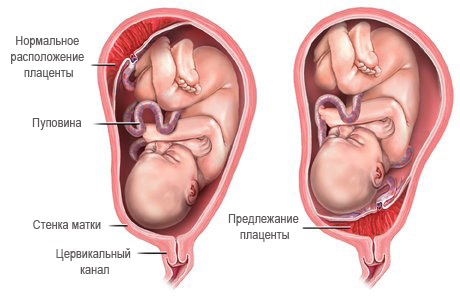
- для оперативного родоразрешения могут послужить такие показания, как неправильное предлежание плода и обильное излияние околоплодной жидкости.
Что это такое
Кроху в утробе окружает амниотическая жидкость. Она выполняет сразу несколько функций: защищает, обеспечивает свободу передвижения, принимает участие в обменных процессах, а также отвечает за выработку основных навыков у плода (глотательных, двигательных). Говорят, что пахнет она, как и молоко, и этим объясняется то, как новорожденный малыш так быстро находит грудь.
Природой задумано, чтобы эта жидкость регулярно обновлялась. Именно поэтому и ее объем на разных сроках разный:
- в 10 недель – это около 10 мл;
- в 14 – 100 мл;
- в 21 – 22 – 400 мл;
- в 30 – 32 – 700 мл;
- в 37 – 38 – до 1500 мл (это максимальный показатель);
- в 39 – 40 – около 800 мл.
Это в идеале. А если объем существенно превышает норму, ставят многоводие. Как правило, врачей настораживает именно существенное превышение – в 1,5 – 2 раза. Самое интересное, что современная медицина различает несколько видов многоводия, порой ставя пограничный диагноз, который звучит, как «тенденция к многоводию». Иными словами, патологии еще нет, но риск ее развития выявлен.
Лечение
Основное лечение при диагнозе многоводие направляется на устранение причины, вызвавшей данную патологию. Сначала будущая мама сдает все необходимые анализы, подтверждающие наличие многоводия: кардиотокографию плода, ультразвуковое обследование, анализ крови на резус-фактор, доплерографию и другие.
Как правило, проводится комплексное лечение. В случае средней тяжести или невыраженной патологии беременной назначается медикаментозная терапия. В зависимости от состояния женщины, лечение может проходить в условиях стационара или в домашней обстановке (амбулаторное). Такое состояние не требует прерывания беременности или родоразрешения.
Назначаются мочегонные средства (диуретики), витамины и антибиотики. Антибиотики необходимы для борьбы с микроорганизмами, так как основная причина возникновения многоводия часто кроется в инфекционном процессе. Также, начиная с 24 недели и до 38 назначается индометацин.
Если назначенное лечение не помогает или многоводие принимает тяжелую форму, то в таком случае врач назначает досрочное родоразрешение. Используют медицинские препараты, которые помогают искусственно вызвать роды.
Во время искусственного родоразрешения необходимо осторожно вскрывать плодные оболочки, и постепенно выпускать околоплодные воды, чтобы не вызвать асфиксию плода. Проводят такую процедуру с помощью тонкого катетера
Принимаются меры, предотвращающие выпадение пуповины или конечностей плода.
Медикаменты для стимуляции родовой деятельности необходимо применять не раньше, чем через 2 часа после излития амниотической жидкости.
На ранних сроках, когда невозможно провести родоразрешение, проводят выпускание околоплодных вод. Околоплодные воды помогают продвигаться ребенку по родовым путям, независимо от искусственного или естественного вскрытия плодного пузыря
Но делать это следует осторожно, для того чтобы не выпала пуповина
Если плод имеет пороки развития, не совместимые с жизнью, то на сроке до 28 недель проводят прерывание беременности.
Причины многоводия при беременности
Условно причины многоводия можно разделить на несколько групп:
— Патологии матери. Самой частой причиной избыточного образования околоплодных вод считаются инфекционные и вирусные заболевания матери. Условно-патогенная и патогенная микрофлора (хламидии, микоплазмы, цитомегаловирус, вирус герпеса, возбудители токсоплазмоза и краснухи) способна преодолевать плацентарную защиту и проникать внутрь плодного пузыря, провоцируя инфицирование его оболочек.
У имеющих сахарный диабет беременных многоводие встречается в десять раз (30-60%) чаще, чем у таковых без диабета. Избыток глюкозы не сдерживается плацентой и попадает в амниотическую жидкость, а плод реагирует на него увеличением количества выделяемой мочи, которая по сути и является «лишней» жидкостью.
— Перенашивание беременности, наличие токсикоза, особенно позднего, также нередко сочетаются с избытком амниотической жидкости.
— Беременность, связанная с разными показателями резуса крови у матери (отрицательный) и плода (положительный).
— Патологии плода: внутриутробное инфицирование, пороки развития, наследственные недуги, хромосомные аномалии, иммунологические нарушения и многие другие.
— Структурные и сосудистые нарушения развития плаценты, приводящие к ее неправильному функционированию.
— Неуточненное происхождение избыточного накопления околоплодных вод, или идиопатическое многоводие. Самая большая (60%) группа случаев многоводия. К ней относят случаи многоводия, причины которого после обследования не выявлены.
Многоводие при многоплодной беременности разной степени выраженности диагностируется практически у каждой второй и имеет аналогичные причины, однако доля идиопатического многоводия при многоплодии выше.
Лечение
Подтвердившееся многоводие требует от врачей более внимательного отношения к будущей маме. Ей предписывается чаще ходить на прием — в зависимости от степени полигидрамниона — до 1 раза в неделю.
Начиная с 28 недели беременности, ей еженедельно будут проводить КТГ, по результатам которого можно будет отслеживать самочувствие малыша, его сердечные ритмы, возможное состояние гипоксии.
Лечить многоводие принято в стационаре. Будущей маме предписано соблюдать полный покой, чтобы своими действиями и физической активностью не спровоцировать преждевременные роды или излитие вод.
Ей категорически запрещено нервничать, переживать, выяснять отношения с домочадцами. При необходимости врач назначает легкие успокоительные препараты на натуральной основе, которые помогут беременной справиться с волнением и переживаниями.
Запрет накладывается и на секс, ведь сокращения маточной мускулатуры, сопровождающие оргазм, могут спровоцировать разрыв амниона.
Если это воспалительные процессы детородных органов мамы, то курс лечения выбирается гинекологом, если причина в болезни сердца, то основную терапию составляет кардиолог. При сахарном или гестационном диабете решение о назначении тех или иных лекарств принимает врач-эндокринолог.
При выявлении пороков развития у ребенка женщине предлагают прервать беременность по медицинским показаниям. Если она отказывается сделать это, врачи будут делать все возможное для поддержания жизни малыша и здоровья его мамы. При патологиях плаценты назначается курс препаратов, улучшающих плацентарный кровоток, и поливитаминов.
Если истинные причины увеличения амниотической жидкости остались неизвестными, то применяется стандартная схема оказания медицинской помощи при полигидрамнионе — лечение антибиотиками. Цель такой терапии – избежать развития внутриутробной инфекции.
Среди антибактериальных препаратов чаще всего будущим мамам назначают «», «» и «». Не назначаются во время беременности антибиотики тетрациклиновой группы.
Одновременно с этим рекомендуется прием «Курантила» и «» для улучшение маточно-плацентарного кровотока, также прописываются поливитаминные комплексы. Для вывода лишней жидкости из организма в стандартную схему лечения включают диуретики — средства с мочегонным эффектом.
Если динамика положительная, то сохранять беременность будут до 37-38 недели. Будущей маме нужно будет раньше приехать в роддом, чтобы встретить 37 неделю под круглосуточным наблюдением специалистов, готовых в любой момент родоразрешить ее, если состояние малыша ухудшится.
На каком способе проведения родов остановиться, врачи решают в течение последних недель беременности. Рожать естественным путем не рекомендуется, ведь обильное излитие вод под давлением их массы может буквально вымыть из матки мелкие части тела плода. К тому же велика вероятность развития слабости родовых сил. Если естественные роды и разрешают, то пузырь вскрывают искусственным путем.
90% женщин с многоводием рожают путем проведения плановой операции кесарева сечения. Так риски в родах, связанные с большим количество амниотической жидкости, удается свести к минимуму.
Проведенное вовремя кесарево сечение спасет жизни и женщине, и ее ребенку.
После родов врачи уделяют особое внимание малышу. Смертность среди таких новорожденных в два с лишним раза выше, чем среди других групп детей
В первые же сутки у малыша берут кровь на инфекции, на определение группы и резус-фактора (при конфликте), а также проводят необходимую терапию, если в ней есть необходимость.
Диагностика
Диагностика многоводия включает в себя физикальный осмотр и дополнительные методы исследования:
Физикальный осмотр
При измерении окружности живота и высоты стояния дна матки определяются их значительные размеры, превышающие показатели, характерные для данного срока беременности. Особенно это становится заметным при регулярном наблюдении беременной. Пальпация матки позволяет выявить ее напряжение и чрезмерную подвижность эмбриона.
Таблица: высота стояния дна матки и окружность живота по неделям беременности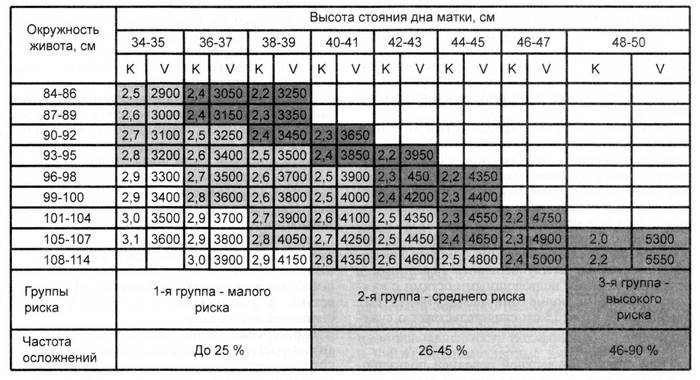
При выслушивании сердцебиения плода определяется приглушенные или глухие тоны сердца.
В случае влагалищного осмотра женщины в родах можно выявить напряженный плодный пузырь даже вне схватки.
Инструментальное обследование
«Золотым стандартом» определения количества околоплодных вод является подсчет индекса амниотической жидкости (ИАЖ) при проведении УЗИ.
Многоводие диагностируется при увеличении ИАЖ и размеров наибольшего кармана амниотической жидкости 8см и выше. Однако УЗИ следует проводить в динамике (неоднократно).
Нормы индекса амниотической жидкости по неделям
- 16 недель – 73-201мм (в среднем 121мм);
- 17 недель – 77-211мм (в среднем 127мм);
- 18 недель – 80-220мм (в среднем 133мм);
- 19 недель – 83-230мм (в среднем 137мм);
- 20 недель – 86-230мм (в среднем 141мм);
- 21 неделя – 88-233мм (в среднем 143мм);
- 22 недели – 89-235мм (в среднем 145мм);
- 23 недели – 90-237мм (в среднем 146мм);
- 24 недели – 90-238мм (в среднем 147мм);
- 25 недель – 89-240мм (в среднем 147мм);
- 26 недель – 89-242мм (в среднем 147мм);
- 27 недель – 85-245мм (в среднем 156мм);
- 28 недель – 86-249мм (в среднем 146мм);
- 29 недель – 84-254мм (в среднем 145мм);
- 30 недель – 82-258мм (в среднем 145мм);
- 31 неделя – 79-263мм (в среднем 144мм);
- 32 недели – 77-269мм (в среднем 144мм);
- 33 недели – 74-274мм (в среднем 143мм);
- 34 недели – 72-278мм (в среднем 142мм);
- 35 недель – 70-279мм (в среднем 140мм);
- 36 недель – 68-279мм (в среднем 138мм);
- 37 недель – 66-275мм (в среднем 135мм);
- 38 недель – 65-269мм (в среднем 132мм);
- 39 недель – 64-255мм (в среднем 127мм);
- 40 недель – 63-240мм (в среднем 123мм);
- 41 неделя – 63-216мм (в среднем 116мм);
- 42 недели – 63-192мм (в среднем 110мм).
Лабораторные анализы
Из лабораторных методов исследования дополнительно назначаются
- кровь на резус-фактор и антитела,
- кровь на сахар (для исключения гестационного сахарного диабета),
- ПЦР для выявления возбудителей ТОRCH-инфекций.
Кардиотокография (КТГ) и допплерометрия
С целью оценки состояния плода проводится кардиотокография (инструментальное выслушивание сердцебиения плода) и допплерометрия (изучение кровотока в плодовых, пуповинных и маточных сосудах).