Почему сбивается ритм сердца? причины, признаки и терапия
Содержание:
- Первая помощь при нарушениях ритма сердца
- Диагностика аритмии
- Что такое аритмия сердца?
- Естественные причины нарушения ритма
- Нарушение сердечного ритма
- Классификация
- Лечение аритмии сердца
- Аритмия сердца – симптомы
- Блокады (нарушение проводимости)
- Почему сердце бьется с перебоями
- Прогноз, осложнения и последствия
Первая помощь при нарушениях ритма сердца
Вид оказания помощи при том или ином нарушении ритма зависит от его вида и от причины, которая привела к этому. В некоторых случаях достаточно выпить пару таблеток, а в некоторых потребуется госпитализация с полноценным обследованием и лечением.
Прежде, чем оказывать первую помощь пациенту в домашних условиях, нужно оценить жалобы, общее состояние и необходимость вызова бригады скорой медицинской помощи. Даже если пациент в целом чувствует себя удовлетворительно, скорую помощь все равно нужно вызвать для регистрации ЭКГ и анализа ее врачом. Если страдает общее состояние, появляются такие признаки, как падение давления, обморок, бледность кожных покровов, нарушение речи и зрения, паралич конечностей, то тем более необходимо как можно скорее вызвать скорую помощь, набрав номер «03» и описав все симптомы диспетчеру.
Общие мероприятия при нарушениях ритма сводятся к следующему:
— успокоить и уложить пациента, подложив подушку под голову при учащенном пульсе и под колени при редком пульсе (для уменьшения и увеличения притока крови к сердцу соответственно)— открыть окно, расстегнуть воротник одежды для доступа кислорода— измерить артериальное давление, посчитать пульс— вызвать скорую помощь — пациенту выпить успокоительный препарат – настойку валерианы, корвалол, валосердин и др.— если приступ развился не впервые, а пациент использует для его купирования назначенные врачом (НЕ самостоятельно) препараты, принять данное лекарство— если беспокоит боль в сердце, принять нитроглицерин под язык— если возникли признаки отека легкого (выраженное удушье, клокочущее дыхание, пенистая мокрота), выпить таблетку фуросемида или лазикса (если есть)— применить одну из вагусных проб при учащенном пульсе. К ним относятся натуживание на глубоком вдохе, надавливание на веки закрытых глаз в течение 10 – 30 секунд, вызывание кашлевого или рвотного рефлекса. При редком пульсе выполнять пробы нельзя— если развились тяжелые нарушения ритма, вызвавшие остановку сердца и клиническую смерть (отсутствие сознания, дыхания и пульса на сонной артерии на шее, нет реакции зрачков на свет), начать проведение сердечно-легочной реанимации. Уложить пациента на твердую поверхность на спину, запрокинуть голову назад, под шею положить валик, начать непрямой массаж сердца и искусственное дыхание рот в рот. Один цикл включает 15 быстрых нажатий двумя сцепленными в замок ладонями выпрямленных рук на нижнюю часть грудины и 2 вдыхания воздуха в рот, зажав нос пациента. Через три цикла оценить наличие пульса на сонной артерии. Если пульса нет, продолжать реанимацию до приезда скорой помощи, но не более 30 минут, так как за это время развивается смерть мозга.
Бригада скорой помощи, сделав ЭКГ и оценив ситуацию, может прибегнуть к медикаментозным методам лечения аритмии, таким, как:— при брадиаритмиях – атропин 0.1% — 1 мл внутривенно струйно или медленно (суточная доза не более 4 мл), дофамин (допамин, допмин) 200 мг на 200 мл физраствора внутривенно капельно, эуфиллин 2.4% — 5-10 мл внутривенно струйно— при пароксизме мерцательной аритмии – дигоксин 0.025% 1-2 мл внутривенно струйно, панангин 10 мл внутривенно струйно, новокаинамид 10% — 10 мл внутривенно медленно— при пароксизме наджелудочковой тахикардии — вагусные пробы, аденозинтрифосфорная кислота (АТФ) 1% — 1 — 2 мл внутривенно струйно, строфантин (дигоксин) 0.025% — 1мл внутривенно медленно, новокаинамид— при пароксизме желудочковой тахикардии – лидокаин 2% — 6 мл внутривенно струйно, новокаинамид, мезатон 1% — 0.3 – 0.5 мл при сниженном артериальном давлении, кордарон (амиодарон) 5% — от 3 до 9 мл внутривенно струйно, аймалин 2.5% — 2 мл внутривенно медленно или струйно — при отсутствии эффекта может проводиться при необходимости временная электрокардиостимуляция при помощи дефибриллятора (если позволяет оборудование)
Диагностика аритмии
При возникновении признаков аритмии больным рекомендуется
сразу же обратиться к кардиологу. Врач проведет тщательный опрос и осмотр
пациента. Это позволит точно определить, присутствуют ли в жизни человека
факторы, которые могли привести к возникновению нарушений сердечного ритма, и
тяжесть протекания заболевания.
Кардиолог обязательно измеряет давление и определяет пульс.
Также врач проводит аускультацию сердца с помощью фонендоскопа. На этом этапе
он может оценить характер тонов сердца и сделать предварительные выводы о
качестве его функционирования.
Для подтверждения диагноза и точного определения вида
аритмии назначаются инструментальные методы исследований:
- ЭКГ;
- УЗИ;
- холтеровский мониторинг.
Также показано сдать общий анализ крови и биохимический.
Иногда для точного выявления имеющихся нарушений и причин развития аритмии
используются МРТ и КТ. Также в отдельных случаях может проводиться ангиография.
Если приступы аритмии наблюдаются редко и не фиксируются на
ЭКГ, пациенту предлагается пройти несколько тестов:
- ЭКГ при физической нагрузке, например, во время
работы на велотренажере или бега. - Тест с наклонным столом – показан при частых
предобморочных состояниях и потере сознания. Он заключается в том, что сначала
ЭКГ снимается, когда пациент лежит на горизонтальной поверхности, а затем в
вертикальном положении.
В нашей клинике вы также можете узнать более подробно о составе своего тела и состоянии сосудистой системы, которая участвует в кровоснабжении внутренних органов, скелетно- мышечной мускулатуры, головного мозга.. Наши опытные доктора подробно разъяснят Вам полученные данные. Биоимпендансометрия высчитывает соотношение жира, мышечной , костной и скелетной массы, общей жидкости в организме, скорости основного обмена. От состояния мышечной массы зависит интенсивность рекомендуемой физической нагрузки. Обменные процессы в свою очередь влияют на способность организма восстанавливаться. По показателям активной клеточной массы можно судить об уровне физической активности и сбалансированности питания. Это простое и быстрое в проведении исследование помогает нам увидеть нарушения в эндокринной системе и принять необходимые меры
Помимо этого нам также очень важно знать состояние сосудов для профилактики таких заболеваний как инфаркты, гипертоническая болезнь, сердечная недостаточность, сахарный диабет и многое другое. Ангиоскан позволяет определить такие важные показатели как биологический возраст сосудов, их жесткость, индекс стресса (что говорит о сердечном ритме), насыщение крови кислородом
Такой скрининг будет полезен мужчинам и женщинам после 30, спортсменам, тем, кто проходит длительное и тяжелое лечение, а также всем, кто следит за своим здоровьем.
Что такое аритмия сердца?
У здорового человека в нормальном состоянии синусовый узел генерирует 60-90 ударов за минуту. Когда человек испытывает повышенные эмоциональные либо физические нагрузки, интенсивность сокращений сердца может увеличиваться. Такая реакция организма считается нормой. Проблема возникает, когда диагностируется аритмия сердца. Такая патология – очень распространенное явление. Она диагностируется у 1% населения, достигшего 50-тилетнего возраста. Вероятность развития данной патологии у 60-тилетних составляет 10%
По этой причине важно разобраться, что такое аритмия
Однако с этой патологией сталкиваются не только в предпенсионном возрасте. У тех, кто помоложе, заболевание возникает в таких случаях:
- при физическом истощении;
- если организм подвергается сильным нагрузкам;
- после недавно перенесенных травм.
По сути, аритмия сердца – это нарушение частоты и ритмичности сокращений. Она не считается самостоятельной болезнью. Это симптом, который указывает на протекающие в организме патологические процессы. Иногда они незначительные, а порой – и более серьезные. При любых таких сбоях речь идет о сбоях сердечно-сосудистой системы, требующих квалифицированной медицинской помощи.
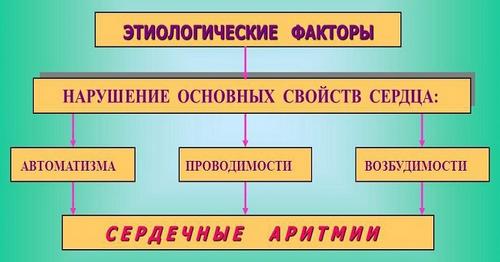
Виды нарушения сердечного ритма
В медицинской практике известно несколько разновидностей аритмии. От типа диагностированного сбоя зависит выбор терапии. Нарушение ритма сердечных сокращений можно классифицировать следующим образом:
- Синусовая аритмия – сбой, который может быть тесно связан с дыхательными циклами или протекать независимо от них. Встречается как у подростков (при этом речь идет о вегетативной дисфункции), так и у пожилых.
- Синусовая брадикардия – нарушение, протекающее с замедлением ритма (он составляет менее 60 уд/мин). Оно наблюдается из-за патологических изменений, интенсивных физических нагрузок или приема некоторых медикаментов.
- Синусовая тахикардия – сбой, при котором учащается ритм до 90 уд/мин (и более) без видимых на это причин.
- Экстрасистолия – нарушение, проявляющееся неравномерным сокращением сердечной мышцы. Такая проблема чаще возникает в результате сильного переутомления, стресса или вредной привычки.
- Мерцательная аритмия сердца – это нарушение, при котором отмечается быстрое и нерегулярное сокращение предсердий (до 350-700 в минуту). Если такое состояние длится 48 часов и более, возрастает риск развития ишемического инсульта.
- Пароксизмальная тахикардия – нарушение, протекающее с правильной строгой ритмичностью. Частота сокращений достигает 240 уд/мин.
- Аритмии, связанные с нарушениями проводимости – сбои в работе сердца. Они бывают врожденными либо приобретенными. Самыми опасными считаются блокады, дающие брадикардию.
Причины аритмии
Нарушение сердечного ритма может вызываться следующими патологическими состояниями:
- гипотермией;
- кровотечениями;
- гипертермией;
- стенокардией;
- гипотиреозом;
- миокардитом;
- гипертиреозом;
- феохромоцитомой;
- гипертонией;
- патологиями проводящей системы сердца;
- гиперкалиемией.

К тому же такое органическое поражение возникает из-за интоксикации, водно-солевого дисбаланса или сбоев в работе нервной системы. Также аритмия сердца может провоцироваться следующими препаратами:
- гликозидами, которые при длительном приеме провоцируют снижение частоты сокращения;
- клонидином (при некорректно подобранной дозировке замедляют сердечный ритм);
- адреналином, атропином и кофеином (увеличивают интенсивность сокращений);
- β-адреноблокаторами, которые замедляют ритм;
- резерпином (снижает частоту сокращения).
Чем опасна аритмия?
Данное патологическое состояние неразрывно связно с нарушением сердечной деятельности. В том, насколько оно опасно, помогут разобраться последствия аритмии. Их развитие напрямую зависит от типа нарушения. Последствия могут быть такими:
- Мерцательная аритмия провоцирует развитие инсульта.
- Пароксизмальный тип вызывает нарушение кровообращения во внутренних органах.
- Экстрасистолия становится причиной развития инфаркта миокарда.
Естественные причины нарушения ритма
Возникновение сбоев сердечного ритма не всегда сигнализирует о наличии заболевания. Существует ряд нормальных физиологических состояний, когда наблюдается изменения ритма. Среди них выделяются следующие причины:
- Во время сна частота сердечных сокращений незначительно снижается, вызывая брадикардию.
- Естественна брадикардия у людей, профессионально занимающийся спортом. Для лучшей адаптации к постоянным сильным физическим нагрузкам сердце начинает работать иначе.
- В стрессовых ситуациях или при непривычных чрезмерных физических нагрузках происходит повышенная выработка адреналина, что приводит к возникновению тахикардии.
- Употребление алкоголя, курение вызывают физиологическую тахикардию. Долгое потребление алкоголя в больших количествах может привести к патологии сердечного ритма, проявляющейся пароксизмальной мерцательной аритмией.
Ко временным изменениям в работе сердца приводят:
- пищевые отравления,
- перегрев на солнце и при высокой температуре,
- воспалительные процессы,
- лихорадочные состояния,
- шоковые состояния,
- переохлаждения.
Нарушение сердечного ритма
Нарушение сердечного ритма – это клиническое проявление, которое в большинстве случаев указывает на протекание в организме того или иного недуга. Столкнуться с подобным проявлением могут как взрослые, так и дети. Половая принадлежность также не играет роли. Привести к возникновению подобного признака может большое количество факторов, которые не всегда связаны с патологиями со стороны сердца. Помимо этого, есть группа вполне безобидных причин.
Клиническая картина будет обуславливаться тем состоянием, которое привело к изменению ритмичности, учащению или замедлению сердечных сокращений. Главными симптомами принято считать одышку, головокружения, колебания АД, слабость и болевой синдром в области сердца.
Выявить причины нарушения ритма сердца можно при помощи лабораторно-инструментальных методов обследования. Терапия будет носить индивидуальный характер, но основу составляет приём лекарств и лечение народными средствами.
Нарушение ритма сердца в Международной классификации болезней кодируется несколькими значениями. Код по МКБ-10 – І49.0-І49.8.
Клиницисты выделяют огромное количество причин нарушения сердечной деятельности как патологических, так и физиологических.
Патологии со стороны сердечно-сосудистой, которые влекут за собой появление основного симптома:
Вторая категория причин патологического характера включает в себя заболевания, влияющие на нервную систему. Среди таких недугов стоит выделить:
- ВСД;
- неврозы и неврастению;
- инсульт и другие состояния, которые характеризуются нарушением мозгового кровообращения;
- новообразования любого генеза в головном мозге;
- черепно-мозговые травмы.
Причины нарушения сердечного ритма, связанные с другими внутренними органами:
- сахарный диабет;
- низкое или высокое содержание гормонов щитовидной железы;
- поражения надпочечников;
- грыжа пищеводного отдела диафрагмы;
- широкий спектр недугов органов дыхательной системы;
- язвенное поражение ДПК или желудка.
Физиологические источники возникновения подобного симптома:
- предменструальный синдром – наиболее частая причина развития аритмии у девушек-подростков;
- климакс;
- продолжительное влияние стрессовых ситуаций или нервных перенапряжений;
- период вынашивания ребёнка – при беременности очень часто наблюдается учащение ЧСС;
- злоупотребление вредными привычками;
- нерациональное питание, в частности, употребление большого количества кофе;
- недостаточное количество сна;
- длительное переохлаждение или перегрев организма.
Помимо этого, вызвать нарушение сердечного ритма может бесконтрольный приём некоторых групп лекарственных препаратов, например:
- диуретиков;
- гормональных веществ;
- антидепрессантов;
- антибиотиков;
- кофеиносодержащих лекарств.
Нарушение сердечного ритма у детей, а в некоторых случаях и у подростков, может быть обусловлено:
- врождёнными пороками сердца;
- генетической предрасположенностью;
- тяжёлыми отравлениями пищевыми продуктами;
- передозировка медикаментами;
- нарушение функционирования ЦНС;
- протеканием недугов инфекционного характера;
- патологии других внутренних органов, указанные выше.
Стоит отметить, что в основную группу риска входят люди, подверженные ожирению и лица возрастной категории старше сорока пяти лет.
В некоторых случаях причины появления такого симптома выяснить не удаётся.
Классификация
Самым частым нарушением является мерцательная аритмия, от которой страдает около 5% тех, кому за 60 лет. Характеризуется не полноценной работой предсердий, а лишь беспорядочными их подергиваниями. Сокращения желудочков при этом более частые и хаотичные. При этом причины нарушения ритма сердца: ишемия, тиреотоксикоз, злоупотребление алкоголем и др. Неполноценная работа предсердий провоцирует застойные явления, формирование тромбов, которые могут, оторвавшись, оказаться в сосудах головного мозга и привести к инсульту.
Прием препаратов, разжижающих кровь, помогает уредить пульс, после чего с ритмом 60—75 ударов в минуту человек спокойно живет. При маленьких дозировках такие лекарства не работают, при превышении вызывают кровотечение и инсульт. Поэтому их прием надо согласовать с врачом и параллельно проверять показатели свертываемости крови по специальному анализу МНО. Он выполняется 1 раз в 1—2 месяца по схеме, подобранной врачом для каждого конкретной ситуации.
В случае приступообразного характера мерцательной аритмии пульс восстанавливается самостоятельно. Происходит это за несколько часов. Если эффект отсутствует, надо как можно быстрее вызывать скорую медицинскую помощь, чтобы у врачей было время для исправления ситуации в сторону улучшения.
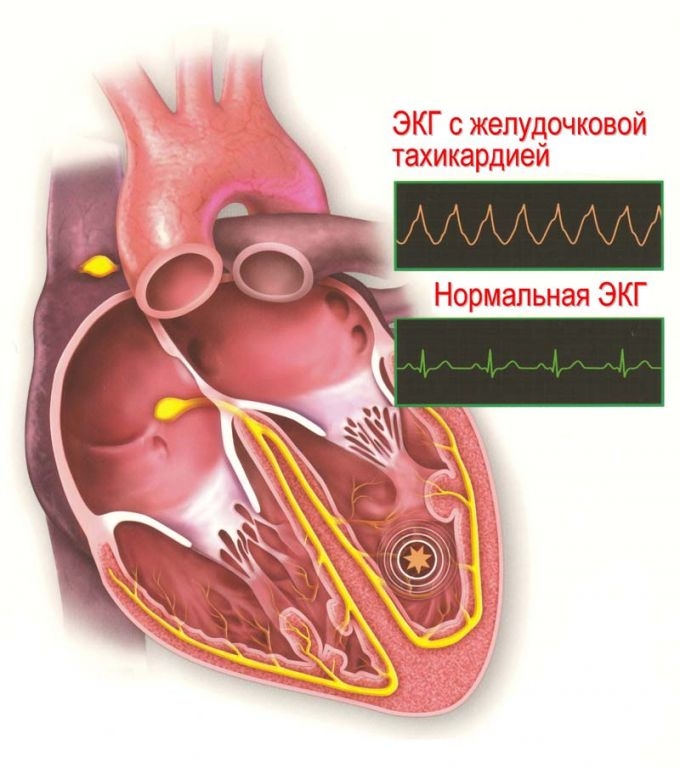
Тахикардия
Состояние, когда пульс в покое превышает 90 уд./мин. Провокаторами могут быть:
- неврозы;
- анемия;
- дисфункция щитовидной железы;
- сердечная недостаточность;
- миокардиты;
- повышенная температура тела.
В аритмологии различают несколько форм тахикардии:
- Фибрилляция желудочков с мгновенной потерей сознания и возможным летальным исходом.
- Наджелудочковая, достаточно безопасная разновидность, которая часто не напоминает о себе годами.
Только специалист может поставить точный диагноз, оценить риски, после тщательного обследования подобрать оптимальные для данной ситуации методы лечения.
Брадикардия
Урежения частоты сердечных сокращений до 60 ударов в минуту. Возникают, если имеют место:
- прием некоторых медпрепаратов;
- вирусные инфекции;
- снижение активности щитовидной железы;
- повышенное внутричерепное давление;
- слабость синусового узла, как возрастное изменение миокарда, характерное для людей старше 60 лет;
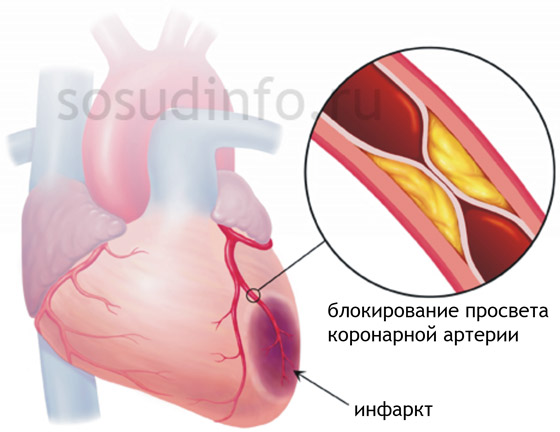
- инфаркт;
- нейроциркуляторная дистония.
Состояние сопровождается головокружениями, потерей сознания, слабостью.
Пациенту с таким диагнозом показан электрокардиостимулятор или искусственный водитель ритма. Место его имплантации — левая подключичная область. Устройство вырабатывает импульс, который стимулирует сократительную активность миокарда. Работает на протяжении 7—8 лет, пока не разрядится батарея питания.
Эстрасистолия
Внеочередные сокращения сердца. Наблюдаются при ишемии, поражении сердечных клапанов, заболеваниях миокарда. Встречаются у детей и подростков. У здоровых взрослых связаны с большими дозами кофе, крепкого чая, алкоголя, эмоциональными перегрузками. При отказе от провоцирующих факторов неприятные ощущения в области сердца исчезают. При эстрасистолии органического происхождения возможны серьезные патологии, затрагивающие эндокринную систему, а также гипертония, сердечная недостаточность, миокардиты, ревматические пороки сердца, инфаркт миокарда, ишемия. Эстрасистолы аритмологами рассматриваются как предвестники тяжелых состояний, приводящих к внезапной смерти, среди которых фибрилляция и трепетание желудочков, учащение пульса пароксизмального вида.
Лечение аритмии сердца
После того, как диагноз поставлен, вид аритмии и степень
тяжести ее течения определены, кардиолог может разработать оптимальную тактику
лечения пациента. В каждом случае она будет своя и обязательно полностью учтет индивидуальные
особенности конкретного человека.
При аритмии лечение всегда комплексное и в первую очередь направлено
на устранение причины ее развития. Оно включает медикаментозную терапию,
мануальную терапию, коррекцию образа жизни.
При аритмии важно перейти на здоровый образ жизни, т. е.
отказаться от курения и злоупотребления алкоголем, ежедневно гулять на свежем
воздухе, больше двигаться и перейти на правильное питание
Это необходимо,
поскольку никотин, алкоголь, малоподвижный образ жизни, жирные и соленые
продукты являются провокаторами развития аритмии и способствуют развитию
осложнений. Не менее важно нормализовать психоэмоциональное состояние, а также
соблюдать режим труда и отдыха.
В рамках медикаментозной терапии пациентам могут назначаться
препараты разных групп:
- блокаторы кальциевых каналов;
- сердечные гликозиды;
- блокаторы натриевых каналов;
- антиаритмические средства;
- блокаторы калиевых каналов;
- β-адреноблокаторы;
- витамины.
Двум разным людям с одинаковыми симптомами может назначаться
разная схема лечения аритмии. Поэтому самостоятельно приобретать те или иные
лекарственные средства только потому, что соседке или родственнику их назначали
категорически нельзя. Подобная самодеятельность может привести к еще большему
усугублению ситуации и критическому нарушению сердечного ритма.
Также обязательно проводится лечение сопутствующих
заболеваний, ставших следствием или причиной развития аритмии. Поэтому
пациентам, кроме помощи кардиолога, может потребоваться консультация невролога,
эндокринолога и других узких специалистов. В результате при эндокринных
заболеваниях может назначаться заместительная терапия, при неврологических –
ноотропы, цереброваскулярные средства, при склонности к образованию крови
рекомендуются тромболитические препараты и т. д.
При необходимости пациентам может проводиться электрическая
кардиоверсия. Это достаточно болезненная процедура, поэтому ее проводят только
под наркозом или седацией. Она используется с целью нормализации ритма при
трепетании или мерцании желудочков или предсердий. Электрическая кардиоверсия
заключается в пропускании электрического тока через грудную клетку с помощью
дефибрилятора. Манипуляция проводится под контролем ЭКГ и в большинстве случаев
одного разряда достаточно для нормализации сердечного ритма.
Мануальная терапия при аритмии сердца
Грамотно проведенные сеансы мануальной терапии способны
существенно улучшить состояния пациентов за счет нормализации нервной
проводимости. Особенно они эффективны при наличии остеохондроза, который
сегодня присутствует практически у каждого взрослого человека в большей или
меньшей степени.
Поскольку в таких ситуациях аритмия становится следствием
нарушения работы вегетативной нервной системы, устранение компрессии
спинномозговых корешков положительно отражается на работе сердечной мышцы.
Справиться с этой задачей по силам мануальному терапевту, в особенности
владеющему методикой проведения лечения по методу Гриценко.
Она позволяет за счет воздействия на позвоночник,
восстановления правильного положения позвонков и улучшения качества питания
межпозвоночных дисков добиться остановки прогрессирования возникших в них на
фоне остеохонроза дегенеративных процессов и восстановления нормальной структуры.
Метод Гриценко имеет около сотни патентов и признан эффективной методикой
лечения не только остеохондроза, но и массы других заболеваний, которые стали
результатом возникновения нарушений в позвоночнике.
После курса сеансов удается не только уменьшить проявления
аритмии или полностью устранить их, но и укрепить весь организм в целом. Это
положительно отражается на общем самочувствии больного.
Хирургическое лечение аритмии сердца
В определенных случаях сохранить жизнь пациенту можно только
за счет проведения операции. Сегодня при лечении аритмии могут проводиться
следующие хирургические вмешательства:
- радиочастотная абляция;
- электрокардиоверсия;
- установка искусственного водителя ритма или
дефибриллятора.
Чтобы избежать проведения достаточно опасных и дорогостоящих
операций на сердце, стоит не запускать заболевание и своевременно начинать
лечение, пока справиться с ним можно безоперационным путем.
Аритмия сердца – симптомы
Для этого нарушения характерна своя клиническая картина. Причем, аритмия симптомы может проявлять разнящиеся между собой. Здесь основополагающим фактором является интенсивность сердцебиения. Например, брадикардия сопровождается такими признаками:
- головокружением;
- обмороками;
- быстрой утомляемостью;
- нарушением артериального давления (оно может изменяться скачкообразно);
- бледностью кожного покрова;
- одышкой;
- болями в области груди.

Для тахикардии свойственны такие симптомы:
- тошнота;
- ощущение нехватки воздуха;
- давящие либо сжимающие боли в груди;
- чувство страха;
- потеря сознания;
- головокружения.
Блокады (нарушение проводимости)
работа проводящей системы сердца
Наиболее частые места локализации блокад:
- Синоаурикулярный и атриовентрикулярный узлы;
- Предсердия;
- Ножки пучка Гиса и их разветвления;
- Мышца желудочков.
В зависимости от скорости проведения импульсов различают 3 степени блокад:
- 1 ст. – проведение импульсов замедленное, с выпадением части сокращений желудочков;
- 2 ст. – не может пройти какая-то часть импульсов (неполная блокада);
- 3 ст. – импульсы вообще не добираются до лежащих ниже отделов проводящей системы (блокада полная).
Нарушения проводимости, вызывающие сбой в сердечном ритме, разделяют по месту их возникновения:
- Синоаурикулярная блокада имеет место, когда в предсердия не проходят импульсы из синусового узла, что больше характерно для выраженной ваготонии и органического поражения сердца. Терапия в первую очередь направлена на основное заболевание, а при явных нарушениях гемодинамики – применение атропина, препаратов белладонны, эфедрина или имплантация искусственного водителя ритма;
- Внутрипредсердная блокада сопровождает пороки сердца, миокардиты, ИБС и может возникать при передозировке некоторых противоаритмических средств или препаратов наперстянки. Ликвидируется путем успешного лечения основной болезни;
- Атриовентрикулярная (АВ) блокада – нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады;
- Блокады внутрижелудочковые способны появляться на любом уровне системы Гиса-Пуркинье (нарушения в пучке Гиса, блокады частичные и полные правой и левой ножки п. Гиса). Обычно эти блокады не требуют лечения, однако учитываются в случаях назначения некоторых медикаментозных средств;
- Синдром W– P –W (Вольфа – Паркинсона –Уайта) или синдром преждевременного возбуждения желудочков возникает, если имеют место дополнительные проводящие пути, позволяющие импульсу распространяться из предсердий в желудочки. Синдром W – P – W сам по себе нечастый – около 0,2% всех людей, но до 80% из них имеют другие нарушения сердечного ритма (суправентрикулярная тахикардия и экстрасистолия, приступы мерцательной аритмии). Этот синдром больше предпочитает мужской пол всех возрастов, но чаще с наследственной предрасположенностью к нему или имеющих врожденные сердечные аномалии. Хотя не исключается и у здоровых лиц или у больных с НЦД и эндокринными расстройствами, которые ему очень способствуют. Синдром преждевременного возбуждения лечить не нужно, если он не сопровождается пароксизмальной тахикардией, в иных случаях назначают β-блокаторы, сердечные гликозиды, противоаритмические средства, а при отсутствии эффекта от них проводят электрическую дефибрилляцию.
Атриовентрикулярная блокада может создавать угрозу жизни
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.
Еще худших последствий можно ожидать от атриовентрикулярной блокады 3 степени – полной поперечной блокады. Поскольку проведение импульсов от предсердий к желудочкам через АВ узел полностью отсутствует, они начинают возбуждаться и сокращаться, как придется (независимо друг от друга). Если пульс становится ниже 20 уд/мин, можно наблюдать периодическую потерю сознания, сопровождающуюся судорогами, которые возникают в результате ишемии мозга. Это явление носит название приступов Адамса-Морганьи-Стокса, считается крайне тяжелым последствием и требует немедленных реанимационных мероприятий. В противном случае быстро наступает смерть.
Почему сердце бьется с перебоями
Перебои в сердце имеют свои причины: физиологические и патологические, которые знакомы практически каждому. К первой группе относятся: психоэмоциональное перенапряжение, стрессовая ситуация, переутомление, злоупотребление алкоголем или никотином, крепким чаем, кофе, энергетиками, прием гормональных препаратов, диуретиков, бронхо- и спазмолитиков, гипотензивных средств.
Сюда же включены атмосферные, природные явления, метеочувствительность, физические нагрузки, изменение климата, подъем в горы, на высоту, резкое изменение положения тела (ортостатика). С устранением триггера исчезает аритмия.
Ко второй группе относятся многие заболевания, которые по причинам перебоев в работе сердца делятся на кардиальные и внекардиальные:
| Кардиальные причины | Экстракардиальные причины |
|---|---|
| ИБС: стенокардия любой формы, ОИМ, постинфарктный кардиосклероз, безболевая латентная ишемия миокарда. Симптомы: загрудинный дискомфорт, боли в грудной клетке с разной иррадиацией, купируются нитроглицерином и отдыхом | ВСД: головная боль, чувство удушья, страха, скачки АД, беспокойство |
| Гипертоническая болезнь с цефалгиями, вертиго, мельканием мушек перед глазами, звоном в ушах | Тиреотоксикоз: перепады настроения, нарушения сна, повышенная возбудимость, диспепсия, сухость слизистых полости рта, кожный зуд |
| СН с одышкой и пастозностью тканей лица, ног | Опухоль надпочечников: тахикардия, гипертония, одышка |
| Пороки сердца: врожденные или приобретенные | Анемия: одышка, вертиго, бледность и сухость кожи, ломкость ногтей, волос |
| Миокардиты с аритмиями, гипертермией, одышкой, артралгиями, пастозностью, кожными сыпями | Острая кровопотеря – предшествует анемии и имеет аналогичную симптоматику |
| Кардиомиопатия с нарастающей слабостью, диспноэ | Гипертермия неясного генеза |
| Инфекционный эндокардит с длительным субфебрилитетом, температурными свечками, кожными высыпаниями, артралгиями, миалгиями, одышкой, отеками | Электролитный дисбаланс с мышечными спазмами, диспепсией, раздражительностью |
| Перикардиты с аналогичной симптоматикой: экссудативные с выпотом и адгезивные (сухие) | ОРВИ |
| ТЭЛА – спонтанная одышка. температура, обморок, часто на фоне тромбофлебита | Обострение хронических патологий ЖКТ и легких |
Прогноз, осложнения и последствия
Прогноз крайне неоднозначен. Физиологическая аритмия не несет угрозы здоровью человека. У людей молодого возраста прогноз в целом благоприятный. При остальных видах болезни сценарий развития определяется природой основного заболевания.
Осложнения и последствия:
Предотвращение рецидивов и методы профилактики:

- положительные эмоции и хорошее настроение;
- избегание стрессов;
- избегание больших нагрузок на сердце;
- щадящий режим и максимально спокойная обстановка;
- лечение сопутствующих болезней;
- правильное питание;
- отказ от вредных привычек.
Синусовая аритмия представляет собой грозное нарушение работы сердца, так как практически всегда она – симптом другой болезни
Очень важно вовремя и правильно диагностировать заболевание и принять соответствующие меры. Лечение необходимо проводить только под контролем специалиста
у призывника нефроптоз 2 степени , вегетососудистая дистония , синусная аритмия , плоскостопие 2 степени . Была 1 отсрочка , когда учился в медколледже . Сейчас учится на первом курсе в мед.университете. Просили дать отсрочку на один год , чтобы он мог окончить 1 курс и после службы в Армии мог восстановиться в Университете . А если его призовут сейчас , то ему придётся поступать заново Тем более у него статус оставшегося без попечения родителей .
вы такое тут нагородили, при мед.институтах есть военная кафедра, пусть туда ходит и не пропускает, и тогда его никто в армию не заберет
Поставили диагноз сегодня, 2 дня назад перенервничала сильно. Вечером стало плохо, закружилась голова и потемнело в глазах, небольшая боль в сердце. Сделали ЭКГ и выписали трикардин, нейровитан, аспаркам. Если давление выше 140 то каптопрес пить. Через 4 дня на повторное обследование.
Среди причин отсутствует грыжа среднего отдела грудной клетки как дополнительный фактор . Спасибо за информативное раскрытие темы.