Неходжкинская лимфома: разновидности и лечение
Содержание:
- Существующие виды лимфом
- Лечение, стадии и прогноз
- Как развивается НХЛ?
- Опухоль в селезенке
- Лечение
- Диагностика Неходжкинской лимфомы:
- Лимфома — стадии, диагностика, лечение
- Прогноз и профилактика крупноклеточной лимфомы
- Классификация В-клеточных лимфом
- Типы/подтипы неходжкинской лимфомы
- Факторы риска развития неходжкинской лимфомы
- Online-консультации врачей
- Симптомы и признаки неходжкинской лимфомы
- Симптомы неходжкинской лимфомы
- Лечение лимфомы Ходжкина
- Диагностика диффузной крупноклеточной лимфомы
- Причины
Существующие виды лимфом
Прогнозировать ход течения болезни можно только после установления вида лимфомы, так как каждый из них имеет свои особенности, патологию и специфику лечения. Всего выделяется 35 основных типов заболевания, в т.ч. 5 типов относятся к разновидностям лимфом Ходжкина, а 30 видов считаются неходжкинскими.
Наиболее распространена лимфома Ходжкина, поражающая лимфатическую систему. Выделяется 5 основных подвидов данного типа заболевания: вид, обогащенный лимфоцитами; склероз узлов (нодулярный склероз); смешанно-клеточный тип (составляет до половины всех случаев проявления болезни); лимфоидное истощение; склероз с лимфоидным преобладанием. До недавнего времени прогноз по этому типу болезни был неутешительным, но сейчас разработаны способы лечения, дающие оптимистичное отношение к выздоравливанию.
Неходжкинские лимфомы составляют длинный ряд неопластических заболеваний, проявляющихся из лимфатических клеток. Они относятся к группе так называемых лимфосарком. Очень часто этот тип болезни объясняется инфицированием вирусом Эпштейна-Барра. В целом выделяется много подвидов, которые группируются в медленно развивающиеся индолентные варианты; в прогрессирующие агрессивные виды и в подгруппу со средней активностью, но поражающую внутренние органы (в первую очередь селезенку) без повреждения узлов, называемую экстранодальной. Выживаемость в этой группе имеет разный прогноз: для индолентного течения болезни – достаточно оптимистичный.
К характерным морфологическим видам неходжкинской лимфомы можно отнести: В-клеточный тип в маргинальной области; МАLT-лимфому; фолликулярные разновидности, которые обладают очень хорошим прогнозом на выживаемость при своевременном лечении. В то же время к этой большой группе относятся подтипы с достаточно отрицательным прогнозом: Т-областный вид и Т-клеточные варианты периферического характера.
Из характерных экстранодальных форм заболевания можно выделить лимфому кожи, лимфому желудка и желудочно-кишечного тракта, лимфому Беркитта. Последний вид характеризуется наиболее активным ростом злокачественной опухоли, поражающей ряд органов, в т.ч. селезенку.
Лечение, стадии и прогноз
Комбинирование различных направленностей воздействия на заболевание дает наиболее высокие результаты. В случае аномальной развитости лечение лимфомы НХЛ допускает использование полихимиотерапии. Методика основана на использовании нескольких групп химиопрепаратов, как результат – наступает стойкая ремиссия.
Лечение пожилых пациентов от неходжкинской лимфомы накладывает собственные сложности. Согласно статистическим показателям – 65% полных ремиссий достигаются у пациентов до сорокалетнего возраста, у старшей группы это значение падает до 37% при повышении количества летальных исходов до 30% случаев. В 1996 г. Методика применения препаратов химиотерапии была пересмотрена – срок был увеличен до 8 дней с разделением дозировок Доксорубицина и Циклофосфана с применением в первый и восьмой день.
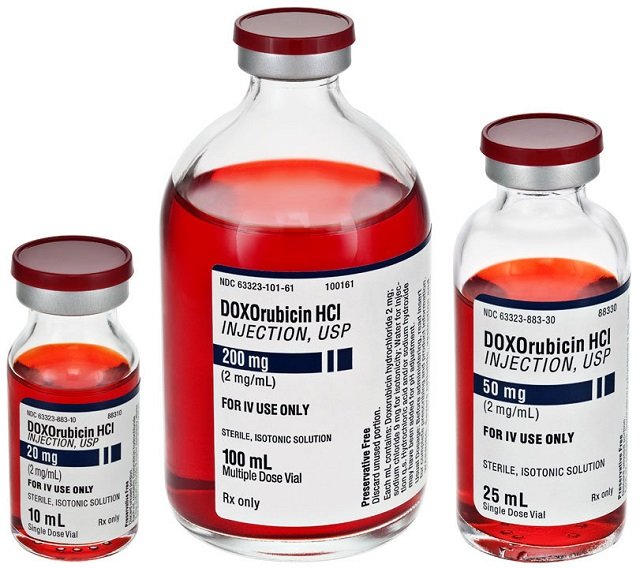
После определения типа патологии выявленной у пациента, врач должен определить степень поражения и назначить схему воздействия на новообразование. Классическими вариантами лечения неходжкинской лимфомы являются:
- При лимфоме 1-2 стадии рекомендуется назначить курс химиотерапии. Повысить шансы на регрессию опухоли возможно путем параллельной с курсом химиотерапии, пересадки стволовых клеток.
- НХЛ 3-4 стадии требует назначения химиотерапии. Основная цель такого лечения является введение заболевания в состояние длительной ремиссии.
- Применение лучевой терапии может назначаться в случаях поражений t-клеточной формой неходжкинской лимфомы. Наступившая ремиссия может длиться несколько лет.
- Допускается применение альтернативных способов лечения – иммунотерапия, гормонотерапия или трансплантация стволовых клеток и костного мозга.

Альтернативные способы достаточно часто способствуют повышению внутреннего потенциала и увеличивают длительность ремиссии. Оперативное вмешательство также может быть применено к лимфоме неходжкинского типа, но при соблюдении ряда условий:
- опухоль локализована;
- имеет низкую степень злокачественности;
- дополнительно применяются иммунные препараты.
Как развивается НХЛ?
Клетка претерпевает изменения (мутации) в лимфатическом узле или в какой-либо другой лимфатической структуре. Это может начаться в одном из трех основных типов лимфоцитов:
- В-лимфоциты (В-клетки), которые вырабатывают антитела для борьбы с инфекциями;
- Т-лимфоциты (Т-клетки), которые выполняют несколько функций, в том числе помогают В-лимфоцитам вырабатывать антитела;
- Естественные клетки-киллеры (NK-клетки), которые атакуют инфицированные вирусом клетки или опухолевые клетки.
Около 85-90 процентов случаев НХЛ начинаются в В-клетках.
Аномальный лимфоцит выходит из-под контроля и производит больше аномальных клеток.
- Эти аномальные лимфоциты (клетки лимфомы) накапливаются и образуют массы (опухоли). Если НХЛ не лечить, раковые клетки вытесняют нормальные белые клетки, и иммунная система не может эффективно противостоять инфекции.
- НХЛ, которая развивается или распространяется в другие области тела, где обнаруживается лимфоидная ткань, например, селезенка, пищеварительный тракт и костный мозг, называется первичной экстранодальной лимфомой.
- НХЛ классифицируется на более чем 60 различных подтипов. Врачи классифицируют подтипы неходжкинской лимфомы на категории, которые описывают, насколько быстро или медленно прогрессирует заболевание:
- Агрессивный (быстрорастущий) НХЛ;
- Индолентные/ленивый (медленно растущий) НХЛ.
Опухоль в селезенке
Поражение селезенки наблюдается преимущественно у людей преклонного возраста. В течение начальных стадий развития опухоль никак себя не проявляет, но в дальнейшем о ее наличии свидетельствуют следующие симптомы:
- резкая потеря веса;
- чувство тяжести, возникающее в правом подреберье;
- повышенное потоотделение во время сна;
- малокровие;
- рост опухоли приводит к быстрой насыщаемости даже при условии, если человек съел мало пищи;
гипертермия.
Болевые ощущения возникают после того, как опухоль начинает прорастать в соседние ткани. В дальнейшем выявляются раковые клетки в составе крови и костях.
Лечение
Выбор метода лечения неходжкинской лимфомы зависит от стадии заболевания, степени злокачественности опухоли, возраста и общего состояния пациента
Важно провести отличие между лечением низкосортных и высокосортных лимфом
Часто различные методы лечения объединяются для достижения максимальных результатов: эти комбинации различны для каждой лимфомы, поэтому нельзя говорить об общем стандарте. В лечении лимфом используют радиотерапию, радиоиммунотерапию, химиотерапию, цитокиновую терапию и моноклональные антитела.
Лучевая терапия

В мировой практике лучевая терапия показана в более чем 70% случаев раковых заболеваний
Для уничтожения раковых клеток и уменьшения размеров опухолей используются рентгеновские лучи в высокой дозе или другое излучение высокой энергии. Индолентные лимфомы I и II стадии рекомендуется лечить с помощью только лучевой терапии. При других формах предпочтительно использовать комбинацию химиотерапии и лучевой терапии.
Химиотерапия
Лекарства (обычно цитостатические препараты) используются для уничтожения раковых клеток и уменьшения размеров злокачественных новообразований. Цитостатики можно применять в виде таблеток или растворов для внутривенного, а также внутримышечного введения.
Химиотерапия – это системная терапия: лекарства распространяются через кровоток по всему телу и разрушают или подавляют быстрорастущие клетки. Тем не менее, здоровые быстрорастущие ткани – костный мозг, слизистая оболочка или волосковые клетки – также повреждаются в результате химиотерапии, что приводит к различным побочным эффектам: анемии, выпадению волос и др.
Цитокиновая терапия
Цитокиновая терапия стимулирует иммунную систему организма для борьбы с раком. Цитокины – это вещества, которые посредничают между защитными клетками и другими лейкоцитами. К ним относятся, например, различные интерлейкины и интерфероны, эффект которых заключается в повышении готовности и целевой активации некоторых типов клеток.
Цитокиновую терапию следует отличать от так называемых «альтернативных» терапевтических методов, так как влияние цитокинов было научно доказано в многочисленных исследованиях.
Терапия антителами
Антитела используются иммунной системой для идентификации и ликвидации чужеродных агентов. Снаружи раковых клеток располагаются поверхностные структуры (антигены), с которыми связываются антитела. Поэтому искусственно созданные антитела способны направлять токсины или радиоизотопы в злокачественные клетки. Некоторые искусственные антитела также оказывают прямое повреждающее действие на злокачественные клетки.
Ритуксимаб – антитело, направленное против антигена CD20 – показало многообещающие результаты в лечении лимфом. Терапия антителами возможна только в том случае, если вырожденные клетки также имеют соответствующий антиген на своей поверхности. Часто терапия антителами проводится в сочетании с химиотерапией.
Радиоиммунотерапия
Радиоиммунотерапия в настоящее время является предметом клинических испытаний. Раковую опухоль обрабатывают антителом, которое распознает специфический антиген. Антитело прикрепляется после инъекции к опухолевым клеткам, которые несут соответствующий антиген. Затем клетки избирательно облучаются радиоактивным веществом и тем самым разрушаются.
Диагностика Неходжкинской лимфомы:
Первыми симптомами лимфосарком являются увеличение одной (49,5%) или двух (15%) групп лимфатических узлов, генерализованная аденопатия (12%), признаки интоксикации, в гемограмме лейкоцитоз (7,5%) или лейкоцитопения (12%), лимфоцитоз (18%), повышение СОЭ (13,5%). Дифференциальную диагностику следует проводить с хроническим лимфолейкозом, инфекционным мононуклеозом, неспецифической лимфоаденопатией. От периода появления первых признаков заболевания до установления истинного диагноза нередко проходят месяцы.
Первичные экстранодальные поражения могут возникать в любом органе, где есть лимфоидная ткань. Описано всего 15 случаев изолированного поражения печени, но метастатическое поражение ее обнаруживается более чем у 50% больных. Редко встречается первичная локализация процесса в селезенке (менее 1%), молочной железе, легких и плевре.
Диагноз лимфосаркомы устанавливается на основании данных гистологического исследования лимфатических узлов или других опухолевых образований, обязательными являются их цитологическое (отпечаток, пунктат), цитохимическое и иммунологическое исследования. С диагностической целью и для оценки распространенности патологического процесса исследуют пунктат и биоптат костного мозга.
Лимфоцитомы длительное время протекают благоприятно. Периферические лимфатические узлы чаще увеличены незначительно, селезенка при селезеночном варианте бывает больших размеров, обнаруживается невысокое содержание лимфоцитов в крови и очаговая их пролиферация в костном мозге. Субстрат опухоли составляют преимущественно зрелые лимфоциты (или лимфоциты и пролимфоциты), образующие структуру нодулярного роста. Спустя длительное время возможна трансформация лимфоцитом в лимфосаркомы или хронический лимфолейкоз.
Лимфома — стадии, диагностика, лечение
Лимфома – это группа онкологических заболеваний, которая характеризуется поражением клеток, играющих важную роль в работе иммунной системы, а также клеток, образующих лимфатическую систему организма. Лимфатическая система – это сеть ветвящихся сосудов, по которым циркулирует жидкость, называемая лимфой. Клетки лимфы – лимфоциты, выполняют важнейшую функцию в борьбе с инфекциями. Лимфатическая система имеет множество лимфоузлов. Их задача – фильтрация лимфы, которая может содержать бактерии или вирусы.
Рак возникает тогда, когда нормальные лимфоциты трансформируются в клетки, начинающие бесконтрольно расти и размножаться. Такие клетки могут собираться в одном или нескольких лимфоузлах или других тканях, образуя массы неправильно развивающихся клеток, или опухоль. В дальнейшем они вторгаются в соседние ткани и отдаленные органы, образуя метастазы. Например, если поражена центральная нервная система, то развивается лимфома мозга.
Классификация болезни производится по двум группам:
- болезнь Ходжкина, или HL;
- остальные виды опухолей, которые носят название “неходжкинская лимфома”.
Обе категории рака имеют схожие симптомы, но с помощью анализа крови и исследования образцов ткани под микроскопом специалисты Центра Лечения Рака Крови диагностируют определенный тип лимфомы. При своевременном принятии мер для лечения лимфомы прогноз достаточно оптимистичный.
Болезнь Ходжкина возникает из-за неправильного развития В-лимфоцитов, продуцирующих специальные белки, которые крепятся к инфицированным и чужеродным клеткам для того, чтобы иммунная система могла распознать и уничтожить их.
Неходжкинская лимфома возникает при аномальном функционировании Т-клеток, которые уничтожают зараженные клетки и принимают участие в регуляции иммунитета. Существует множество подтипов рака, которые по-разному реагируют на терапию. Одним из вариантов неходжскинской лимфомы является первичная лимфома мозга, которая составляет 2% от всех онкологических поражений ЦНС.
Болезнь Ходжкина является распространенной формой опухоли среди молодежи в возрасте от 16 до 35 лет и у пожилых людей от 55 лет. Неходжкинские типы недуга развиваются в основном у пожилых людей. Изучение причин, которые приводят к подобным нарушениям генетической составляющей клеток лимфы, является одним из основных направлений исследований медицинских онкологических центров.
Ученые не знают точных причин возникновения лимфомы мозга и других типов заболевания. Большинство людей, которым поставили такой диагноз, старше 60 лет. В группу риска попадают люди, инфицированные ВИЧ/СПИД, вирусом Эпштейна-Барра и гепатита C. Иммунная система таких пациентов крайне ослаблена, а поэтому и более восприимчива к лимфоме. Воздействие высоких уровней радиационного излучения повышает риск развития неходжкинской лимфомы.
Прогноз и профилактика крупноклеточной лимфомы
Прогноз течения диффузной В крупноклеточной лимфомы зависит от показателя IPI. Чем больше баллов, тем хуже прогноз. Для больных, имеющих 4-5 баллов (высокий риск), пятилетняя выживаемость колеблется в пределах 31%. При низких рисках пятилетняя выживаемость составляет около 91%.
Что касается специфической профилактики, то ее на сегодняшний день не существует, а все рекомендации для минимизации риска заболевания сводятся к ведению здорового образа жизни и правильному питанию.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Классификация В-клеточных лимфом
В известных подвидах заболевания диагностируется:
-
- диффузная крупноклеточная В-клеточная лимфома, неспецифическая;
- мелкоклеточная диффузная лимфома с расщепленными ядрами/лимфоцитарная лейкемия хронического типа;
- В-клеточный лейкоз пролимфоцитарный – берет свое начало в лимфоцитах без формирования опухолей. При пальпации отмечается увеличение объемов селезенки, анализы отображают повышенные показатели лейкоцитов. Протекание агрессивное;
- лимфома селезенки – болезненные изменения тканей лимфы в этом органе. Протекает без ярко выраженных признаков. Главным способом лечения выступает удаление селезенки;
- волосатоклеточный лейкоз – характеризуется выработкой лимфоцитов костным мозгом. Встречается редко и протекает бессимптомно. Отличается «лохматостью» лейкозных клеток;
-
- лимфоплазматическая лимфома – новообразование крупной формы в брюшной зоне. Свойственно отсутствие симптомов протекания патологии, вследствие чего недуг зачастую выявляется на поздних стадиях. Как правило, поражает детей младшего и школьного возраста;
- клеточная плазменная лимфома – миеломная заболевание, плазмоцитома, синдром Франклина, первичный или иммуноцит-ассоциированный амилоидоз, моноклональная гаммапатия неизвестного происхождения. Обычно поражает людей старше 50 лет;
- МАЛЬТ-лимфома – принадлежит к типу редких недугов. Способна распространяться на слизистых тканях органов ЖКТ, щитовидки, тимуса, слюнных желез. Несет угрозу для людей старше 60 лет;
- узловая лимфома – сопровождается существенным ростом объемов и бугристостью органа, где находится процесс, из-за множества узлов в нем. Недуг относят к НХЛ со значительным уровнем злокачественности;
- фолликулярная лимфома – не доброкачественная опухоль образуется из взрослых В-лимфоцитов в фолликулярной основе лимфоузла. Развивается медленно, прогноз, как правило, положительный. Фиксируется у людей старше 60 лет с иммунитетом, пониженным различными болезнями;
- первичная фолликулярная лимфома выражается узким плотным узлом 4х-сантиметровым диаметром и меньше. Локализуются зачастую в зоне головы, шеи, туловища. Поражает мужчин и женщин возрастом около 55 лет;
- первичная лимфома центральной нервной системы фиксируется при формировании раковых клеток в лимфатической ткани головного или спинного мозга;
- лимфоидный гранулематоз – редкое заболевание, протекающее с повреждением легких, поверхности кожи, печени, почек;
- первичная В-клеточная лимфома средостения – формируется в лимфоузлах грудной области. Вялотекущее заболевание, проявляющееся в форме перерождения тканей лимфатических узлов или дисплазии лимфоцитов внутренних органов;
- интраваскулярная В-крупноклеточная лимфома – наблюдается частичное увеличение злокачественных клеток в просвете капилляров разных органов;
- анапластическая крупноклеточная неходжкинская лимфома – относится к категории агрессивных опухолей. Для нее свойственно групповое увеличение лимфоузлов на шее, в подмышечных впадинах и иных зонах;
- большая В-клеточная лимфома – вызывается герпесвирусом 8-го типа. Зачастую появляется в плевральной полости тела или перикарде. Диагностируется у людей, пораженных СПИДом;
- лимфома Беркитта – определяется способностью захватывать раковыми клетками лимфатическую систему, кровь, костный мозг, ликвор. Почти во всех случаях заболевание обнаруживается у мужчин младше 30 лет. Подобный вид НХЛ считается агрессивным. Интенсивное лечение химическими препаратами помогает излечиться 50% заболевших;
- В-клеточные лимфомы не классифицируемые, но присущие иным видам НХЛ.
Широким распространением обладает большая В-клеточная НХЛ – около 30% случаев диффузных неходжкинских лимфом, индолентные типы заболевания отмечаются редко.
Типы/подтипы неходжкинской лимфомы
Всемирная организация здравоохранения (ВОЗ) определила и присвоила названия более 60 конкретным подтипам НХЛ. Подтипы НХЛ классифицируются по характеристикам клеток лимфомы, включая их внешний вид, наличие белков на поверхности клеток и их генетические особенности.
Специалисты далее характеризуют подтипы НХЛ в зависимости от того, как развивается болезнь:
- Агрессивные лимфомы быстро развиваются и составляют около 60 процентов всех случаев НХЛ. Диффузная крупноклеточная В-клеточная лимфома (ДККЛ) является наиболее распространенным агрессивным подтипом НХЛ.
- Индолентные лимфомы являются медленно растущими и имеют меньше признаков и симптомов при первой диагностике. Медленно растущие или ленивые подтипы составляют около 40 процентов всех случаев НХЛ. Фолликулярная лимфома (ФЛ) является наиболее распространенным подтипом индолентной НХЛ.
Лечение агрессивных и индолентных лимфом разное. Когда уровень прогрессирования заболевания пациента находится между индолентным и агрессивным, считается, что у него заболевание средней степени тяжести. Некоторые случаи ленивого НХЛ могут перерасти в агрессивною неходжкинскую лимфому.
Наиболее распространенные подтипы неходжкинской лимфомы (НХЛ)
Агрессивные:
- Анапластическая крупноклеточная лимфома;
- Лимфома, связанная с синдромом приобретенного иммунодефицита (СПИД);
- Лимфома Беркитта;
- Лимфома центральной нервной системы (ЦНС);
- Диффузная крупноклеточная В-клеточная лимфома (ДККЛ);
- Лимфобластная лимфома;
- Мантийно-клеточная лимфома (МКЛ);
- Периферическая Т-клеточная лимфома (ПТКЛ);
- Трансформированные лимфомы фолликулярной и трансформированной слизистой лимфоидной ткани.
Индолентные:
- Т-клеточная лимфома кожи (грибковые микозы и синдром Сезари);
- Фолликулярная лимфома;
- Лимфоплазмацитарная лимфома/макроглобулинемия Вальденстрема;
- Краевая зона В-клеточной лимфомы;
- Лимфоидная ткань, ассоциированная со слизистой желудка;
- Хронический лимфоцитарный лейкоз/мелкоклеточный лимфоцитарная лимфома (ХЛЛ/СЛЛ).
Факторы риска развития неходжкинской лимфомы
Каждый год у 75 000 человек диагностируется неходжкинская лимфома
Никто не знает, будет ли развиваться неходжкинская лимфома, но важно понимать общие факторы риска, которые могут увеличить ваши шансы на развитие заболевания
Неходжкинская лимфома развивается, когда ДНК в иммунных клетках, называемых лимфоцитами, мутирует или изменяется, лишая их способности контролировать рост и деление. В некоторых случаях эти мутированные клетки вырастают из-под контроля, вытесняя здоровые клетки лимфатической системы, снижая способность организма бороться с инфекцией.
Хотя точная причина неходжкинской лимфомы не известна, риск развития заболевания увеличивается с возрастом. Кроме того, воздействие определенных химических веществ, таких как пестициды, может увеличить риск, но исследования неубедительны и продолжаются.
Люди могут подвергаться большему риску неходжкинской лимфомы, если у них есть заболевания или состояния, которые влияют на иммунную систему, и/или которые прошли лечение от этих состояний или заболеваний, включая:
- Аутоиммунные заболевания, такие как ревматоидный артрит, волчанка и целиакия.
- Лечение такими препаратами, как метотрексат или ингибиторы ФНО при ревматоидном артрите.
- Вирусы и инфекции, такие как ВИЧ/СПИД, инфекция Helicobacter pylori (H. pylori), вирус Эпштейна-Барр, вирус лейкемии/лимфомы Т-клеток человека, вирус герпеса человека 8, вирус гепатита С.
- Лучевая терапия и/или химиотерапия для лечения других видов рака.
- Иммунодепрессанты для лечения пациентов, перенесших трансплантацию органов.
- Наследственные нарушения иммунитета, такие как Вискотт-Синдром Олдрича.
Другие известные факторы риска включают в себя:
- Возраст. Риск диагноза неходжкинской лимфомы увеличивается с возрастом. Средний возраст пациентов на момент постановки диагноза неходжкинской лимфомы составляет 67 лет. Семьдесят семь процентов всех случаев заболевания приходится на пациентов старше 55 лет.
- Пол. У мужчин вероятность развития заболевания несколько выше, чем у женщин.
- Воздействие. Люди, подвергающиеся воздействию определенных химических веществ, таких как пестициды, удобрения, гербициды и инсектициды, могут подвергаться риску, но исследование точной связи было неокончательным и продолжается. Воздействие радиации от ядерных или промышленных источников также может увеличить риск.
- Диета. Исследования не позволяют установить связь между ожирением и диетой с высоким содержанием жиров и неходжкинской лимфомой. Тем не менее, в некоторых исследованиях изучается, как здоровая диета, богатая фруктами и овощами, может снизить риск развития лимфомы.
Неходжкинская лимфома является одним из наиболее распространенных типов рака в Европе.
Online-консультации врачей
| Консультация психиатра |
| Консультация гастроэнтеролога |
| Консультация нарколога |
| Консультация проктолога |
| Консультация маммолога |
| Консультация гомеопата |
| Консультация уролога |
| Консультация кардиолога |
| Консультация нейрохирурга |
| Консультация онколога-маммолога |
| Консультация диетолога-нутрициониста |
| Консультация сексолога |
| Консультация психолога |
| Консультация офтальмолога (окулиста) |
| Консультация радиолога (диагностика МРТ, КТ) |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Симптомы и признаки неходжкинской лимфомы
Человек, у которого есть признаки или симптомы, которые предполагают возможность неходжкинской лимфомы (НХЛ), обычно направляется к специалисту по , называемому гематологом-онкологом. Врач назначит дополнительные анализы и биопсию ткани, чтобы поставить диагноз. Эти признаки и симптомы НХЛ также связаны с целым рядом других, менее серьезных заболеваний.
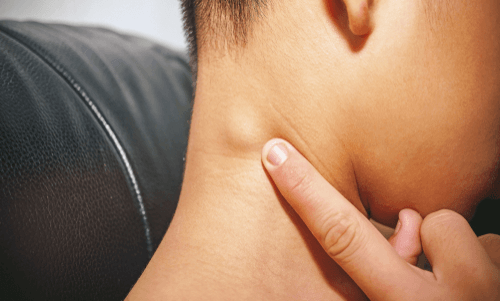
В организме около 600 лимфатических узлов. Наиболее распространенным ранним признаком НХЛ является безболезненный отек одного или нескольких лимфатических узлов.
- Большинство пациентов с НХЛ имеют одну или несколько увеличенных лимфатических узлов в области шеи, подмышек или паха.
- Реже опухший узел появляется возле ушей, локтя или в глотке возле миндалин.
Иногда заболевание начинается в местах, отличительных от лимфатических узлов, таких как кость, легкое, желудочно-кишечный тракт или кожа. В этих обстоятельствах пациенты могут испытывать симптомы, связанные с этим конкретным участком.
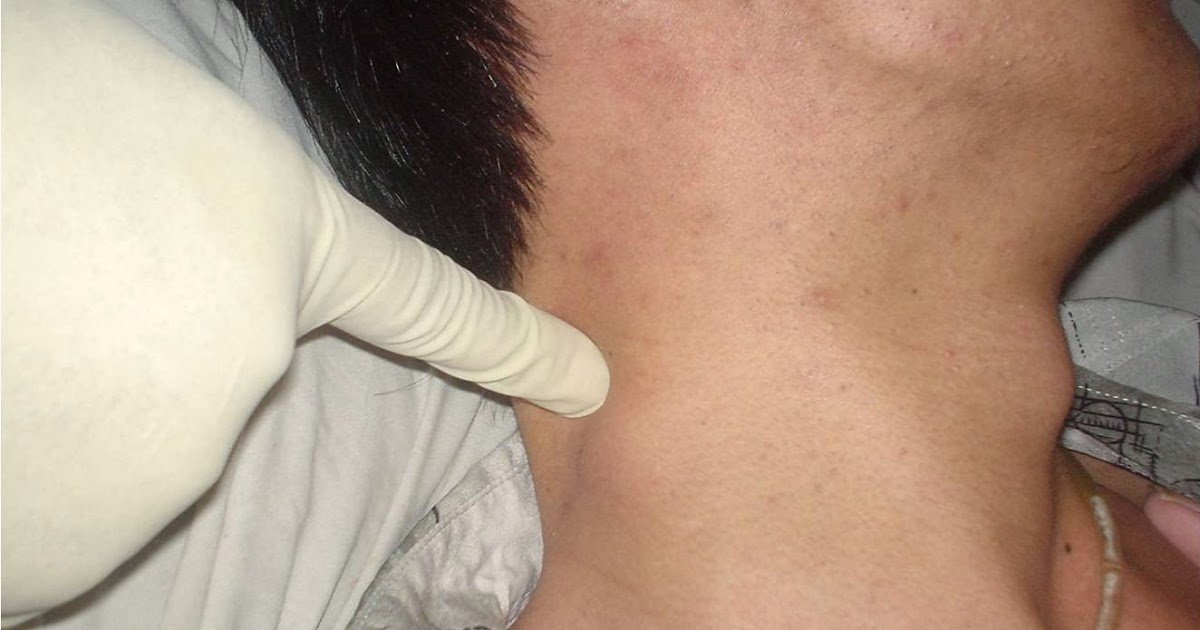
Общие симптомы НХЛ включают:
- безболезненный отек в одном или нескольких лимфатических узлах (см. фото выше);
- необъяснимая лихорадка;
- мокрые ночные поты;
- постоянная усталость;
- потеря аппетита;
- необъяснимая потеря веса;
- кашель или боль в груди;
- боль в животе;
- ощущение вздутие живота или полноты (из-за увеличенной селезенки);
- зуд кожи;
- увеличение селезенки или печени;
- сыпь или комки на коже.
У некоторых людей нет никаких признаков, и болезнь может быть обнаружена только во время обычного медицинского осмотра или когда пациент находится на лечении от несвязанного с НХЛ заболевания.
B Симптомы. Лихорадка, мокрые ночные поты и потеря более 10 процентов массы тела в течение 6 месяцев иногда называются «симптомами B» и имеют большое значение для прогноза и стадии заболевания. Другие признаки НХЛ, такие как зуд и усталость, не имеют такого же прогностического значения, как симптомы, обозначенные как симптомы B. Кроме того, они не считаются симптомами B.
Симптомы неходжкинской лимфомы
Организм человека имеет более 500 лимфатических узлов, соединенных сетью лимфатических сосудов. Шея, подмышки, пах, живот, таз и грудная клетка имеют скопления лимфатических узлов. Эти бобовидные железы производят иммунные клетки и отфильтровывают загрязнения из лимфатической системы и кровотока. Неходжкинская лимфома развивается в любом месте тела, где существуют лимфатические узлы. Болезнь также может поражать органы, такие как печень, желудок и легкие.
Ранние признаки неходжкинской лимфомы
Поскольку многие типы неходжкинской лимфомы поражают разные органы, признаки и симптомы могут различаться в зависимости от типа, места и стадии заболевания. Симптомы имеют тенденцию быть довольно неспецифичными и могут иметь сходные характеристики с другими заболеваниями, такими как простуда, грипп или респираторная инфекция.
Одним из наиболее распространенных признаков неходжкинской лимфомы является увеличение одного или нескольких лимфатических узлов, что вызывает безболезненный комок под кожей. Чаще всего это происходит на стороне шеи, под рукой или в области паха.
Внезапная и необъяснимая потеря веса также является распространенным ранним предупреждающим признаком неходжкинской лимфомы.
Симптомы могут включать в себя:
- Лихорадку.
- Ночные поты и / или озноб.
- Усталость.
- Тошноту и рвоту.
- Легкие кровоподтеки или кровотечение.
- Частые инфекции.
- Кашель или одышку.
- Боль в животе или отек, или чувство сытости.
- Кожную сыпь или зуд кожи.
- Головные боли.
- Сложность в передвижении частей тела.
- Боль в груди или костях по неизвестной причине.
Когда лимфатическая система обнаруживает инфекцию, лимфатические узлы производят больше иммунных клеток, что может привести к их набуханию. Набухшие лимфатические узлы, лихорадка и ночные поты также могут быть симптомами простуды и гриппа. Однако, в отличие от простуды и гриппа, симптомы неходжкинской лимфомы обычно не проходят.
Важно
Если у вас есть симптомы, которые сохраняются в течение более двух недель, или симптомы повторяются и становятся более интенсивными, вам следует обратиться к врачу.
Внезапная и резкая потеря веса, например потеря более 10% от вашего нормального веса менее чем за шесть месяцев, также является признаком, заслуживающим медицинской помощи. Иногда единственным признаком неходжкинской лимфомы у пациента является постоянная усталость.
Лимфомы могут возникать в любом месте сети лимфатических сосудов по всему организму. Опухоли или опухшие лимфатические узлы в области грудной клетки могут сдавливать верхнюю полую вену, главную вену, питающую сердце. Когда это происходит, кровь из головы, рук и груди может оттекать хуже и вызывать отечность, придавая коже голубовато-красный цвет. Это состояние может стать тяжелым и потребовать лечения, особенно если поступление кислорода в мозг становится ограниченным.
Симптомы В-лимфомы представляют собой группу общих симптомов, которые могут быть признаками агрессивной лимфомы. Симптомы В-лимфомы часто выявляются во время обследования, чтобы помочь определить общий прогноз и принять решение о лечении.
Лечение лимфомы Ходжкина
Разработаны разные схемы терапии, их выбор осуществляется с учетом типа и степени поражения, длительности течения и тяжести заболевания, наличия сопутствующей патологии.
Общая схема лечения лимфомы включает в себя два этапа:
- стимуляцию ремиссии с помощью цикловой химиотерапии;
- консолидацию ремиссии посредством радикальной лучевой терапии и поддерживающих циклов лекарственной терапии.
При планировании объема лечения учитываются неблагоприятные факторы, определяющие тяжесть и распространенность опухолевого процесса:
- вовлечение трех и более зон лимфатических коллекторов;
- массивное поражение селезенки и/или средостения;
- наличие изолированного экстранодального поражения;
- увеличение СОЭ более 30 мм/ч при наличии симптомов интоксикации и более 50 мм/ч при их отсутствии.
Применяются разные варианты лучевой терапии – от локального облучения первичных очагов поражения в сниженных дозах до облучения по радикальной программе всех лимфоузлов при IV A стадии. Для предотвращения распространения опухолевых клеток по лимфатической системе проводится облучение смежных с очагами поражения ее регионарных отделов.
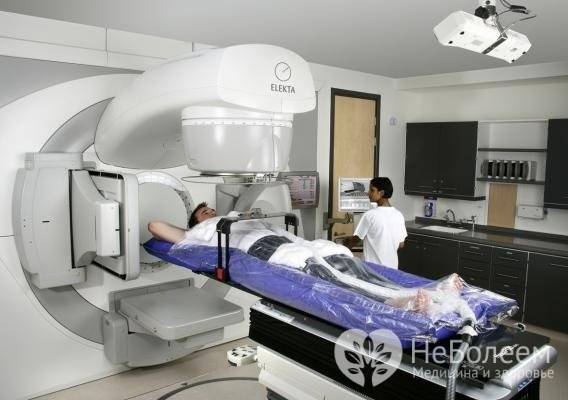
Полихимиотерапия заключается в одновременном применении нескольких цитостатиков. Существуют разные схемы комбинированной химиотерапии (протоколы), препараты назначают длительными курсами. Лечение поэтапное, предусматривает проведение двухнедельных циклов с двухнедельными интервалами, после завершения шести циклов назначают поддерживающее лечение.
Предпочтение отдается химиотерапии в сочетании с облучением, это дает максимальный эффект при минимальном количестве осложнений. Сначала проводят вводную полихимиотерапию с облучением только увеличенных лимфоузлов, затем – облучение всех остальных лимфоузлов. После лучевого воздействия проводится поддерживающая химиотерапия по той или иной схеме. Интенсивное лечение в период улучшения уменьшает число поздних осложнений и увеличивает возможности терапии обострений.
Если процесс локален и доступен для хирургического вмешательства, производится удаление селезенки, изолированных лимфоузлов, единичных конгломератов лимфатических узлов с последующим облучением на гамма-терапевтических установках. Спленэктомия также показана при глубокой депрессии кроветворения, препятствующей проведению цитостатического лечения.
В случае прогрессирования заболевания и неэффективности терапии показана пересадка костного мозга.
Диагностика диффузной крупноклеточной лимфомы
Диагноз неходжкинская лимфома выставляется на основании гистологического и иммуногистохимического исследования опухолевой ткани. Для того чтобы получить материал, проводят инцизионную или эксцизионную биопсию лимфатических узлов. Помимо этого, выполняют молекулярно-генетические и иммунофенотипические исследования, которые позволят определить вид опухоли, наличие тех или иных генетических изменений и подобрать оптимальный метод лечения.
Для определения стадии лимфомы проводят следующие исследования:
- Трепанобиопсия костного мозга.
- Методы лучевой диагностики — УЗИ, КТ, ПЭТ-КТ, МРТ.
- Также назначается ряд лабораторных анализов — развернутый анализ крови, определение маркеров парентеральных гепатитов, анализ на ВИЧ, биохимические исследования и др.
Причины
Конкретные причины, по которым возникают неходжкинские лимфомы, неизвестны. Большая часть схожих раковых новообразований формируется из B-клеток, в остальных случаях сырьем выступают T-клетки. На сегодняшний день, выделяют следующие факторы риска, которые имеют место в развитии этой болезни:
- вирусные инфекции, такие как гепатит, Эпштейн-Барра, ВИЧ и т.д.;
- избыток веса и возраст пациента;
- трансплантация органов или лечение лучевой и химической терапией;
- воздействие канцерогенов.
Точную причину появления злокачественных неходжкинских лимфом у взрослых и детей выявить пока нет возможности, но ряд вышеописанных факторов риска может оказать большое содействие развитию патологии.