Что такое остеоартрит и как его правильно лечить
Содержание:
- Методы диагностики
- Механизм развития и причины артроза
- Что такое остеоартроз?
- Общие сведения
- Стадии развития деформирующего артроза суставов
- Чем опасна задержка лечения?
- С какими заболеваниями может быть связано
- Откуда берется остеоартроз
- Насколько эффективна физиотерапия
- Почему возникает болезнь
- Лечение первичного генерализованного остеоартроза
- Лабораторная диагностика
- Использование эрвы шерстистой
- Причины появления
Методы диагностики
Основаниями для выставления диагноза становятся жалобы пациентов, результаты внешнего осмотра и рентгенографии. Это инструментальное исследование наиболее информативно, но при остеоартрозе 1 степени характерные признаки могут отсутствовать. На конечном этапе заболевания 1 рентгенологической стадии обнаруживаются единичные остеофиты, сужение суставной щели и уплотнение субхондральной зоны.
При неинформативности рентгенографических снимков могут быть назначены МРТ, КТ, УЗИ. На полученных изображениях хорошо визуализируются хрящевые ткани, связочно-сухожильный аппарат, кровеносные сосуды, нервные стволы.
Дифференциальная диагностика проводится для исключения поражения коленного сустава артритом, синовитом, бурситом, тендинитом, тендовагинитом.

Механизм развития и причины артроза
Основная причина артроза – нарушение равновесия в процессах анаболизма и катаболизма хрящевой и костной тканей. Если в норме преобладают процессы синтеза, то при артрозных изменениях быстрее идут процессы разрушения. В результате наблюдается быстрое старение и дегенерация тканевых структур. Они начинают разрушаться сперва на клеточном уровне, затем и на органно-тканевом. Появляются первые деструктивные изменения:
- помутнение хряща;
- поверхностное разволокнение;
- микротрещины и разрывы;
- очаговое и общее истончение хрящевого слоя.
Хрящ теряет природную эластичность и плотность и более не способен служить амортизатором при движениях. Взаимное соответствие формы суставных поверхностей нарушается, что приводит к деформации соединения. Это усугубляет развитие патологических изменений и запускает ряд необратимых процессов. Взамен утраченного хряща начинает нарастать костная ткань с формированием шипов и выростов, которые сковывают движения и впоследствии могут привести к тяжелой инвалидизации пациента
Причины данного сценария:
- Нарушения минерального обмена способны приводить к подагрическим изменениям суставов, остеопорозу и т.п.
- Недостаток питания тканей – венозный застой и плохая микроциркуляция замедляют кровоснабжение и лимфодренаж. Минеральный состав кости истощается, она становится остеопорозной и теряет способность к самовосстановлению. Явление характерно при недостатке движения, при сосудистых патологиях, гормональных сбоях.
- Воспалительные процессы – следствие острых инфекционных заболеваний, переохлаждения организма, нарушения гормонального фона.
- Аутоиммунные реакции – хроническое очаги воспаления, нервные стрессы, эндокринные патологии и другие причины могут спровоцировать агрессию иммунной системы организма против собственных клеток, в том числе суставных тканей. Наиболее распространенны аутоиммунные поражения при ревматоидных артритах, склеродермии, красной волчанке.
- Повышенный износ сустава – несоответствие между функциональными возможностями и возлагаемой нагрузкой замедляет процессы синтеза и ускоряет разрушение. Явление характерно для спортсменов, танцоров, лиц с избыточным весом, а также для всех, кто занимается тяжелым физическим трудом или связан с длительными статическим нагрузками (стоячая работа).
- Травмы – ушибы, вывихи, переломы, проникающие ранения, разрывы – нарушают структуру тканей и дают толчок началу деформации.
- Генетически обусловленные патологии – соединительнотканная дисплазия, нарушение синтеза коллагена изначально формируют неустойчивый, малофункциональный сустав.
Некоторые причины тесно перекликаются друг с другом и образуют сложный патологический комплекс.
Внимание! Гормональные отклонения играют особо важную роль в нарушениях метаболизма костных тканей. Сбой в работе щитовидной железы, климакс, прием контрацептивов, кортикостероидов – все это прямая дорога к остеопорозным и артрозным изменениям скелета
Что такое остеоартроз?
Артроз или остеоартроз — это болезнь суставов с хронической и прогрессирующей динамикой, которое поражает, в частности, определенные суставы, вызывая дегенеративные нарушения.
Чаще всего поражаются следующие суставы: позвоночника, тазобедренный, коленный, суставы рук и ног.
Дегенеративные нарушения затрагивают всю структуру сустава, включая хрящ, кость под суставом (субхондрально), сухожильные вставки, мышцы и связки.
Суставы представляют собой сложные системы связи между сегментами кости; они являются частью артикуляции: суставной хрящ, который покрывает костные головки, синовиальная мембрана, которая покрывает полость, синовиальная жидкость, присутствующая в полости, которая оказывает смазывающее и питательное действие, уменьшая трение и способствуя скольжению суставной капсуле, которая окружает сустав.
В суставе могут присутствовать вспомогательные структуры, такие как мениски, синовиальные сумки, сухожилия, внутри- и внекапсульные связки.
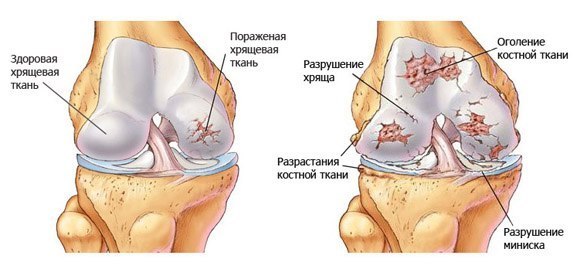
Дегенеративный процесс остеоартроза проявляется прогрессирующим ухудшением состояния суставного хряща, который организм не может восстановить, и повреждением кости с вторичной его деформацией, а также образованием наростов кости (остеофитов), которые препятствуют движению.
В субхондральной кости также имеются сферические полости с четкими краями и жидким содержимым, связывающимися с суставами (геодезами). Хрящ изнашивается настолько, что оставляет основную кость непокрытой и вызывает воспаление суставов (артрит); в результате этих повреждений капсула может выделять излишнюю жидкость, вызывая выпот и отек суставов; после воспалительных явлений суставная капсула утолщается и сковывается, что ограничивает подвижность суставов.
При артрозе могут также затрагиваться мышцы, вызывая болезненное сокращение и прогрессирующую атрофию; связки, которые обычно помогают поддерживать стабильность сустава, имеют тенденцию ослабевать.>
Общие сведения
Первичный генерализованный остеоартроз – самая распространенная форма заболевания. Болезнь возникает спонтанно, без конкретной причины. Она обычно поражает межфаланговые, I запястные, I плюснефаланговые, коленные и тазобедренные суставы. Страдать могут межпозвонковые диски и суставы.
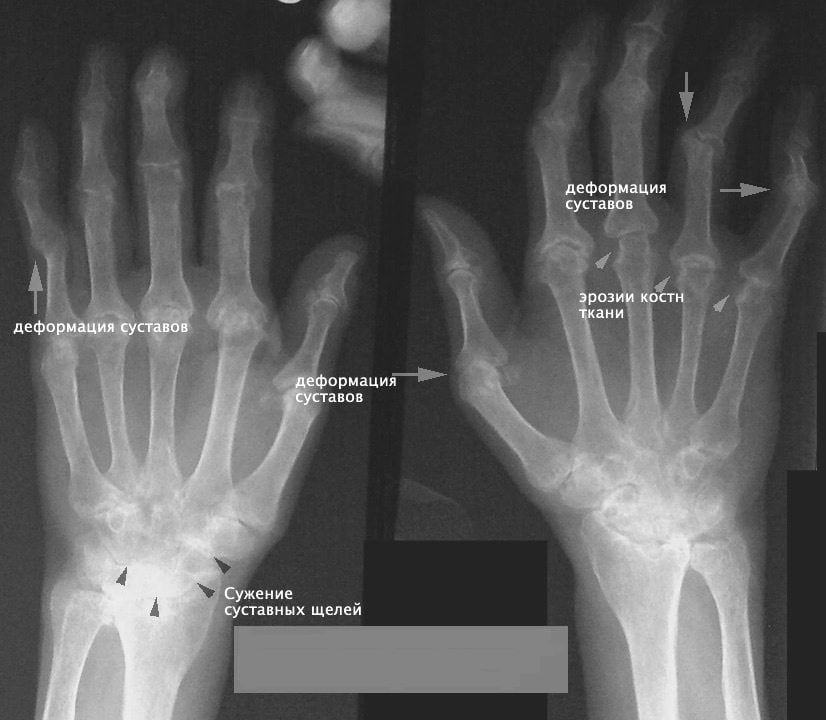
При генерализованном типе в процесс патологии вовлекается менее трех суставов или групп суставов. Проксимальные межфаланговые суставы представляют собой одну группу, дистальные – вторую, пястнофаланговые – третью.
При поражении только проксимальных и дистальных межфаланговых суставов речь идет о локальном остеоартрозе. Если же в патологию вовлекается еще и какой-нибудь крупный сустав (коленный или тазобедренный), врачи выставляют диагноз «генерализованный остеоартроз».
Одним из факторов, провоцирующих развитие ОА, является дисплазия соединительной ткани (ДСТ). Она приводит к гипермобильности и дальнейшему повреждению суставных хрящей.
Стадии развития деформирующего артроза суставов
Остеоартроз имеет несколько стадий развития. В зависимости от степени запущенности болезни будет проявляться конкретная клиническая картина:
- На начальных этапах развития деформирующего артроза в области сустава возникают признаки незначительной скованности и ухудшение подвижности. Если в этот период посмотреть рентгеновский снимок такого сустава, то обнаружится небольшое сужение суставной щели, а по краям костей нарастают первые остеофиты.
- Ii ст. развития деформирующего остеоартрита характеризуется сильным ухудшением подвижности в суставной сумке. На этом этапе уже появляется характерный хруст в больном суставе, расстояние суставной щели еще больше сужается, становясь практически незаметным. Также формируется устойчивый субхондральный остеопороз. Из года в год состояние ухудшается, а вторая степень занимает длительный период развития.
- На терминальной стадии развития болезни не наблюдается расстояние межсуставной щели. В результате конечность практически полностью обездвиживается, но боль в суставе ослабевает. Появляются кисты на фоне обширного нарастания остеофитов. Требуется оперативное вмешательство.
Некоторые специалисты выделяют нулевую стадию развития болезни, когда начальные признаки дискомфорта появляются, а на рентгеновском снимке еще не видно изменений. Вылечить заболевание полностью невозможно, но частично утраченные функции мышц и конечностей восстановить реально. Чем раньше начать терапию, тем проще бороться с признаками остеоартроза суставов.
Чем опасна задержка лечения?
Не придавая значения утренней отечности и болевым ощущениям в суставах, человек рискует столкнуться с серьезным заболеванием. Сегодня лишь боль и припухлость, а завтра искривленная конечность и отрицательные изменения в качестве жизни.
Остеоартроз разрушает и деформирует, неотвратимо приближая человека к инвалидности. Достигая 4 стадии, болезнь полностью останавливает функции конечности. При такой ситуации врачам приходится прибегать к операционному решению проблемы, устанавливая протез вместо утерянного сустава.
Вместе с физическими страданиями приходит и психологический дискомфорт, нарушающий душевное равновесие, человек становится раздражительным, угрюмым, капризным. Страдают и его близкие, вынужденные подстраиваться под особый режим жизни. Нельзя допускать халатного отношения к своему здоровью тогда, когда возможности современной медицины позволяют исправить положение на раннем этапе заболевания. Сегодня 1 и 2 степени остеоартроза успешно лечатся, позволяя сохранить подвижность суставов и купировать прогрессирование недуга.
С какими заболеваниями может быть связано
Если остеоартроз не развивается идиопатически, то является вторичным, то есть его возникновению предшествовали некоторые нарушения в организме. Среди последних дисплазии и травмы, гипермобильность суставов и артриты.
Основные клинические формы остеоартроза.
Коксартроз (остеоартроз тазобедренного сустава) — тяжелая форма, составляет примерно 40% всех видов деформируемого остеоартроза. Различают первичный и вторичный коксартроз. Первичный является следствием физической перегрузки сустава (у спортсменов, грузчиков). Вторичный возникает после коксита, травмы, остеонекроза, врожденной дисплазии бедренной кости. Больные жалуются на боль в области тазобедренного сустава, сопровождающуюся хромотой; боль в интактном коленном суставе, паховой области, пояснице и тому подобное. Она может быть следствием спазма ягодичных и отводящих мышц бедра. Возможна «блокада» тазобедренного сустава — больной полностью утрачивает способность двигаться из-за сильной боли, которая возникает внезапно. Через несколько минут интенсивность боли уменьшается. Быстро развивается атрофия мышц бедра и ягодицы, формируется сгибательная контрактура сустава.
Гонартроз (остеоартроз коленного сустава) чаще наблюдают у женщин старше 40-50 лет. Поражение обычно двустороннее. Больные жалуются на боль в конце дня, невозможность идти по лестнице. Часто возникает ощущение «подкоса» ног. Боль локализуется по внутренней или передней области сустава. Сначала ограничивается сгибание, а затем и разгибание сустава. Во время движения возникает хруст в коленных суставах. Со временем деформируются и атрофируются мышцы бедер и голеней. Возможна и изгибная контрактура. Часто возникает девиация коленных суставов (О- или X-образные ноги). Частым осложнением гонартроза является реактивный синовит, проявляющийся болью, припухлостью сустава, повышением температуры, выпотом в полость сустава. В дальнейшем возникает деформация сустава.
Остеоартроз дистальных межфаланговых суставов возникает обычно у женщин во время климакса. Клинически характеризуется образованием узелковых припухлостей в области дистальных межфаланговых суставов, которые со временем уплотняются (узелки Гебердена). Сначала они локализуются на II и III пальцах кисти, а в дальнейшем и в других межфаланговых суставах. Плотные узелки величиной с горошину обнаруживают сначала на тыльной и боковой поверхностях, позже — вокруг всего сустава. Последний деформируется, в связи с чем исключается его функция. Может наблюдаться девиация ногтевых фаланг.
Полиостеоартроз (артрозная болезнь, или болезнь Келлгрена) характеризуется многочисленными дегенеративными поражениями периферийных суставов и межпозвоночных дисков. Различают первичный и вторичный полиостеоартроз. Первичный является следствием генетически обусловленной слабости связочно-мышечного аппарата и снижения резистентности хряща к давлению. Наблюдается у женщин в период менопаузы. Вторичный — развивается у больных подагрой, пирофосфатными и другими метаболическими артропатиями. Для полиостеоартроза характерно симметричное поражение многих суставов (коленных, тазобедренных, дистальных межфаланговых и т.д.). Он сопровождается периартритами, тендовагинит, остеохондрозом позвоночника.
Если действуют провоцирующие факторы (переутомление, перегрузки, инфекция), то возникает реактивный синовит.
Откуда берется остеоартроз
Основная причина полиостеоартроза — хроническая перенагрузка суставов. Провоцирующие факторы — переохлаждение, генетическая предрасположенность, ношение неудобной обуви, избыточный вес, нехватка кальция в период менопаузы и т. д.
Полиостеоартроз мелких суставов рук обычно развивается у пианистов, машинисток, программистов, секретарей. Представители этих профессий регулярно выполняют активные движения в межфаланговых суставах, что ведет к их травматизации.
Механизмы развития болезни:
- Нарушение кровообращения в надкостнице, расположенной под хрящевой тканью. Нехватка кислорода, питательных веществ ведет к потере эластичности, истончению суставных хрящей. Со временем они покрываются трещинами, разрушаются.
- Снижение гидрофильности хрящей из-за нарушения метаболизма их основного вещества и протеогликановой недостаточности. Суставная ткань теряет способность поглощать питательные вещества из синовиальной жидкости, что ускоряет ее разрушение.
- Снижение эластичности, вязкости синовиальной жидкости, из-за чего она становится неспособной выполнять свои основные функции (амортизационную, смазывающую, метаболическую).
Для остеоартроза I-II стадии характерно повреждение только суставных хрящей. На III-IV стадиях заболевание приводит к оголению костных поверхностей, постепенному разрушению костей. Мелкие суставные сочленения пальцев деформируются, из-за чего человеку становится тяжело выполнять привычную работу. Больного беспокоят боли, чувство скованности, трудности при выполнении сгибательных/разгибательных движений.
Насколько эффективна физиотерапия
В ортопедии физиотерапевтические процедуры назначают для стимуляции кровообращения и обмена веществ в тканях сустава. Это помогает замедлить дегенеративные процессы в суставных хрящах. Вместе с ЛФК, которая укрепляет мышцы, физиотерапия заметно улучшает функциональное состояние суставов. Подобное лечение есть смысл использовать только на I—II стадиях артроза.
Эффективность разных методов физиотерапии (данные Агентства, 2012 год):
- упражнения для повышения мышечной силы. При правильном выполнении укрепляют мышцы ног, облегчают боль и улучшают подвижность сустава;
- мионейростимуляция. Малоэффективна в борьбе с остеоартрозом 3 степени коленного сустава. Облегчает боль на небольшой период. Вскоре после окончания курса лечения болезненные ощущения усиливаются;
- водная гимнастика. Временно улучшает общее самочувствие больных и снимает некоторые физические ограничения;
- ношение ортопедических приспособлений, криотерапия, магнитотерапия, диатермия. Как выяснилось, эти методики неэффективны в лечении артроза.
Почему возникает болезнь
Все, кто сталкивается с данной проблемой, сразу задают вопрос: можно ли вылечить остеоартроз? Однако прежде чем говорить о лечении, следует понимать причины его появления. Характеризуется остеоартроз разрушением хрящевой и костной ткани человека.
Особенностью данной болезни является ее хроническое течение, а также процесс деформации, который вызывается нехваткой хрящевой жидкости и влаги, питающей хрящевые волокна.
В результате, хрящи теряют свои свойства, становятся сухими, уменьшаются в объемах и быстрее изнашиваются. Если говорить о позвонках, то на них оказывается повышенное давление, отчего они гипертрофируются, и костная ткань начинает разрастаться, из-за этого образовываются своеобразные наросты.
Это становится причиной уменьшения межпозвоночного расстояния. В следствие чего у человека возникает болевой синдром, движения становятся ограничены и возникают неврологические отклонения.
Остеоартроз может возникнуть в любом отделе позвоночника. Распространена патология шейного отдела, также часто встречается остеоартроз поясничного и крестцового отделов. Воспалительный процесс может возникать не только в хрящах или межпозвоночных дисках, но и в прилегающих мягких тканях, что также негативно отражается на общем состоянии позвоночника.
Наиболее распространенным является остеоартроз шейного и поясничного отделов.
Факторов, вызывающих проблемы с позвоночником, достаточно много. Специалисты сходятся во мнении, что на развитие данной патологии влияют как внутренние, так и внешние факторы. В связи с данными факторами, классифицируют заболевание на первичный и вторичный остеоартроз. На развитие первичного типа влияют внутренние факторы, а на вторичный тип – внешние.
К внутренним факторам относят:
- возрастные изменения,
- различного рода воспаления,
- наследственность,
- врожденные патологии,
- лишний вес,
- нарушенный гормональный фон,
- неправильная работа эндокринной системы.
К внешним факторам относят:
- полученные ранее травмы,
- сколиоз,
- работа, связанная с ношением тяжестей или длительным нахождением в одной позе (например, сидячая работа),
- чрезмерные физические нагрузки.
Лечение первичного генерализованного остеоартроза
Первым шагом в борьбе с артрозом должна быть разгрузка пораженных сочленений. Больному человеку необходимо избегать тяжелых физических нагрузок, бега, ходьбы на длительные расстояния. При вовлечении в патологию межфаланговых суставов нужно отказаться от выполнения монотонной ручной работы.
Медикаментозное лечение необходимо для купирования болевого синдрома, торможения дегенеративных процессов. Основные цели такой терапии – стимуляция метаболических процессов, улучшение внутрикостного и регионарного кровообращения, угнетение воспаления суставов.
Препараты, которые назначают при болезни:
- немедленного действия (НПВС, кортикостероидные гормоны). Помогают быстро купировать боль и воспаление, убрать скованность, улучшить функции суставов. Эти лекарства оказывают только симптоматическое действие, но никак не влияют на развитие самого заболевания;
- структурно-модифицирующего действия (хондропротекторы). Стимулируют синтез протеогликанов и гиалуроновой кислоты, замедляя прогрессирование остеоартроза. Оказывают ощутимый эффект лишь при длительном применении.
Лабораторная диагностика
Стандартные лабораторные методы исследования не представляют ценности в диагностике деформирующего остеоартроза.
Однако недавно ученые выявили любопытную связь между повышением окисленных липопротеинов низкой плотности в крови и развитием остеоартроза. Повышенный уровень оЛПНП обычно выявляют у лиц с моно- и олигоартрозом. А у людей с высоким уровнем антител к оЛПНП чаще диагностируют генерализованный артроз с быстропрогрессирующим течением или сопутствующим синовитом.
Липопротеины низкой плотности оказывают атерогенное действие, играют одну из ключевых ролей в развитии метаболического синдрома. Их уровень повышается у лиц с ожирением, атеросклерозом, ишемической болезнью сердца, сахарным диабетом ІІ типа.
Использование эрвы шерстистой
Пол-палу применяют внутрь. Настой готовят следующим образом: 2 ч. л. сухой травы поместить в эмалированную емкость, залить 200 мл кипяченой воды комнатной температуры. Довести до кипения, часто помешивая. Для удобства можно заваривать лечебное питье в термосе: 5 г сухой травы залить 200-250 мл кипятка, настаивать не менее 1,5 ч. Принимать за 15 мин. до приема пищи по 50-100 мл 2-3 раза в сутки
Важно подогревать настой перед каждым употреблением. Длительность терапевтического курса – 10-25 дней
Длительный прием (свыше 25 дней) спиртового экстракта пол-палы сокращает концентрацию сахара в крови, способствует повышению объема вырабатываемого инсулина.
Пол-пала (эрва шерстистая) имеет следующие характеристики:
- содержит высокую концентрацию солей цинка, магния, меди, кальция, а также флавоноидов (0,51-1,05%), фенолокислот, полезных микроэлементов и других биологически активных компонентов;
- минимизирует пагубное воздействие Парацетамола на печень, защищает орган от влияния лекарств нестероидной группы;
- противопоказание к применению эрвы шерстистой – детский возраст.
Основание для прерывания курса – повышение чувствительности, диспепсические расстройства.
Причины появления
Первичный остеоартроз поражает изначально здоровый хрящ из-за постепенного врожденного снижения его функциональной выносливости. Вторичная патология возникает на фоне уже имеющихся деструктивных изменений определенных участков хрящевых тканей.
Лишний вес
Избыточная масса тела — один из самых часто провоцирующих остеоартроз колена факторов. У человека с лишним весом сустав испытывает повышенные нагрузки. Сначала на поверхности хряща появляются несколько микротрещин, но с течением времени их становится все больше. Хрящевая прослойка истончается, возникают первые болезненные ощущения. Ортопеды всегда выясняют причину избыточной массы тела. Если ожирение спровоцировано не перееданием, а эндокринной или гормональной патологией, то одновременно с остеоартрозом проводится и ее лечение.
Возраст
По мере старения организма замедляются процессы регенерации. Хрящевые ткани не успевают восстанавливаться на фоне естественной гибели их клеток. Поэтому даже незначительное повышение нагрузок, например, более длительная прогулка, может спровоцировать повреждение гиалинового хряща. С возрастом также снижается выработка коллагена — основного строительного материала соединительных тканей. Это приводит к ослаблению связок, сухожилий, стабилизирующих коленный сустав.
Наследственность, врожденные патологии
Врожденная сгибательная контрактура, вальгусная или варусная деформация, вывих голени или наколенника — врожденные патологии коленного сустава. Они выявляются достаточно редко, обычно в детском возрасте. Если врожденные аномалии не были своевременно диагностированы, а их лечение проведено, то они часто становятся причиной развития остеоартроза.
Спровоцировать поражение хряща может и гипермобильность суставов, передающаяся по наследству. Это не заболевание, а особое состояние связок и сухожилий. Они очень эластичные из-за выработки «сверхрастяжимого» коллагена. Несмотря на то что гипермобильность не считается патологией, она нередко приводит к развитию остеопороза после 45-50 лет.
Высокие нагрузки
Интенсивные спортивные тренировки могут привести к микротравмированию гиалинового хряща, особенно у людей старше 40 лет из-за естественного снижения его эластичности. Особенно опасны в этом возрасте быстрые глубокие приседания, езда на велосипеде на большие расстояния, бег. В США, где популярны утренние пробежки, весьма востребовано эндопротезирование коленных суставов.

В группу риска развития остеоартроза также входят люди, которые проводят свой рабочий день на ногах — парикмахеры, продавцы, фармацевты. У них часто выявляется варикозное расширение вен, тромбофлебит и другие расстройства кровообращения в ногах, предрасполагающие к остеоартрозу колена.
Травмы, операции, другие болезни
Спровоцировать развитие вторичной патологии могут системные эндокринные, метаболические, ревматические заболевания — сахарный диабет, гипотиреоз, ревматоидный, реактивный или псориатический артрит, подагра.
Постоперационный остеоартроз может возникать после хирургических вмешательств. Это реконструкция связок, менисков, лечение внутрисуставных переломов. Даже при правильно проведенной операции в коленных структурах формируются рубцы из соединительной ткани, лишенной какой-либо функциональной активности. К этому приводят и различные травмы — переломы, вывихи, подвывихи, разрывы связок, мышц, сухожилий любой степени тяжести.