Острый миелобластный лейкоз: причины, первые симптомы, как лечить патологию
Содержание:
- Лечение
- Причины лейкоза, факторы риска
- Методы диагностики
- Миелоидный нелимфобластный лейкоз
- Фазы хронического миелолейкоза
- Виды миелобластного лейкоза
- Лечебная тактика
- Острый лимфобластный лейкоз у детей: что это такое?
- Функция
- Прогноз жизни при остром миелоидном лейкозе
- Как продлить срок жизни
- Прогноз
- Применяемые методы терапии
Лечение
Лечение миебластного лейкоза всегда осуществляется комплексно. В отличие от иных видов онкологии в этом случае не проводится операция по удалению опухоли. Основное лечение заключается в проведении химиотерапия. Единственно возможная операция подразумевает пересадку стволовых клеток.
Применение индукционной терапии
Индукционная терапия представляет собой первый этап химиотерапии, который направлен на достижение стадии ремиссии. Ее механизм заключается во введении пациенту сильнодействующих препаратов по определенному протоколу. В результате процедуры происходит угнетение и уменьшение количества атипичных клеток.
Стоит быть готовым к тому, что применяемые препараты отличаются токсичностью, а значит побочные эффекты неминуемы. Как правило, это ухудшение общего состояния, тошнота, рвота, слабость, головные боли, выпадение волос.
Кроме химиотерапии, могут применяться методы лучевой или таргетной терапии. Последний также подразумевает медикаментозный метод. Но его преимущество заключается в подборе специальных медикаментов на основе моноклональных антител, что позволяет угнетать раковые клетки, не вредя здоровым. Лучевая же терапия осуществляется с применением радиационного излучения.
Противорецидивное лечение
Когда болезнь перешла в стадию ремиссии, врач начинает поддерживающее лечение. Его главная цель заключается в недопущении рецидивов рака. Для этого обычно осуществляются следующие процедуры:
- Низкодозная химиотерапия. Поскольку в данном случае требуется удержание полученных процессов, то назначаемые препараты имеют более щадящий характер. Такая терапия обычно длится в течение двух лет;
- Гормонотерапия. Она осуществляется с применением глюкокортикоидов или иных гормоносодержащих препаратов, направленных на стабилизацию кровообращения.
Это очень важный период, во время которого все оставшиеся раковые клетки должны быть полностью устранены, чтобы у пациента появилась возможность на излечение и дальнейшую здоровую жизнь.
Пересадка стволовых клеток
Одним из радикальных методов лечения лейкемии является пересадка стволовых клеток. Это сложная и дорогостоящая операция, которая проводится тогда, когда иные методы не в силах справиться с болезнью.
 Пересадка стволовых клеток – метод лечения миелобластного лейкоза
Пересадка стволовых клеток – метод лечения миелобластного лейкоза
В первую очередь больному назначают химиотерапию, направленную на уничтожение клеток родного костного мозга. После этого происходит пересадка нового набора клеток. Операция усложняется тем, что далеко не любой человек может выступать донором. Совместимость чаще всего имеется у близких родственников.
Поскольку новые клетки формируют здоровый костный мозг, пациент имеет все шансы полностью избавиться от онкологии.
Причины лейкоза, факторы риска
Факторы риска, приводящие к лейкозу:
- Ионизирующая радиация: подвергаются врачи рентгенологи, после атомной бомбардировки, лучевая терапия, ультрафиолетовое излучение;
- Химические канцерогенные вещества: толуол, входит в состав красок, лаков; пестициды используются в сельском хозяйстве; мышьяк встречается в металлургии; некоторые лекарственные препараты, например: Хлорамфеникол и другие;
- Некоторые виды вирусов: HTLV (Т — лимфотропный вирус человека);
- Бытовые факторы: выхлопы автомобилей, добавки в различные пищевые продукты, курение;
- Наследственная предрасположенность к раковым заболеваниям;
- Механические повреждения тканей.
Методы диагностики
Первый способ диагностики ОМЛ – развёрнутый клинический анализ крови. В лаборатории кровяные клетки человека исследуют под микроскопом. Таким способом можно определить, есть ли в кровяном русле недозрелые клеточные формы и сколько их. Чем больше недозрелых лейкоцитов, тем меньше тромбоцитов и эритроцитов.
Информация!
Если число бластов критически высокое, врачи говорят о бластном кризисе или лейкемическом провале. При таком состоянии у больного отсутствуют созревшие лейкоциты и их переходные формы.
Кроме клинического анализа крови, пациентам назначают пункцию костного мозга и миелограмму. С помощью спинномозговой пункции точно определяют, есть ли у больного ОМЛ. Инструментом для пункции служит стерильная игла. Ею берут образец костного мозга из грудины или подвздошной кости.
Биохимию крови назначают, чтобы понять, насколько у пациента нарушены функции внутренних органов. Кроме основных исследований, нужно сделать электрокардиограмму, рентген лёгких, УЗИ органов брюшной полости.
Миелоидный нелимфобластный лейкоз
Родоначальниками клеток крови, которые образуются в костном мозге, являются стволовые клетки. При определенных условиях, процесс созревания стволовых клеток нарушается. Они начинают бесконтрольное деление. Этот процесс носит название миелоидный лейкоз. Чаще всего этому заболеванию подвержены взрослые люди. У детей он встречается крайне редко. Причиной миелоидного лейкоза является хромосомальный дефект (мутация одной хромосомы), который носит название «филадельфийская Rh-хромосома».
Болезнь протекает медленно. Симптомы выражены неясно. Чаще всего заболевание диагностируется случайно, когда анализ крови проводится во время очередного профосмотра и пр. Если возникло подозрение на лейкоз у взрослых, то выдается направление на проведение биопсического исследования костного мозга.
Фото: биопсия для диагностики лейкоза
Различают несколько стадий болезни:
- Стабильная (хроническая). На этой стадии в костном мозге и общем кровотоке количество бластных клеток не превышает 5%. В большинстве случаев больному не требуется госпитализации. Он может продолжать работать, проводя в домашних условиях поддерживающее лечение противораковыми препаратами в виде таблеток.
- Ускорение развития болезни, во время которого количество бластных клеток возрастает до 30%. Симптомы проявляются в виде повышенной утомляемости. У больного возникают носовые и десневые кровотечения. Лечение проводится в условиях стационара, внутривенным введением противораковых препаратов.
- Бластный криз. Наступление этой стадии характеризуется резким увеличением бластных клеток. Для их уничтожения требуется интенсивная терапия.
После проведенного лечения наблюдается ремиссия — период, во время которого количество бластных клеток возвращается к норме. PCR-диагностика показывает, что «филадельфийской» хромосомы больше не существует.
Большинство видов хронического лейкоза настоящее время успешно лечатся. Для этого группой экспертов из Израиля, США, России и Германии были разработаны специальные протоколы (программы) лечения, включающие лучевую терапию, химиотерапевтическое лечение, лечение стволовыми клетками и пересадкой костного мозга. Люди, которым поставлен диагноз лейкоз хронический, могут жить достаточно долго. А вот при остром лейкозе живут очень мало. Но и в этом случае все зависит от того, когда начат лечебный курс, его эффективности, индивидуальных особенностей организма и прочих факторов. Немало случаев, когда люди «сгорали» за несколько недель. В последние годы, при правильном, своевременно проведенном лечении и последующей поддерживающей терапии, срок жизни при острой форме лейкоза увеличивается.
Фазы хронического миелолейкоза
- Хроническая фаза. В этой фазе находится большинство пациентов, которые обращаются к врачу (около 85%). Средняя продолжительность – 3 – 4 года (зависит от того, насколько своевременно и правильно начато лечение). Это стадия относительной стабильности. Пациента беспокоят минимальные симптомы, на которые он может не обращать внимания. Иногда врачи выявляют хроническую фазу миелолейкоза случайно, при проведении общего анализа крови.
- Фаза акселерации. Во время этой фазы патологический процесс активируется. Количество незрелых белых кровяных телец в крови начинает быстро нарастать. Фаза акселерации является как бы переходной от хронической к последней, третьей.
- Терминальная фаза. Финальная стадия болезни. Возникает при нарастании изменений в хромосомах. Красный костный мозг практически полностью замещается злокачественными клетками. Во время терминальной стадии пациент погибает.
Виды миелобластного лейкоза
Не всем известно, что диагноз заболевания миелоидный лейкоз подразделяется на две основные формы: острую и хроническую. Интересен факт, что они практически никогда не трансформируются друг в друга. Это очень редкое явление, не свойственное иным онкологическим заболеваниям.
Хронический лейкоз
Хронический миелобластный лейкоз возникает тогда, когда созревающие и полностью созревшие клетки крови мутируют и начинают расти в количестве. В отличие от острого вида, болезнь в данном случае протекает достаточно медленно. Симптомы, как правило, слабо выражены.
При хроническом лейкозе выделяют 3 стадии его протекания:
- Доброкачественная стадия. Анализ крови в этот период укажет на аномальное увеличение лейкоцитов в крови. Но вот самостоятельно догадаться о наличии болезни будет сложно, так как она протекает практически бессимптомно;
- Развернутая стадия. Количество лейкоцитов в крови продолжает расти, что становится причиной появления патологических признаков;
- Терминальная стадия. Это самый сложный период, который характеризуется ярко выраженными симптомами, развитием инфекционных процессов, ухудшением состояния больного.
Данным типом лейкоза чаще страдают взрослые лица. Дети также сталкиваются с этой болезнью, но гораздо реже.
ХМЛ или миелоциарное белокровие также являются обозначениями хронической формы миелобластного лейкоза.
Острый лейкоз
Острый миелобластный лейкоз зарождается при трансформации бластов. Их рост и развитие происходит настолько быстро, что контролировать состояние больного становится очень сложно. Без оперативного реагирования в виде лечебной терапии, пациент может умереть за достаточно короткий срок времени.
В данном случае также принято выделять 3 стадии протекания острого миелобластного лейкоза:
- Начальная стадия. Как правило, протекает бессимптомно. Если сдать анализ крови, то уже можно заметить изменения в основных показателях. На фоне ослабленного под воздействием болезни иммунитета пациент все чаще начинает сталкиваться с вирусными и бактериальными инфекциями;
- Развернутая стадия. Она характеризуется неким чередованием обострения и ремиссии болезни. Симптомы становятся более выраженными;
- Терминальная стадия. Это последняя завершающая стадия, на которой происходят нарушения в явлении кроветворения и язвенно-некротические процессы.
Острый миелобластный лейкоз у детей является самой часто встречающейся формой лейкемии. У взрослых он чаще диагностируется после 50-60 лет.
Лечебная тактика
Лечение проводят в стерильных условиях стационара, потому что пациент особо подвержен бактериям и инфекциям. Необходима обработка ротовой полости, половых органов и пролежней для предотвращения присоединения патогенной микрофлоры.
Клинические рекомендации основываются на соблюдении высококалорийной богатой витаминами диете. Пища не должна вызывать брожения. Исключаются жирные сорта мяса, копчёная и жареная пища. Строго запрещено употребление спиртосодержащих напитков. Разрешено есть растительную пищу после термической обработки, варёную рыбу и птицу, каши и травяные чаи.
Основное лечение заключается в проведении комплексной химиотерапии, продолжительность которой занимает до 6-ти недель. После достижения ремиссии курс приёма препаратов продолжается в домашних условиях. Следующие 3 года пациент принимает противорецидивные лекарства.
 Облучение раковой опухоли на руке
Облучение раковой опухоли на руке
При вторичных новообразованиях применяют лучевую терапию. Метод уничтожает аномальные клетки и устраняет болевые ощущения в теле больного.
Действия врачей направлены на достижение ремиссии, закрепление результата и поддержание эффекта.
Масштабное развитие атипичных клеток и полное поражение костного мозга требует трансплантации донорского материала. Метод проводят путём интенсивной химиотерапии, направленной на уничтожение собственного кроветворного органа. В этот период человек лишается иммунитета и организм не в силах бороться с простейшими инфекциями. Поэтому пациента содержат в специализированном стерильном блоке, доступ в который имеет только медперсонал. Помещение обрабатывается дезинфицирующими средствами. Малейший контакт с внешним миром может стать причиной скоропостижной смерти.
Забор донорского материала проводят из кости бедра или ребра. Введение новых клеток происходит как при переливании крови. Катетер вводят в артерию.
Донорами могут стать близкие родственники или посторонние люди, однако подходящий биоматериал тяжело найти. Для этой роли лучше всего подходят однояйцевые близнецы.
Процент выживших после проведения трансплантации – 50%. Организм остальных пациентов не принимает чужой материал, и развиваются осложнения.
Острый лимфобластный лейкоз у детей: что это такое?
Суть заболевания заключается в следующем. До того, как пойти по одному из путей развития и стать полноценным лимфоцитом, клетка находится в красном костном мозге в зародышевом состоянии. Ее называют клеткой-предшественницей или незрелой клеткой.
Если на этой стадии клетка подверглась мутации, она перестает развиваться по предусмотренному сценарию и приобретает черты атипичности. Такие видоизмененные клетки называют бластами или лимфобластами.
Бластная клетка начинает активно делиться и размножаться, угнетая деление других, здоровых клеток. Множественные лимфобласты заполняют собой костный мозг, затем выходят за его пределы, в кровяное русло пациента, и с током крови разносятся по всему организму. В результате состав крови меняется, а органы и ткани не получают нужного питания. Первыми в такой ситуации страдают лимфоузлы, печень, селезенка и головной мозг – именно сюда в первую очередь направляются лимфобласты.
Сопутствующей патологией, ускоряющей развитие злокачественного процесса в красном костном мозге и крови, являются мутации генов, отвечающих за апоптоз, – гибель клеток с нарушениями в ДНК.
В среднем, время от начала деления бласта до появления первых выраженных симптомов при ОЛЛ составляет 2-3 года.
Стадии ОЛЛ у детей
Теперь, рассказав в целом о том, что это – лимфобластный лейкоз у детей, можем детализировать информацию. В медицинской классификации выделяют несколько стадий этой онкологической патологии.
- Начальный период со слабовыраженными симптомами. На этом этапе ОЛЛ у детей диагностируется в единичных случаях.
- Развернутая стадия патологии. Ее также называют первично-активной. Симптомы становятся заметными, более того, они появляются одновременно или один за другим. Именно на этой стадии у детей чаще всего и выявляют острую лейкемию лимфобластного типа.
- Стадия ремиссии. Для нее характерно удовлетворительное самочувствие пациента и снижение количества бластных клеток в крови. Если этот показатель колеблется в пределах 5-20%, принято говорить о неполной ремиссии. Если же атопичных клеток в крови больного менее 5% — можно вести речь о полной ремиссии.
- Стадия рецидива. О ней врачи говорят при обострении болезни в стадии ремиссии, а также при проявлении вторичных нарушений, связанных с основным заболеванием.
- Терминальная стадия. Самый сложный и тяжелый этап детского рака крови по лимфобластному типу с большим количеством бластных клеток, критичным угнетением кроветворной системы и жизнеугрожающими состояниями.
- Стадия выздоровления. Встречается нечасто, чаще всего, у пациента наступает длительная устойчивая ремиссия. Тем не менее в отдельных случаях врачи имеют основание говорить о полном выздоровлении. Его подтверждают нулевой уровень бластов в крови, полное отсутствие клинических проявлений ОЛЛ и последствий заболевания.
Детская острая лейкемия лимфобластного типа: предпосылки возникновения
Достоверно причины острого лимфобластного лейкоза у детей до сих пор не известны. При одинаковых исходных данных и жизненных обстоятельствах у одного ребенка процесс может запуститься, а у второго – нет.
Предположительно предпосылками для проявления ОЛЛ являются:
- наследственные факторы. Сюда входят генетические мутации, хромосомные патологии, врожденные дефекты генов, а также наличие иных генетических заболеваний, например, синдрома Дауна, анемии Фанкони, некоторых других;
- врожденный иммунодефицит;
- воздействие ионизирующего излучения (радиации) как на самого ребенка, так и на мать во время беременности;
- накапливание в организме солей тяжелых металлов, а также пестицидов, гербицидов и промышленных канцерогенов;
- определенные вирусы – Эпштейн-Барр, вирус папилломы человека некоторых видов, герпес и другие;
- прием ребенком или женщиной во время вынашивания плода большого количества нестероидных противовоспалительных препаратов и антибиотиков, а также иммуносупрессоров и цитостатиков, например, в рамках лечения другого онкологического заболевания.
В группу высокого риска по острому лейкозу лимфобластного типа входят дети мужского пола европеоидной расы в возрасте от 2 до 5 лет, близким родственникам которых уже было диагностировано данное заболевание.
Функция
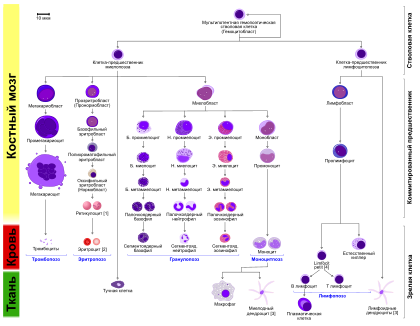
Диаграмма гемопоэза у человека
Гранулопоэз состоит из пяти последовательных стадий. Среди них миелобласт является первой клеткой, распознаваемой как принадлежащая к гранулоцитарному ростку костного мозга. Следующая стадия в процессе дифференцировки миелобласта — это промиелоцит, который, в свою очередь, может дать начало одному из трёх вариантов клеток-предшественников — нейтрофильному, базофильному или эозинофильному миелоциту. Тот, в свою очередь, превращается, соответственно, в нейтрофильный, базофильный или эозинофильный метамиелоцит («юный» гранулоцит). А нейтрофильный, базофильный или эозинофильный метамиелоцит превращается, соответственно, в нейтрофильный, базофильный или эозинофильный палочкоядерный гранулоцит. А тот, в свою очередь, в зрелый сегментоядерный (или «полиморфноядерный») нейтрофил, базофил или эозинофил. Весь этот процесс требует пяти последовательных делений клетки. Все эти пять делений происходят в течение трёх первых стадий гранулопоэза (миелобласт — промиелоцит — миелоцит). Далее идёт только созревание получившейся клетки-миелоцита, дальнейшего деления уже не происходит.
Прогноз жизни при остром миелоидном лейкозе
Как правило, врачи довольно осторожны в формулировке прогноза жизни при остром миелоидном лейкозе. Он во многом зависит от возраста больного, наличия и тяжести сопутствующих патологий, индивидуальной реакции на лечение, а также стадии, на которой установлен диагноз и назначена адекватная терапия.
В целом тенденции следующие:
- у детей и молодых людей добиться ремиссии проще, чем у пожилых пациентов. К тому же, она бывает более длительной;
- дети переносят заболевание легче и реагируют на лечение более эффективно;
- прогноз при остром миелоидном лейкозе на выживаемость и приемлемое качество жизни у детей составляет порядка 40-50%, в то время как у взрослых этот показатель находится в пределах всего 20-40%;
- пятилетняя выживаемость пациентов, прошедших полный курс лечения и не осложненных хроническими заболеваниями, составляет по статистике 70-75%;
- рецидивы в течение первых 5 лет после лечения случаются примерно у 30% больных с диагнозом ОМЛ.
Особая группа пациентов – это больные с генетическими мутациями 3, 5 и 7 хромосом. Подобные отклонения значительно осложняют лечение острой миелоидной лейкемии и снижают прогноз выживаемости до 15%, при этом повышая вероятность рецидива до 80%.
Как продлить срок жизни
Срок жизни при миелоцитарном лейкозе может быть увеличен при соблюдении ряда рекомендаций.
Лечение необходимо начинать сразу после обнаружения онкологического заболевания. Рекомендуется регулярно проходить осмотры у врача: это поможет избежать развития запущенных форм патологии.

Потребуется коррекция питания. Из рациона необходимо исключить все продукты, содержащие канцерогенные добавки. Рекомендуется употреблять в пищу натуральные продукты без усилителей вкуса, красителей, консервантов.
От вредных привычек рекомендуется отказаться. Курение и употребление алкогольных напитков может негативно повлиять на состояние больного. Отказ от вредных привычек рекомендован и при достижении стойкой ремиссии: это поможет избежать рецидива.
Необходимо соблюдать все рекомендации лечащего врача. Отказываться от терапии в пользу народных методик не стоит: это может стать причиной гибели пациента
Прием лекарств важно проводить курсом. Пропуски, самовольная преждевременная отмена препаратов недопустимы. Если имеется наследственная предрасположенность, важно регулярно проходить обследования
Это поможет избежать развитие болезни
Если имеется наследственная предрасположенность, важно регулярно проходить обследования. Это поможет избежать развитие болезни. Важен настрой пациента
Активные, жизнерадостные люди живут дольше, чем уверенные в скорой гибели больные
Важен настрой пациента. Активные, жизнерадостные люди живут дольше, чем уверенные в скорой гибели больные.
Необходимо укреплять иммунную систему. Поскольку при онкологических заболеваниях организм ослаблен, вероятность заражения инфекционными патологиями возрастает. Кроме того, болезни тяжело протекают, вызывают общее ухудшение состояния человека
Важно употреблять достаточное количество витаминов. Может потребоваться прием специального комплекса, подбирать который следует вместе с доктором
Прогноз
Прогноз жизни при миелобластном лейкозе напрямую зависит от его формы. Основные показатели в этом вопросе выглядят следующим образом:
- При остром лейкозе. Если болезнь была выявлена не на последней стали и все еще поддается лечению, то прогноз выживаемости будет зависеть от состояния организма пациента и от его возраста. Так, дети и подростки до 15 лет могут надеяться на продолжительность жизни более чем в 5 лет в 80-85% случаев, лица среднего возраста – в 40-50%, лица старшего и пожилого возраста – в 15-20%;
- При хроническом лейкозе. В данном случае все гораздо проще. При своевременной диагностике и начале лечения надеяться на выживаемость в 5 и более лет могут почти 90% пациентов. Это очень хороший показатель. Несомненно, для этого будет необходимо принимать поддерживающую терапию. Запущенные случаи, к сожалению, такой высокой вероятностью излечения не могут похвастаться.
Неблагоприятный прогноз имеют не только пациенты с запущенными случаями болезни на последних стадиях, но и младенцы, не достигшие 1 года, а также дети, у которых в процессе рака сильно увеличилась селезенка или была нарушена центрально-нервная система.
Применяемые методы терапии
Лечение лейкоза у детей важно начать как можно раньше поскольку это онкологическое заболевание развивается быстро и может вызвать необратимые последствия в организме. При проведении терапевтических действий ребенка госпитализируют в специализированную клинику, поскольку важно соблюдение всех правил лечения:
все вещи, используемые ребенком должны быть стерильными
На фон развития заболевания, иммунная система у детей ослаблена и любая инфекция может ухудшить состояние пациента;
при проведении терапии, важно чтобы малыш потреблял обильное количество жидкости;
соблюдение, сбалансированной всеми питательными веществами, диеты;
при развитии инфекционного процесса в организме, пациенту назначают срочный прием антибиотических препаратов.. Цель проводимого лечения, это: уничтожить патологические клетки в организме ребенка, нормализовать функциональность иммунной системы и восстановить количество эритроцитов и тромбоцитов
Для этого применяются следующие методики лечения:
Цель проводимого лечения, это: уничтожить патологические клетки в организме ребенка, нормализовать функциональность иммунной системы и восстановить количество эритроцитов и тромбоцитов. Для этого применяются следующие методики лечения:
- предварительная – устранение патологических клеток крови с помощью приема химиопрепаратов;
- индуктивная – комплексное применение нескольких препаратов, для полного уничтожение пораженных клеток и достижения стадии ремиссии. Курс лечения составляет 1.5-2 месяца;
- консолидация в комплексе с интенсивным лечением – закрепление стадии ремиссии, с исключением возможного рецидива;
- повторное проведение индуктивной терапии – чаще всего применяется при возможных рецидивах, но иногда проводится для профилактики рецидива;
- поддерживающая терапия – нацелена на нормализацию общей функциональности организма и иммунной системы;
- в запущенных случаях возможно проведение оперативного вмешательства, а именно пересадка костного мозга.
Это не доказано и является всего лишь догадкой. Но все-таки существуют некоторые факторы риска, которые могут повлиять на развитие заболевания:
- болезнь Дауна и другие хромосомные отклонения в организме человека;
- отягченная наследственность;
- в качестве последствия после радиоактивного облучения, вызванного взрывом атомной бомбы, аварии техногенного характера или проживанием вблизи АЭС;
- вирусные заболевания, спровоцировавшие нарушения в структуре ДНК;
- потребление большого количества сигарет и пассивное курение.
По статистике, мальчики более подвержены развитию лейкемии, чем девочки. Обычно заболевание диагностируется в период: 2-5 и 10-13 лет, но назвать возрастной показатель или половую принадлежность фактором риска нельзя.