Какую опасность таит пароксизмальная тахикардия (желудочковая, наджелудочковая), причины, симптомы и признаки заболевания, лечение и прогноз
Содержание:
Особенности лечения
Если приступ частого сердцебиения возник у человека впервые, ему необходимо успокоиться и не паниковать, принять 45 капель валокордина или корвалола, провести рефлекторные пробы (задержка дыхания с натуживанием, надувание воздушного шара, умывание холодной водой). Если через 10 минут сердцебиение сохраняется, необходимо обратиться за медицинской помощью.
Терапия наджелудочковой пароксизмальной тахикардии
Для купирования (прекращения) приступа наджелудочковой ПТ следует сначала применить рефлекторные способы:
- задержать дыхание на вдохе, одновременно натуживаясь (проба Вальсальвы);
- погрузить лицо в холодную воду и задержать дыхание на 15 секунд;
- воспроизвести рвотный рефлекс;
- надуть воздушный шар.
- Эти и некоторые другие рефлекторные способы помогают прекратить приступ у 70% больных.
Из медикаментов для купирования пароксизма чаще всего применяются натрия аденозинтрифосфат (АТФ) и верапамил (изоптин, финоптин).
При их неэффективности возможно применение новокаинамида, дизопирамида, гилуритмала (особенно при ПТ на фоне синдрома Вольфа-Паркинсона-Уайта) и других антиаритмиков IА или IС класса.
Довольно часто для прекращения пароксизма суправентрикулярной ПТ используют амиодарон, анаприлин, сердечные гликозиды.
Введение любого из этих лекарств рекомендуется сочетать с назначением препаратов калия.
При отсутствии эффекта от медикаментозного восстановления нормального ритма применяется электрическая дефибрилляция. Она проводится при развитии острой левожелудочковой недостаточности, коллапсе, острой коронарной недостаточности и заключается в нанесении электрических разрядов, помогающих восстановить функцию синусового узла. При этом необходимо адекватное обезболивание и медикаментозный сон.
Для купирования пароксизма может использоваться и чреспищеводная электрокардиостимуляция. При этой процедуре импульсы подаются через электрод, введенный в пищевод как можно ближе к сердцу. Это безопасный и эффективный метод лечения наджелудочковых аритмий.
При часто повторяющихся приступах, неэффективности лечения проводится хирургическое вмешательство – радиочастотная аблация. Она подразумевает разрушение очага, в котором вырабатываются патологические импульсы. В других случаях частично удаляются проводящие пути сердца, имплантируется электрокардиостимулятор.
Для профилактики пароксизмов наджелудочковой ПТ назначаются верапамил, бета-адреноблокаторы, хинидин или амиодарон.
Терапия желудочковой пароксизмальной тахикардии
Рефлекторные методы при пароксизмальной ЖТ неэффективны. Такой пароксизм необходимо купировать с помощью медикаментов. К средствам для медикаментозного прерывания приступа желудочковой ПТ относятся лидокаин, новокаинамид, кордарон, мексилетин и некоторые другие препараты.
При неэффективности медикаментозных средств проводится электрическая дефибрилляция. Этот метод можно использовать и сразу после начала приступа, не применяя лекарственные препараты, если пароксизм сопровождается острой левожелудочковой недостаточностью, коллапсом, острой коронарной недостаточностью. Используются разряды электрического тока, которые подавляют активность очага тахикардии и восстанавливают нормальный ритм.
При неэффективности электрической дефибрилляции проводится электрокардиостимуляция, то есть навязывание сердцу более редкого ритма.
При частых пароксизмах желудочковой ПТ показана установка кардиовертера-дефибриллятора. Это миниатюрный аппарат, который вживляется в грудную клетку пациента. При развитии приступа тахикардии он производит электрическую дефибрилляцию и восстанавливает синусовый ритм.
Для профилактики повторных пароксизмов ЖТ назначаются антиаритмические препараты: новокаинамид, кордарон, ритмилен и другие.
Хирургическое лечение
Оперативная терапия показана только при тяжелом течении. В таких случаях производят механическое разрушение (деструкцию) эктопических очагов или аномальных путей проведения нервного импульса.
В основе лечения – электрическое, лазерное, криогенное или химическое разрушение, радиочастотная абляция (РЧА). Иногда вживляют кардиостимулятор или электрический мини-дефибриллятор. Последний при возникновении аритмии генерирует разряд, способствующий восстановлению нормального сердцебиения.
Пароксизмальная тахикардия
Пароксизмальная тахикардия представляет собой одну из разновидностей аритмии, для которого характерны приступы сердцебиения (пароксизмы) с частотой сердечных сокращений от 140 до 220 и более в минуту. Они возникают под влиянием эктопических импульсов, приводящих к замещению нормального синусового ритма
Причины пароксизмальной тахикардии
Причин возникновения пароксизмальной тахикардии немало, основные из них:
- Ишемическая болезнь сердца Артериальная гипертензия Инфаркт миокарда Пороки сердца Кардиомиопатии
Симптоматика пароксизмальной тахикардии
Приступ такой тахикардии всегда имеет внезапное начало и такое же окончание, а продолжительность может варьировать от нескольких секунд до нескольких суток.
Начало пароксизма по ощущениям напоминает толчок в области сердца, который переходит в усиленное сердцебиение. Частота сердечных сокращений во время пароксизма может достигать 220 и более ударов в минуту, ритм при этом сохраняется. Приступ может сопровождаться шумом в голове, головокружением, ощущением сжимания сердца. Некоторые пациенты жалуются на тошноту, вздутие живота, потливость и даже небольшое повышение температуры тела. По окончании приступа отмечается повышенное выделение мочи.
Длительный приступ пароксизмальной тахикардии может привести к снижению артериального давления, выраженной слабости и обмороку.
Диагностика пароксизмальной тахикардии
Диагноз пароксизмальной тахикардии может быть поставлен на основании клинической картины – типичный приступ с внезапным началом и окончанием, с учащение частоты сердечных сокращений.
При регистрации ЭКГ во время приступа определяются характерные изменения формы и полярности зубца Р, его расположения относительно желудочкового комплекса QRS – эти признаки позволяют доктору различить форму пароксизмальной тахикардии.
Если приступ не удается зафиксировать при электрокардиографии, назначается проведение суточного мониторирования ЭКГ, которое регистрирует короткие эпизоды пароксизмальной тахикардии, которые не ощущает сам пациент.
В некоторых случаях назначается запись эндокардиальной электрокардиограммы путем внутрисердечного введения электродов.
Для исключения органической патологии сердца назначают УЗИ сердца, МРТ или МСКТ сердца.
Что можете сделать Вы
Отказаться от алкоголя и курения, вести здоровый образ жизни.
Что может сделать врач
В качестве оказания неотложной помощи во время приступов пароксизмальной тахикардии показано внутривенное введение универсальных антиаритмиков, эффективных при любых формах пароксизмов. При длительных пароксизмах в отсутствии эффекта от консервативного лечения назначается проведение электроимпульсной терапии.
Назначение противорецидивного антиаритмического лечения тахикардии производится с учетом частоты и переносимости приступов. Подбор препарата и дозировки осуществляется под контролем самочувствия пациента и ЭКГ.
Применение β-адреноблокаторов в комплексном лечении пароксизмальной тахикардии позволяет снизить вероятность перехода желудочковой формы в мерцание желудочков, опасное для жизни состояние.
В тяжелых случаях и при отсутствии эффекта от консервативного лечения назначается хирургическое вмешательство – криогенная, электрическая, механическая, лазерная и химическая деструкция, радиочастотная абляция (РЧА сердца), вживление электрокардиостимуляторов с запрограммированными режимами.
Профилактика пароксизмальной тахикардии
Профилактика приступов пароксизмальной тахикардии на фоне патологии сердца требует своевременной диагностики и терапии основного заболевания
Важно исключение провоцирующих факторов, таких как психические и физические нагрузки, алкоголь и курение, переедание
Доктор может назначить прием седативных и антиаритмических противорецидивных препаратов, хирургическое лечение тахикардии.
Прогноз заболевания
Прогноз заболевания напрямую зависит не только от формы, длительности приступов и наличия осложнений, но и от сократительной способности миокарда. При сильных поражениях сердечной мышцы очень большой риск развития фибрилляции желудочков и острой сердечной недостаточности.
Самая благоприятная форма пароксизмальной тахикардии – наджелудочковая (суправентрикулярная). Она практически никак не сказывается на здоровье человека, но полное спонтанное излечение от нее все же невозможно. Течение этого варианта увеличения ЧСС обусловлено физиологическим состоянием сердечной мышцы и течением основного заболевания.
Самый худший прогноз у желудочковой формы пароксизмальной тахикардии, которая развилась на фоне какой-либо кардиальной патологии. Здесь возможен переход в мерцание желудочков или их фибрилляцию.
Средняя выживаемость больных желудочковой пароксизмальной тахикардией довольно высока. Летальный исход характерен для пациентов с наличием пороков развития сердца. Постоянный прием противорецидивных препаратов и своевременное хирургическое лечение в сотни раз снижает риск развития внезапной сердечной смерти.
Проявления пароксизмальной тахикардии

Пароксизмальная тахикардия возникает внезапно, возможно — под влиянием провоцирующих факторов или же среди полного благополучия. Больной замечает четкое время начала пароксизма и хорошо ощущает его завершение. На начало приступа указывает толчок в области сердца, за которым следует различной продолжительности приступ усиленного сердцебиения.
Симптомы приступа пароксизмальной тахикардии:
- Головокружение, обмороки при продолжительном пароксизме;
- Слабость, шум в голове;
- Одышка;
- Сжимающее чувство в сердце;
- Неврологические проявления — нарушение речи, чувствительности, парезы;
- Вегетативные расстройства — потливость, тошнота, вздутие живота, незначительное увеличение температуры, избыточное выделение мочи.
Выраженность симптомов выше у пациентов с поражениями миокарда. У них же серьезнее и прогноз заболевания.
Учитывая роль вегетативных расстройств, легко объяснить и другие признаки пароксизмальной тахикардии. В редких случаях аритмии предшествует аура — начинает кружиться голова, ощущается шум в ушах, сердце как бы сжимает. При всех вариантах ПТ отмечается частое и обильное мочеиспускание при начале приступа, но в течение первых нескольких часов выделение мочи нормализуется. Этот же симптом характерен и для окончания ПТ, а связывают его с расслаблением мышц мочевого пузыря.
У многих пациентов с длительными приступами ПТ повышается температура до 38-39 градусов, в крови нарастает лейкоцитоз. Лихорадку также связывают с вегетативной дисфунцией, а причина лейкоцитоза — перераспределение крови в условиях неадекватной гемодинамики.
Так как сердце в период тахикардии работает неполноценно, крови в артерии большого круга поступает недостаточно, то появляются такие признаки как боли в сердце, связанные с его ишемией, расстройство кровотока в мозге — головокружение, дрожь в руках и ногах, судороги, а при более глубоком повреждении нервной ткани затрудняется речь и движения, развиваются парезы. Между тем, тяжелые неврологические проявления встречаются довольно редко.
- Предсердные формы пароксизмальной тахикардии сопровождаются ритмичным пульсом, чаще от 160 сокращений в минуту.
- Желудочковая пароксизмальная тахикардия проявляется более редкими сокращениями (140-160), при этом возможна некоторая нерегулярность пульса.
При пароксизме ПТ меняется внешний вид больного: характерна бледность, дыхание становится частым, появляется беспокойство, возможно — выраженное психомоторное возбуждение, шейные вены набухают и пульсируют в такт ритму сердца. Попытка подсчитать пульс может стать затруднительной ввиду его чрезмерной частоты, он слабый.
Ввиду недостаточного сердечного выброса снижается систолическое давление, в то время как диастолическое может оставаться неизменным или пониженным незначительно. Сильная гипотония и даже коллапс сопровождают приступы ПТ у пациентов с выраженными структурными изменениями сердца (пороки, рубцы, крупноочаговые инфаркты и др.).

По симптоматике можно отличить предсердную пароксизмальную тахикардию от желудочковой разновидности. Так как в генезе предсердной ПТ решающее значение имеет вегетативная дисфункция, то и симптоматика вегетативных расстройств будет всегда выражена (полиурия до и после приступа, потливость и т. д.). Желудочковая форма, как правило, лишена этих признаков.
В качестве главной опасности и осложнения синдрома ПТ выступает сердечная недостаточность, нарастающая по мере увеличения продолжительности тахикардии. Она возникает из-за того, что миокард переутомляется, его полости не опорожняются полностью, происходит накопление продуктов обмена и отек в сердечной мышце. Недостаточное опорожнение предсердий приводит к застою крови в легочном круге, а малое наполнение кровью желудочков, сокращающихся с огромной частотой, – к снижению выброса в большой круг кровообращения.
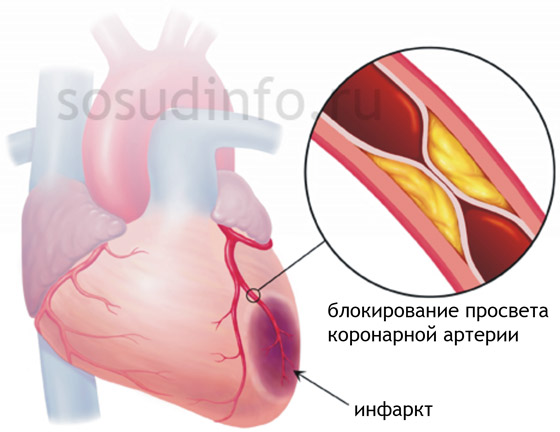
Недостаточный сердечный выброс ухудшает доставку крови не только к другим внутренним органам, но и, прежде всего, к самому сердцу. На этом фоне возможна коронарная недостаточность, выраженная ишемия и инфаркт.
Осложнением ПТ может стать тромбоэмболия. Переполнение кровью предсердий, нарушение гемодинамики способствуют тромбообразованию в ушках предсердий. При восстановлении ритма эти свертки отрываются и попадают в артерии большого круга, провоцируя инфаркты в других органах.
Лечение традиционными способами
Лечение ПНТ должно быть комплексным, поэтому в него включены самые важные мероприятия. Оно может быть дополнено другими методами и препаратами в зависимости от причины заболевания.
Медикаментозная терапия:
- Седативные средства – бром, барбитураты, транквилизаторы.
- Калиевые препараты – хлористый калий, Тромкардин, Панангин.
- Бета-блокаторы – Верапамил, наперстянка, Метопролол, Атенолол, Изоптин, Хинидин бисульфат, Соталол, Прокаинамид.

Физиотерапевтические процедуры:
- растирания прохладной водой;
- обливание;
- гидравлический массаж;
- душ циркуляционный;
- прием лечебной ванны.
Образ жизни:
- Полный отказ от всех вредных привычек.
- Укрепление психики для поддержания психоэмоционального фона. Можно использовать аутогенные тренировки и прочие виды саморегуляции.
- Распорядок дня должен быть максимально стабильным – достаточное количество сна и отдыха.
- Умеренные физические нагрузки, которые согласовывают с лечащим кардиологом. Для начала можно посещать специализированные лечебные учреждения, после чего делать упражнения в домашних условиях.
- Каждое утро или вечер нужно совершать неспешные прогулки пешком. Желательно в экологически чистых зонах (подальше от промышленных предприятий).
- Полезно заниматься плаванием.
- Если присутствует лишний вес, от него надо избавиться.
Отныне суточная дозировка пищи делится на 4-6 приемов в день. При этом потреблять нужно небольшие объемы, так как переполненный желудок раздражает нервные рецепторы, которые отвечают за функционирование миокарда. Поэтому может возникнуть тахикардический приступ.
Чтобы не переедать, специалисты рекомендуют во время еды не читать книги, не смотреть телевизор и т. д. Вы должны сосредоточиться исключительно на поглощении продуктов питания, кушать медленно. Также не следует кушать непосредственно перед отходом ко сну.
Продукты, которые могут спровоцировать тахикардический приступ (от них нужно отказаться):
- крепкий чайный или кофейный напиток;
- сладости, крахмалсодержащие продукты, фаст-фуд;
- пища с повышенной жирностью – кисломолочная продукция, сало, сливочное масло, майонезные соусы;
- блюда жареные, копченые, острые, маринованные;
- соль.
Полезные для сердца вещества и продукты:
- омега-3 – льняные семена, морская рыба, грецкие орехи;
- магний и калий – гречневая каша, курага, тыква, мёд, кабачки;
- омега-6 – соя, растительное масло;
- жиры мононенасыщенные – авокадо, разные орехи;
- молочные изделия с низким содержанием жирности, диетическое мясо, свежевыжатые соки, крупы, овощи, фрукты;
- блюда нужно готовить на пару, в воде или запекать с небольшим количеством растительного масла.
Хирургическое вмешательство
Операция назначается в 2-х случаях – когда медикаментозная терапия не дала положительного результата, или имеются осложнения. Хирургическое вмешательство может быть частичным или радикальным. Чаще всего проводятся такие методы хирургии:
- Радиочастотная абляция. Патологический очаг прижигается.
- Установка кардиостимулятора. Устройство может быть искусственным (электрокардиостимулятор) и имплантируемым (кардиовертер-дефибриллятор).
- Операция открытого типа, при которой осуществляет разрез в области сердца.
- Хирургия закрытого типа – деструкция вспомогательных проводящих путей. Используются малоинвазивные методики, применяются лазерные, электрические, механические, криогенные или химические средства.
Симптомы
Начало приступа наджелудочковой и желудочковой ПТ больной ощущает, как сильное сокращение сердца, после которого чувствуются частые сильные биения в груди, и резко ухудшается общее состояние.
ПНТ сопровождаются яркими симптомами, случаи бессимптомного протекания исключительно редки, ведущими признаками пароксизма служат:
- головокружение;
- боль в сердце;
- шум в голове;
- сердцебиение;
- затруднение речи;
- слабость мышц с одной стороны тела;
- признаки нарушения вегетативной системы – тошнота, небольшой подъем температуры, выделение пота;
- выделение большого объема прозрачной мочи несколько часов после пароксизма.
Приступы наджелудочковой тахикардии резко развиваются и также неожиданно заканчиваются.
Приступ ПНТ может сопровождаться:
- бледностью кожных покровов;
- страхом смерти, паникой;
- нитевидным слабым пульсом;
- обморочным состоянием;
- падение артериального давления;
- коллапс.
Пароксизмальные желудочковые тахикардии
Желудочковые тахикардии возникают преимущественно при органических повреждениях миокарда, инфарктах. Приступу может предшествовать экстрасистолия, начало пароксизма желудочковой тахикардии, как правило, внезапное. Длиться он может до нескольких суток.
ЧСС при ЖТ в среднем составляет 140-150 импульсов/минуту. Реже пульс достигает 200 биений/минуту, иногда пароксизм желудочковой тахикардии протекает с пульсом, не превышающим 100 ударов/минуту.
Риск осложнений при ПЖТ очень высок, и если немедленно не снять приступ, у больного может развиться шок из-за резкого снижения артериального давления, и остановка сердца, вызванная фибрилляцией желудочков, которая развивается при ЧСС, превышающим 180 импульсов/минуту.
Причинами возникновения желудочковых пароксизмальных тахикардий преимущественно служат:
- ишемия;
- дисплазия правого желудочка – состояние, когда мышечные волокна замещаются фиброзно-жировой тканью;
- синдром удлиненного QT;
- кардиомиопатия;
- пороки клапанов сердца.
Лечение
При приступе ПТ обязательно вызывают специализированную кардиологическую службу. При ПНТ можно попробовать купировать приступ вагусными пробами, если пароксизм случился не впервые и больной обучен, как правильно выполнять пробы.
Вагусные пробы оказываются эффективными при синусовой тахикардии, о чем ранее уже рассказывалось на сайте, но применять их при ПТ можно лишь для среднего и молодого возраста, обязательно учитывая артериальное давление, состояние больного.
В пожилом возрасте пытаться купировать приступ с помощью вагусных проб опасно. А при желудочковой пароксизмальной тахикардиях терять время на проведение вагусных проб, откладывая вызов врача и лечение, опасно.
В зависимости от клинических симптомов и вида пароксизмальной тахикардии больному назначается лечение, которое направлено на нормализацию ритма сокращений миокарда.
При лечении пароксизмальной наджелудочковой тахикардии назначают:
- антиаритмические средства – Верапамил, Кордарон, Хинидин;
- сердечные гликозиды – Дигоксин.
Предсердные ПТ лечат бета-блокаторами, но назначают с осторожностью, если пароксизм возникает на фоне хронических заболеваний легких или недавно перенесенного острого респираторного заболевания. Применение бета-блокаторов эффективно против желудочковой ПТ, особенно при назначении с антиаритмическими препаратами, для предотвращения фибрилляции
Применение бета-блокаторов эффективно против желудочковой ПТ, особенно при назначении с антиаритмическими препаратами, для предотвращения фибрилляции.
Наиболее опасны желудочковые ПТ, особенно, возникшие на фоне инфаркта миокарда, пороках сердца. При отсутствии эффекта больному оказывают помощь, прибегая к кардиоверсии.
При частых случаях ПТ больной проходит каждые 2 месяца плановое обследование. По показаниям больному проводят радиочастотную абляцию – эндоскопическую процедуру, в ходе которой разрушают дополнительные очаги возбуждения в миокарде, или устанавливают электрокардиостимулятор.
Общие данные
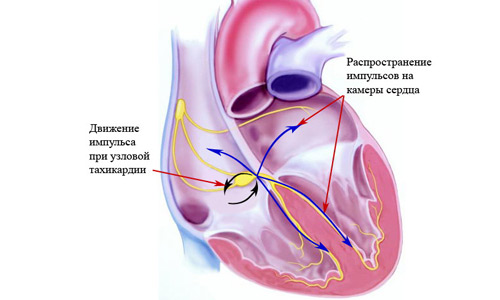
Пароксизмы тахикардии имеют внезапное начало и окончание, различную продолжительность и, как правило, сохраненный регулярный ритм. Эктопические импульсы могут генерироваться в предсердиях, атриовентрикулярном соединении или желудочках.
При пароксизмальной тахикардии сердце работает неэкономно, кровообращение осуществляется неэффективно, поэтому пароксизмы тахикардии, развивающиеся на фоне кардиопатологии, приводят к недостаточности кровообращения. Пароксизмальная тахикардия в различных формах выявляется у 20-30% пациентов при длительном ЭКГ-мониторировании.
Причины развития отклонения
При патологии наблюдается расстройство проводимости электрического импульса. Приступ учащений сердечного ритма может длиться от нескольких секунд до нескольких дней и сопровождаться нарушением работы атриовентрикулярного (предсердно-желудочкового) узла. Это нарушение приводит к тому, что у сердца остается только один путь проведения электрического сигнала – через желудочки. В результате электрический импульс проводится быстрее, чем это нужно для нормальной работы системы кровообращения.
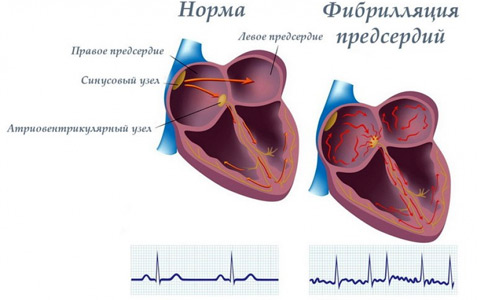
Одной из форм тахикардии является фибрилляция предсердий
К пароксизмальной предсердной тахикардии относятся следующие патологии сердечного ритма:
- мерцательная тахикардия, она же фибрилляция предсердий. Это частое и бессистемное возбуждение и сокращение предсердий;
- мультифокальная предсердная тахикардия, вызываемая множественным формированием импульсов из нескольких очагов одновременно;
- трепетание предсердий;
- синдром Вольфа-Паркинсона-Уайта, наблюдаемый, скорее, на ЭКГ, чем ощущаемый на физическом уровне. Причиной его возникновения является предвозбуждение желудочков.
Причин возникновения и развития ПТ немало. На учащенное сердцебиение влияют факторы, представленные в таблице.
| Причины наджелудочкового пароксизма | Причины желудочкового пароксизма |
|---|---|
| Врожденные и наследственные особенности – наличие дополнительных проводящих путей в сердце | Хронические формы ишемической болезни сердца |
| Прием лекарственных препаратов — антиаритмических и гликозидных, таких как Дигоксин, Хинидин Строфантин, Пропаферон, Коргликон, и др. Точнее, к ПТ приводит их передозировка | Инфаркт миокарда |
| Неврогенные нарушения, такие как | |
| неврастения, невроз | |
| Язвенные поражения ЖКТ | Миокардиты любого характера и происхождения |
| Холецистит и гастрит | Поражение миокарда с нарушением сердечного ритма и проводимости |
| Злоупотребление спиртным, курением табака и особенно – кальяна | Нарушения метаболизма в сердечной мышце, ведущие к кардиомиопатии или к кардиомиодистрофии |
| Гипертиреоз, или гиперфункция щитовидной железы | Электрокардиографический синдром, или синдром Бругада, он опасен тем, что способен привести к внезапной остановке сердца |
| Новообразования в надпочечниках (феохромоцитома), провоцирующие повышенную выработку адреналина и норадреналина | Врожденные пороки сердца |
| Любые тяжелые заболевания, которые приводят к ослаблению, интоксикации, нарушению электролитного баланса | Кардиосклероз очагового характера (после инфаркта) и диффузный (общий, распространенный) |
| Почечная или печеночная недостаточность | |
| Стрессы и повышенная эмоциональность | |
| Чрезмерные физические нагрузки | |
| Гипертония |
Таким образом, наджелудочковые пароксизмы в целом спровоцированы патологическими изменениями в организме, а желудочковые – различными органическими поражениями сердца.
Синдром Клерка-Леви-Кристеско встречается не часто,
Не последнее место в причинах возникновения тахикардий занимает влияние врожденных патогенных факторов. Это синдром предвозбуждения желудочков, получивший название синдрома Клерка-Леви-Кристеско. Патология способна дать о себе знать в любом возрасте. Суть ее заключается в том, что электрический импульс приводит к преждевременному возбуждению желудочков и возвращается назад.
Как еще можно снизить риск заболеваний сердца
Наилучшим методом профилактики тахикардии является снижение появления риска заболеть одним из многочисленных заболеваний сердца. Именно зачастую из-за них и появляются сбои в сердечном ритме. Чтобы избежать болезней, следует постоянно отслеживать свои показатели – это поможет своевременно заметить любые отклонения и устранить проблему на ранней стадии. Для уменьшения риска тахикардии, рекомендуется принять несложные меры такого характера:
- Регулярно заниматься физическими тренировками в меру собственных возможностей;
- Вести здоровый образ жизни, включающий здоровую диету с достаточным количеством фруктов, цельных злаков и овощей;
- Ограничить употребление жирной пищи и отказаться от алкоголя, наркотиков и курения;
- Держать массу тела в оптимальных мерках для своего пола, возраста, веса и профессиональной деятельности;
- Контролировать уровень холестерина в крови;
- Снизить употребление кофе и кофеиносодержащих напитков до минимума.
Также важно с большой осторожностью использовать любые медикаменты. С молодого возраста нужно следить за нормализацией давления, а в пожилом – особенно. Необходимо стараться избегать психологических стрессов
Необходимо стараться избегать психологических стрессов
Регулярные посещения врача помогут вовремя выполнять профилактические меры и не допустить развития тахикардии
Необходимо стараться избегать психологических стрессов. Регулярные посещения врача помогут вовремя выполнять профилактические меры и не допустить развития тахикардии.
Следует знать, что кофеин крайне негативно может повлиять на сердечный ритм и привести к аритмическим состояниям. Нельзя однозначно сказать, каким является чрезмерное употребление кофеина, так как это очень индивидуально для каждого человека. Кому-то чашка в день кофе не принесет вреда, а для кого-то может и одна в неделю оказать плохую службу.
Еще одним провоцирующим фактором зачастую бывают заболевания щитовидки. Из-за изменений в гормональном фоне может развиваться достаточно сильная тахикардия. В данном случае уже потребуется дополнительная консультация у эндокринолога. Даже инфекционные заболевания, способствующие повышению температуры тела, тоже могут сбивать функционирование сердечнососудистой системы.