Печеночная недостаточность
Содержание:
- Диета и режим дня
- Лечение печеночной недостаточности
- Симптомы печеночной недостаточности
- Симптомы печеночной недостаточности
- Диагностика
- Общие сведения
- Анатомо-функциональные особенности печени
- Классификация
- Диагностика
- Причины заболевания
- Диета и особенности питания
- Энзимодиагностика патологии печени. Биохимические (лабораторные) синдромы:
- Виды и формы печеночной недостаточности
Диета и режим дня
Для начала стоит уточнить, что при невозможности принятия пищи — постоянная рвота, тошнота — внутривенно вводятся питательные растворы, что и составляет основной “рацион” больного в течение нескольких дней, пока врачи не стабилизируют состояние.
Основная цель диеты — обеспечить поступление необходимых минералов, витаминов, сохранить оптимальный водно-солевой баланс и снизить количество аммиака, выделяемого бактериями.
Для этого существует специальная диета, называемая “печеночной”. Стоит отметить, что не стоит самовольно менять питание при подобных недугах — лечащий врач подскажет вам, что нужно кушать в вашем, индивидуальном, случае.
На картинке указаны рекомендованные и нежелательные продукты для употребления при болезнях печени и желудочно-кишечного тракта.
Для начала рекомендуется сократить употребление белка до 40 гр в день (при норме на здорового человека от 120 гр при расчете 2,5 гр белка на килограмм живой массы). Заметьте, в расчет берется переваримый белок, а его количество варьируется в разных белковых продуктах. Некоторые больные спокойно себя чувствуют при повышении количества белка до 60-80 гр в день. Помните, длительный дефицит белка чреват нарушением обмена веществ, кроветворения, функциональности мышц, поэтому врач будет постепенно доводить его до нормы. Белок нужно вводить постепенно, начиная с растительного белка и со временем, при отсутствии отрицательной реакции, давать мясо и мясопродукты.
Желательно употреблять продукты, полезные для печени. О них мы расскажем вам в другой статье.
Необходимо обеспечивать максимальное поступление всех незаменимых аминокислот для ускорения регенерации печени. Аминокислоты — это строительный материал, из которого
Включите в рацион отруби и каши — они помогут очищению кишечника.
Для ослабления интоксикации нужно принимать лактулозу, которая снижает усвоение азота бактериями кишечника.
Лечение печеночной недостаточности
Лечение данного процесса очень сложное и длительное и зависит от остроты процесса. В диете пациента снижается потребление общего количества белка и поваренной соли. Из медикаментозных препаратов необходимо сразу же назначить антибактериальные средства (цефалоспорины 2-3 поколения в зависимости от предполагаемой флоры), гепатопротекторные препараты Гепа-Мерц. Назначение Лактулозы снижает процесс и количество всасываемого аммиака как продукта распада белковых структур. При лёгкой кровоточивости витамин К (Викасол), при выраженном кровотечении необходимо назначение свежезамороженной плазмы с учетом группы крови и резус фактора. Необходимо назначение витамина Д и фолиевой кислоты для поддержания адекватного минерального обмена в сложившихся условиях. При купировании остроты процесса необходимо начинать лечить непосредственную причину, вызвавшую развитие недостаточности.
При вирусном гепатите необходимо введение интерферона (Рибавирин) согласно схеме лечения вирусных гепатитов. При обструкции желчного протока камнем необходимо проведение оперативного вмешательства. При выраженном синдроме асцита, необходимо провести парацентез для эвакуации жидкости из брюшной полости.
Симптомы печеночной недостаточности
Общие признаки печеночной недостаточности, характерные для мужчин и женщин:
- Желтуха, которая связана с тем, что печень не в состоянии метаболизировать билирубин. Ее появление считается неблагоприятным признаком, поскольку свидетельствует об обширном поражении ее ткани. Чем выше показатель билирубина, тем у больного тяжелее недостаточность.
- Землисто-серый цвет кожи с желтушностью.
- Плохое зрение в темноте, что является показателем нарушения обмена витаминов.
- Тошнота, рвота, плохой аппетит, слабость и быстрая утомляемость.
- Печеночные ладони (пальмарная эритема) — симметричное покраснение ладоней, особенно в области возвышения первого пальца. При надавливании покраснение исчезает и снова быстро появляется после прекращения воздействия.
- Малиновый гладкий за счет атрофии сосочков язык.
- Сосудистые звездочки — ангиомы, от которых в виде лучей отходят мелкие веточки сосудов. Они появляются на коже шеи, лица, плеча, кистей и туловища. Выявляются сосудистые звездочки (их называют телеангиэктазии) на слизистых оболочках рта.
- Постоянное повышение температуры при декомпенсированном циррозе отмечается у трети больных. Это связано с попаданием бактерий из кишечника через портосистемные коллатерали в ток крови. В терминальной стадии печеночной недостаточности возможно развитие септицемии.
- Развитие асцита отмечается при прогрессирующем фиброзном поражении органа и развитии портальной гипертензии. Асцит также связан со снижением уровня альбуминов.
- Желудочно-кишечное кровотечение, кровотечения носа, глотки или мест инъекций.
- Аритмии (фибрилляция, желудочковые экстрасистолы), миокардит, перикардит, брадикардия, отёк лёгких свидетельствуют о декомпенсированной печёночной недостаточности.
- Печеночный запах.
- Двигательные расстройства и нарушение психики — это признаки развивающейся энцефалопатии.
- Почечная недостаточность.
Имеются также половые особенности:
- У мужчин выявляют увеличение молочных желез (гинекомастия односторонняя или двухсторонняя), импотенцию, атрофию яичек. Также появляется женский тип оволосения, исчезновение волос на груди, животе и подбородке. Это связано с тем, что печень утрачивает способность инактивировать эстрогены и они в избытке накапливаются у мужчин.
- Симптомы у женщин характеризуются уменьшением роста волос на лобке, снижается влечение, атрофируется матка и молочные железы, также отмечается нарушение менструального цикла.
В начальной стадии печеночной недостаточности состояние больных остается удовлетворительным, имеется невыраженная диспепсия (тошнота, рвота). Показатели функции печени незначительно изменены. На выраженной стадии появляются значительная слабость, желтуха, лихорадка, диспепсический синдром, гиповитаминоз, отеки, геморрагические проявления.
Характерны глубокие нарушения обмена веществ, дистрофические явления в различных органах, выраженное истощение. Признаки наступающей печеночной комы. В терминальной стадии отмечается выраженная слабость, желтуха, печеночный запах изо рта, зуд, отеки, асцит. Возможно развитие септической лихорадки. После этого развиваются гипотермия и снижается давление. Рефлексы снижены, лицо маскообразное, клонические судороги и мышечные подергивания. Изменяется ритм дыхания, реакция зрачков исчезает и развивается прекома и кома.
Ангиомы
Прекома проявляется спутанностью сознания, делирием, тремором рук и век, нарушениями речи, повышением рефлексов, расстройством почерка. На электроэнцефалограмме — замедления α-ритма и появляются σ-волны. При печеночной коме сознание отсутствует, лицо становится маскообразным, появляется печеночный запах, исчезает реакция на раздражители, появляются клонические судороги, нарушается функция сфинктеров, происходит остановка дыхания.
Печеночные ладони
Симптомы печеночной недостаточности
Общая характеристика
Печеночная недостаточность представляет собой клинический синдром, наступающий при частичной дисфункции печени, а именно, потере органом способености полноценно восстанавливаться и участвовать в обмене веществ.
Интересно, но классификация этого синдрома как особого заболевания стала возможной только в последние годы. Ранее, еще в середине прошлого века, печеночную недостаточность ошибочно относили к самым распространенным патологическим процессам, таким как интоксикация, сердечно-сосудистая или легочная недостаточность. Подобная диагностика была обусловлена схожестью симптомов этих заболеваний и неспособностью медицины до недавнего времени выявить характерные черты печеночного синдрома.
Причины
Факторы развития печеночной недостаточности довольно разнообразны. К ним относятся:
- инфекционные и паразитирующие заболевания (в особенности гепатиты В, С и Е. В редких случаях к печеночной недостаточности могут привести герпес, аденовирус, желтая лихорадка и туберкулез. Частным примером паразитирующего заболевания является эхинококк);
- хронические заболевания печени (цирроз) и других органов (нарушение функциональности сердечно-сосудистой и эндокринной систем);
- интоксикация лекарственными средствами (в первую очередь антибиотиками), алкоголем и ядовитыми грибами;
- закупорка желчных протоков, вызывающая ряд патологических процессов в клетках печени (желчную гипертензию и, как следствие, нарушение кровообращения и обмена кислорода);
- различные травмы, ожоги и шоковые ситуации.
Вне зависимости от факторов развития печеночной недостаточности, синдром проявляется однообразно и к тому же быстро прогрессирует, поскольку клетки органа крайне восприимчивы к нехватке кислорода.
Симптомы
Характер печеночной недостаточности, главным образом, определяется двумя патологическими процессами: синдромом холестаза и некрозом печеночной ткани.
В первом случае из-за обструкции желчных протоков и, следовательно, прекращения нормального выведения желчи возникает желтуха. Она является наиболее характерным и заметным проявлением заболевания печени и может носить острую и хроническую форму. Степень выраженности желтухи может различаться от яркой пигментации до практически незаметного вида.
Во втором случае запускается большее количество опасных процессов. Печеночно-клеточная недостаточность приводит не только к лихорадке, но и к различным нарушениям сердечно-сосудистой системы (изменению кровообращения, тахикардии, гипертензии и гипотензии) и работы ЖКТ (обесцвеченный стул).
Помимо этого, острому и хроническому некрозу печени по отдельности сопутствуют свои заболевания и расстройства. Острый некроз вызывает частичную дисфункцию легких (отек легких), которая наступает в связи с попаданием крови в альвеолы; а также нарушения работы почек и нервной системы (притупление сознания, тошнота, вялость или гипервозбудимость).
Для хронического некроза характерна портальная гипертензия и асцит (пропотевание жидкости в брюшную полость). Более того, у больных этих синдромом наблюдаются поверхностные, ярко выраженные венозные сплетения и сосудистые звездочки и анемия.
Как видно из сказанного, печеночная недостаточность запускает большое количество патологических процессов. К сожалению, все эти многочисленные изменения обусловлены особым положением печени в организме человека – ее теснейшим взаимодействием с другими органами и системами
Поэтому очень важно сохранять свою печень здоровой!
Диагностика
Тесты и процедуры, используемые для диагностики острой печеночной недостаточности, включают:
- Анализы крови. Анализ крови проводится, чтобы определить, насколько хорошо работает печень. Тест на протромбиновое время измеряет, сколько времени требуется крови, чтобы свернуться. При острой печеночной недостаточности кровь не сворачивается так быстро, как следовало бы.
- Визуальные тесты. Врач может порекомендовать УЗИ для обследования печени. Такое тестирование может показать повреждение печени и помочь врачу определить причину проблем с печенью. Врач также может порекомендовать компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) брюшной полости, чтобы посмотреть на печень и кровеносные сосуды. Эти тесты могут показать на определенные причины острой печеночной недостаточности, такие как синдром Бадда-Киари или опухоли. Они могут использоваться, если врач подозревает проблему, а ультразвуковое исследование отрицательное.
- Исследование тканей печени. Врач может порекомендовать удалить небольшой кусочек ткани печени (биопсия печени). Это может помочь врачу понять, почему печень отказывает. Поскольку люди с острой печеночной недостаточностью подвергаются риску кровотечения во время биопсии, врач может выполнить трансъюгулярную биопсию печени. Врач делает маленький надрез на правой стороне шеи, а затем пропускает тонкую трубку (катетер) в вену шеи, через сердце и в вену, выходящую из печени. Затем врач вводит иглу через катетер и забирает образец ткани печени.
Общие сведения
Печень выполняет в организме множество функций, являясь «биохимической лабораторией» организма. При различных заболеваниях этого органа или поражениях (ядами, токсинами) развивается печеночная недостаточность. Под термином «печеночная недостаточность» объединяют симптомокомплекс, связанный с различными нарушениями функции печени, в результате которых развивается несоответствие между потребностями организма и функциональными возможностями печени.
Основные функции печени (детоксикация, синтетическая, регуляция метаболических процессов) нарушаются в разной степени. Если изолированно нарушается белковообразующая функция печени — это синдром печеночно-клеточной недостаточности. Оценивается печеночно-клеточная недостаточность по уровню альбумина крови. При нарушении одной или нескольких функций функциональные возможности могут компенсироваться или прогрессировать до развития комы. В связи с этим нет единого определения «печёночная недостаточность». Одни авторы считают печеночной недостаточностью любое нарушение ее функции, а другие полагают, что этот термин правомочен только в случае развития печеночной энцефалопатии — осложнение декомпенсированной печеночной недостаточности.
Причиной декомпенсации функций является массивный некроз гепатоцитов при токсическом, вирусном или ишемическом повреждении первоначально здоровой печени, или обострение хронического заболевания печени, когда в силу каких-либо причин (кровотечение, операция на печени по поводу цирроза или опухоли) развивается острая декомпенсация хронического заболевания. Развитие печеночной недостаточности свидетельствует о том то, что из функционирования выпало более 75-80% печеночных клеток. Нарушается детоксикационная функция органа и ряд токсических веществ (индол, аммиак, скатол, фенол, жирные кислоты) поступают в системный кровоток, вызывая развитие энцефалопатии и комы.
Печеночная недостаточность чаще всего развивается на фоне острых и хронических вирусных гепатитов. На втором месте среди причин у мужчин стоит алкогольное поражение печени с развитием цирроза. Острая печеночная недостаточность у женщин связана большей частью с вирусным гепатитом Е, особенно при беременности, увеличивая смертность до 25%. В данной статье мы рассмотрим симптомы этого состояния и основные направления коррекции его.
Анатомо-функциональные особенности печени
Благодаря специальному механизму (микросомального окисления) в печени происходят процессы детоксикации различных ядов как экзогенного, так и эндогенного происхождения. Печень — один из органов кроветворения; она еще и выполняет функцию депо крови, участвует в регуляции кислотно-основного баланса организма.
На обеспечение метаболических потребностей печени в норме расходуется до 25% всего кислорода, необходимого для функционирования организма; при выраженной интоксикации эти затраты возрастают до 40%.
Кровоснабжение печени на 20% осуществляется за счет печеночных артерий, и на 80% — портальной вены. Благодаря этому к органу поступает кровь, содержащая значительно снижен объем кислорода. Итак, различные гипоксические состояния, возникающие в организме, приводят к нарушению оксигенации, в первую очередь, тканей печени. В противодействие этому орган имеет мощный механизм регенерации. Так, гибель более 70% ткани сопровождается печеночной недостаточностью, однако через некоторое время и в этих случаях объем ткани печени может восстановиться. Печеночная недостаточность — нарушение метаболических процессов в печени, сопровождающихся общей интоксикацией, неврологическими и психическими расстройствами.
Классификация
Заболевание классифицируется по двум признакам: характеру протекания и стадиям.
По характеру протекания выделяют две стадии недуга:
- Острая;
- Хроническая.
Острая печёночная недостаточность возникает вследствие утраты печенью способности к выполнению своих функций. Проявляется преимущественно недуг в течение нескольких дней и характеризуется тяжёлой формой протекания симптомов
Зачастую острый вид приводит к летальному исходу, поэтому очень важно знать симптомы, чтобы распознать заболевание ещё на ранней стадии
Острая печёночная недостаточность подразделяется, в свою очередь, на большую и малую. Большая является классической формой проявления заболевания, которая достаточно отчётливо прослеживается по клинико-лабораторным исследованиям. Малая острая печёночная недостаточность встречается чаще у детей на фоне тяжёлых заболеваний (отравлений, кишечных инфекций, пневмонии и т. п.). Этот подвид очень сложно диагностируется в силу отсутствия симптомов недуга. Малый вид может развиваться как стремительно, так и на протяжении нескольких лет.
Хроническая печёночная недостаточность развивается посредством медленного протекания заболевания. Вследствие постепенной дисфункции печени с прогрессирующим протеканием хронического недуга паренхимы формируется хронический вид недуга. Такие заболевания, как цирроз печени или хронический гепатит, являются следствием хронической печёночной недостаточности. Оба проявления заканчиваются печёночной комой с последующим смертельным исходом.
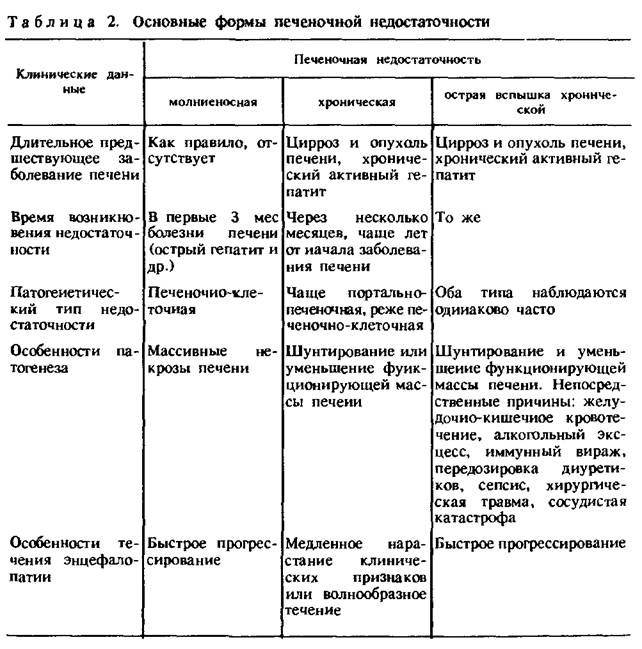
Основные формы печёночной недостаточности
Дополнительно различают два вида печёночной недостаточности:
- эндогенную;
- экзогенную.
Для эндогенного вида характерно проявление осложнений при отмирании или дистрофических изменениях в тканях печени. Этот вид характерен для цирроза печени и хронического гепатита.
Экзогенный вид формируется вследствие самоотравления организма, причиной чего являются продукты метаболизма и вещества, которые вырабатываются микрофлорой кишечника. Возникает вследствие попадания этих веществ в кровь сквозь стенки кишечника, когда они останавливаются в печени. Причиной остановки может послужить закупорка вен, поэтому в итоге наблюдается самоликвидация печени.
Согласно степеням тяжести выделяют четыре стадии:
- Начальная или компенсированная, которой свойственно бессимптомное протекание недуга. На начальной стадии печень начинает активно реагировать на токсины.
- Декомпенсированная. Проявляются первые признаки заболевания. На этапе данной стадии анализ крови свидетельствует о развитии заболевания.
- Дистрофическая или терминальная. Предзавершающая стадия, при наступлении которой у больного наблюдаются серьёзные нарушения функционирования печени. На фоне которого также происходит нарушение работы всего организма от ЦНС до обмена веществ.
- Стадия печёночной комы. Характеризуется углублением поражения печени, что в итоге влечёт за собой смертельный исход. Последняя стадия характеризуется сложностью лечения, так как печень переходит в стадию отмирания.
Диагностика
В настоящее время используют следующие методы диагностики клеточно-печеночной недостаточности, позволяющие создать целостную картину:
- Сбор анамнеза с целью уточнения фактов злоупотребления пациентом алкоголя, не является ли он наркоманом, болел или нет вирусным гепатитом, нарушен ли в организме обмен веществ, есть ли хронические болезни печени и злокачественные опухоли, какие лекарственные препараты в данный момент принимает, страдает ли от отеков конечностей.
- УЗИ органа, позволяющее наиболее точно оценить его состояние.
- Биохимический анализ крови, направленный на выявление повышенного уровня билирубина, снижения количества белка, патологии свертывания, электролитных нарушений и прочих показателей.
- Метод электроэнцефалографии, используемый для выявления нарушений в амплитуде ритма головного мозга.
- Биопсия, являющаяся методом установления причины развития заболевания и актуальных показателей органа.
- МРТ, выявляющая степень изменений в тканях печении.
Фульминантная печеночная недостаточность определяется на основании таких клинических проявлений, как желтуха, значительное уменьшение печени в размерах, энцефалопатия и биохимических показателях, определяемых по анализу крови.
Причины заболевания
Заболевание «печёночная недостаточность» диагностируется как у мужчин, так и у женщин, мало того, оно не имеет возрастных ограничений, поэтому заболеть можно как в детском возрасте, так и в престарелом. Причины недостаточности печени самые разнообразные и непредсказуемые
Их важно знать, чтобы иметь возможность преждевременного определения диагноза и скорейшего излечения. Итак, причины, которые могут спровоцировать недостаточность печени у человека следующие:
Болезни печени, к которым относятся: злокачественные опухоли и прочие новообразования, цирроз, гепатит острой и хронической формы, эхинококк и т. п. Любой из этих признаков может послужить толчком для развития смертельного заболевания. Цирроз и гепатит могут быть как причиной заболевания, так и его последствиями.
Засорение жёлчных протоков, вследствие чего прогнозируется повышение давления жёлчной гипертензии. Сбой гипертензии нарушает кровообращение в печени, что становится причиной развития дистрофических отклонений в клетках этого органа.
Болезни сердца, сосудов, инфекционные заражения организма, недостаточность эндокринных желез, аутоиммунные заболевания. Любое нарушение в организме может стать причиной развития серьёзного заболевания, поэтому гораздо проще устранить признаки отклонений на раннем этапе, чем пытаться излечиться от серьёзных болезней.
Приём лекарственных препаратов (особенно продолжительное время) может оставить свой след на печени
Как известно, любое лекарство влияет на печень, поэтому очень важно вести правильные дозировки препаратов и не нарушать периодичность приёма.
Отравления различными веществами органического и неорганического характера: ядовитые грибы, алкоголь, табак, химические препараты и т. п.
Экстремальные влияния
Причиной смертельного заболевания может стать даже незначительный ожог на коже, к которому попросту не будут приняты соответствующие лечебные мероприятия. Помимо этого: травмы, кровопотеря, аллергия, септический шок и прочие факторы, могут стать первопричиной печёночной недостаточности.
Отклонение функционирования почек, туберкулёз, мочекаменные заболевания, пиелонефрит, врождённые аномалии и многое другое, являются причинами такого заболевания, как почечно-печёночное недомогание.
Туберкулёз может вызвать печёночную недостаточность
Основной причиной почечно-печёночного недуга является отсутствие равновесия между сужениями и расширениями сосудов. Причиной отсутствия равновесия может послужить банальная причина злоупотребления алкоголем, а также отравления как пищевые, так и дыхательные. Заболевание почечно-печёночной недостаточностью не менее серьёзное, чем поражение только печени, так как ежегодно наблюдается увеличение смертности от этого вида недуга.
На основании всех причин проявляется комплекс симптомов заболевания. Что это за симптомы и их основные особенности рассмотрим подробнее.
Диета и особенности питания
При лечении печеночной недостаточности особое внимание уделяется правильному питанию. Принципы диетического питания при этой патологии заключаются в следующем:
- упор делается на дробном питании – кушать нужно понемногу, но часто ( 5- 6 раз в день);
- из рациона полностью исключают или снижают до минимума белковые продукты;
- в состав рациона следует включать небольшой объем легкоусвояемых углеводов (мед, сладкие фрукты и ягоды), а также продукты, с большим содержанием полезных витаминов и микроэлементов;
- в рационе необходимо увеличить объем клетчатки и употреблять больше свежих фруктов и овощей;
- суточная калорийность рациона – не менее 1500ккал, при этом следует готовить вкусные блюда, так как у многих пациентов наблюдается отсутствие аппетита.
После улучшения состояния постепенно возвращаются к прежнему рациону и вводят в меню сначала растительные белки, затем молочные продукты. При хорошей переносимости такого рациона включают в питание больного диетическое мясо.
Энзимодиагностика патологии печени. Биохимические (лабораторные) синдромы:
В
каждой печеночной
клетке содержится
несколько
тысяч ферментов.
При патологии печени их уровень в крови
(концентрация, активность) может либо
увеличиваться, либо уменьшаться.
И вот этот, так называемый «ферментный
спектр», позволяет судить о виде и
степени поражения данного органа.
В
клинической практике различают следующие
группы ферментов печени:
I.
СЕКРЕТОРНЫЕ ФЕРМЕНТЫ – секретируются
гепатоцитами и в физиологических
условиях выделяются
в кровь,
к ним относят: холинэстеразу, церуллоплазмин,
про- и частично антикоагуляты. При
патологии их
концентрация в крови снижается.
II.
ИНДИКАТОРНЫЕ ФЕРМЕНТЫ – выполняют
внутриклеточные
функции.
Некоторые из них (ЛДГ,
АлАТ, АсАТ, альдолаза)
и в норме, в небольших количествах,
обнаруживается в крови, другие же,
появляются в ней только при патологии
печени. Индикаторные ферменты, в
зависимости от расположения в клетке
разделяются на цитоплазматические
(ЛДГ,
АлТ),
и ферменты находящиеся в различных
органоидах клетки – АсАТ,
малатдегидрогеназа,
сорбитдегидрогеназа и
др.
III.
ЭКСКРЕТОРНЫЕ ФЕРМЕНТЫ – в физиологических
условиях, синтезируются печенью и
выделяются с желчью:
щелочная
фосфатаза, 5-нуклеотидаза и
др.
В
связи с этим, по патофизиологическому
принципу, выделяют несколько биохимических
(лабораторных) синдромов:
I.
СИНДРОМ ЦИТОЛИЗА (цитолитический
синдром). Различают несколько видов
цитолиза по этиологическому принципу:
-
цитотоксический
-
иммуноцитолиз
-
гидростатический
-
гипоксический
-
опухолевый
-
нутриитивный
Индикаторные
тесты синдрома:
-
выявление
«ферментов повреждения» –
АлТ,
АсТ , глютаматдегидрогеназы
(ГлДг) и др.; -
биохимические
тесты –
гипербилирубинемия (с
преимущественным увеличением прямого
билирубина), повышение концентрации в
сыворотке крови вит.
В12, железа.
Синдром
цитолиза развивается при вирусных и
других гепатитах , чаще острых, повреждениях
печени (лекарственных, токсических),
циррозах, быстро развивающихся и
длительных надпеченочных желтухах.
II.
СИНДРОМ ХОЛЕСТАЗА. Его развитие
обусловлено нарушением желчевыделительной
функции печеночных клеток с нарушением
образования желчных мицелл и поражением
мельчайших желчных ходов.
Индикаторные
тесты синдрома:
-
ферментные
–
повышение активности в крови щелочной
фосфатазы, 5-нуклеотидазы; -
биохимические
–
гиперхолестеринемия,
гиперфосфолипидемия, холемия,
гипербилирубинемия.
III.
ИММУНОВОСПАЛИТЕЛЬНЫЙ СИНДРОМ. Обусловлен
сенсибилизацией клеток иммунной системы.
Индикаторные
тесты синдром:
-
иммунологические
– повышение уровня IgG,
IgМ, IgА,
появление неспецифических АТ
к ДНК,
митохондриям и др. компонентам клеток,
изменение реакции БТЛ, изменения
количества и соотношения хелперов
(СД4+) и
цитотоксических
(СД8+) лимфоцитов; -
биохимические
– повышение уровня глобулинов
в сыворотке
крови, положительные белково-осадочные
пробы (тимоловая,
сулемовая).
lV.
СИНДРОМ ПЕЧЕНОЧНО-КЛЕТОЧНОЙ НЕДОСТАТОЧНОСТИ.
Отражает изменение основных функциональных
проб печени, оценивающих поглотительную,
экскреторную, метаболическую и
синтетическую функции печени.
Индикаторные
тесты синдрома:
-
синтетическая
функция –
уменьшение содержания в сыворотке
крови общего белка и особенно альбумина,
II, V, VII факторов свертывания крови,
протромбина, холестерина; -
выделительная
– бромсульфаленовая проба; -
обезвреживающая
– антипириновая и кофеиновая пробы; -
метаболическая
–
показатели углеводного и липидного
обменов.
Различают:
-
гепатодепрессивный
синдром (малая
печеночная недостаточность) – любые
нарушения печени без энцефалопатии; -
гепаторгию
– большая печеночная недостаточность
– функциональная недостаточность
печени с энцефалопатией.
V.
ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ (синдром
портального шунтирования)
Виды:
-
подпеченочный
блок (нарушение
кровотока в системе воротной вены); -
внутрипеченочный
блок
(диффузные заболевания печени); -
надпеченочный
блок (нарушение
кровотока в печеночных венах).
Индикаторные
тесты синдрома:
увеличение
содержание аммиака, фенолов и концентрации
аминокислот в периферической крови.
VI.
СИНДРОМ ПАТОЛОГИЧЕСКОЙ РЕГЕНЕРАЦИИ И
ОПУХОЛЕВОГО РОСТА ПЕЧЕНИ.
Индикаторные
тесты синдрома:
α-фетопротеин,
щелочная фосфатаза.
Виды и формы печеночной недостаточности
Классификация печеночной недостаточности подразделяет ее виды на две ветви: острая и хроническая.Отличия их заключается в протяженности во времени и степени выраженности симптомов. Стоит подробнее остановиться на их описании.
Острая печеночная недостаточность
При острой печеночной недостаточности компрессионная стадия отсутствует или очень коротка. Симптоматика ярко выражена. Время развития — от нескольких суток до нескольких недель, без лечения довольно быстро приводит к коме и смерти.
Существует близкое к острому, более быстрое течение болезни — фульминантная (молниеносная) печеночная недостаточность. При подобном развитии событий отказ печени наступает за 6-10 часов. Причины таких явлений — интоксикация ядами, лекарственными веществами, инсектицидами, пестицидами и др.
В зависимости от типа и местоположения нарушений выделяют несколько ее форм:
- Печеночно-клеточная (эндогенная) — характеризуется массовым очаговым поражением гепатоцитов, вызванным сильным токсическим воздействием (например, ядов, лекарств и т.п.), острыми гепатитами.Э
- кзогенная — провоцируется дефицитом питание в результате патологий кровоснабжения. Нарушение кровообращения в печени или патологии венах, несущих к ней кровь, часто возникает при циррозах. Кровь циркулирует, минуя печень, отравляя все органы и системы организма.
- Смешанная — сочетает в себе обе вышеописанные формы и их симптомы, характерна для хронических и системных заболеваний печени.
Течение заболевания всегда тяжелое. Чаще всего острая недостаточность вызвана попаданием в организм большой дозы ядовитого вещества. Прием сильнодействующих препаратов, особенно в комбинации с алкоголем, после операций в брюшной полости или при гепатитах типа А, В, С, D, E, F также может стимулировать развитие заболевания.
Хроническая печеночная недостаточность
Хроническая печеночная недостаточность развивается медленно, на фоне постоянного поступления гепатотоксических факторов. Симптомы могут быть незаметны вовсе или проявиться лишь на последних стадиях, по прошествии длительного времени (от 2х месяцев до 6-10 лет)
Изначально может проявляться признаками нарушения обмена веществ, желчекаменной болезнью, расстройствами желудка, которые врачи не связывают с печеночной недостаточностью.
Причинами хронической печеночной недостаточности могут быть алкоголизм, гепатиты типа B и C, раковые опухоли печени, сахарный диабет и другие расстройства эндокринной системы, аутоиммунные заболевания
Формы хронической недостаточности идентичны с формами острой. Процессы, угнетающие деятельность печени на протяжении нескольких лет, гораздо тяжелее поддаются коррекции и лечебным процедурам. Самой распространенной формой является цирроз печени, проявляющийся на фоне алкоголизма. Ежедневная интоксикация этанолом приводит к медленному некрозу функциональных тканей, которые не могут восстановиться, и их замещению
Почему же хроническую печеночную недостаточность так трудно диагностировать? Все из-за чрезвычайной живучести этой примечательной железы. Печень успевает компенсировать полученные повреждения, но часть токсичных веществ в течение длительного времени циркулирует по организму, ухудшая общее состояние организма и вызывая осложнения заболеваний, которые в иных условиях не смогли бы развиться. Например, если у человека была вероятность развития артрита из-за условий труда, интоксикация гарантированно усилит данную вероятность. Он придет к врачу и будет жаловаться на суставы, хотя изначальная причина совершенно в иной системе органов.
Рано или поздно наступает момент, когда ослабленная хроническим поступлением токсинов печень подвергается воздействию каких-либо дополнительных гепатотоксических факторов, и гепатоциты теряют возможность восстановление. При таком стечении обстоятельств может возникнуть энцефалопатия и печеночная кома.
Что может привести к осложнениям при хронической печеночной недостаточности:
- алкоголь в любых количествах;
- Прием лекарственных средств в больших дозах;
- Употребление большого количества жирной и белковой пищи;
- Стрессы;
- Инфекции, поражающие все системы организма;
- Беременность;
- Общий наркоз для операций.
Эта болезнь требует соблюдения диеты и прохождения курса процедур для детоксикации организма.
Прогноз, как и при острой недостаточности, неблагоприятный: лишь 30% больных успевают начать лечение вовремя, а при энцефалопатии и печеночной коме шансы выжить снижаются до 10-15%.