Дыхательная недостаточность — классификация по степени тяжести
Содержание:
Дыхательная недостаточность – классификация
Существует несколько классификаций дыхательной недостаточности, которые необходимы для того, чтобы максимально точно описать  патологический процесс, происходящий в организме.
патологический процесс, происходящий в организме.
-По скорости развития процесса:
- Острая дыхательная недостаточность. Развивается стремительно и является симптомом острых процессов. Например, может возникнуть при пневмонии или бронхите.
- Хроническая дыхательная недостаточность. Развивается длительное время. Вначале имеет субклиническое течение, а затем все симптомы постепенно нарастают. Возникает при хронических заболеваниях легких, например, эмфиземе.
– По фазе развития болезни:
- Начальная. Ее еще называют субклинической, поскольку в этой фазе дыхательная недостаточность проявляется бессимптомно и больной, как правило, не знает, что у него есть данная патология.
- Субкомпенсированная. Когда компенсаторные возможности организма иссякают, начинают появляться первые симптомы. Вначале они возникают только при повышенной нагрузке, что связано с субкомпенсацией патологии.
- Декомпенсированная. В этой фазе организм больше не может справляться с развивающимися патологическими процессами и проявления дыхательной недостаточности становятся постоянными. Состояние больного резко ухудшается.
- Терминальная. В этой фазе организм пациента испытывает критическую гипоксию. Для того, чтобы сохранить жизнь больного в этой фазе дыхательной недостаточности, необходимо специальное оборудование. Таких больных доставляют в реанимационные отделения больниц.
– По степени тяжести:
- I степень. У пациента наблюдается посинение кончиков пальцев и носогубного треугольника – акроцианоз, а также одышка, но только во время физической нагрузки. Насыщенность крови кислородом (сатурация) более 90%
- II степень. Акроцианоз и одышка появляются в покое. Сатурация 75-90%.
- III степень. Кожа всего тела пациента приобретает синюшный оттенок, одышка носит постоянный характер. Сатурация менее 75%.
– По нарушению газового баланса:
- Гипоксемическая недостаточность. Наиболее распространенный вариант, при котором в крови мало кислорода вследствие нарушения внешнего дыхания.
- Гиперкапническая. Возникает в том случае, если углекислый газ по какой-то причине не выходит из легких. Гиперкапния – повышение парциального давления углекислого газа в крови. При этом все ткани испытывают гипоксию вследствие того, что не могут обменять свой углекислый газ на кислород крови.
– По механизму возникновения:
- Рестриктивная. Возникает в том случае, если адекватная вентиляция не обеспечивается вследствие внешних проблем. Например, при патологии нервно-мышечного аппарата, деформации грудной клетки или заболеваниях плевры.
- Обструктивная. Возникает в том случае, если есть обструкция воздухоносных путей. Чаще всего встречается при бронхитах, бронхиальной астме и отеке Квинке.
- Смешанная. В этом случае наблюдается комбинация двух предыдущих механизмов. Например, при эмфиземе, возникшей на фоне обструктивного бронхита.
- Гемодинамическая. В этом случае дыхательная недостаточность связана с тем, что в часть легкого не поступает кровоток по малому кругу. Такое бывает при эмболии ветви легочной артерии.
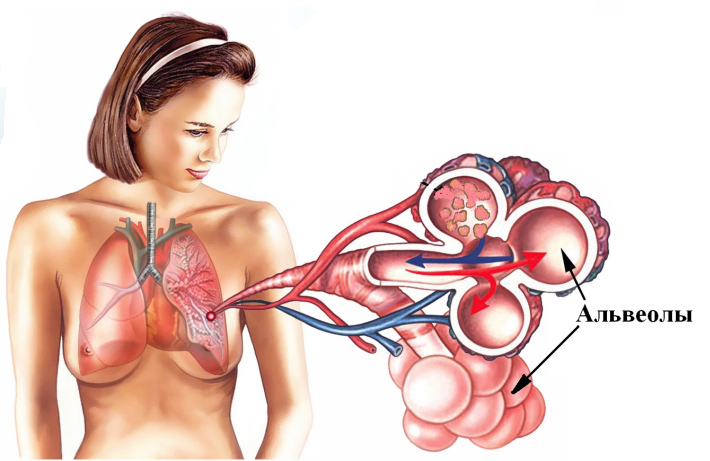
- Паренхиматозная. Так называют дыхательную недостаточность, связанную с изменениями в альвеолах. Чаще всего она наблюдается при пневмонии.
Респираторный дистресс-синдром взрослых
Это состояние известно также как постперфузионный легочный синдром или синдром шокового легкого. Возникает он при различных острых повреждениях легких, проявляется нарушениями внешнего дыхания, некардиогенным отеком легких, гипоксией. На рентгенограмме видна 2-сторонняя легочная инфильтрация.
Причиной могут быть:
- сепсис
- вирусные или бактериальные пневмонии
- травма грудной клетки
- аспирация содержимого желудка
- ожог
- глубокий или длительный шок
- утопление
- жировая эмболия сосудов
- острый геморрагический панкреатит
- кислородная интоксикация
- отравление организма наркотическим веществом
Симптомы и диагностика
Первая симптоматика проявляется спустя 2-4 часа после воздействия на организм повреждающего фактора. Дыхание становится частым и поверхностным, наблюдается одышка и гипоксемия. Полная клиническая картина видна на протяжении 1-2 суток после действия фактора. На коже могут появиться пятна, вероятен и цианоз. При ингаляции кислорода данные симптомы исчезают не во всех случаях. Сбор анамнеза предполагает выявление состояния или болезни, которые спровоцировали респираторный дистресс-синдром:
- лекарственные средства
- перенесенная операция или травма
- сепсис с первичным очагом любой локализации
- гемотрансфузии
- панкреатит
- повышение активности печеночных ферментов или уровня креатинина в крови
- аспирация желудочного содержимого
Аускультативные диагностические методы обнаруживают в части случаев сухие, а в части — влажные хрипы. Иногда аускультативная картина не выявляет отклонений. Что касается лабораторных методов исследования, нужно определить уровень электролитов в плазме крови, провести общий анализ крови, определить уровни мочевины, азота и креатинина в сыворотке крови. Предположительный диагноз во время проведения данных исследований можно поставить, проведя срочный анализ газового состава артериальной крови и рентгенографию грудной клетки. В начале фиксируют острый дыхательный алкалоз.
Фазы течения респираторного дистресс-синдрома взрослых:
- острое повреждение (нет объективных изменений)
- латентная (гипоксемия, тахипноэ, )
- острая легочная недостаточность (рассеянные влажные мелкопузырчатые или сухие хрипы)
- внутрилегочное шунтирование (гипоксемию не удается устранить ингаляциями кислорода, проявляется респираторный и метаболический ацидоз, вероятна гипоксемическая кома)
Лечение
Необходима безотлагательная госпитализация, потому что данное состояние относится к неотложным. Независимо от причины, лечение всегда одно. До госпитализации, если есть дыхательная недостаточность, обеспечивают дыхание человека кислородом. Даже в тех случаях, когда медики сомневаются в диагнозе, применяют газовые смеси с высоким содержанием кислорода и регулярно определяют определять газовый состав артериальной крови, чтобы понять, адекватно данное лечение или нет.
При частоте 30 дыхательных движений в минуту необходима неотложная интубация для продолжения оксигенотерапии и проведения ИВЛ с положительным давлением в дыхательных путях на выходе. В частых случаях вместе с респираторным дистресс-синдромом развивается и гиповолемия. Внутривенно вводят жидкость, чтобы нормализовать выделение мочи, восстановить перфузию периферических органов и нормализовать артериальное давление
Важно проводить мониторинг объема циркулирующей крови
Если врач по анамнезу подозревает сепсис как причину респираторного дистресс-синдрома, не стоит дожидаться результатов бакпосева. Начинают лечение антибиотиками, подобранными эмпирически. Также проводится дренирование и санация закрытых очагов инфекции.
Прогноз и осложнения
При тяжелом респираторном дистресс-синдроме выживаемость составляет, согласно медстатистике, 50%. Нужно учитывать, что при синдроме проявляются такие осложнения как вторичная бактериальная суперинфекция легких и недостаточность многих органов и систем. Часто нарушается функционирование почек.
Патогенез
В основе патогенеза большинства случаев ДН лежит .
При всех видах ДН из-за недостатка кислорода в крови и гипоксии развиваются компенсаторные реакции органов и тканей. Наиболее часто развивается эритроцитоз, гипергемоглобинемия и увеличение минутного объёма кровообращения. В начальной стадии заболевания эти реакции компенсируют симптомы гипоксии. При значительных нарушениях газообмена эти реакции уже не могут компенсировать гипоксию и сами становятся причинами развития лёгочного сердца.
Обструктивная дыхательная недостаточность
Обструктивная ДН связана с нарушениями бронхиальной проходимости. В основе патогенеза обструктивной ДН лежит сужение просвета бронхов.
Причины сужения просвета бронхов:
- бронхоспазм,
- аллергический отёк,
- воспалительный отёк,
- инфильтрация слизистой оболочки бронхов,
- закупорка бронхов мокротой,
- склероз бронхиальных стенок,
- деструкция каркаса бронхиальных стенок.
Сужение просвета бронхов является причиной роста сопротивления потоку воздуха в бронхах. Рост сопротивления воздушному потоку приводит к снижению его скорости в геометрической прогрессии. Компенсация снижения скорости воздушного потока происходит за счёт значительных дополнительных усилий дыхательных мышц. Уменьшение просвета бронхов дополняется естественным сужением при выдохе, поэтому при обструктивной ДН выдох всегда затруднён.
Из-за увеличения бронхиального сопротивления на выдохе происходит непроизвольное смещение дыхательной паузы в фазу вдоха. Это смещение происходит с помощью более низкого расположения диафрагмы и инспираторного напряжения дыхательных мышц. При этом вдох начинается при инспираторном растяжении альвеол и увеличивается объём остаточного воздуха.
В начальной стадии развития болезни смещение дыхательной паузы имеет функциональный характер. Впоследствии происходит атрофия альвеолярных стенок из-за сдавления капилляров высоким давлением на выдохе. В результате атрофии альвеолярных стенок развивается вторичная эмфизема лёгких и смещение дыхательной паузы приобретает необратимый характер.
Вследствие увеличения бронхиального сопротивления происходит значительное увеличение нагрузки на дыхательные мышцы и увеличение длительности выдоха. Длительность выдоха по отношению к длительности вдоха может увеличиваться до 3:1 и более. Таким образом 3/4 времени дыхательные мышцы совершают тяжёлую работу по преодолению бронхиального сопротивления. При выраженной обструкции дыхательные мышцы уже не могут полностью компенсировать снижение скорости воздушного потока.
Также в течение 3/4 времени высокое внутригрудное давление сдавливает капилляры и вены лёгких. Сдавливание капилляров и вен приводит к значительному росту сопротивления кровотоку в лёгких. Рост сопротивления кровотоку вызывает вторичную гипертензию малого круга кровообращения. Гипертензия впоследствии приводит к развитию лёгочного сердца.
Симптомы
В клинической картине патологического процесса превалируют три основных комплекса.
Гиперкапния
Или повышение концентрации углекислого газа в крови. Дает такие проявления:
- Напряжение дыхательной мускулатуры. Поскольку отведения вредного вещества не происходит, наблюдается мобилизация мышц шеи, брюшины. Это приводит к скорому утомлению. Возможна остановка дыхания.
- Слабость. Ощущение ватности тела, бессилия. В тяжелых и запущенных случаях человек не может встать с кровати. Это результат течения патологического процесса, избытка углекислоты в крови и недостатка кислорода. Организм постепенно переходит в режим экономии.
- Сонливость. Особенно в дневное время. Невозможно работать, выполнять обязанности по дому, в быту. При этом в темный период суток наблюдается прямо противоположное явление. Это сильно изматывает пациентов с дыхательной недостаточностью.
- Бессонница в ночное время. Невозможно отдохнуть. В лучшем случае, наступают пробуждения каждый полчаса или чаще. Справиться с этим состоянием самостоятельно не получается.
- Головные боли.
- Тахикардия. Увеличение частоты сокращений сердца. До 100 ударов в минуту и даже более.
В тяжелых случаях рост концентрации углекислого газа в крови может привести к коматозному состоянию.
Симптомы дыхательной недостаточности вызывают нервозность, тревожность, повышается уровень стресса, возможны депрессии из-за серьезного снижения качества жизни.
Гипоксемия
Гипоксемия или недостаток кислорода в кровеносном русле.
Дает следующие проявления:
- Цианоз. Посинение кожи всего тела. В особенности — лица и носогубного треугольника. Явное указание на дефицит газов.
- Тахикардия. ЧСС повышается до 120-130 ударов в минуту. Пациент ощущает интенсивность биения собственного сердца. Признаки дыхательной недостаточности сопровождаются нарушениями работы кардиальных структур, постепенным нарастанием дисфункции кардио-структур, возникновением ИБС.
- Падение артериального давления. Незначительная гипотония. В пределах 10-15 мм ртутного столба.
- Проблемы в когнитивной сфере. Снижение памяти, концентрации внимания, интеллекта.
- Потеря сознания.
Справиться с патологическим процессом можно с помощью кислородной терапии. Но не всегда. Зависит от формы заболевания. При паренхиматозной разновидности это работает недостаточно.
Одышка
Увеличение частоты движений грудной мускулатуры. Это еще один симптом патологического процесса.
Угнетение дыхания сопровождается расстройствами работы головного мозга и центральной нервной системы, сердечнососудистых структур.
Эти симптомы наравне с гипоксическими и гиперкапническими явлениями опасны и должны корректировать параллельно, одновременно.
Диагностика и лечение
Если вы замечаете у ребенка одышку, которая не связана с бегом, прыжками, следует обязательно посетить врача. От своевременной диагностики зависит прогноз. Врач оценивает цветы кожных покровов, считает, с какой частотой малыш дышит, участвуют ли в дыхательных движениях другие мышцы, которым по происхождению это не положено.
Для оценки качества дыхания проводят специальные функциональные пробы. К ним относится спирометрия, пикфлоуметрия. Измеряется объем легких, скорость продвижения потока воздуха по трахее, бронхам. Непременно нужен анализ крови на газовый состав. Он позволяет оценить насыщенность артериальной крови кислородом или углекислым газом, а именно этот показатель считается главным в установлении диагноза. Также важным считается проведение рентгенографии легких.
Для лечения могут применяться самые разные подходы, предусмотренные клиническими рекомендациями при соответствующем диагнозе.
Важно поддерживать и нормальное состояние бронхов, поэтому в лечении важное значение уделяется их дренажной способности. Могут применяться антибиотики, муколитические препараты, массаж грудной клетки и спины, ЛФК. Каковы прогнозы, сказать однозначно сложно, ведь сама респираторная недостаточность может выступать осложнением самых разных заболеваний
ДН слишком часто приводит к летальному исходу (среди других осложнений), а потому прогнозы врачи стараются не строить
Каковы прогнозы, сказать однозначно сложно, ведь сама респираторная недостаточность может выступать осложнением самых разных заболеваний. ДН слишком часто приводит к летальному исходу (среди других осложнений), а потому прогнозы врачи стараются не строить.
Нужно отметить, что примерно у трети детей с обструктивными хроническими заболеваниями развивается дыхательная недостаточность той или иной степени. Но более опасной считается респираторная недостаточность у детей с нейромышечными недугами, которые прогрессируют. Если не поддерживать их дыхательную систему, то гибель может наступить уже в течение года.

Особенности профилактики заключаются в том, чтобы правильно лечить дыхательные недуги, не пытаясь помочь ребенку народными средствами, а обращаясь к врачу. Это поможет предупредить формирование обструктивного хронического заболевания. Во время беременности профилактика должна быть направлена на предотвращение преждевременных родов, на формирование пороков развития сердца плода
В любом случае при появлении любых признаков нехватки кислорода, одышки важно обратиться к врачу как можно раньше
Если ребенок внезапно начал синеть, не может сделать полноценного вдоха или выдоха, либо дышит часто, но не может надышаться, нужна неотложная помощь. В домашних условиях возможности родителей ограничены. Нужно вызвать «Скорую помощь», расстегнуть на ребенке одежду, которая может сковывать движения грудной клетки, тугие воротнички, пояса.

Виды паренхиматозной дыхательной недостаточности
1.Рестриктивная
дыхательная недостаточность–
обусловлено уменьшением дыхательной
поверхности легких и снижением их
эластичности: плевральный выпот,
пневмоторакс, альвеолиты, пневмонии,
пульмонэктомия и др.
2. Диффузионная
дыхательная недостаточностьобусловлена повреждением
альвеолярно-капиллярной мембраны. Это
возникает при отеке легких, когда
утолщается альвеолярно-капиллярная
мембрана за счет пропотевания плазмы,
при избыточном развитии соединительной
ткани в интерстиции легких –
(пневмокониозы, альвеолиты, болезнь
Хаммена-Рича).
Для этого типа
дыхательной недостаточности характерно
возникновение или резкое усиление
цианоза и инспираторной одышки даже
при небольшой физической нагрузке. При
этом показатели вентиляционной функции
легких (ЖЕЛ, ОФВ1, МВЛ) не изменены.
3.Перфузионная
дыхательная недостаточностьобусловлена нарушением легочного
кровотока вследствие тромбоэмболии
легочной артерии, васкулитов, спазма
ветвей легочной артерии при альвеолярной
гипоксии, сдавления капилляров легочной
артерии при эмфиземе легких, пульмонэктомии
или резекции больших участков легких
и др.
Симптоматика
Дыхательная недостаточность бывает острой и хронической. Острая форма патологии возникает внезапно, развивается стремительно и представляет угрозу для жизни больного.
При первичной недостаточности поражаются непосредственно структуры респираторного тракта и органы дыхания. Ее причинами являются:
- Боль при переломах и прочих травмах грудины и ребер,
- Бронхообструкция при воспалении мелких бронхов, сдавлении дыхательных путей новообразованием,
- Гиповентиляция и дисфункция легких
- Поражение дыхательных центров в коре мозга — ЧМТ, наркотическое или лекарственное отравление,
- Поражение дыхательных мышц.
Вторичная дыхательная недостаточность характеризуется поражением органов и систем, не входящих в дыхательный комплекс:
- Кровопотеря,
- Тромбозы крупных артерий,
- Травматическое шоковое состояние,
- Кишечная непроходимость,
- Скопление гнойного отделяемого или экссудата в плевральной полости.
Острая дыхательная недостаточность проявляется довольно яркими симптомами. Больные жалуются на чувство нехватки воздуха, одышку, затрудненный вдох и выдох. Эти симптомы появляются раньше остальных. Обычно развивается тахипноэ — учащенное дыхание, которое практически всегда сопровождается дыхательным дискомфортом. Дыхательная мускулатура перенапрягается, для ее работы требуется много энергии и кислорода.
При нарастании дыхательной недостаточности больные становятся возбужденными, беспокойными, эйфоричными. Они перестают критически оценивать свое состояние и окружающую обстановку. Появляются симптомы «дыхательного дискомфорта» – кашель, свистящие, дистанционные хрипы, дыхание ослаблено, в легких тимпанит. Кожа становится бледной, развиваются тахикардия и диффузный цианоз, раздуваются крылья носа.
В тяжелых случаях кожные покровы приобретают сероватый оттенок и становятся липкими и влажными. По мере развития заболевания артериальная гипертензия сменяется гипотонией, сознание угнетается, развивается кома и полиорганная недостаточность: анурия, язва желудка, парез кишечника, дисфункция почек и печени.
Основные симптомы хронической формы заболевания:
- Одышка различного происхождения;
- Учащение дыхания – тахипноэ;
- Синюшность кожных покровов – цианоз;
- Усиленная работа дыхательной мускулатуры;
- Тахикардия компенсаторного характера,
- Вторичный эритроцитоз;
- Отеки и артериальная гипертония на поздних стадиях.
Пальпаторно определяется напряжение мышц шеи, сокращение брюшных мышц на выдохе. В тяжелых случаях выявляется парадоксальное дыхание: на вдохе живот втягивается внутрь, а на выдохе — движется к кнаружи.
У детей патология развивается намного быстрее, чем у взрослых благодаря целому ряду анатомо-физиологических особенностей детского организма. Малыши более склонны к отекам слизистой оболочки, просвет их бронхов довольно узок, ускорен процесс секретообразования, дыхательные мышцы слабые, диафрагма стоит высоко, дыхание более поверхностное, а обмен веществ очень интенсивный.
Перечисленные факторы способствуют нарушению дыхательной проходимости и легочной вентиляции.
У детей обычно развивается верхний обструктивный тип дыхательной недостаточности, который осложняет течение ОРВИ, паратонзиллярного абсцесса, ложного крупа, острого эпиглотита, фарингита, ларингита и трахеита. У ребенка изменяется тембр голоса, появляется «лающий» кашель и «стенотическое» дыхание.
Степени развития дыхательной недостаточности:
- Первая — затрудненный вдох и беспокойство ребенка, сиплый, «петушиный» голос, тахикардия, периоральный, непостоянный цианоз, усиливающийся при беспокойстве и исчезающий при дыхании кислородом.
- Вторая — шумное дыхание, которое слышно на расстоянии, потливость, постоянный цианоз на бледном фоне, исчезающий в кислородной палатке, кашель, осиплость голоса, втяжение межреберных промежутков, бледность ногтевых лож, вялое, адинамичное поведение.
- Третья — выраженная одышка, тотальный цианоз, акроцианоз, мраморность, бледность кожи, падение артериального давления, подавлена реакция на боль, шумное, парадоксальное дыхание, адинамия, ослабление тонов сердца, ацидоз, мышечная гипотония.
- Четвертая стадия является терминальной и проявляется развитием энцефалопатии, асистолии, асфикции, брадикардии, судорог, комы.
Развитие легочной недостаточности у новорожденных обусловлено не полностью созревшей сурфактантной системой легких, сосудистыми спазмами, аспирацией околоплодных вод с первородным калом, врожденными аномалиями развития дыхательной системы.
Гемодинамическая перегрузка миокарда:
а)
перегрузка из-за повышения сопротивления
изгнанию (перегрузка давлением): АГ,
легочная гипертензия, стеноз аорты,
стеноз легочной артерии
б)
перегрузка увеличенным наполнением
камер сердца (перегрузка объемом):
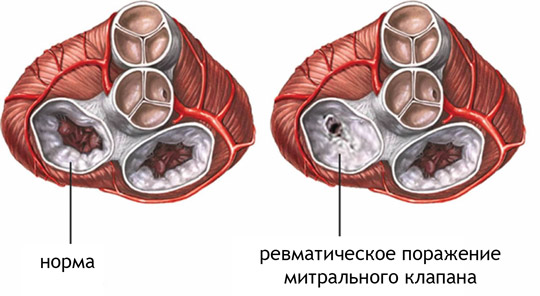
недостаточность клапанов сердца, ВПС
со сбросом крови слева направо (ДМЖП и
др.)
в)
комбинированная перегрузка (объемом и
давлением): сочетанные пороки сердца
3.
Нарушение диастолического наполнения
желудочков:
стеноз левого или правого атриовентрикулярного
отверстия, экссудативный и констриктивный
перикардиты, рестриктивные кардиомиопатии)
4.
Повышение метаболических потребностей
тканей
(СН с высоким минутным объемом): анемия,
тиреотоксикоз.
Этиология
Центрогенная Дыхательная недостаточность может быть обусловлена нарушением функций дыхательного центра, напр, при поражении ствола головного мозга (заболевание или травма), а также при угнетении центральной регуляции дыхания в результате отравления депрессантами дыхания (наркотики, барбитураты и др.). Нервно-мышечная Д. н. может возникнуть вследствие расстройства деятельности дыхательных мышц при повреждении спинного мозга (травма, полиомиелит и др.), двигательных нервов (полиневрит) и нервно-мышечных синапсов (ботулизм, миастения, гипокалиемия, отравление курареподобными препаратами) и т. д. Торакодиафрагмальная Д. н. может быть вызвана расстройствами биомеханики дыхания вследствие патологии грудной клетки (перелом ребер, кифосколиоз, болезнь Бехтерева), высокого стояния диафрагмы (парез желудка и кишечника, асцит, ожирение), распространенных плевральных сращений. Важным этиологическим фактором может явиться сдавление легкого выпотом, а также кровью и воздухом при гемо- или пневмотораксе.
Наиболее частой причиной бронхолегочной Д. н. являются патологические процессы в легких и дыхательных путях (рис.). Поражение дыхательных путей, как правило, сопровождается частичной или полной их обструкцией (обструктивная форма); это может быть вызвано инородным телом, отеком или сдавлением опухолью, бронхоспазмом, аллергическим, воспалительным или застойным отеком слизистой оболочки бронхов. Закупорка дыхательных путей секретом бронхиальных желез наблюдается у больных с нарушенным откашливанием, напр, при коматозном состоянии, резкой слабости с ограничением функции мышц выдоха, несмыкании голосовой щели. Одним из важных этиол, механизмов является изменение активности сурфактанта (см.) — фактора, снижающего поверхностное натяжение жидкости, выстилающей внутреннюю поверхность альвеол; недостаточная активность сурфактанта способствует спадению альвеол и развитию ателектазов (см. Ателектаз). Рестриктивная форма бронхолегочной Д. н. может быть вызвана острой или хрон, пневмонией, эмфиземой, пневмосклерозом, обширной резекцией легких, туберкулезом, актиномикозом, сифилисом, опухолью и др.
Причинами диффузионной Д. н. являются пневмокониоз, фиброз легких, синдром Хаммена—Рича (см. Хаммена-Рича синдром); однако в «чистом виде» эта форма Д. н. встречается у взрослых относительно редко. Наряду с этим, как дополнительный фактор в развитии Д. н., нарушение диффузии может иметь место в стадии обострения хрон, пневмонии, при острой пневмонии, токсическом отеке легких. Диффузионная Д. н. существенно усугубляется, если одновременно наблюдаются расстройства кровообращения и нарушение соотношения вентиляция — кровоток в легких, что имеет место при тромбоэмболии легочной артерии, склерозе легочного ствола (см. Айерсы синдром), первичной гипертензии малого круга кровообращения (см.), пороках сердца (см.), острой левожелудочковой недостаточности (см. Сердечная недостаточность), гипотензии малого круга при кровопотере и др.
Одной из причин Дыхательной недостаточности, связанной с нарушением легочного кровообращения и диффузии газов, является так наз. шоковое легкое. Оно может развиться у больных, перенесших тяжелое нарушение гемодинамики (шок, кровопотеря, временная остановка сердца, ожоги и др.). При шоковом легком в результате глубоких нарушений периферической микроциркуляции образуются агрегаты форменных элементов крови, которые вызывают микроэмболию спазмированных легочных капилляров. В дальнейшем развивается отек альвеолокапиллярной мембраны с последующей пролиферацией клеточных элементов в альвеолу и образованием гиалиновых мембран.
Методика лечения и прогноз
Лечение болезни комплексное и зависит от ее причины и тяжести
Лечение состояния предусматривает два основных действия:
- Восстановление работоспособности легких за счет улучшения их вентиляции и наполнения крови кислородом.
- Избавление от основного заболевания, ставшего триггером ДН. В основном это пневмонии, плеврит экссудативной формы, застойные и хронические явления и воспалительные процессы в легких и бронхах, а также другие проблемы с функционированием органов дыхания.
Первейшим способом избавления от гипоксии является оксигенация, то есть искусственное насыщение кислородом. Если у больного сохранено естественное дыхание, то кислород подается через маску или дыхательную трубку. В тяжелых случаях пациента интубируют и подключают к аппарату искусственного дыхания.
Больному выполняется дыхательная гимнастика, массаж грудной клетки, лечебная гимнастика, ультразвуковые ингаляции, а также через эндобронхоскоп удаляется бронхиальный секрет для очистки органов дыхания. Также пациенту назначаются медикаментозные препараты: муколитики и бронхолитики, антибактериальные средства (антибиотики), при наличии легочного сердца возможно применение мочегонных препаратов.
Чем раньше оно будет начато, тем больше шансов на полное выздоровление. В этой стадии больной еще может надеяться на значительное улучшение своего состояния и облегчение дыхания. При полном устранении основной причины болезни можно справиться и с признаками дыхательной недостаточности. Запущенные заболевания сложнее поддаются лечению, приводят к появлению множества тяжелых осложнений и не проходят бесследно для организма.
Тяжелые формы патологии могут привести к гибели пациента или развитию тяжелейших последствий, способных сделать человека инвалидом. Если такие состояния развиваются у людей с тяжелыми поражениями нейромышечных функций, прогноз крайне неблагоприятен – летальный исход возможен в течение года. В любой ситуации дыхательная недостаточность негативно сказывается на продолжительности жизни человека.
Больше информации о патологии можно узнать из видео:
Для того, чтобы защитить себя от появления ДН в любой форме, необходимо очень внимательно относится к собственному здоровью. В первую очередь это касается своевременного лечения любых заболеваний органов дыхания, так как вызвать синдром способно любое из них. То, что мы привыкли именовать простудой, в запущенном виде может привести к тяжелейшим и даже смертельным последствиям.
Вторым по важности способом профилактики ДН является активный образ жизни. Умеренная физическая активность, пребывание на свежем воздухе, отсутствие застоя крови улучшает снабжение кислородом всего организма, препятствуя появлению патологии
Чем крепче и здоровее будет организм человека и сильнее его иммунитет, тем меньше у него шансов на развитие опасных заболеваний. Поэтому профилактические меры обязательно включают в себя правильное питание, позитивное мышление и внимательное отношение к появлению любых признаков неблагополучия. Лучше сразу разово посетить врача, чем потом стать «завсегдатаем» больничных учреждений.