Как избежать перенашивания беременности!!! полезная статья!!!
Содержание:
Каковы последствия переношенной беременности для ребенка?
Если прошло от 37 до 40 недель, начиная от первого дня последней менструации, то беременность женщины считается уже доношенной. Если же беременная женщина не избавляется от бремени после 40-ой недели и продолжает носить ребенка и на 41, и на 42 неделе, это уже переношенная беременность. Рассмотрим, каковы возможные последствия переношенной беременности для ребенка.
Последствия переношенной беременности для ребенка
Если взглянуть на статистику рождаемости, можно обнаружить, что беременность часто заканчивается стимуляцией родовой деятельности, так как роженица продолжает носить ребенка после 40-й недели.
Вследствие этого ребенок, засидевшись у мамы в утробе, начинает испытывать кислородное голодание.
Почему такое происходит? Дело в том, что плацента, которая обеспечивает плод всеми необходимыми составляющими питания, начинает стареть, так как ее кровеносная система рассчитана на определенный срок службы.
Также, отвечая на вопрос, чем опасна для ребенка переношенная беременность, можно обратиться к статистическим данным. Статистика говорит, что среди переношенных детей процент тех, кто пострадал в утробе, гораздо выше тех, кто родился до 41-ой недели беременности.
Однако эти данные можно приводить лишь для формирования наиболее полного представления о вопросе переношенности, и трактовать буквально их нельзя. Ведь это всего лишь, так сказать, общая температура по больнице, а в частном случае все может обстоять совершенно иначе. К примеру, много случаев рождения абсолютно здоровых детей на 42 и на 43-ей неделе.
И эти дети не только не имеют признаков переношенности, но и никаких последствий.
И тем не менее, у медиков сложилось преимущественное мнение, что после 41-ой недели беременности роды необходимо стимулировать.
Аргументы в пользу такого шага следующие: для здоровья рождающегося ребенка стимуляция родов абсолютно безопасна, зато последствия предугадать легче.
Причины переношенной беременности
А откуда вообще берется переношенная беременность, чем она объясняется? Объясняется снижением физической активности беременных женщин, особенно в крупных мегаполисах, а также широким использованием метода пролонгирования беременности (включая женщин, которые перенесли ЭКО и тех, которые имеют проблемы с беременностью).
Можно сказать, что классические 38 недель теперь уступили место 40 неделям. При этом, если малыш в утробе матери чувствует себя хорошо, то будущую маму врачи не беспокоят вплоть до 41 недели. Однако, не стоит забывать о том, о чем мы говорили ранее — о старении и истощении плаценты, а это уже серьезная опасность для ребенка.
Таким образом, если беременная женщина перенашивает ребенка, ее направляют в родильный дом, тщательно обследуют и после этого принимают решение — стимулировать роды, проводить кесарево сечение или оставлять еще на неделю.
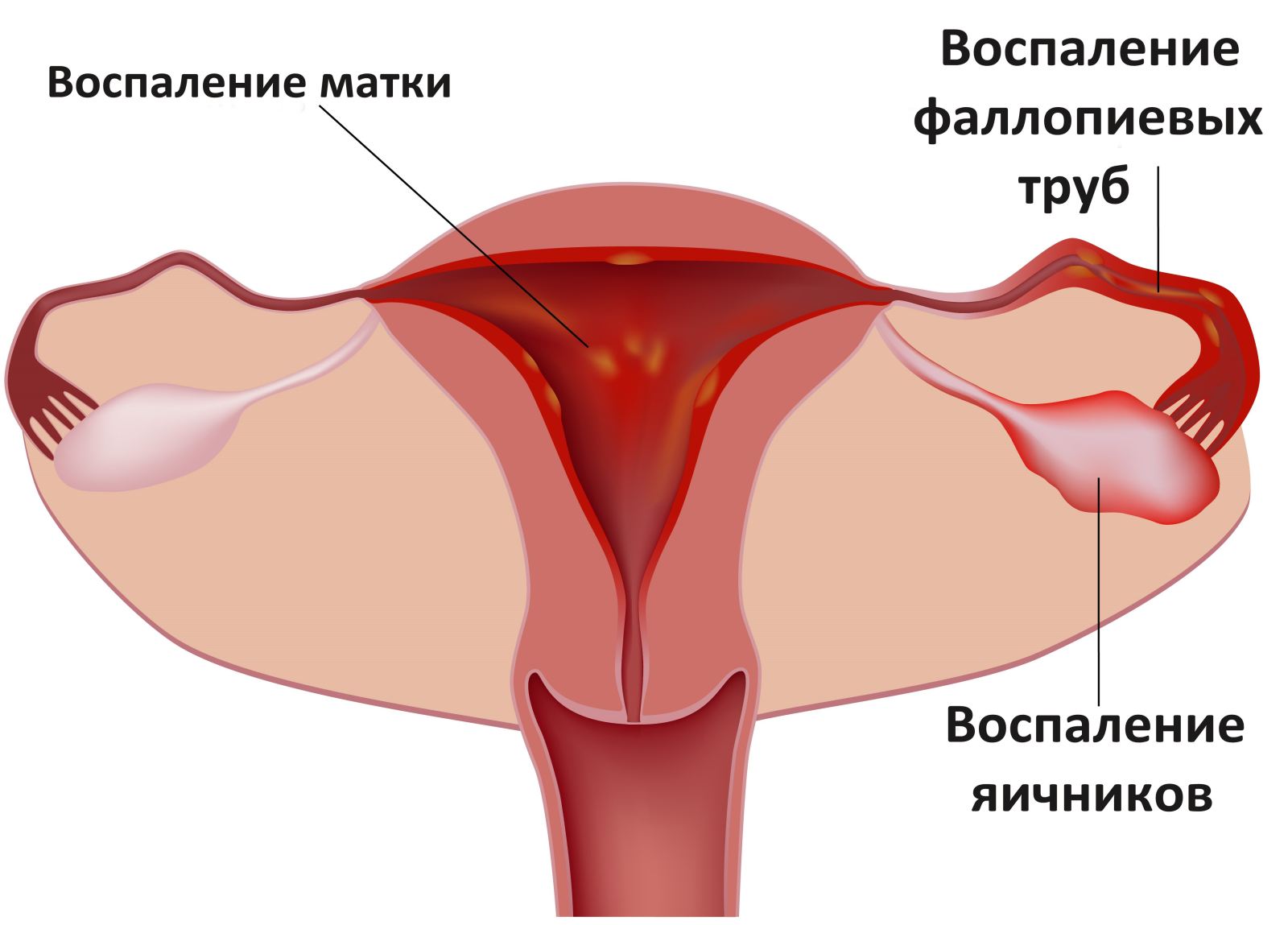
В чем опасность перенашивания?
Истинное перенашивание беременности является серьезным осложнением, основная опасность которого – повышение риска перинатальной смерти плода в 1,5–2 раза. Вероятность гипоксии во время внутриутробного развития и родоразрешения резко возрастает. Последствиями могут стать тяжелые роды, ведущие к разрывам тканей у роженицы, дыхательные расстройства у плода, поражения ЦНС, приводящие к отставанию в развитии.
Последствия для женщины
Переношенная беременность может приводить к аномалиям родовой деятельности: слабым или избыточным сокращениям матки, дискоординации, проявляющейся в болезненных, нерезультативных схватках при закрытой шейке.
Запоздалые роды могут приводить к ряду осложнений:
- Лохиометра. Малая сократительная способность матки может быть причиной нарушения оттока послеродовых выделений, приводящей к болям в малом тазу, лихорадке.
- Разрывы: лонного сочленения (подвижного соединения лобковых костей), промежности, влагалища, вульвы, шейки матки из-за крупных размеров плода и малой подвижности костей его черепа.
- Маточные кровотечения.
- Инфицирование.
Последствия для ребенка
Внешним признаком плода при переношенной беременности является зеленый оттенок кожных покровов и ногтей, причина чего – наличие первородного кала в околоплодных водах. Кожа рыхлая, верхние слои размягченные и набухшие. Защитные функции эпидермиса снижены, поэтому нередки случаи развития инфекционных поражений кожи.
ЧИТАЕМ ТАКЖЕ: последствия зеленых вод при родах
Количество первородной смазки, защищающей малыша от внешних воздействий и облегчающей прохождение его по родовым путям, мало, или же ее нет вовсе. Этим объясняется состоянием кожи, ведь естественный барьер отсутствует, и излишняя жидкость проникает в кожу. Кости черепа у ребенка затвердевшие, подкожный жировой слой истончен.
Из-за снижения бактерицидности амниотической жидкости у переношенного ребенка возрастает риск развития такого последствия перенашивания, как внутриутробная пневмония. По причине изменения фосфолипидного состава вод происходит разрушение сурфактанта в легких, в результате чего увеличивается вероятность возникновения у плода дыхательных расстройств.
Аспирация первородным калом – состояние, вызванное попаданием мекония в легкие плода. После рождения у ребенка отмечаются: синюшность кожи и слизистых оболочек, тяжелое, частое, поверхностное дыхание, увеличенная грудная клетка. Синдром возникает вследствие нехватки кислорода в организме плода, приводящей к расслаблению сфинктера ануса и опорожнению кишечника.
Общая заболеваемость в течение первого года жизни у переношенного ребенка более чем в два раза превышает средние показатели. Высок риск развития рахита, малокровия и синдрома вегетативной дисфункции, который проявляется (иногда не сразу) в виде:
- нарушений функции пищеварения (расстройства стула, метеоризм, срыгивания);
- скачков частоты сердечных сокращений, болей в сердце;
- колебаний артериального давления;
- снижения концентрации и ухудшения памяти;
- нарушения терморегуляции;
- головокружений;
- утомляемости, капризности.
На фоне плохого плацентарного кровоснабжения и кислородного голодания могут развиваться патологии печени. Желтуха новорожденных у переношенных детей обычно выражена сильнее. Неврологические нарушения, вызванные гипоксией, проявляются в виде сниженного мышечного тонуса, судорог, проблем со слухом и зрением, пороков сердца, гиперактивности.
Из-за воздействия на организм малыша материнских гормонов нередко возникает половой криз. У мальчиков и девочек он проявляется в виде набухания молочных желез и выделения из них секрета, похожего на молозиво. У мальчиков может наблюдаться повышенная пигментация в районе мошонки и сосков. У девочек часто припухают половые губы, спустя несколько дней после рождения появляются слизистые или кровянистые выделения. Из-за закупоривания сальных желез возникает сыпь белого или светло-желтого цвета, напоминающая угревую.
Переношенный ребенок имеет высокую вероятность получения травмы в родах. Случаются переломы ручек и ножек, вывихи бедра, повреждения плеча, ключицы, плечевого сплетения. При травмировании костей черепа и головного мозга могут развиться внутричерепные кровоизлияния.
Роды при переношенной беременности. Особенности ведения
При ведении запоздалых родов проводятся мероприятия, направленные на своевременную диагностику и профилактику возможных осложнений. Врачебная тактика всегда активна и направлена на предупреждение истинного перенашивания. Как правило, не позднее 41-й недели при наличии готовности организма к родам проводят индукцию родов. С целью родовозбуждения применяют искусственное вскрытие плодного пузыря (амниотомию). При отсутствии родовой деятельности либо слабости родовой деятельности используют препараты, усиливающие моторику матки (окситоцин, простагландины). Проводится тщательный контроль за состоянием роженицы, сократительной деятельностью матки, сердечной деятельностью плода. Квалифицированная оценка сердечного ритма плода проводится на основании данных аускультации акушерским стетоскопом и постоянной регистрации сердечной деятельности плода с помощью кардиотокографии.
С целью нормализации сократительной деятельности матки широко применяются спазмолитические средства и обезболивание в родах.
При переношенной беременности проводится оценка предполагаемой массы плода, определяется соразмерность головки плода и таза матери. Если выявлена функциональная неполноценность плодного пузыря (он может быть «плоским» из-за маловодия), его вскрывают.
Регулярно проводится профилактика внутриматочной гипоксии плода ингаляцией увлажненного кислорода и применением средств, улучшающих маточно-плацентарное кровообращение. При наличии примеси мекония в околоплодных водах оценивают интенсивность окрашивания околоплодных вод. Увеличение содержания мекония считается неблагоприятным прогностическим признаком — особенно в сочетании с нарушением сердечной деятельности плода — и является показанием к оперативному родоразрешению.
С целью профилактики родового травматизма матери и плода используют эпидуральную анестезию и рассечение промежности. Проводятся мероприятия по борьбе с гипотоническим кровотечением в последовом и раннем послеродовом периодах: в момент прорезывания головки ребенка и в дальнейшем вводят препараты, усиливающие сокращения матки (метилэргометрин, окситоцин).
В родзале всегда все готово для оказания неотложной помощи переношенному новорожденному, который может родиться в состоянии асфиксии и при аспирации околоплодных вод с меконием.
Для профилактики переношенной беременности крайне важно своевременно посещать врача, наблюдающего беременность, а при необходимости — своевременно госпитализироваться
Когда беременность считается переношенной
Продолжительность нормальной беременности составляет 280 дней со дня первого дня последней менструации (10 акушерских месяцев). Однако цифра эта очень усредненная и на практике оказывается справедлива лишь для 5% рожениц.
Дело в том, что истинный срок беременности индивидуален для каждой конкретной мамочки и зависит от длительности ее менструального цикла, даты наступления овуляции, срока жизнеспособности отцовских сперматозоидов и их «быстроты», дня оплодотворения яйцеклетки и др.
Роды, начавшиеся в период с 38-ой по 42-ю неделю беременности, называют своевременными, а беременность доношенной.
При многоплодной беременности оптимальная длительность беременности составляет, в среднем, 37 – 39 недель при двойне, 34 – 36 недель при тройне.
Более короткий срок вынашивания при многоплодии, по сравнению с одноплодной беременностью, связан не столько с готовностью малышей к рождению, сколько с особенностями течения многоплодной беременности: перерастяжением матки, развитием некоторых патологий, вызывающих преждевременные роды и т. п.
Вынашивание плода более 42 недель, по умолчанию, считают переношенной беременностью, а роды, начавшиеся позже, чем через 14 дней от 40-недельной даты внутриутробного «созревания» малыша – запоздалыми. Однако и такая задержка не всегда является патологией. По состоянию появившегося на свет новорожденного медики дают окончательную характеристику затянувшейся беременности:
Пролонгированная беременность.
Длительность превышает 294 дня от даты первого дня последней менструации и завершается рождением доношенного малыша без признаков переношенности;
Истинно переношенная беременность.
Длительность превышает 294 дня от даты первого дня последней менструации и завершается рождением малыша с признаками перезрелости.
Истинно-переношенную беременность считают патологией, несущей риск жизненно-опасных последствий для роженицы и малыша как внутриутробно, так и в родовом и послеродовом периоде.
Поиски истинных причин, по которым беременность патологически затягивается, мировое медицинское сообщество продолжает по сей день.
Какую беременность считают переношенной
По физиологическим нормам беременность длится 10 акушерских месяцев (280 дней), или 40 полных недель, но далеко не все дети рождаются точно в срок. Доношенной считают беременность, при которой малыш рождается на 38–40 неделе. Если роды происходят значительно позже, то врачи бьют тревогу. Переношенной считается беременность, которая длится более 42 недель, при этом плод появляется с признаками перезрелости. Сроки переношенной беременности – это условный показатель, который учитывается при оценке общей клинической картины.
По мнению врачей-гинекологов, роды на 40–42 неделе допустимо относить к нормальным, особенно если будущая мама и ребенок в утробе чувствуют себя удовлетворительно. Если все показатели в норме и при этом роды происходят на 41–42 неделе, то беременность принято называть пролонгированной (продленной). Только после 42 недель беременность считают переношенной, но, если малыш рождается здоровым, этот диагноз тщательно проверяется.
Различают два вида патологии:
- Истинная (биологическая) переношенная беременность – такой диагноз ставят, когда роды задерживаются на 2 и более недели от предполагаемой даты, у плода диагностируются признаки перезрелости.
- Мнимая (физиологическая) переношенная и пролонгированная беременность – несмотря на задержку родов на 10 и более дней, если плацента сохраняет свои функции и обеспечивает нормальное питание плоду, а ребенок рождается без признаков перезрелости – это не считается перенашиванием.
Клинические рекомендации при переношенной беременности – это тщательная диагностика и внимательное ведение беременности и родов.
Чтобы точнее вычислить предполагаемую дату родов, нужно учитывать продолжительность менструального цикла, у всех женщин она разная. При цикле более 28 дней вполне вероятна пролонгированная беременность и роды после 41 недели. Если цикл менее 28 дней, роды могут начаться в 36 недель.
Акушерская тактика
Еще на этапе женской консультации женщин с тенденцией к перенашиванию выделяют в группу риска, а на сроках полных 40 – 41 неделя предлагают госпитализацию в роддом. Ведение переношенной беременности определяется состоянием плода, готовностью шейки матки к родам, наличием осложнений беременности и экстрагенитальной патологии и прочих факторов.
Перенашивание беременности относится к относительным показаниям для абдоминального родоразрешения. Кесарево сечение проводится при наличии сопутствующих факторов:
- «незрелая» шейка матки;
- предлежание плода тазовым концом;
- сужение таза;
- первые роды в 30 и больше лет;
- отягощенный акушерский анамнез (рождение мертвого ребенка в прошлом, бесплодие, беременность в результате ЭКО);
- 2 и 3 степень фетоплацентарной недостаточности;
- обвитие пуповины;
- разгибательное вставление головки, разгибание конечностей ребенка.
При выявлении пороков развития, несовместимых с жизнью (на УЗИ) проводится плодоразрушающая операция.
После дородовой госпитализации в роддом женщине назначается ряд мероприятий:
Улучшение маточно-плацентарного кровотока
В виду старения плаценты и частичной утраты ее функций назначаются препараты, улучшающие кровообращение в маточно-плацентарной системе: актовегин, кавинтон, пирацетам, витамины, кокарбоксилаза.
Формирование родовой доминанты
Применяются следующие физиотерапевтические процедуры: воротник по Щербаку и анодическая гальванизация мозга, а также вибрационный массаж матки, иглорефлексотерапия и дарсонвализация молочных желез.
Подготовка шейки матки
С целью ускорения созревания шейки применяют простагландины Е2. Простагландины вводят интрацервикально в виде гелей и пессариев или вагинальных таблеток. Для раскрытия и размягчения шейки матки также назначаются палочки – ламинарии. Также беременной назначается диета с высоким содержанием растительных жиров (содержат предшественники простагландинов) и препараты, стимулирующие выработку простагландинов (линетол, ретинол, эссенциале-форте).
В процессе подготовки шейки матки, который занимает 5 – 7 дней, ежедневно проводится кардиотокография (контроль сердцебиения плода) и допплерометрическое исследование кровотока в системе плод – плацента – мать.
В случае «зрелой» шейки матки, отсутствии отягощающих факторов и удовлетворительном состоянии плода роды ведут естественным путем. При развитии патологического прелиминарного периода внутривенно капельно вводят гинипрал. Родовозбуждение начинают с вскрытия плодного пузыря. Если через 4 часа схватки не начались, начинают внутривенную инфузию простагландинов. Роды проводят под контролем КТГ, с профилактикой внутриутробной гипоксии (кокарбоксилаза, пирацетам, глюкоза с аскорбинкой) и введением спазмолитиков через каждые 3 часа. При ухудшении состояния плода и развитии осложнений (клинически узкий таз, недостаточно интенсивные схватки) роды заканчивают кесаревым сечением.
Клиническая картина
При переношенной беременности имеют место следующие признаки:
- окружность живота уменьшается на 5 – 10 см вследствие дегидратации (при перенашивании более чем на 10 дней);
- снижается тургор (упругость) кожи женщины;
- матка становится более плотной за счет уменьшения объема вод и сокращения мышечных волокон матки;
- маловодие;
- увеличивается плотность костей черепа ребенка, швы и роднички становятся узкими и срастаются (влагалищное исследование);
- меняется характер сердечных тонов ребенка при выслушивании (сердцебиение учащается/замедляется, сердечные тоны приглушаются или становятся глухими), что говорит о гипоксии плода вследствие плацентарной недостаточности;
- кислородное голодание плода (снижение биофизического профиля: уменьшается шевеления, дыхательные движения, тонус плода);
- «незрелость» шейки матки;
- снижается прибавка массы тела или отмечается потеря веса у беременной;
- вместо молозива начинает выделяться молоко;
- увеличивается высота маточного дна за счет гипертонуса матки и крупных размеров малыша.
Как выглядит перезрелый плод
Запоздалые роды завершаются рождением плода с признаками перезрелости:
- отсутствует первородная смазка, что ведет к сморщиванию кожи;
- подкожно-жировой слой уменьшен;
- длинные ногти на пальцах рук и ног (выступают за края ногтевых фаланг);
- длинные волосы;
- кожные покровы окрашены в зеленоватый или желтоватый цвет (за счет мекония, который находился в водах);
- плотные кости черепа, возможно наличие закрытых родничков и швов;
- крупные размеры (размеры головки соответствуют верхней границе нормы или больше);
- длина плода больше нормы (до 56 см и больше);
- возможно рождение гипотрофичного плода (следствие внутриутробной задержки роста).
Степени перенашивания
Внутриутробное состояние малыша во многом зависит от срока переношенности, в связи с чем выделяют следующие степени перенашивания:
1 степень
Срок гестации составляет 41 полную неделю. Состояние ребенка удовлетворительное, но отмечается повышение двигательной активности и учащение сердцебиения. Объем вод снижен незначительно, до 800 – 600 мл, имеют беловатый цвет и опалесцируют.
Шейка матки к концу беременности имеет недостаточную «зрелость», уплотненная, внутренний зев как плотный валик. Головка прижимается ко входу в таз неплотно. Макроскопически плацента выглядит как при доношенной беременности. У новорожденного незначительные симптомы перезрелости.
Кожа суховатая, но не сморщенная, сыровидная смазка в небольшом количестве. Длина ребенка достигает 54 – 58 см.
2 степень
Как правило, соответствует 42 – 43 неделям. У женщины биологическая готовность шейки к схваткам отсутствует, окружность живота уменьшается на 1 – 3 см каждый день и повышение высота маточного дна. Головка не прижимается ко входу в костный таз. Развивается кислородное голодание плода и плацентарная недостаточность. Сердечные тоны приглушенные, а при шевелении плода учащаются или урежаются. Шевеления редкие, но на УЗИ отмечаются глубокие дыхательные движения, временами переходящие в судорожные.
По данным УЗИ:
- зрелость плаценты 3 степени;
- выраженнее маловодие;
- повышение эхоплотности вод;
- снижение внутриплацентарного кровотока.
Макроскопически: плацента тонкая, суховатая, разграничение долек стертое.
Объем вод значительно снижается, сами воды беловатые и мутные. В родах отмечается неполноценность плодного пузыря (плоский), а оболочки плотные и натянуты на головке ребенка. Ребенок рождается с явными признаками перезрелости и гипоксии.
3 степень
Это крайняя степень перенашивания, превышает 43 – 44 недели. У плода развивается полиорганная недостаточность, кожа его прокрашена в зеленый или желтый цвет, пуповина тонкая. Площадь плаценты не увеличена, но снижена ее толщина, имеются множественные кальцификаты и белые инфаркты. Плацента также окрашена в зеленовато-желтый цвет.
Значительно возрастает вероятность анте- и интранатальной гибели плода и ранней детской смертности.
Что такое переношенная беременность?
Точную дату родов определить не так легко, так как большинство женщин не знают дня зачатия. О сроке беременности судят по первому дню от начала последней менструации и по результатам УЗИ.
Средняя продолжительность нормальной беременности имеет довольно широкие границы: она составляет 40 недель или 280 дней, плюс-минус две недели.
Таким образом, роды на 38-42 неделях не считают преждевременными или поздними. Перенашивание наступает, если беременность продолжается более чем 42 недели и сопровождается определенными симптомами.
Симптомы
Внешний облик женщины изменяется: масса тела снижается более чем на 1 кг, окружность живота уменьшается на 5-10 см, что вызвано уменьшением количества околоплодных вод.
Из молочных желез может выделяться молоко вместо молозива. Тургор кожи снижается.
Объективное подтверждение переношенности получают после проведения ультразвукового и ряда других исследований.
Вы знаете, можно ли принимать Дюфастон на поздних сроках беременности? Спросим у доктора!
О том, можно ли пить какао при беременности, расскажет эта статья.
Признаки
Различают перенашивание мнимое (хронологическое, при неправильно поставленном сроке родов) и истинное (биологическое).
Таким образом, основным показателем переношенной беременности служит не фактический срок, а происходящие значительные изменения со стороны плода и плаценты.
Окончательный диагноз определяют по результатам УЗИ и кардиотокографии (КТГ), амниоскопии (исследования околоплодных вод).
При проведении диагностики оцениваются несколько параметров:
- степень старения плаценты (могут появится признаки фето-плацентарной недостаточности, что приводит к гипоксии плода);
- плотность костей черепа ребенка и состояние родничков;
- сердцебиение ребенка;
- количество и цвет околоплодных вод, наличие в них мекония (их становится меньше, они приобретают зеленоватый цвет);
- маточный и фето-плацентарный кровоток( при перенашивании он уменьшается).
Кроме УЗИ исследования будущую маму могут направить на прохождение специальных гормональных тестов для измерения таких параметров как уровень ХГЧ (не понизился ли?), эстриола и плацентарного лактогена, кортикостероидов и прогестерона.
Истинными признаками переношенной беременности становятся:
- незрелость шейки матки при большом сроке беременности;
- «зеленые воды», мутные от мекония и их недостаточность (маловодие служит предпосылкой к слабой родовой деятельности);
- так называемый «плоский пузырь», обтягивающий головку ребенка (отсутствие передних вод);
- старение плаценты и невозможность её полноценного функционирования;
- плотные черепные кости у ребенка (что осложняет потужный период).
Причины
Причины переношенной беременности на сегодня четко не определены, поскольку эта серьезная патология развивается исходя из сложных физиологических процессов.
Врачи выделяют две большие подгруппы:
- Изменения в организме беременной (эндокринные нарушения или наличие хронических заболеваний половой сферы, заболевания печени, а также серьёзные психоэмоциональные потрясения). Установлена и зависимость от возраста роженицы: чем позже женщина забеременела впервые, тем больше вероятность «перехаживания».
- Изменения в организме ребенка.
Кроме причин медицинского характера, существует и психологические. Если будущая мама боится родовых болей, или осторожничает из-за ранее возникшей угрозы прерывания, психологически не готова к родам, организм продолжает сохранять беременность, как бы откладывая роды на потом. В такой ситуации важна помощь и поддержка близких, не помешает и консультация психолога.
Вам известно, опасен ли кольпит при беременности? Ответ на вопрос ищите в этой статье.
О дозировке но-шпы при беременности можно узнать из этой статьи.
А здесь — все о причинах https://puziko.online/beremennost/slozhnosti-beremennost/obmorok.html обмороков во время беременности.
Степени переношенности
Признаки переношенности плода получил название синдрома Беллентайна–Рунге. Специалисты различают три степени.
I степень — кожа новорожденного сухая (практически без смазки), но нормального цвета. Его общее состояние удовлетворительное. Околоплодные воды светлые, но их мало.
II степень — сухость кожи малыша сильно выражена, стопы и ручки сморщены (как после бани) и шелушатся, отмечаются признаки гипотрофии плода, кости черепа плотные. Околоплодные воды мутные от мекония.
III степень — ребенок обычно крупный, выглядит как маленький старичок (из-за истощения подкожной жировой клетчатки и образования складок), ногти длинные, кожа, ногти и околоплодные воды имеют желтую окраску (свидетельство сильной нехватки кислорода).