Чтобы узнать недуг в любом обличии: все разновидности хронического пульпита и методы их диагностики
Содержание:
- Лечение
- Как сегодня лечат острую и хроническую стадии
- Причины
- Виды и причины заболевания
- Виды заболевания, исходя из причин развития
- Хронический гранулематозный периодонтит по мкб – Блог – Бьюти Смайл
- Причины
- Причины заболевания
- Периодонтит: симптомы и лечение, фото, цена, МКБ-10
- Классификация периодонтитов
- Маргинальный периодонтит
- По Лукомскому
Лечение
Полностью избавиться от периодонтита в домашних условиях не получится.
Народные способы лечения могут лишь помочь облегчить состояние пациентов. При болезнях зубов широко применяется полоскание полости рта травяными растворами, обладающими антисептическими (обеззараживающими) свойствами.
Для этих целей прекрасно подходит крепко заваренный шалфей, ромашка, календула.
При остром воспалительном процессе не рекомендуется использование медовых и прополисных аппликаций на больные зоны, т.к. они могут усилить распространение инфекции.
А при хроническом процессе относительно применения народных средств нужно обязательно проконсультироваться с врачом.
Для успешного лечения периодонтита важно своевременно обратиться к стоматологу, врач порекомендует проведение необходимых процедур и определит этапы терапии:
Основные этапы лечения
1. Очистка зубного канала от продуктов воспаления, отмерших тканей, старых пломб. Такая процедура обеспечивает выход патологической жидкости из прикорневого пространства. Иногда необходимо расширение корневого канала через микроразрез с помощью стоматологических сверл.
2. Обработка каналов антисептиками — их промывание.
3. Непосредственно лечение воспаления при помощи медикаментов (помещение на время турунд с лекарством в полость зуба).
4. Пломбирование каналов и наружных полостей зубов — проводится только после затихания патологического процесса и восстановлении околозубных тканей.
Только комплексное квалифицированное лечение в стоматологической клинике поможет быстро вылечить и сохранить пораженные зубы. Лучше всего заболевание поддается терапии, если каналы проходимы и не повреждены, болезнь только начала развиваться и не успела осложниться.
Как сегодня лечат острую и хроническую стадии
Лечение данного заболевания длится долго. Пациенту придется посетить специалиста не один и даже не пару раз. Суть терапии сводится к устранению воспалительных процессов и попытке сохранить зуб. На время лечения каналов потребуется усилить гигиену, а также добросовестно принимать назначенные врачом препараты. Если же оставить симптомы без внимания, заболевание может привести не только к образованию кист и потере зуба, но и к более серьезным осложнениям, среди которых остеомиелит и сепсис.
Если патология стала следствием запущенного пульпита, универсальная схема лечения предусматривает депульпацию (удаление нерва), прочищение каналов и закладку лекарственных средств для устранения воспалительных процессов. Поверх фиксируется временная пломба, но если имеет место агрессивный гнойный процесс, зуб оставляют открытым. Если случай тяжелый, проводится рассечение десны и установка дренажной системы. Далее подробнее рассмотрим принципы лечения острой и хронической стадий заболевания.
В сложных случаях потребуется установка дренажа
1. Принципы лечения острой формы
Итак, при остром течении патологического процесса врач расширяет каналы, удаляет пораженные ткани, проводит антисептическую обработку и накладывает пародонтальную повязку. Пациенту назначают антибиотики. Через несколько дней на очередном приеме специалист проверяет состояние каналов и фиксирует временную пломбу. Спустя еще некоторое время (1-2 месяца) нужно будет сделать контрольный рентген-снимок, на основании которого врач примет решение о возможности установки постоянной пломбы.
При более тяжелых состояниях обычно требуется хирургическое вмешательство. В таких ситуациях может быть проведена резекция верхушки корня, то есть иссечение его пораженной части вместе с новообразованием и воспаленными тканями. В других случаях прибегают к помощи коронорадикулярной сепарации – рассекают многокорневой зуб и проводят кюретаж. Нередко приходится и вовсе удалять зуб. Так, лечение во многом будет зависеть от индивидуальных особенностей клинической картины, но оно всегда требует времени и комплексного подхода.
На фото показана схема резекции верхушки корня зуба
2. Лечение патологии в хронической форме
Лечение хронической стадии заболевания напрямую зависит от его формы. Фиброзный периодонтит, как правило, лечится проще: достаточно прочистить каналы, а на следующем приеме – поставить постоянную пломбу. Определенный эффект в этом отношении дают также физиотерапевтические методы лечения. Сюда относится электрофорез с введением внутрь канала раствора йодистого калия, УВЧ на зону воспаления, лазеротерапия, магнитотерапия, парафиновые аппликации.
Гранулирующий и гранулематозный тип требуют более длительной терапии, которая может растянуться на срок до полугода. После диагностики, в том числе рентген-обследования, врач назначает прием, в рамках которого проводит удаление пораженных кариесом тканей и депульпацию. Далее специалист расширяет каналы, очищает их, обрабатывает антисептиком и закладывает лекарство. Поверх фиксирует временную пломбу и назначает антибиотики. Постоянная пломба фиксируется только после полной нормализации состояния. Спустя еще некоторое время обязательно нужно сделать контрольный рентген-снимок.
На фото изображена схема лечения периодонтита
Причины
Острый травматический периодонтит возникает вследствие кратковременного воздействия силы высокой амплитуды, что бывает, например, при ударе или падении. Также к развитию травматического периодонтита может привести нарушение протокола эндодонтического лечения, а именно – повреждение периодонта на этапе инструментальной обработки каналов. Причинами хронического травматического периодонтита являются артикуляционные нарушения, возникающие в случае нерационального протезирования при завышении высоты прикуса на отдельных зубах, что, в свою очередь, вызывает появление патологических узлов жевательной перегрузки тканей периодонта. То же самое наблюдается при несоблюдении правил формирования жевательной поверхности во время выполнения прямой реставрации. Микроскопически при остром травматическом периодонтите в периапикальных тканях нарушается целостность соединительнотканных волокон, замедляется скорость кровотока, повышается проницаемость сосудов. В патологический очаг устремляются лимфоциты, нейтрофилы, макрофаги. В начальной стадии воспалительный экссудат состоит из соединений белковой природы (альбуминов, иммуноглобулинов). При отсутствии должных лечебных мероприятий серозный травматический периодонтит переходит в стадию гнойного воспаления, что местно проявляется выраженным отеком соединительной ткани, полнокровием сосудов, увеличением количества микроорганизмов и защитных клеток крови – нейтрофилов. Патологоанатомическая картина хронического травматического периодонтита имеет сходство с фиброзным воспалением. Микроскопически выявляют разрастание в апикальном периодонте тяжей грубоволокнистой ткани, присутствует незначительная инфильтрация нейтрофилов, лимфоцитов, макрофагов. • Острый травматический периодонтит. Возникает вследствие удара, травматического повреждения. Характеризуется выраженной клиникой. Воспаление тканей периодонта может сочетаться с нарушением целостности корня, разрывом сосудисто-нервного пучка. • Хронический травматический периодонтит. Развивается вследствие воздействия на зуб повышенного жевательного давления в течение длительного отрезка времени. Протекает со стертой клиникой. Наличие вредных привычек (прикусывание карандаша или других предметов), игра на духовых инструментах – все эти факторы увеличивают риск возникновения хронического травматического периодонтита. При остром травматическом периодонтите пациенты жалуются на появление выраженной болезненности в участке причинного зуба. При накусывании болевые ощущения усиливаются. Слизистая в проекции верхушек корней гиперемированная, отечная. Вертикальная перкуссия резко положительная. При травматическом периодонтите также может наблюдаться патологическая подвижность причинного зуба, кровоточивость из десневой борозды. Разрыв сосудисто-нервного пучка вызывает окрашивание зуба в розовый цвет. Если травматический периодонтит осложнен косым переломом корня зуба, в ходе осмотра удается выявить линию нарушения целостности, проходящую через коронковую часть. Отломанные фрагменты подвижны. Хронический травматический периодонтит протекает бессимптомно. Как правило, пациенты обращаются в стоматологию с жалобами на дисколорит (пигментацию зуба) – в результате пенетрации гнилостных продуктов распада пульпы вглубь дентинных канальцев зуб становится серым. Присутствует незначительная болезненность при жевании, накусывании.
Виды и причины заболевания
В зависимости от этиологии выделяют три разновидности заболевания:
- инфекционный периодонтит — наиболее распространённая форма заболевания, которая развивается как осложнение, спровоцированное проникновением патогенной микрофлоры в периодонт. По способу попадания инфекции этот вид подразделяется на:
- интрадентальный периодонтит — является следствием некачественного или несвоевременного лечения таких заболеваний, как кариес и пульпит;
- экстрадентальный периодонтит — возникает при переходе патологического процесса из других органов. Например, иногда к развитию болезни может привести воспаление гайморовых пазух (гайморит);
медикаментозный — к нему приводит неправильная терапия, когда медикаменты проникают к верхушке зуба и провоцируют воспаление. Такое состояние может случиться при пломбировании зуба, лечении пульпита, а также при аллергии на некоторые препараты, которые больной принимает орально;
травматический— этот вид заболевания часто бывает при некачественном протезировании. При ношении частичных протезов, которые не смыкаются, нагрузка на свои зубы в разы увеличивается, что и может привести к развитию периодонтита. Также такой вид патологии случается при травмах, например, у хоккеистов, когда зубы ломаются или случаются их вывихи.
Острая форма периодонтита классифицируется следующим образом:
- Серозный — начальная стадия периодонтита, которая может быть неправильно распознана врачом, так как при ней нет ещё чёткой клинической картины. Температура пока нормальная, отёка вокруг зуба нет, лимфоузлы не изменены. Присутствует только боль, но внешне пострадавший зуб может ничем не отличаться от здоровых.
- Гнойный — в области верхушки корня зуба образуется камера, в которой начинает скапливаться гной. При касании больной зуб отвечает острой болью, у пациента появляется озноб, начинают опухать лимфоузлы.
Хроническая форма периодонтита разделяется на:
- Фиброзный — у больного имеется просвет в мягких тканях, который доходит до верхушки корня зуба. Со временем он увеличивается. Хотя вначале симптомы периодонтита могут и не беспокоить больного, но в любой момент может наступить обострение, поэтому пациенты с таким видом заболевания должны регулярно проходить осмотры у стоматолога.
- Гранулематозный — около верхушки корня зуба разрастается воспалительный очаг. Больной может испытывать небольшой дискомфорт, однако острых проявлений пока нет, и общее состояние организма не изменяется.
- Гранулирующий — воспаление прогрессирует, костная ткань начинает перерождаться в соединительную. Общий иммунитет уже не справляется с заболеванием. Корень зуба разрушается, инфекция может перейти на соседние зубы, а также вызвать воспаление надкостницы.
- Маргинальный — характеризуется выделением гноя из так называемых пародонтальных камер, которые находятся возле верхушки корня зуба. При надавливании отделяемое по корневым каналам поступает в ротовую полость.
Виды заболевания, исходя из причин развития
По причине своего образования (этиологии) периодонтит имеет разный патогенез (т.е. причины образования) и подразделяется на следующие виды:
- инфекционный: эта форма связана с действием токсинов, которые выделяют вредоносные микроорганизмы, сумевшие проникнуть в ткани периодонта и спровоцировавшие собой процесс воспаления. Самый яркий тому пример – не вылеченный вовремя пульпит,
- травматический: возникает в результате воздействия травматических факторов на ткани периодонта. Например, это могут быть различные ушибы, возникающие вследствие ударов, аварий, падений, драк. Причиной становится и занятие травмоопасными видами спорта. Часто заболевание возникает у детей в силу подвижного образа жизни и плохого самоконтроля. Кроме того, поражение такой формы может встретиться и при постоянных перегрузках зубов, когда некачественно был установлен протез, мост или даже пломба,
- медикаментозный: появлению этой формы способствует действие химического вещества, к примеру, мышьяковистой пасты. Появиться проблема может и в результате длительного лечения антибиотиками. Периодонтит может вызвать и некачественная прочистка каналов, в результате которой, оставшаяся органика становится причиной появления гноя в корне зуба. Возможен также вариант, когда при осуществлении пломбирования не удалось заполнить всю полость, и в оставшееся свободным пространство проникают болезнетворные бактерии, что приводит к воспалению тканей. Здесь речь может идти и о возникновении у пациента аллергии на компоненты различных лекарственных препаратов и медикаментов.
Хронический гранулематозный периодонтит по мкб – Блог – Бьюти Смайл

К04.5 Хронический апикальный периодонтит
По происхождению
- Инфекционный периодонтит. Развивается вследствие проникновения бактерий и их токсинов в ткани периодонта с последующим развитием в них воспаления.
- Травматический периодонтит. Вызван в результате воздействия на периодонт травматического фактора.
Это может быть сильная однократная травма, например, удар или ушиб зуба. А может быть длительно текущая, слабой интенсивности микротравма, например, завышающая пломба, «прямой» прикус, перегрузка зубов или вредные привычки.
- Медикаментозный периодонтит.
Возникает вследствие проникновения сильнодействующих химических веществ, таких как, мышьяковистая паста, формалин, фенол и т.д.
Электроодонтометрия при исследовании заболевания характеризует чувствительность в интервале 100—120 мкА.
Это означает развитие некроза пульпы.
Клиника хронического гранулематозного периодонтита по коду МКБ-10
Прогрессирующий гранулематозный периодонтит может стать причиной перехода фиброзного заболевания в хроническую форму, которую можно наблюдать после эндодонтической терапии больного зуба с острым пульпитом.
Развитие фиброзного процесса может быть связано с нарушением прикуса или перегрузкой тканей периодонта.
Для уточнения поставленного диагноза гранулематозный периодонтит специалист осуществляет проведение дентальной рентгенографии. Рентген позволяет увидеть гранулёму размером не более 0,5 см в виде тени, имеющей округлую форму в апикальной зоне возле корня зуба. Иногда тень формирует шапочку;
Рентгенография позволяет провести диагностику рассматриваемого стоматологического заболевания дифференциально с учётом других патологий зубов. Корневая киста на рентгене имеет вид очага распада костной ткани, который имеет чёткие ровные края.
Внимание! Прогрессирующий гранулематозный периодонтит на рентгеновском снимке представляет собой костную структуру без ровных контуров. Электроодонтометрия при исследовании заболевания характеризует чувствительность в интервале 100—120 мкА
Это означает развитие некроза пульпы
Электроодонтометрия при исследовании заболевания характеризует чувствительность в интервале 100—120 мкА. Это означает развитие некроза пульпы.
Источник — http://www.ruzanadent.ru/klassifikacija-periodontita.html
Источник — http://32zuba.guru/periodontit/klassifikatsiya/granulematozniy/
Причины
Вызвать периодонтит способны воспаления мягких тканей у зубного органа. Образованию способствуют:
- механические повреждения периодонта;
- некачественная зубная пломба;
- кариес и как следствие его запущенности — пульпит;
- грибок;
- некачественно произведенное лечение пульпы или патологии;
- наличие эндокринных заболеваний;
- плохая усваиваемость витаминов и минералов;
- проблемы с прикусом;
- сниженный иммунитет;
- курение.
Кроме этого, поразить зубной корень можно из-за применения определенных препаратов, а также при аллергических реакциях с деформированием мягких тканей и последующим внесением инфекции в промежуток между зубами.
Другими словами, патогенез может быть спровоцирован предпосылками трех направлений:
- медикаментозные осложнения;
- поражения бактериями;
- травмирование мягких тканей.
Причины заболевания
Рассмотрим главные причины болезни:
- Частые возникновения серозного периодонтита, происходит когда инфекция попадает в периапикальные ткани. Аэробные и анаэробные бактерии, составляющие микст-инфекцию способны трансканально попасть за верхушку зуба, когда он воспален и идет распад пульпы. Сквозь пародонтальный карман, при данном заболевании, происходит контаминация тканей периодонта.
- В некоторых случаях вызвать недуг могут также патологические очаги на смежных участках, если пациент болен гайморитом, остеомиелитом или периоститом.
- Механические повреждения могут стать причиной травматического серозного периодонтита. Во время травмы повреждается пульпа, наступает ее гибель и некроз, при этом периапикальные ткани воспаляются.
- Возможно также ятрогенное происхождение заболевания. При этом, ткани периодонта травмируются инструментами или получают химический ожог в результате неправильного промывания зубных каналов, использования лекарств с высоким содержанием химических веществ, недопломбировки зубных каналов, а также пренебрежения сроками использования мышьяка.
- Люди с сильно ослабленным иммунитетом могут быть подвержены проникновению инфекционных бактерий в периодонт с током крови гематогенным путем.
Периодонтит: симптомы и лечение, фото, цена, МКБ-10
Периодонтит зуба — это стоматологическая патология, протекающая с воспалением прилежащих к корням зуба тканей.
В основном болезнь диагностируется у взрослого населения, т.е. у пациентов в возрасте старше 35 лет (42-45%), меньший процент обнаруживается в детской и подростковой группе (30-35%).
- Острый периодонтит развивается при попадании микробов через зубные каналы в корневую систему, а оттуда уже они мигрируют в мягкие ткани. Такой процесс протекает бурно, с яркими реакциями воспаления и отека, подъемом температуры, болями и симптомами интоксикации.
- Хронический же периодонтит имеет стертую симптоматику и в окружающих зуб тканях протекают вялые реакции воспалительного характера, но появляются дистрофические изменения соединительной ткани. В результате целостность зубов нарушается, что может привести к их преждевременной потере. Протекает эта форма практически бессимптомно и только когда наступает обострение, болезнь проявляет себя дискомфортом при пережевывании пищи, распиранием в десне и повышением температуры тела до 37,5-38 градусов.
Стадии развития
Код по МКБ-10
В медицине заболевание относят к определенной группе стоматологических патологий — болезням пульпы и периапикальных тканей, они имеют свой код — К04.
Классификация построена на связи заболевания с самыми частыми осложнениями от него:
К04.4 — апикальный периодонтит острого течения, часто встречаемый вариант воспаления пульпы с вовлечением прилежащих тканей;
- К04.5 — гранулематозный хронический периодонтит, характеризующийся появлением множественных мелких узелков (гранулем);
- К04.6 — развитие нагноения с образованием периапикального абсцесса и свища;
- К04.7 — поражение пульпы и появления появление абсцесса без свища;
- К04.8 — образование кисты на корне.
Виды
На практике стоматологи встречаются с различными вариантами течения периодонтита и разделяют формы болезни по клиническим признакам и морфологическим изменениям в соединительной ткани.
1. Острое течение болезни может протекать с образованием патологического выпота, в зависимости от него выделяют серозный или острый гнойный периодонтит. Кроме этого, редкими вариантом такого течения болезни является токсический (медикаментозный) периодонтит, он развивается в ответ на применение некоторых лекарственных средств.
2. Хроническое течение болезни, которое носит еще одно название — фиброзный периодонтит. Механизм его развития заключается в постепенной замене соединительных волокон в околозубных тканях на фиброзные, т.е. фактически отмирание нормальных клеток.
Хронический периодонтит: фото
3. Гранулирующий периодонтит, характеризуется образованием избыточного количества незрелых (молодых) клеток в соединительной ткани около зубов. Такие грануляции могут активно разрастаться и приобретать большие размеры.
4. Травматический вариант периодонтита. Имеет четкую связь с повреждением зубов и начинается с их деформации и резкой боли.
5. Мышьяковистый периодонтит. Стал редко встречаться, так как современные врачи практически не используют мышьяк при лечении зубов. В прошлом же токсическое воздействие этого препарата могло вызвать воспалительные реакции в околозубном пространстве и корневой системе.
Апикальный периодонтит
Стоимость лечения
Цена на лечение периодонтита зависит от количества диагностических (осмотров, консультаций, рентгеновских снимков) и терапевтических процедур (лечебных сеансов), применяемых фармакологических препаратов (противовоспалительных, антисептических, ферментов) и пломбировочных материалов (временных и постоянных) и объема работ по восстановлению функциональности зубов.
Рассверливание и пломбирование больных зубов — наиболее бюджетные процедуры в лечении периодонтита, самые затратные — это очистка и обработка каналов и лечение воспаления в корневой системе.
Стоимость терапии увеличивается при необходимости хирургического вмешательства в случаях развития осложнений в запушенной стадии периодонтита.
Последствия заболевания
- Появление флюса
- Расширение гнойного очага и развитие периостита (воспаления надкостницы)
- Появление кист, свищей, абсцессов.
- Распространение микробов по организму (остеомиелит, артриты, нефриты).
Классификация периодонтитов
Существует немало различных классификаций заболевания. Так, к примеру, на территории России большим авторитетом пользуется методика, предложенная ВОЗ, а также деление по Лукомскому. Рассмотрим различные виды болезни в разрезе разных классификаций.
1. Виды болезни по МКБ-10 (ВОЗ)
Всемирная организация здравоохранения классифицирует болезнь путем всестороннего подхода. Сюда входит не только острая и хроническая формы, но также и другие наиболее распространенные типы заболевания. Согласно МКБ-10, периодонтиты относятся к категории К04 – патологии апикальных тканей. В данной классификации выделают следующие разновидности недуга:
- острая форма пульпарного происхождения (К04.4) – довольно частый диагноз с выраженной симптоматикой и явными признаками сильного воспаления. Обычно требует консервативного лечения для устранения очага воспаления и источника инфекции,
- хронический апикальный периодонтит (К04.5) – поражает верхушку корня и чаще всего развивается как следующая стадия острой формы патологии, но может появиться и самостоятельно, особенно у пациентов с ослабленным иммунитетом. Как правило, протекает бессимптомно, за исключением боли при механическом надавливании,
-
периапикальный абсцесс со свищевым ходом (К04.6) – гнойное новообразование, которое формируется в результате длительного воспалительного процесса. Патология имеет хроническое течение. Требуется вскрытие очага гнойно-воспалительных процессов и обеспечения оттока экссудата,
- периапикальный абсцесс без свища (К04.7) – аналогичное предыдущему гнойное новообразование, которое чаще всего возникает из-за инфицирования периодонта через корневые каналы. Обычно имеет выраженную симптоматику, а сама шишка требует вскрытия, удаления гноя и антисептической обработки,
- корневая киста (К04.8) – новообразование может быть апикальным или боковым, часто требует более серьезного хирургического вмешательства. Формирование кисты может не сопровождаться яркой симптоматикой, но в случае ее инфицирования появляется сильная боль. Требуется антибиотикотерапия, прочищение каналов (для кист не более 8 мм), резекция верхушки корня при более массивном новообразовании или удаление зуба.
Эта классификация в России принята за основу, и именно ей чаще всего пользуется при проведении дифференциальной диагностики. Но существуют и другие деления, речь о которых пойдет дальше.
2. По причине появления (этиологии развития)
Исходя из возможной причины появления характерных симптомов, выделяют несколько самостоятельных форм. Ниже перечислены виды заболевания, классифицированные по этиологии развития:
-
инфекционный – проникновение инфекции в ткани периодонта через каналы при запущенном кариесе или пульпите. Иногда болезнь развивается по причине инфицирования через кровоток на фоне воспалительных заболеваний горла и носоглотки,
- травматический – развивается как следствие травмирования тканей периодонта. Это может быть разовый ушиб или систематические перегрузки, например, из-за вредных привычек грызть кончик карандаша или откусывать нитку. Также болезнь возникает на фоне неправильно установленных пломб и протезов,
-
медикаментозный – результат мощного воздействия химических компонентов некоторых лекарственных средств, в то числе антибиотиков. Раньше для умерщвления пульпы использовали мышьяковую пасту, которая оказывала сильное токсичное воздействие и могла привести к развитию медикаментозного периодонтита. Сейчас для депульпации используют более щадящие девитализирующие препараты, но и сними лучше быть осторожнее. Еще одной причиной медикаментозной формы может быть аллергическая реакция организма на отдельные лекарственные средства,
- ятрогенный – возникает из-за некачественной прочистки и лечения каналов, если там остались фрагменты инструментов, которые провоцируют воспалительные процессы. Нередко патология развивается, когда после пломбирования канала в нем осталась свободная полость. В это пространство проникают бактерии и приводят к воспалению окружающих тканей.
Установить точную причину может только квалифицированный врач. Для этого проводится соответствующая диагностика, которая обязательно включает рентген-обследование.
3. Классификация по Лукомскому
Это еще один вариант классификации, который широко распространен в нашей стране. Согласно делению, предложенному Лукомским, существует острый периодонтит, который делится на гнойную и серозную формы, а также хронический, который может быть фиброзным, гранулирующим или гранулематозным. Симптоматику и характер течения каждого из видов патологии мы подробно рассмотрим в следующем разделе.
Маргинальный периодонтит
Маргинальное воспаление периодонта – это определение локализации процесса, который может развиваться в апексе – верхушке корня зуба, верхней части периодонтальных тканей или по краям. Маргинальный периодонтит (Parodontitis marginalis) – это воспаление краев периодонта, чаще всего спровоцированное травмой, а затем инфицированием поврежденных тканей.
Для того, чтобы инфекционный агент проник в периодонт через канал, этому должно предшествовать нарушение защитных барьеров входа в альвеолу. Этому способствует механическое повреждение тканей, то есть ушиб, удар, попадание пищи в канал, врастание коронки под десну, реже – ошибки в одонтотерапии (грубое проталкивание стоматологического материала в канал). Таким образом, этиология маргинальных острых периодонтитов определяется как инфекционно-травматическая.
Кроме того, маргинальный периодонтит может быть следствием обострившегося воспаления, которое ранее протекало в хронической форме. Маргинальное воспаление периодонта в настоящее время принято относить к категории «заболевания пародонта», такой периодонтит часто называют глубоким гингивитом, альвеолярной пиореей, поскольку симптоматически и патогенетически эти нозологии очень схожи. Кроме того воспаление периодонтальной ткани в принципе является следствием патогенетической цепочки в процессе развития пиореи, пародонтита и провоцируется не только механическими факторами, но и раздражением ткани зубным камнем скоплением детрита в десневых карманах.
Симптомы маргинального периодонтита:
- Гиперемия и отечность десны.
- Отечность в зоне пораженного зуба, особенно по краям периодонта.
- Острая форма заболевания характерна припухлостью переходной складки между зубами.
- Возможна отечность щеки со стороны пораженного зуба, отекает губа. Отек асимметричен.
- Десна заметно отходит от зуба.
- Часто их кармана десны истекает гнойный экссудат.
- На десне в проекции больного зуба может быть абсцесс (множественные абсцессы).
- Зуб чувствителен к перкуссии, пальпации, подвижен в боковом направлении.
- Лимфоузлы увеличены, отзываются болью при пальпации.
Клиника маргинального воспаление очень похожа на симптомы типичного апикального периодонтита в стадии обострения, но воспалительные признаки выражены несколько слабее, так как есть отток гнойного экссудата через десневую кисту.
Лечение маргинального периодонтита не заключается во вскрытии зуба, санации канала, как это проводится при стандартном лечении периодонтитов. В первую очередь терапия зависит от того, жив ли зую и пульпа. Если пульпа сохранна, значит этот процесс нельзя считать апикальным и его относят к пародонтальным заболеваниям, которые лечатся иначе. Если зуб депульпирован, нужно провести дифференциацию воспалительного процесса, для этого обследуется дно кармана десны. Критерием, позволяющим подтвердить маргинальный периодонтит, является довольно большой размер, глубина десневого кармана. Часто это образование настолько велико, что его дно касается апекса корня, что в свою очередь вновь вызывает трудности с диагностикой, так как гной может истекать через край десны. Крайне редко в практике стоматологов встречаются сочетанные формы – апикальный и маргинальный периодонтиты одновременно. Как правило, точку в дифференциальной диагностике ставит рентген, после чего выстраивается терапевтическая стратегия. Лечение подтвержденного маргинального воспаления в 99% случаев заключается в систематическом промывании карманов инъекционным способом (орошение). Применяются различные слабоагрессивные антисептические растворы в теплом виде. Если процесс запущен и имеется большое скопление гноя, делают надсечку десны по ходу корневого канала для обеспечения оттока содержимого. Экстракция зуба также возможна, но это происходит уже по вине самого пациента, когда он поздно обращается за помощью, а процесс настолько запущен, что другие способы лечения неэффективны.
По Лукомскому
Этот вид диагностики в современной стоматологии наиболее востребован, поскольку описывает все виды периодонтита с учетом их специфических различий.
Острый периодонтит бывает двух видов:
- серозный. Пациенты испытывают слабо выраженную боль, которая усиливается при нажатии на зуб или постукивании по нему. Причиной может быть массивная пломба или некачественная коронка. Отек периодонта создает ощущение, будто зуб выдвинулся вертикально. Может также появиться припухлость на щеке. Омертвление пульпы приводит к тому, что зондирование полости не вызывает болевых ощущений. На этой стадии развитие воспалительных процессов пока еще нельзя выявить при помощи рентгеновского снимка;
- гнойный. Серозный периодонтит переходит в гнойную стадию приблизительно через 2 дня. Пациент чувствует острую, пульсирующую и нередко рвущую боль. Могут отекать мягкие ткани лица, увеличиваются лимфоузлы, повышается температура. Гной имеет свойство растворять периодонт, поэтому зуб начинает шататься. При надавливании ощущается сильная боль и в районе десны. Тем не менее, рентгенограмма и в данном случае может не зафиксировать возникшие изменения.
Хронический апикальный периодонтит
Чаще всего хроническая стадия является результатом перенесенного острого периодонтита, хотя при слабом иммунитете иногда развивается и самостоятельно. Воспаление вызывает легкий дискомфорт только при жевании пищи. Однако вялотекущий хронический процесс дает о себе знать под воздействием холода или после перенесенных простудных заболеваний.
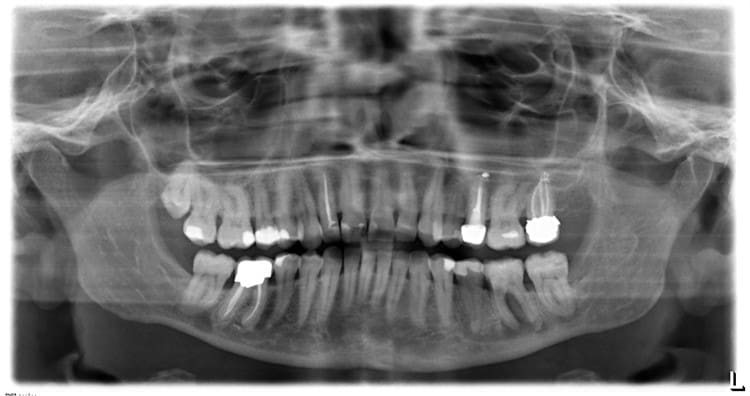 Ортопантомограмма при периодонтите
Ортопантомограмма при периодонтите
Известны три формы этой патологии:
- фиброзный. Наблюдается расширение периодонта, при котором костная ткань не имеет признаков патологии. Если такой процесс обнаружен после пломбирования или эндодонтического лечения, можно обойтись без дополнительной терапии. Определить заболевание можно только с помощью рентгена, где будет зафиксировано заметное увеличение периодонтальной щели;
-
гранулирующий. В районе верхней части корня образуется зернистая (грануляционная) красная ткань, которая очень быстро увеличивается в размере. Это приводит к разрушению кости и периодическому появлению неострой ноющей боли. Параллельно на десне нередко образуется свищ, из которого периодически может выходить небольшое количество гноя. На рентгене воспалительный процесс выглядит как затемнение неправильной формы;
- гранулематозный. Выглядит как разрушение костной ткани возле верхней или в районе нижней трети зубного корня. Без своевременной терапии патология постепенно перерастает в околокорневую кисту. Эти образования бывают разной формы, но при этом заполнены гноем и имеют одинаковую структуру. Симптомы гранулематозного периодонтита проявляются как промежуточное состояние между слабовыраженной фиброзной формой и активной стадией гранулематозного периодонтита. Вначале заболевание фактически не проявляется, но со временем все активнее напоминает о себе усиливающимися болевыми ощущениями.
Хронические периодонтиты, как правило, проходят без ярко выраженной этиологии. Чувствуется или незначительная боль, или определенный дискомфорт при жевании и постукивании по зубу.
Обострение хронической формы
Вялотекущие инфекционные процессы в области периодонта периодически обостряются, вызывая припухлость десен, отечность щеки, ярко выраженную боль.
Провоцируют изменения в симптоматике следующие факторы:
- повреждение возникших абсцессов, которые при гранулематозной стадии имеют форму заполненного гноем мешочка. Происходит это потому, что нагрузка на больной зуб усиливает давление гноя внутри кисты или кистогранулем, провоцируя их разрыв. Попадание жидкости на другие части корневой системы обостряют затухшую на время инфекцию;
- нарушение оттока гноя, что при других формах заболевания регулярно выводится через кариозную полость или корневые каналы. В случае, если выход жидкости по какой-то причине остановлен или сильно замедлился, гной начинает интенсивно скапливаться в очаге инфекции, вызывая болевые ощущения;
- снижение иммунитета ускоряет переход хронической стадии в острую.
Обострение хронического периодонтита на рентгеновском снимке выглядит как хроническая форма, но при этом наблюдаются все симптомы острой стадии. До полной ликвидации очага инфекции вялотекущие воспалительные процессы будут периодически обостряться.