Признаки аппендицита у подростка
Содержание:
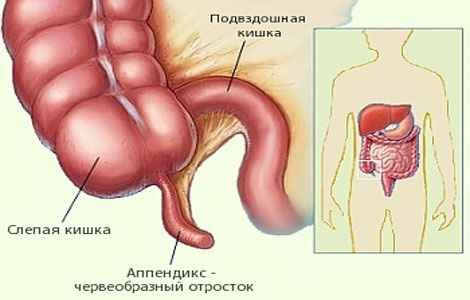
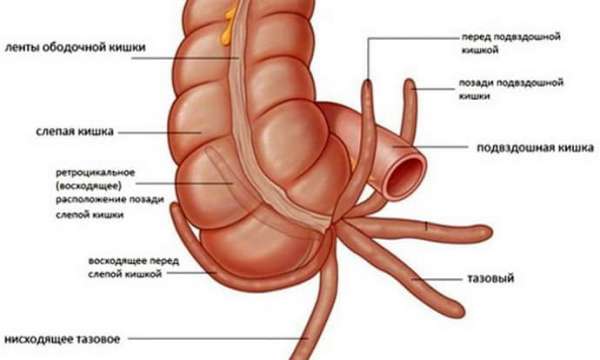
Аномальное расположение аппендикса
Существуют аномалии расположения аппендикса. От того, в каком месте располагается орган, зависит не только интенсивность болевых ощущений, но и способы диагностики, и даже проявление признаков:
- Аппендикс может располагаться за слепой кишкой, характер боли при этом не такой явный, есть неприятные ощущения в области паха и в правой части поясницы. Развитие воспаление сопровождается учащенным мочеиспусканием и болевыми ощущениями в области мочеточников.
- Возможно тазовое расположение аппендикса. При таком варианте боль может совсем отсутствовать или быть слабо выраженной. Она локализуется в промежности или в нижней части живота. Воспаление проявляет себя нарушенным мочеиспусканием и жидкими каловыми массами со слизью.
- При нахождении за брюшиной, воспаление аппендикса характеризуется дискомфортом в области паха, мочеточников и в поясничной области. Возможны болезненные ощущения в районе живота.
- Расположение аппендикса под печеночным куполом меняет локализацию болевых ощущений в область правого подреберья, в этой же области возможно напряжение мышц. 5. При аномалии обратного расположения органов, все признаки будут аналогичными, но поменяется их локализация на левую сторону.
При малейшем подозрении на аппендицит, следуют безотлагательно обращаться к врачу. Самолечение может помешать специалисту вовремя поставить диагноз. Применение обезболивающего смажет клиническую картину, подросток не сможет объективно оценивать свои ощущения при осмотре. Применение слабительных средств или клизм повысит давление на рудиментарный отросток и может привести к его разрыву.
Лечение острого аппендицита возможно только хирургическим путем. Для облегчения состояния можно приложить холодный компресс к животу. Нужно лечь в удобную позу и воздержаться от воды и пищи.
Операция возможна лапароскопическим и лапартомическим методами под общим наркозом. Процедуру проводят в любом возрасте, она не сложная, а период проведения не занимает больше часа. При стандартных условиях подростков выписывают на пятый день после операции. Для постановки корректного диагноза, врач должен осмотреть и опросить больного, получить общий анализ мочи, крови.
Возможно, потребуется рентгенография и УЗИ. Также врачу необходимо исключить развитие заболеваний с похожими симптомами: ОРВИ, ряд острых вирусных инфекционных заболеваний (корь, ветряная оспа, скарлатина), возможные патологии развития кишечника, воспалительные процессы в легких и мочеточниках. Признаки развития этих заболеваний схожи с симптомами острого аппендицита.
Основные симптомы аппендицита
Аппендицит имеет множество симптомов, но есть некоторые классические признаки, которые испытывают многие дети и взрослые.
У взрослых с аппендицитом возможно небольшое повышение температуры тела. У детей с аппендицитом наблюдается более высокая и выраженная лихорадка.
Исследования показали, что у детей от 2 до 5 лет при развитии аппендицита чаще всего болит живот и появляется рвота. Лихорадка и потеря аппетита также часто наблюдаются.
2. Симптом Щёткина-Блюмберга.
Симптом, который очень специфичен для детей. Проверяется он путем нажатия на живот в проекции червеобразного отростка – в области пониже пупка справа. Если нажать пальцами руки, а затем резко отпустить, боль усиливается. Это говорит о воспалении листков брюшины. Симптом в таком случае считается положительным.
В дополнение к перечисленным выше детским симптомам могут наблюдаться любые или все следующие общие признаки аппендицита у детей.
3. Потеря аппетита.
Один из признаков аппендицита у ребёнка — отсутствие аппетита.
Если ваш ребёнок отказывается от пищи и подобное нехарактерно для него, на это обязательно следует обратить внимание. 4
Тошнота и рвота.
4. Тошнота и рвота.
Тошнота и/или рвота также являются типичными симптомами аппендицита.
Чаще всего тошнота и рвота появляются у детей после начала абдоминальной боли.
 Один из признаков аппендицита — тупая боль в районе пупка или вверху живота, которая становится резкой, когда переходит в нижний правый район живота. Обычно это первый знак. Почти в половине случаев появляются другие симптомы аппендицита, включая тупую или острую боль в верхнем или нижнем отделе живота, спины или в прямой кишке.
Один из признаков аппендицита — тупая боль в районе пупка или вверху живота, которая становится резкой, когда переходит в нижний правый район живота. Обычно это первый знак. Почти в половине случаев появляются другие симптомы аппендицита, включая тупую или острую боль в верхнем или нижнем отделе живота, спины или в прямой кишке.
6. Невозможность избавиться от скопившегося кишечного газа.
Поскольку аппендицит обычно возникает из-за непроходимости кишечника, многие дети, страдающие аппендицитом, не могут освободиться от газов, что создаёт дополнительный дискомфорт.
7. Увеличение размеров живота.
Аппендицит развивается, когда отросток кишки отекает и воспаляется, поэтому часто обнаруживается, что у детей живот становится больше.
Хотя увеличение живота может быть симптомом многих заболеваний, это верный показатель при аппендиците, если он сочетается с другими ранее упомянутыми симптомами.
8. Запор или диарея.
Хотя они встречаются не так часто, как другие симптомы, почти в половине случаев имеют место быть.
В дополнение
к вышеуказанным симптомам есть и другие, менее распространённые признаки:
- сильные спазмы;
- болезненное мочеиспускание и затруднение отхождения мочи;
- кровавая рвота или стул;
- неспособность выпрямиться;
- боль, которая ухудшается во время внезапного движения (кашля, чихания);
- вздутие живота;
- зелёная жидкая рвота. Это может быть желчь, что говорит о непроходимости желудка или кишечника;
- ребёнок жалуется на сильную боль в животе, лёжа на боку с притянутыми к животу ногами;
- ребёнок жалуется на абдоминальную боль, когда ходит.
Аппендицит
— наиболее распространённая причина абдоминальной экстренной хирургии. У примерно у 5 % людей аппендицит развивается в течение жизни. Пиковый возраст для возникновения аппендицита приходится на промежуток от 10 до 30 лет.
Общее число случаев аппендицита уменьшается. Эксперты говорят — это связано с тем, что люди употребляют в пищу больше клетчатки, что помогает предотвратить блокировку и развитие непроходимости кишечника.
Лечение аппендицита
Когда заметны первые признаки аппендицита, это говорит о том, что нужно немедленно посетить медицинский центр. Лучше, если человеку удается самостоятельно посетить медицинское заведение, а не доводить здоровье до вызова неотложной помощи. К сожалению, протекают процессы моментально, уже спустя 2-3 дня состояние здоровья приближается к критическому
Именно поэтому важно знать, как начинается аппендицит, и что предпринимать в таком случае.
Процесс лечения зачастую проходит путем проведения операции. Но есть случаи, когда операция невозможна или в ней нет большой необходимости. При остром состоянии исключены другие методы воздействия, но при своевременном обращении доктор может предложить альтернативные способы.
От чего бывает аппендицит у детей и взрослых
Как мы говорили, данный недуг не имеет возраста, он бывает как у взрослых, так и у детей. Признаки достаточно явные в любом возрасте, однако дети могут неправильно объяснить симптоматику, не определить сторону, в которой появляются боли. Родителям нужно понимать этапы начала заболевания. Для этого следует знать, от чего происходит острый патологический процесс.
В первую очередь виновата еда. Не зря родители говорят детям, что нельзя есть зеленые абрикосы или семечки со скорлупой. Старшее поколение тоже пренебрегает полноценной пищей. Из-за этого нарушаются обменные процессы, возникает закупорка органа.
Можно выделить еще одну причину: нарушение деятельности ЖКТ. В таком случае вероятность развития других патологий возрастает. Болеющие часто указывают на заболевания, связанные с патологиями желудочно-кишечного тракта.
Дети могут умолчать о травмах живота. Регулярно стоит осматривать ребенка, при подозрении на повреждения нужно ехать в клинику, где смогут выполнить необходимые анализы.
Если аппендицит болит, нужно сразу начинать лечение. Ни в коем случае нельзя самостоятельно справляться с недугом, если есть малейшее подозрение на аппендицит – сразу к врачу.
Лечение аппендикса: как устраняется воспаление
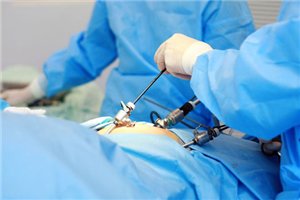
Чтобы не дать аппендициту возможность поразить организм, проводится операция. Заболевание лечит опытный хирург, задача заключается в удалении аппендикса. Если воспалительный процесс острый, то используется традиционный метод операции, при котором осуществляется открытый разрез. Также есть лапароскопический метод, позволяющий удалить аппендикс прямо во время изучения состояния болеющего.
Как только удален аппендицит, человека помещают в палату для дальнейшего восстановления. После проведения операции пациент должен быть в лежачем состоянии. 12 часов категорически не разрешается вставать, запрещено употреблять любую еду. В дальнейшем можно начинать немного двигаться, кушать продукты, которые разрешил врач. Восстановительный период занимает примерно 1 неделю. Иногда самочувствие болеющего ухудшается, повышается температура, тогда период восстановления может быть продлен до 2 недель.
Если оперативное вмешательство по определенным причинам невозможно провести, доктор назначает консервативную терапию. Она включает использование антибиотиков и других фармакологических препаратов. При этом пациент размещается в стационаре.
Рекомендуется проходить дополнительную терапию, чтобы улучшить состояние здоровья. Нужно следить за развитием и восстановлением организма после оперативного вмешательства, начинать физические упражнения, но только под присмотром опытного специалиста. Нагрузки должны быть умеренными.
Можно ли вылечить аппендицит народными средствами
Когда возникают неприятные чувства со стороны аппендицита, многие болеющие пациенты хотят помочь себе самостоятельно. Для этого начинают использовать нетрадиционные методы воздействия на организм. Но некоторые даже не знают, где находится аппендицит, не говоря уже о методах лечения.
Стоит знать, что данный недуг категорически нельзя лечить народными средствами. После возникновения любых признаков, указывающих на патологию, сразу нужно вызывать доктора или ехать в медицинский центр. При развитии патологических процессов состояние здоровья будет ухудшаться. Народные рецепты не спасут от разрыва аппендикса, а если это произойдет, гной попадет в брюшную полость. Это чревато летальным исходом. По признакам сложно понять, проблема с аппендиксом, или с ЖКТ. Разобраться может только специалист.
Обследование
Диагностика аппендицита бывает сложной задачей. Симптомы недуга часто расплывчаты или очень похожи на другие болезни, включая проблемы с желчным пузырем, инфекцию мочевого пузыря или мочевыводящих путей, гастрит, болезнь Крона, и проблемы с яичниками.
Для постановки диагноза обычно используются следующие тесты.
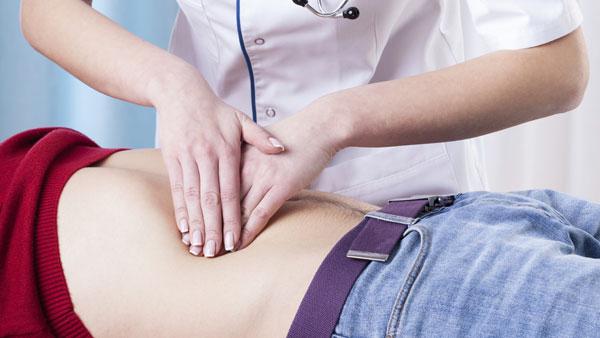
- Абдоминальное обследование (осмотр, пальпация, перкуссия, аускультация) для выявления воспаления.
- Анализ мочи для исключения инфекции мочевых путей
- Ректальное исследование
- Анализ крови для выявления инфекции
- Компьютерная томография и/или ультразвуковое исследование
Постановка диагноза
Для постановки правильного диагноза важно изучить сопутствующую симптоматику и провести комплексное обследование. Применяют физикальные, лабораторные и инструментальные методики
При пальпации выявляется напряженность мышц брюшины, болезненность усиливается. Дополнительно может потребоваться пальцевое обследование, в ходе которого прощупывается нависание передней стенки прямой кишки.
Лабораторные методики:
- Анализ крови. Повышены лейкоциты и СОЭ, что свидетельствует о воспалительном процессе.
- Анализ мочи. По его результатам можно судить о работе органов мочевыделительной системы.
- Копрограмма. Проводится для диагностики заболеваний пищеварительного тракта.
- Анализ кала на дисбактериоз или яйца глистов.
Более полную картину дает инструментальная диагностика. Применяются такие исследования:
- УЗИ органов брюшной полости и малого таза. Этот метод наиболее информативен, он позволяет поставить точный диагноз в 95% случаев.
- Рентгенография. Неинформативный метод на начальной стадии болезни, зато позволяет выявить осложнения.
- Эндоскопическое обследование ЖКТ. Информативно при хроническом аппендиците, позволяет выявить причину воспаления червеобразного отростка.
- Диагностическая лапароскопия. Применяется в случае сомнений, проводится под анестезией. При обнаружении аппендицита можно сразу его удалить.
- КТ или МРТ. Эти методики информативны при закупорке аппендикса, хотя проводятся достаточно редко из-за высокой стоимости.
К обследованию, кроме хирурга, привлекаются гастроэнтеролог, уролог, гинеколог.
Виды аппендицита

Аппендицит можно классифицировать по форме и по характеру течения. По форме заболевание бывает:
- Острым. Развивается стремительно, проявляется ярко выраженными симптомами. При отсутствии врачебной помощи продолжает прогрессировать. В очень редких случаях происходит самоизлечение. Однако полагаться на такую возможность не рекомендуется, при бездействии аппендицит может вызвать серьезные осложнения.
- Хроническим. Достаточно редкая форма. В большинстве случаев развивается вследствие перенесенного острого аппендицита при отсутствии лечения. Имеет те же симптомы, что и острый аппендицит, однако признаки проявляются более вяло. Как и любому другому хроническому заболеванию, ему свойственны периоды обострений и ремиссий.
По характеру течения острое заболевание (согласно наиболее распространенной хирургической классификации) бывает неосложненным и осложненным. К разновидностям неосложненной патологии относятся:
- Катаральный (простой, поверхностный) аппендицит. Воспаляется только слизистая оболочка червеобразного отростка.
- Деструктивный (с разрушением тканей) аппендицит. Имеет две формы — флегмонозную (поражаются более глубокие слои тканей аппендикса) и гангренозную (происходит омертвение стенки червеобразного отростка).
К осложнениям острого аппендицита относят
- Перфорацию (разрыв) стенки червеобразного отростка.
- Образование аппендикулярного инфильтрата (воспалительной опухоли вокруг аппендикса).
- Перитонит (воспаление брюшины).
- Развитие абсцессов (гнойников).
- Сепсис (заражение крови).
- Пилефлебит (гнойный воспалительный процесс, в результате которого происходит тромбоз воротной вены — крупного сосуда, доставляющего кровь от органов брюшной полости к печени для ее обезвреживания).
Хронический аппендицит подразделяется на:
- Резидуальный (остаточный). Является последствием перенесенного острого аппендицита, закончившегося самоизлечением. Проявляется тупыми ноющими болями в правой подвздошной области. Развитие резидуального аппендицита часто связано с образованием спаек.
- Рецидивирующий. Возникает на фоне перенесенного острого аппендицита. Носит приступообразный характер: время от времени происходят обострения, сменяющиеся ремиссией.
- Первично-хронический. Развивается самостоятельно, без предшествия острого аппендицита.
Ранние симптомы заболевания
Дети 12 лет чаще болеют этой патологией. В ранней юности потенциально серьезное воспаление аппендикса может оказаться летальным. Первые признаки аппендицита в возрасте 12–14 лет:
- тупая боль около пупка или в верхней части живота ребенка, она становится острой, перемещается в правую нижнюю область;
- потеря аппетита.
Основным признаком аппендицита является боль. Механизм ее развития, и с какой стороны она проявляется в первую очередь? Заболевание начинается с внезапной боли в животе. Сначала она диффузная и ее локализация непонятна, ощущение будто болит весь низ и верх живота.
Где болит и сколько времени? Она локализована в правой подвздошной области, умеренной интенсивности, постоянного характера. У 70% больных возникает в эпигастральной области. Через 2–4 часа она движется к месту расположения аппендикса (симптом Кохера-х). Со временем локализуется в правом нижнем квадрате, пациент в состоянии определить точное ее расположение. Она беспокоит подроста в пределах от 4 до 6 часов. Симптоматика боли:
- возникает внезапно, часто заставляя пациента просыпаться ночью;
- проявляется раньше других симптомов;
- начинается в районе пупка, а затем перемещается вниз и вправо;
- ухудшается в течение нескольких часов;
- ухудшается при перемещении, когда пациент делает глубокий вдох, при чихании и кашле.
У девочек 13 лет болевые ощущения внизу живота и справа, могут говорить о начале критических дней. Многие путают менструальную боль с аппендицитом, особенно если это первая менструация.
Много подростков попадают в больницу по подозрению на аппендицит, а покидают ее с диагнозом гастроэнтерит. Дети часто неадекватно описывают симптомы из-за сильных болей и помутнения рассудка, поэтому врачи могут подумать о другой болезни.
Поздние признаки патологии
Последовательность появления симптомов имеет большое значение для врачебной практики и дифференциальной диагностики. У более 95 девочек в возрасте 18 лет с острым аппендицитом, вторичным признаком является анорексия, сопровождающаяся болью в животе и рвотой.
Анорексия почти всегда сопровождает аппендицит. Такое сочетание болезней в основном может быть у подростка девочки, которая хотела похудеть. Аппендицит настолько постоянен, что диагноз следует поставить под сомнение. Хотя рвота возникает почти у 75% больных. Она вызвана нервным возбуждением и наличием непроходимости. Другие признаки аппендицита:
- тошнота;
- хронический запор из-за недостаточного потребления клетчатки является еще одним признаком аппендицита;
- понос;
- невозможность прохождения газов;
- отек брюшной полости.
Из-за потери аппетита, у подростка появляется тошнота и рвота. Такой симптом редко беспокоит детей 15 лет и старше. Дети 17 лет, говорят, что при испражнении создается такое ощущение, будто дискомфорт уменьшается, боль немного стихает, становится легче передвигаться. Через короткий промежуток времени сильные спазмы и боль возвращаются.
Признаки аппендицита у детей: основные симптомы и диагностика
Аппендицит у детей представляет собой одну из самых опасных болезней в плане частого ошибочного диагностирования. Особенно проблема актуальна для тех детей, кто не может подробно описать собственные болевые ощущения. Пока врачи отметают существующие опасные варианты, воспаление увеличивается и прогрессирует, со временем достигая действительно опасной стадии. Родителям тоже предстоит сложная задача — у детей симптомы аппендицита весьма похожи на течение многих других болезней, так что сразу заподозрить неладное иногда бывает невозможно.
Фото: Признаки аппендицита у детей
Впрочем, выделяют некоторое классическое развитие болезни у детей, которое сопровождается наиболее часто встречающимися у разных возрастов симптомами:
с самого начала возникает острая боль в любой части брюшной полости, например, возле пупка, которая потом обычно концентрируется в правом боку; важно помнить, что если вынужденная поза ребенка позволяет уменьшить болевые ощущения (например, на спине или правом боку) или, напротив, заметно обостряет их (например, на левом боку), это может быть весьма ярким показателем прогрессирующего воспаления; конечно, у маленьких детей эти признаки можно понять только интуитивно, в то время как ребята постарше более подробно описывают собственные ощущения;
рвота также часто сопровождает воспаления, но важно помнить, что в случае аппендицита, после рвоты ребенку никогда не становится легче, а вот при том же отравлении, напротив, рвота в конце концеов приводит к некоторому облегчению;
воспалительный процесс у детей чаще всего проходит с заметным повышением температуры, а свойство это постепенно становится все менее ярким с возрастом — чем старше человек, тем менее значительно проявляется повышение температуры; у старших детей температура обязательно сопровождает уже поздние этапы воспаления с возможными осложнениями;
по внешнему виду языка можно судить о течении воспалительных процессов — обычно, в случае развития болезни, на нем появляется заметный белый налет; при самых сложных вариантахх налетом покрывается вся его поверхности, на начальных этапах — только лишь корень; при развитии некрозов наблюдается еще и непроходящая сухость языка;
отдельно могут набюдаться разнообразные проблемы со стулом — у совсем маленьких детей развивается диарея, с возрастом у нарушений приобретается характер запоров; в случае, если кишка располагается близко к мочеиспускательным канаам, могут наблюдаться трудности и в этой области.
Нельзя забывать и о сспецифических симптомах, которые проявляются в том случае, если имеет место быть нетипичное расположение поспаленной слепой кишки:
- поясница особенно сильно болит, если воспаленный участок отличается забрбшинным расположением;
- промежность и паховая область атрагивается при тазовом расположении, отдельно особенно часто наблюдаются проблемы мочеиспускания и выделения каловых масс с большим количеством слизи;
- правый бок болит в случае, если аппендицит располагается по печенью, в этом случае затрагиваться может все правое подреберье.
У дтей трех лет обычно ориентируются на другие признаки анатомического или же интуитивного характера:
- крайне быстрое прогрессирование воспалительных процессов, а, значит, и внешнего течения самой болезни;
- общее беспокойство, нарушение сна, аппетита, все та же рвота, характерная для всех возрастов;
- резкие скачки температуры, вплоть до 39-40 градусов;
- частые и явно болезненные для малыша стул и мочеиспускание;
- ребенок чаще всег оне дает себя нормально осмотреть и зачастую интуитивно подтягивает ноги к животу, словно стараясь отвлечься от боли.
Даже при малейших подозрениях на ппендицит нужно сразу же обращаться к врачу и проводить полное обследование. В противном случае скрытая форма болезни и ее неустановленное течение может привести к распространению инфекции по всему телу и даже к развитию перетонита, уже представляющего опасность не просто для самочувствия, но и для жизни ребенка. Предварительно можно даже убедиться в подозрениях, прощупав живот — локализация боли и напряженные мышцы вполне ярко характеризуют картину, хотя подобные признаки на начальных этапах воспаления могут прявляться не всегда.
Врач обазятельно проводит такие этапы обследования:
- пальпацию живота и его внешний осмотр;
- анализы крови и мочи с целью установления уровня содержания в них бактериальных организмов;
- дополнительно проводят анализ кала и эндоскопию;
- УЗИ брюшной полости;
- рентген или же КТ брюшной полости, позволяющие визуализировать проблему;
- для девочек-подростков обязательно обследование гинеколога, позволяющее исключить возможные дополнительные проблемы или же ошибку в диагностике.
Симптомы «женского» аппендицита
Воспаление протекает в четыре стадии:
| Стадия | Срок | Признаки |
|---|---|---|
| Катаральная | Первые 12 часов | Боли в эпигастрии |
| Флегмонозная | 18 часов — 24 часа | Боль в правой подвздошной обьласти |
| Гангренозная | Вторые и начало третьих суток | Ощущение мнимого облечения боли, общие признаки воспаления |
| Перфоративная | Конец третьих суток | Разрыв аппендикса: острая боль по всему животу |
О развитии процесса говорят следующие симптомы:
- Боли. Поначалу они носит не острый, а ноющий характер, и не сразу концентрируются в правой подвздошной области — сначала боль локализуется в эпигастрии, затем опускается по правому фланку живота. Могут иррадиировать как в левую часть живота, так и наверх, к ребрам. Ощущения становятся острее, выраженнее, могут приходить приступами — с временным облегчением.
- Сильная, мучительная тошнота и рвота. Последняя, как правило, происходит однократно.
- Напряжение живота: он становится жестким на ощупь.
- Повышение температуры (чаще до 38 градусов, в редких случаях бывает и выше), сопутствующий озноб.
- Потеря аппетита.
- Слабость, болезненное самочувствие в целом.
Данные симптомы часто возникают внезапно, без каких-либо предшествующих заболеваний.
Как убедиться, что это — аппендицит?
Конечно, точную диагностику может провести только хирург, но существует ряд способов дифференцировать аппендицит от других болезней:
- Если при смехе, икоте, кашле боль становится сильнее, это указывает на аппендицит, если ничего не изменилось — скорее всего, причина в другом.
- После приступа рвоты не наступает облегчения, которое характерно для отравления и других желудочно-кишечных заболеваний.
- Боль не проходит и не ослабевает более 6 часов.
- Боль усиливается, если лечь на правый бок.
- Боль усиливается, если перекатиться с одного бока на другой в положении лежа.
- Боль усиливается, если резко встать из положения лежа в положение сидя, одновременно нажимая себе на низ живота.
- Для болезни характерно проявляться ночью или поздним вечером, хотя из этого правила могут быть исключения.
Профессиональная диагностика аппендицита у женщин
Вызов скорой помощи поможет максимально точно поставить диагноз и быстро начать лечение. Если предположение окажется ложным, врач-хирург направит пациентку к гинекологу, чтобы искать проблему в других сферах.
Диагностика начинается с осмотра врача, позволяющего поставить предварительный диагноз. Существует множество методов и приемов, с помощью которых хирурги идентифицируют аппендицит. Например, боль у женщины усиливается:
- при нажатии на зону слепой кишки;
- при прикосновении к животу с одновременным подъемом правой ноги;
- при нажатии на больное место живота, а потом резком отстранении;
- при прощупывании зоны от пупка до подвздошных кистей.
Если боли не прекращаются, обратитесь к врачу
Несмотря на то, что опытный врач поставит верный диагноз и во время первичного осмотра, непременным условием является современная диагностика. Для нее используют УЗИ, компьютерную или магнитную томографию, эндоскопию. Подтверждают картину и сданные женщиной анализы:
Кровь
Лаборанты обращают внимание на повышенный лейкоцитоз, что всегда характеризует инфекционные процессы в организме. Число кровяных клеток может остаться неизменным на начальной стадии аппендицита, но непременно проявит себя на более поздних.
Моча
Этот анализ помогает исключить воспаление мочеполовой системы, так при нем увеличивается количество красных, белых кровяных клеток, а также микробов. Если анализ мочи в норме, это станет лишним подтверждением диагноза «аппендицит».
Если по каким-то причинам диагноз поставить не удается, проводится лапароскопия. Через небольшой разрез в организм вводят специальную камеру, чтобы осмотреть слепую кишку. Изменение внешнего вида аппендикса сразу будет замечено, и пациентку направят на операцию. В современных условиях ее часто осуществляют тем же способом. Лапароскопия оставляет косметический, незаметный шов, что оценит каждая женщина. Практикуются и вовсе бесшовные методы, например, проникновение через рот и пищевод — но стоят такие операции довольно дорого.
Процесс лапароскопии аппендицита