Профилактика ишемического инсульта
Содержание:
- Необходимые препараты
- Антикоагулянты и антиагреганты
- Диагностика инсульта
- Особенности профилактики инсульта у мужчин и женщин
- Первичная профилактика
- Своевременная диагностика и избавление от патологий
- Отказ от вредных привычек
- Рациональное и сбалансированное питание
- Достаточная двигательная активность
- Коррекция массы тела
- Меры, направленные на предупреждение атеросклероза и гиперхолестеринемии
- Контроль и коррекция показателей артериального давления
- Защита от тромбообразования
- Контроль сахара в крови
- Борьба со стрессами
- Виды инсультов
- Профилактические рекомендации
- Профилактические мероприятия
- Что делать для профилактики инсульта
- Причины инсульта
Необходимые препараты
цель лекарств – снижение вязкости крови и улучшение ее реологических свойствпрепараты
Антикоагулянты
Обычно врач прописывает пациентке лекарства непрямого действия. Они снижают свертывание крови на уровне капилляров, препятствуют синтезу в печени факторов свертывания крови (II, VII, IX, III и тромбина). Антикоагулянты прямого действия назначаются для профилактики лишь по особым показаниям.
Лучшие препараты:
-
Варфарин. Это антикоагулянт непрямого действия. Он препятствует синтезу К-зависимых факторов свертывания крови. Когда их концентрация снижается, коагуляция замедляется.
Средняя стоимость препарата составляет 100–200 р.
-
Синкумар. Это непрямой антикоагулянт. Он является антагонистом витамина К, который отвечает за образование в печени протромбина.
Цена лекарства – 700–800 р.
-
Фраксипарин. Это низкомолекулярный гепарин. Относится к прямым антикоагулянтам. По сравнению с гепарином имеет меньшее влияние на функцию тромбоцитов и их агрегацию.
Средняя стоимость – 2000 р.
Антитромбоцитарные
Основное действие лекарств этой группы – снижение агрегационных свойств крови. Наиболее известные медикаменты:
-
Тромбо АСС. Действующее вещество препарата – ацетилсалициловая кислота. Он необратимо блокирует активность ЦОГ-1, что приводит к снижению агрегации и адгезии тромбоцитов. Уменьшает формирования кровяных сгустков благодаря подавлению продукции тромбоксана А2.
Средняя стоимость препарата – 150 р.
-
Плавикс. Активное вещество, клопидогрел, является пролекарством метаболита. Он отвечает за подавление агрегации тромбоцитов. В результате функция кровяных пластинок необратимо блокируется.
Стоимость препарата составляет 1100 р.
-
Трентал. Способствует уменьшению вязкости крови и улучшению ее реологических свойств благодаря уменьшению агрегации тромбоцитов и эритроцитов. Препарат снижает концентрацию фибриногена и снижает адгезивную способность лейкоцитов к эндотелию.
Средняя стоимость лекарства – 730 р.
Какие лучше не принимать?
Девушкам, которые предрасположены инсульту, нельзя принимать КОК. Желательно их заменить на другие средства контрацепции. Не рекомендуется вводить раствор кальция хлорида. Лекарство повышает свертывание крови.
Антикоагулянты и антиагреганты
Эти две группы медикаментов предупреждают повторное формирование кровяного сгустка, делают кровь более текучей. Разница между ними заключается в принципе действия. Антикоагулянты блокируют работу химических веществ, запускающий механизм свертывания крови, а антиагреганты не дают тромбоцитам слипаться, образовывая тромб. Наиболее широко применяемые противосвертывающие лекарства от инсульта – аспирин (ацетилсалициловая кислота), варфарин, клопидогрел, гепарин.
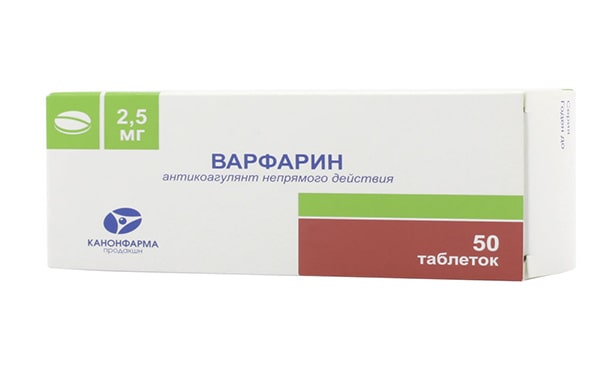
Применение этих препаратов позволяет снизить риск развития ишемического удара, тромбоэмболии легочных артерий, инфаркта миокарда (3). К сожалению, их прием сопряжен с повышенной вероятностью кровотечений, прежде всего желудочно-кишечных, а также геморрагического удара.
Диагностика инсульта
Постановка правильного диагноза и обнаружение точного места возникновения инсульта, а также данные объема поврежденных тканей позволяют правильно выбрать тактику лечения, а также избежать более тяжелых последствий. Помимо опроса и осмотра пациента необходимы специальные обследования, как головного мозга, так и сердца и сосудов.Компьютерная томография (КТ) – это аппарат, который использует рентгеновское излучение для получения четкого, детального, трехмерного изображения головного мозга. Это исследование назначают сразу после появления, каких либо подозрений на развитие инсульта. Компьютерная томография может показать наличие кровотечения в головном мозге или объем повреждений, вызванных инсультом.Магнитно-резонансная томография (МРТ) – аппарат, который использует сильное магнитное поле для получения очень четкого и очень детального трехмерного изображения структур головного мозга. Это исследование может быть назначено вместо компьютерной томографии или как дополнение к ней. МРТ позволяет увидеть изменения в тканях головного мозга, а также объем поврежденных клеток, вызванный инсультом.Доплер исследование каротидных артерий – ультразвуковое исследование сонных артерий, которые являются главной магистралью несущей кровь к вашему мозгу
Исследование позволяет увидеть состояние артерий, а именно увидеть поражение сосудов атеросклеротическими бляшками, если таковые есть.Транскраниальное Доплер исследование – ультразвуковое исследование сосудов головного мозга, которое дает информацию о кровотоке в этих сосудах, а также о поражении их жировыми бляшками, если таковые есть.Магнитно-резонансная ангиография – аналогична исследованию МРТ, только в этом исследование большее внимание уделяется сосудом головного мозга. Это исследование дает информацию о наличие и местонахождение тромба, если таковой имеется, а также позволяет получить данные о кровотоке в этих сосудах.Церебральная ангиография – данная процедура заключается в введении специального контрастного вещества в сосуды головного мозга, а затем при помощи рентгеновского излучения мы получаем снимки с изображением сосудов
Это исследование дает очень ценные данные о наличии и местонахождении тромбов, аневризм и каких либо сосудистых дефектов. Это исследование является более сложным в выполнение, в отличии от КТ и МРТ, но является более информативным для данных целей.Электрокардиограмма (ЭКГ) – является одним из простейших исследований сердца, но очень информативным. Используется в данном случае для обнаружения, каких либо нарушений ритма сердца (сердечных аритмий), которые могут послужить причиной развития инсульта.Эхокардиограмма сердца (Эхо-КГ) – ультразвуковое исследование сердца. Позволяет обнаружить какие либо нарушения в работе сердца, а также обнаружить дефекты клапанов сердца, которые могут быть причиной возникновения сгустков крови или тромбов, которые в свою очередь могут стать причиной инсульта.Электроэнцефалограмма (ЭЭГ) – исследование активности головного мозга. Представляет собой измерение электрической активности головного мозга при помощи электродов, которые крепятся на голову. Данное исследование назначается, если ваш доктор считает, что у вас был инсульт.Коагулограмма – анализ крови, определяющий скорость с которой кровь сгущается. Данный анализ проводится для определения нарушений, которые могут послужить причиной кровотечения или тромбоза. Также данный анализ проводится для контроля дозы препаратов разжижающих кровь.Биохимический анализ крови – данный анализ необходим для определения двухосновных показателей:
- Глюкоза крови – необходима для установления точного диагноза, так как очень большое или очень маленькое содержание глюкозы в крови может провоцировать развитие симптомов аналогичных инсульту. А также для диагностирования сахарного диабета.
- Липиды крови – данный анализ необходим для определения содержания холестерола и липопротеидов высокой плотности, которые могут стать одной из причин развития инсульта.
Особенности профилактики инсульта у мужчин и женщин
Профилактика инсульта может быть первичной – она направлена на предупреждение мозгового удара в принципе. Это сведение к минимуму перечисленных выше провоцирующих факторов. При условии, что она постоянная и комплексная, рассчитывать на желаемый эффект вполне возможно.
Вторичная профилактика – это предупреждение повторного инсульта, в этом случае необходимо не просто устранять негативные факторы, но и принимать медикаментозные средства, которые будут оказывать положительный эффект на состояние сосудов, а также в обязательном порядке необходимо лечить сопутствующие заболевания.
Первичная профилактика
Первичная профилактика инсульта — это ряд мер профилактического характера, которые принимаются для предупреждения заболевания среди здорового населения. Первичные инсульты составляют 80% от общего количества приступов. Выполняя простые рекомендации можно снизить риск патологии.
Своевременная диагностика и избавление от патологий
Терапия гипертонии и ишемии должна носить комплексный характер. Изначально необходимо сократить количество и продолжительность приступов стенокардии. Назначается прием медикаментов, которые помогут поддерживать артериальное давление в пределах нормы.
Апноэ во сне также опасно для здоровья. Такая патология присутствует у 50-75% пациентов, которые перенесли инсульт. Для терапии врач может назначить проведение полисомнография.
Отказ от вредных привычек
Чтобы снизить риск развития инсульта нужно полностью отказаться от вредных привычек. Курение и частое употребление алкоголя пагубно влияет на организм.
- Через 12 часов после отказа от никотина организм постепенно начинает самоочищаться.
- Через 24 часа нормализуется артериальное давление.
- Спустя 3 месяца пропадает одышка, кашель и аритмия.
Только через 10 лет риск развития инсульта или рака у бывшего курильщика, будет такой же как и у некурящего человека.
Рациональное и сбалансированное питание
В рационе должна присутствовать пища, которая снижает показатели артериального давления и увеличивает эластичность сосудов. В меню нужно добавить следующие продукты:
- яблоки;
- овощи на гриле;
- салаты из капусты;
- нежирные молочные продукты;
- фрукты.
Следует полностью отказаться от чипсов, маргарина, выпечки и фастфуда. Основа рациона – овощи и фрукты. В них содержится большое количество калия, который способствует нормализации артериального давления.
Достаточная двигательная активность
Активный образ жизни помогает предотвратить развитие сердечно-сосудистых заболеваний. Это могут быть простые прогулки или работа в саду. Простые физические упражнения помогают:
- снизить артериальное давление;
- улучшить свертываемость крови;
- поддерживать нормальный вес;
- утилизировать инсулин;
- улучшить работу сердца.
В неделю взрослому человеку рекомендуется заниматься по 2,5 часа при умеренной интенсивности тренировки или по 1 час и 15 минут для энергичных занятий.
Коррекция массы тела
Ожирение способствует развитию ряда заболеваний, которые приведут к инсульту
Особенно важно следить за массой тела после 50 лет, когда риск развития патологического состояния возрастает в несколько раз
Оптимальную массу тела можно оценить по индексу Кетле. Для этого массу тела в кг необходимо разделить на рост в метрах, возведенный в квадрат. Нормальный показатель в пределах 20-25. Если же цифра больше 25, то это указывает на наличие лишнего веса.
Меры, направленные на предупреждение атеросклероза и гиперхолестеринемии
Для профилактики атеросклероза и гиперхолестеринемии необходимо следить за питанием
- майонез;
- маргарин;
- копчености;
- фастфуд;
- жареная пища.
Насыщенные жиры присутствует в мясе и молочной продукции. Большое количество холестерина присутствует в яичных желтках.
Контроль и коррекция показателей артериального давления
Артериальная гипертензия – фактор риска, который может стать причиной инсульта. Некоторые пациенты даже не догадываются о высоком артериальном давлении. Чтобы нормализовать показатели необходимо свести к минимуму употребление соли и привести в порядок массу тела. При гипертонии назначается диета, которую пациент должен соблюдать в течение всей жизни.
Защита от тромбообразования
- Для профилактики формирования тромбов рекомендуется принимать аспирин. Он уменьшает свертываемость крови. Лекарство можно принимать только по назначению врача.
- Для улучшения кровообращения следует заниматься спортом и соблюдать диету. Во время тренировок укрепляется сердечная мышца и уменьшается свертываемость крови.
- Чтобы избежать тромбоза в рационе должен присутствовать зеленый чай, тунец и вишни.
Контроль сахара в крови
Риск инсульта при сахарном диабете возрастает в 4 раза
Следует контролировать количество сахара в крови, чтобы вовремя начать лечение. Для этого необходимо придерживаться правильного питания и периодически сдавать соответствующие анализы.
Борьба со стрессами
Хронический эмоциональный стресс увеличивает риск ишемии в 7 раз. Для устранения такого состояния рекомендуется чаще менять обстановку, отдыхать и при необходимости принимать натуральные успокаивающие средства.
Стресс опасен повышением количества адреналина и норадреналина. Они поднимают артериальное давление и провоцируют спазм сосудов. В результате развивается гипертония и стенокардия, а потом и инсульт.
Виды инсультов
В медицине различают два принципиально разных вида инсультов: геморрагический инсульт (сосуд разрывается, происходит кровоизлияние) и ишемический инсульт (сосуд закупоривается). Оба вида инсультов проявляются преимущественно у людей, которые подвержены гипертонии, заболеваниям сердца (пороки сердца, сердечная недостаточность, мерцательная аритмия, тахикардия), церебральному атеросклерозу.
Как правило, развитие инсульта происходит резко и внезапно, при этом мозг повреждается уже через несколько минут. В данном случае речь идет о завершенном инсульте. В боле редких случаях общее состояние человека ухудшается постепенно – на протяжении нескольких часов или дней в процессе увеличения пораженной ткани мозга. В таком случае имеет место инсульт в развитии. Болезнь может приостановиться ненадолго: область пораженной ткани перестает расширяться на некоторое время.
Симптомы инсульта ишемического проявляются в зависимости от того, в какой части мозга развилось повреждение. Эти признаки напоминают симптомы транзиторных ишемических атак, но при этом мозговые функции нарушаются более сильно, затрагивают обширную территорию тела. При ишемическом инсульте может возникнуть кома либо угнетение сознания более легкой степени. Человек с инсультом страдает от депрессии, он часто не может справляться с собственными эмоциями.
При ишемическом инсульте нередко возникает отек головного мозга. Этот состояние представляет опасность ввиду того, что в черепе человека отсутствует свободное пространство. В итоге вследствие сдавливания ткань мозга повреждается еще сильнее. В итоге состояние больного ухудшается при том, что непосредственно зона инсульта не разрастается.
Люди, которые перенесли в свое время ишемический инсульт, в процессе реабилитации восстанавливают все функции или их большую часть. При этом после перенесенной болезни человек много лет может жить полноценно. Однако в некоторых случаях у больного после инсульта происходит нарушение как физических, так и интеллектуальных функций. Человек может потерять способности нормально есть, ходить, разговаривать.
После возникновения инсульта в первые дни специалисты не могут точно определить дальнейшее развитие состояния больного: оно может как улучшиться, так и ухудшиться. По статистике, частичное восстановление функций происходит у больных с односторонним параличом и с менее серьезными поражениями уже к тому времени, как они покидают стационар. Человек может самостоятельно ухаживать за собой и продолжает курс реабилитации. Больной относительно уверенно ходит, его мышление ясно и полноценно, однако парализованную руку использовать ему еще крайне сложно. Именно руку в большей степени, чем ногу, затрагивает поражение при параличе.
Примерно пятая часть людей, заболевших ишемическим инсультом, умирают еще в больнице. Данное утверждение касается в большей степени людей в пожилом возрасте.
О неблагоприятном прогнозе в данном случае свидетельствуют некоторые симптомы инсульта: нарушения в сердечной деятельности и дыхательных функциях, бессознательное состояние. В случае сохранения неврологических расстройств на протяжении полугода можно, скорее всего, говорить о том, что такие нарушения будут необратимыми. Впрочем, есть и больные, у которых улучшение прогрессирует очень медленно. Боле тяжелый процесс восстановления при ишемическом инсульте наблюдается у людей пожилых, а также у пациентов с другими тяжелыми недугами.
При геморрагическом инсульте у человека происходит попадание крови в ткань мозга вследствие кровоизлияния. У человека при внутрицеребральном кровоизлиянии резко появляется головная боль, сопровождающаяся нарастающими неврологическими расстройствами. Это может быть сильная слабость, спутанность сознания, невозможность двигаться, потеря чувствительности, зрения, речи.
Очень часто в качестве симптомов инсульта геморрагического проявляются судороги, тошнота, рвота. Больной теряет сознание, и все это происходит за несколько минут.
Как правило, диагностика геморрагического инсульта производится без назначения дополнительных исследований. Но если имеет место подозрение на ишемический инсульт, то необходимо проведение компьютерной томографии либо магнитно-резонансной томографии.
Профилактические рекомендации
Тактика предупреждения инсульта предполагает изменение образа жизни, в том числе отказ от нездоровых привычек, коррекцию веса, изменение рациона питания, увеличение двигательной активности.

Общие принципы
Эффективные режимные мероприятия, способствующие предотвращению патологии:
- Умеренная физическая активность, регулярные нагрузки в течение 30 минут ежедневно.
- Диета питания с пониженным содержанием животных жиров и соли.
- Спокойный образ жизни – избегание стрессов, полноценный ночной отдых не меньше 7-8 часов, отказ от злоупотребления спиртосодержащими напитками и курения.
- Контроль показателей артериального давления, уровня глюкозы и холестерина.
- Коррекция массы тела (индекс меньше 25). Избыточный вес тела часто свидетельствует о нарушении обмена веществ. Ожирение, которое развивается на фоне дислипидемии и сахарного диабета – маркер, указывающий, что риск ОНМК существенно возрастает.
Организация питания осуществляется согласно принципам гиполипидемической диеты «Стол №10». Цель рационального, сбалансированного питания – снижение уровня холестерина в крови. Диетические методы профилактики включают употребление большого количества овощей и фруктов, обезжиренных молочных продуктов, цельнозерновых, орехов, рыбы.
Как показывают исследования, устранение факторов риска в рамках профилактики в 80% случаев помогают избежать инсульта у женщин и мужчин в сравнении с пациентами, которые не придерживаются рекомендаций врача.
Медикаментозная терапия
Для профилактики инсульта необходимо принимать препараты, действие которых направлено на устранение провоцирующих факторов, что предполагает проведение антитромботической и антихолестериновой терапии. Нарушения в системе свертываемости крови корректируются антиагрегантами (Клопидогрел, Дипиридамол) и антикоагулянтами (Варфарин, Дикумарин).
Первые препятствуют аккумуляции тромбоцитов, вторые разрушают уже имеющиеся тромбы. При аритмии на фоне сердечной недостаточности показан прием препаратов, которые нормализуют тонус сосудистой стенки, понижают уровень артериального давления и регулируют сердечный ритм. Основные группы лекарств антигипертензивного действия:
- Бета-блокаторы (Бетаксолол, Атенолол).
- Альфа-блокаторы (Доксазозин).
- Ингибиторы (подавляющие действие) ангиотензинпревращающего фермента (Лизиноприл).
- Блокаторы кальциевых каналов (Амлодипин).
- Диуретики (Фуросемид).
- Антагонисты (блокаторы) рецепторов ангиотензина (Ирбесартан).

В ходе профилактического лечения постоянно осуществляется контроль уровня артериального давления. Резкое снижение значений не допустимо, потому что на фоне атеросклеротического поражения артерий возможно ухудшение кровоснабжения мозга. Оптимальный уровень снижения показателей – минус 10-15% от исходных цифр. При медикаментозной профилактике инсульта в пожилом возрасте придерживаются принципов:
- Назначают минимальные дозы препаратов, чтобы предотвратить развитие и влияние побочных эффектов.
- Применяют комбинации препаратов, чтобы понизить вероятность нежелательных явлений и увеличить результативность антигипертензивной терапии. Пример комбинации – диуретик и бета-адреноблокатор.
- Нормализация концентрации липидов в крови. Осуществляется при помощи лекарств с гиполипидемическим действием – статинов (Симвастатин, Правастатин).
Статины назначают в случае, если у пациента, который придерживается гиполипидемической диеты на протяжении 6 месяцев, концентрация холестерина не понижается. Перенесенный эпизод ОНМК повышает риск развития повторного инсульта, что предполагает необходимость проведения профилактики. Медикаментозная профилактика после инсульта проводится по той же схеме, что при сердечно-сосудистых заболеваниях в анамнезе.
Народные средства
Средства народной медицины, предназначенные для предотвращения инсульта, включают настои и отвары, приготовленные на основе лекарственных растений – цветков арники, плодов и цветков каштана, корня пиона, плодов софоры. Луковый сок в сочетании с медом понижает концентрацию холестерина, улучшает состояние сосудистой стенки – повышает эластичность и гибкость. Средства народной медицины рассматриваются как вспомогательные.
Заболевания сердца и сосудов – основные причины возникновения эпизода ОНМК. Чтобы предупредить инсульт головного мозга, прибегают к таким мерам, как своевременное лечение патологий сердца, изменение образа жизни – избавление от вредных привычек, организация здорового питания, регулярная двигательная активность.
Просмотров: 507
Профилактические мероприятия
Для того, чтобы снизить риск и предотвратить развитие заболевания необходимо придерживаться профилактических мероприятий направленных на борьбу с факторами риска. Профилактика инсульта мозга делится на два основных вида: первичную и вторичную. Также неврологи и реабилитологи выделяют несколько общих направлений для предупреждения развития нарушений мозгового кровообращения.
Общие принципы профилактики инсульта
Для эффективного предотвращения развития острого нарушения мозгового кровообращения необходимо в первую очередь исключить этиологические факторы риска инсульта. Ключевым фактором в патогенезе инсульта является дислипидемические изменения в биохимическом составе крови, что приводит к развитию атеросклеротических изменений в стенках сосудов, в том числе и церебральных артерий. Вторым по величине риска является гипертоническая болезнь злокачественной формы и иные заболевания, связанные с сосудистой патологией.
Общие принципы профилактики направлены именно на борьбу с основными патогенетическими звеньями инсульта
Очень важно вовремя выявить изменения в биохимическом составе крови, для этого необходимо начиная с 30 лет хотя бы раз в год проходить комплексное исследование, которое включает:
- биохимический анализ крови,
- исследование липидного спектра крови,
- определение сердечнососудистого риска по специализированным шкалам,
- консультативный приём у кардиолога и невролога.
При выявлении артериальной гипертензии очень важно соблюдать рекомендации лечащего врача и находиться на постоянном диспансерном наблюдении
Первичная профилактика
Комплекс первичной профилактики инсульта головного мозга направлен на предотвращение развития острых сосудистых нарушений. Первичная профилактика направлена на формирование правильного осознания собственного здоровья и возможностей организма. Ведение здорового и активного образа жизни значительно снижает риск развития инсульта у людей средней и старшей возрастных групп. У людей склонных к тромбозам и нарушениями реологических свойств крови для профилактики ишемического инсульта применяют медикаментозную терапию. С этой целью применяют гиполипидемическую терапию с применением препаратов — статинов, которые способствуют нормализации обмена холестерина и других атерогенных липидов. Обязательным компонентом становится проведение антигипертензивной терапии. Постоянное, а в некоторых случаях и пожизненное применение лекарственных препаратов значительно сокращает количество пациентов пострадавших от ишемического инсульта.
Очень важным принципом первичной профилактики инсульта у мужчин является избавление от вредных привычек, таких как курение, употребление спиртных напитков и переедание в особенности высокоуглеводистых продуктов с повышенной жирностью. Так как заболеваемость среди мужского населения инсультом практически в два раза выше, чем среди женского, то и первичная профилактика инсульта головного мозга у мужчин должна быть более тщательной и полноценной.
Особенности профилактики инсульта у женщин
Существуют некоторые особенности профилактики инсульта у женщин и мужчин. Профилактика инсульта у женщин заключается в постоянном контроле за состоянием гемостаза и коагулограммой, так как особенности работы гормональной системы женщины приводят к повышенному риску тромбообразования и других нарушений свёртывающей системы крови. Профилактика инсульта головного мозга у женщин сводится в дополнительном наблюдении неврологом женщины в период беременности и родов.
Вторичная профилактика
Вторичная профилактика инсульта подразумевает мероприятия направленные на предотвращение повторных эпизодов острого нарушения мозгового кровообращения, а также осложнений связанных с развитием инсульта. Вторичная профилактика имеет сложную лечебную структуру и во многом направлена на активизацию компенсаторно-приспособительных механизмов больного и его адаптацию. Вторичная профилактика также, как и первичная делится на немедикаментозную и медикаментозную. К немедикаментозной терапии относят все те же мероприятия, как и при первичной профилактике, однако физическую активность повышают постепенно, так как в период восстановления нельзя провоцировать повышение артериального давления.
С целью лекарственной терапии применяют тромболитические препараты: аниагреганты и антикоагулянты, а также аналогичные при первичной профилактики препараты.
Что делать для профилактики инсульта
Профилактика инсульта сводится прежде всего к коррекции образа жизни. Вот что, по мнению экспертов авторитетной исследовательской организации Mayo Clinic Stroke , надо предпринять в первую очередь:
Следите за весом
Лишний вес тянет за собой сразу несколько факторов, повышающих риск инсульта. Это и рост артериального давления, и сердечно-сосудистые заболевания, и возможное развитие диабета… Потеря даже 4–5 лишних килограммов значительно улучшит ваши шансы избежать знакомства с инсультом.
Ешьте больше овощей и фруктов
Как минимум 4–5 порций (яблоко, капустный салат, овощи на гриле и так далее) в день. Растительная пища снижает артериальное давление и улучшает эластичность сосудов. А это, в свою очередь, является Fruits and Vegetables Can Lower Stroke Risk — Infographic отличной профилактикой инсульта.
Завяжите с курением
И с посещением курилок за компанию тоже. Пассивное курение, как и активное, разрушительно Smoking and stroke: the more you smoke the more you stroke действует на сосуды.
Регулярно тренируйтесь
Физическая активность снижает Exercise as Stroke Prophylaxis риск развития всех типов инсульта. Особенно хороши аэробные тренировки: ходьба, бег, плавание, катание на велосипеде, фитнес с невысокой нагрузкой…
Упражнения действуют комплексно. Они помогают снизить вес, улучшают общее состояние кровеносных сосудов и сердца, уменьшают стресс. Постарайтесь довести длительность ежедневных тренировок хотя бы до 30 минут.
Меньше пейте
Здесь любопытный момент: медики не призывают бросить пить вовсе. Нет, пьянки однозначно опасны хотя бы тем, что повышают артериальное давление. Но вот одна порция спиртного в день может быть даже полезна: по некоторым данным Alcohol consumption and stroke: benefits and risks. , умеренное употребление алкоголя снижает риск образования тромбов и может предотвращать ишемический инсульт.
Да, одна порция, по мнению Fact Sheets — Alcohol Use and Your Health медиков, — это 17 мл чистого спирта или:
- 350 мл пива;
- 147 мл вина;
- 44 мл чего-нибудь крепкого — водки, коньяка, виски и так далее.
Причины инсульта
Для того, чтобы разобраться в причинах инсульта, необходимо знать о том, что существуют два главных типа инсульта:
- Ишемический инсульт
- Геморрагический инсульт
Каждый из этих двух видов инсультов имеет свои предрасполагающие факторы и механизмы развития.Ишемический инсульт – встречается в 75% случаев инсультов, и причиной является сгусток крови или тромб которые закупоривают сосуд головного мозга. Тромб или сгусток образуется в сосуде головного мозга, либо образуется в любом сосуде организма, откуда он вместе с током крови может попасть в сосуды головного мозга и закупорить их.Геморрагический инсульт – причиной является нарушение целостности сосуда головного мозга или другими словами его «разрыв». При разрыве сосуда кровь начинает скапливаться в прилежащих тканях. Кровь, скапливаясь в больших количествах, создает повышенное давление на ткани мозга, тем самым нарушая их деятельность.
Факторы риска и причины инсульта
Артериальная гипертония – или повышенное артериальное давление. Сосуды головного мозга способны выдерживать высокое давление, однако при постоянном повышенном давлении, а также скачкообразных изменениях давления, эластичность стенок сосудов уменьшается и возможны их разрывы.
Сердечные заболевания – в большей части сердечные аритмии. Нарушения ритма, такие как трепетание предсердий, мерцание предсердий, а также дефекты клапанов сердца и расширение камер сердца могут привести к образованию сгустков крови или тромбов которые впоследствии могут попасть вместе с кровотоком в сосуды головного мозга и вызвать их закупорку.
Атеросклероз и повышенный уровень холестерола в крови. Холестерол это воскообразное жироподобное вещество, которое содержится в нашем организме, а также в продуктах питания. Холестерол необходим нашему организму для его нормальной работы. При повышенном содержании холестерола в организме он может накапливаться и откладываться в виде жировых бляшек (атеросклеротические бляшки) на стенках сосудов, тем самым сужая их просвет (это заболевание называется атеросклероз). Чем меньше просвет, тем меньше кровоток и тем больше вероятность закупорки сосуда.
Сахарный диабет – сам по себе является серьёзным заболеванием, проявляется повышенным содержанием глюкозы в крови. При сахарном диабете больше всего страдают стенки кровеносных сосудов организма, становясь хрупкими и ломкими, что может привести к разрушению сосуда и как следствие к инсульту, а также в местах повреждения сосудов могут образовываться тромбы, которые закупоривают просвет сосуда. Процесс может быть ускорен при наличии атеросклероза. Также вероятность инсульта увеличивается при наличии артериальной гипертонии.
Аневризмы сосудов головного мозга – аневризмы представляют собой мешкообразное выпячивание целого участка сосуда либо стенки сосуда. Они могут быть размером от нескольких миллиметров до 1-2 сантиметров. Аневризмы могут быть врожденными, а могут появиться в течение жизни по разным причинам, начиная от травмы и заканчивая атеросклерозом или какой-нибудь инфекцией. Стенки аневризмы значительно тоньше, чем стенки нормального сосуда, поэтому они могут не выдержать определенного давления крови, особенно при артериальной гипертонии, следствием может стать разрыв стенки аневризмы и геморрагический инсульт.
Ожирение и переедание – при увеличенной массе тела и употребление большого количества пищи есть риск постоянного увеличения уровня холестерола в крови, что может привести к развитию жировых бляшек на стенках сосудов и как следствие более вероятную их закупорку.
Курение и злоупотребление алкоголем, а также употребление наркотических веществ (кокаин, амфетамин) – основным фактором развития инсульта, является разрушительное воздействие на целостность сосудов, а также на артериальное давление, которое обычно повышается ввиду воздействия данных веществ.
Длительное употребление гормональных противозачаточных средств – гормоны, содержащиеся в данных препаратах, способствуют образованию тромбов в крови, которые могут попасть в сосуды головного мозга и закупорить их (чаще встречается у курящих женщин и в возрасте от 35 лет).
Нарушение свертываемости крови – благодаря различным факторам кровь может становиться более «густой» либо более «жидкой», что может повлиять на развитие инсульта. Слишком «густая» кровь может образовывать сгустки, которые могут закупорить просвет сосуда. Слишком «жидкая» кровь может стать причиной кровотечения.