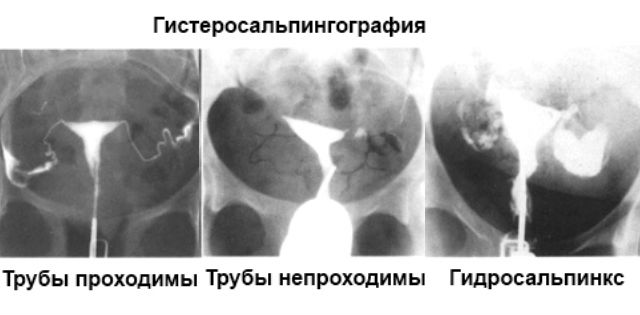
Как проверяют проходимость маточных труб? современные методы диагностики
Содержание:
- Как делают?
- Гидросонография
- Популярные вопросы
- Методы проверки проходимости
- Проверка маточных труб на проходимость
- Гистеросальпингография (метросальпингография)
- Гистеросальпингография в Санкт-Петербурге
- Как происходит проверка фаллопиевых труб на проходимость
- Лапароскопия яичников
- Приключения яйцеклетки
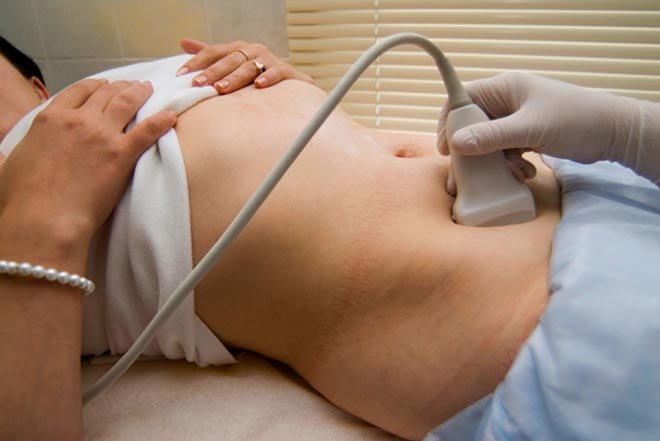
- Как проводится УЗИ маточных труб?
- Ход процедуры
- Стоит ли восстанавливать проходимость?
- Варианты диагностики
Как делают?
Гистеросальпингоскопия проводится одним из двух способов: наружно (через брюшную стенку) или трансвагинально (посредством введения датчика во влагалище).
Ход процедуры:
- У гинекологического кресла опускается спинка, и женщина принимает на нём положение лежа.
- Затем производится тщательная обработка шейки матки и влагалища.
- Через шейку вводится одноразовый катетер небольшого диаметра с баллоном на конце, необходимым для фиксации.
- При помощи УЗИ доктор убеждается, что катетер расположен правильно (для процедуры используется вагинальный датчик).
- В организм женщины вводится физраствор или специальный гель, который, в ходе продвижения по маточным трубам даёт возможность рассмотреть их структуру (его количество варьируется от 20-40 мл до 100-110 мл.). Процедура позволяет не только установить наличие спаек, но и выявить воспаления.
Видео 1. УЗИ маточных труб.
Гидросонография
Широко используемая методика, позволяющая проводить исследование с контрастированием. Высокочувствительная, легко переносимая процедура, которая дает множество ценной информации.
Как проходит исследование:
- Пациентке, лежащей на гинекологическом кресле, проводится осмотр для уточнения стороны отклонения матки;
- Вводятся зеркала во влагалище, после чего шейка матки подвергается обработке;
- В полость матки вводится тонкий катетер для исследования канала шейки матки;
- На конце катетера, после его введения, раздувается баллончик для исключения выпадения катетера из маточной полости;
- Во влагалище вводится УЗИ-датчик (вагинальный);
- Через катетер вводится теплый физраствор, после чего жидкость поступает по фаллопиевым трубам.
Преимущества гидросонографии:
- Отсутствие рентгеновского облучения;
- Возможность проведения исследования в режиме реального времени;
- Более четкое выявление гидро- или сактосальпинксов;
- Более легкая переносимость процедуры, чем при ГСГ;
- Данная методика безопасна, в отличие от ГСГ, после которого следует тщательно предохраняться.
Недостатки гидросонографии:
Низкая точность результатов в сравнении с ГСГ
Популярные вопросы
Можно ли восстановить трубки, если они рассечены и завязаны. Если да, то как это сделать?
После проведения стерилизации восстановить проходимость маточных труб и успешное функционирование для осуществления репродуктивных планов фактически не возможно. Порекомендую обратиться к репродуктологу для возможного решения в пользу ЭКО.
День добрый! 5 лет назад была операция: удалили трубы и 1 яичник. Сейчас 43 года и началась менопауза: все симптомы и прекратилась менструация. Подскажите, пожалуйста, есть ли какой-то вариант лечения, кроме гормонов? Очень сложное состояние сейчас. Какие натуральные средства можно применять? Благодарю!
Здравствуйте! Можно воспользоваться средствами, содержащими фитоэстрогены, антиоксиданты, витаминные комплексы. Это поможет облегчить состояние. К таким препаратам в линейке средств относится Гинокомфорт климафемин. Средство применяется по 1 т 1 раз в день на протяжении 3 месяцев.
Добрый день, у меня была внематочная беременность, 30.06.19 сделали операцию и удалили правую трубу,а месячных нет, хотя должны придти были 22-25.07 проверила тест показал 2 полоски, подскажите я что опять беременная?
Здравствуйте! После операции должны были быть кровянистые выделения из половых путей сразу, так как беременность удалена и происходит отторжение слизистой из полости матки. Поэтому цикл восстановится в новом ритме через 28- 32 дня. Вас должны были предупрелить о половом покое до восстановления цикла и необходимости контрацепции от6 до 12 месяцев. Если Вы это не соблюдали, то беременность может быть.Тест даёт ложноположительный результат до 1 месяца после прервавшейся беременности. Эффективнее сдать анализ на уровень ХГЧ с интервалом в 2 дня, должно быть отмечено падение. Если , наоборот , будет рост, то следует немедленно обратиться ко врачу.
13 лет назад была внематочная беременность одна труба удалена вторая перевязана возможно ли восстановить трубу, если нет делают ли ЭКО?
Здравствуйте! В данном случае Вам следует обратиться на консультацию к репродуктологу для подготовки к программе эко с показанием трубный фактор бесплодия.
Методы проверки проходимости
Никакими домашними способами выяснить состояние маточных труб невозможно. Не стоит терять время на самолечение, не зная точной причины бесплодия. Для проверки проходимости существует ряд эффективных способов.
Перед обследованием пациентка сдает анализы крови на ВИЧ, гепатиты С и В и инфекции, передающиеся половым путем. Во время гинекологического осмотра берется мазок на микрофлору влагалища и шейки матки.
Если обнаруживаются какие-либо инфекционные или воспалительные заболевания половых органов, то обследование откладывается до выздоровления. Проверка проходимости маточных труб не проводится также при наличии маточных кровотечений.
Проверка проходимости труб с помощью УЗИ
Используется метод под названием гидросонография (или эхогидросальпингоскопия – ЭГСС).
Проходимость трубных каналов проверяют следующим образом: полость матки постепенно заполняют физиологическим раствором. Предварительно в нее через шейку заводится УЗИ датчик с видеокамерой. С его помощью наблюдают, насколько свободно жидкость проходит через трубы в брюшную полость.
Процедуру проверки проходимости предпочитают проводить в дни, предшествующие овуляции, когда шейка максимально расширена, а мышцы матки расслаблены. Если возникнет маточный спазм, препятствующий передвижению раствора, то результат может быть неточным.
Преимуществами такого обследования являются его безопасность, а также почти полная безболезненность. По желанию пациентки может быть проведено местное обезболивание (инъекция новокаина в шейку матки). Не требуется никакой предварительной подготовки.
Иногда вместо физраствора в маточные трубы вводится специальная пена. Если проходимость нормальная, пузырьки пены появляются в брюшной полости. При зарастании просвета труб пена выходит в полость матки, а затем наружу.
Применение гистеросальпингографии (ГСГ)
Это рентгеновский метод, в котором используется раствор красителя («контрастное вещество»). С помощью катетера его через шейку матки медленно вводят в полость и маточные трубы. Затем делается рентгеновский снимок. На нем отчетливо видны все внутренние дефекты, приводящие к закупорке труб, а также изгибы.
Процедура безболезненна, но при заполнении матки контрастным раствором могут возникнуть неприятные ощущения (чувство распирания).
Состояние труб исследуют обычно в любой день цикла, кроме менструальных дней, если женщина пользуется контрацептивами. В том случае, когда она не предохраняется, желая забеременеть, процедура проводится на 5-9 день цикла. Однако врачи настоятельно советуют в течение месяца после проведения процедуры воздержаться от зачатия.
К недостаткам этого метода относятся:
- Использование вредного рентгеновского излучения. Если гидросонографию можно при необходимости делать повторно, то рентген часто проводить нельзя.
- Небезопасность применения контрастного вещества. Длительное воздействие используемого раствора красителя может привести к повреждению трубных ресничек.
- У некоторых женщин имеется аллергия на используемый краситель.
- Достоверность результатов может быть снижена из-за спазма маточных мышц. Точность исследования составляет примерно 70%.
Предупреждение: Прежде чем назначить такое обследование, врач должен быть полностью уверен, что женщина не беременна.
Пертурбация
Такой метод проверки проходимости маточных труб подразумевает продувание их воздухом или кислородом под определенным давлением. К проведению этой процедуры необходима подготовка кишечника (делается очистительная клизма) и опорожнение мочевого пузыря.
Процедура проводится в 1 фазе цикла. Обязательное требование – отсутствие у пациентки патогенных микробов в половых органах, а также заболеваний воспалительного характера.
Боли при проведении пертурбации женщина практически не чувствует. Для снятия неприятных ощущений перед ее проведением внутримышечно вводится баралгин или но-шпа.
Длительность процедуры — несколько минут. Обработка данных проводится на компьютере. При оценке проходимости труб учитывается частота сокращений матки и скорость прохождения газа.
Если проблем с проходимостью нет, то после такого продувания планировать зачатие можно уже в данном цикле. Исследование простое, относительно дешевое, но его результаты точны лишь на 60%.
Проверка маточных труб на проходимость
По многочисленным отзывам, очень часто пациентка даже не подозревает у себя наличие подобной патологии. Неблагополучие не проявляется отчетливой клинической картиной и не создает никаких сложностей при повседневном функционировании внутренних органов.
До тех пор, пока женщина не решается на зачатие, стеноз просвета не дает о себе знать. Только тогда, когда пациентка понимает, что долгожданное оплодотворение становится недостижимым, она обращается к врачу.
При этом очень часто ставится диагноз, связанный с нарушением проходимости труб. Иногда косвенными указаниями на патологию становятся частые воспалительные процессы гинекологических органов, отек матки и яичников, неясный болевой симптом.
Специалист понимает, что в данном случае требуется основательная проверка маточных труб на проходимость. Поэтому наиболее часто он направляет пациентку на ультразвуковое исследование. Существуют и другие методы диагностики, но сонография является наиболее безопасным и быстрым из них.
Обычно ее предваряет традиционное трансвагинальное УЗИ. При наличии сомнений назначается более развернутая процедура с применением контрастного вещества.
Причины и виды непроходимости маточных труб
Основным фактором, приводящим к выраженному изменению просвета фаллопиевых труб, становится развитие хронического воспаления в гинекологической области пациентки. Оно быстро приводит к резкому изменению деятельности матки и ее придатков, а также способствует формированию сильной отечности, которая и затрудняет прохождение яйцеклетки.
Нередко трубная непроходимость бывает также вызвана:
- внематочной беременностью;
- инфекцией после аборта;
- врожденной аномалией;
- полипозом;
- разрастанием фиброзной ткани;
- спаечным процессом;
- стенозом просвета;
- травмой малого таза;
- частыми гормональными нарушениями;
- хирургическим вмешательством;
- эндометриозом;
- новообразованием;
- туберкулезом матки и др.
Виды патологии могут зависеть от самых разных причин ее развития. В основном трубная непроходимость возникает из-за стремительного размножения патогенной микрофлоры в тканях. Иногда же она бывает вызвана нарушением выработки слизи, закупоривающей просвет органа.
Выделяется также органический (в результате патологических изменений) и функциональный вид непроходимости (из-за изменения нормальной активности фаллопиевых труб различной этиологии).
Специалисты также различают двустороннюю (выраженное изменение просвета обоих органов) или одностороннюю (отмечающееся с правой или с левой стороны) непроходимость.
Выделяется также полный (когда беременность не наступает) и частичный (существует шанс прохождения яйцеклетки, но он значительно затруднен) ее вид.
Локализация спаечного процесса
При осуществлении ультрасонографии сонолог выявляет место возникновения непроходимости. Она способна сформироваться в самых разных точках.
Однако, очень многие пациентки не знают, как называется процедура проверки проходимости маточных труб, с чем она бывает связана и как проводится.
Гинекология обычно различает следующие виды локализации спаечного процесса:
- Вороночный, когда основные трудности с продвижением яйцеклетки приходятся непосредственно на прилегающий к яичнику отрезок фаллопиевой трубы.
- Извилистый отдел, когда патология размещается в наиболее протяженной части органа.
- Интрамуральный, когда она находится на стыке трубы с маткой.
- Перешеечный формируется на небольшом расстоянии от матки.
Обычно только гистеросальпингоскопия с применением контраста позволяет различить точную локализацию патологии.
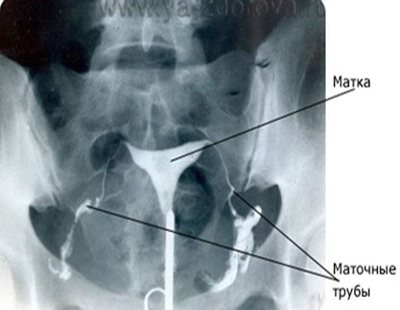
Гистеросальпингография (метросальпингография)
Это обследование с использованием рентгеновского излучения.
Подготовка:
- мазок из влагалища;
- анализы крови на ВИЧ, гепатиты В и С, сифилис;
- флюорография;
- отрицательный тест на беременность;
- за несколько часов до процедуры можно принять но-шпу и баралгин.
Так же, как и при УЗГСС, в матку вводят жидкость – рентгеноконтрастное вещество. Контраст попадает в маточные трубы и на снимках можно отследить, как он проходит по ним, есть ли участки сужения или полного нарушения проходимости.
Контрастное вещество выбирает доктор, оно может быть водо- и жирорастворимым. Водорастворимый лучше проникает в складки слизистой оболочки, благодаря чему можно получить более детальные снимки рельефа трубы. Кроме того, он быстро выводится и не вызывает болезненных ощущений при рассасывании.
Масляный контраст густой, хуже обволакивает слизистую, но имеет неоспоримое преимущество – после него беременность наступает гораздо легче. Он задерживается в трубе до суток и может вызвать боль в животе при рассасывании.
После введения контраста делают несколько рентгеновских снимков. Гистеросальпингография длится не более получаса, после чего женщина отправляется домой.
Доза облучения при гистеросальпингографии минимальна, поэтому можно зачать ребенка уже в текущем цикле.
Гистеросальпингография в Санкт-Петербурге
Процедура ГСГ, или гистеросальпингография — современный метод диагностики, который гинекологи используют для оценки проходимости маточных труб, исследования матки на наличие патологических изменений (трубное бесплодие, эндометриоз и другие заболевания полости матки, а также аномалии ее строения и др.) и т.п.
Кроме того, ГСГ позволяет оценить форму, размеры, положение матки и маточных труб.
Гистеросальпингография проводится путем введения в полость матки специального контрастного вещества. Процесс того, как оно проходит по маточным трубам, выводится на экран рентгенаппарата — т.н. «С-дуги».
Исследование безболезненно и не требует анестезии. Возможно ощущение некоторой тяжести внизу живота во время введения контраста. Доза получаемого рентгеновского излучения минимальна и не превышает нормальный городской фон.
В Центре репродукции и планирования семьи «МЕДИКА» ГСГ выполняют высококвалифицированные акушеры-гинекологи.
Кому назначается ГСГ?
Гистеросальпингография назначается в следующих случаях:
- подозрение на бесплодие;
- миоматозные узлы различной локализации;
- эндометриоз и гиперплазия эндометрия;
- внутриматочную патологию (синехии, полипы, внутриматочные сращения)
- истмикоцервикальная недостаточность
- туберкулёз полости матки и труб.
Противопоказания к ГСГ:
- беременность;
- аллергия на контрастное вещество (в этом случае исследование заменяется процедурой УЗГСС);
- острый инфекционный процесс;
- сердечная недостаточность;
- тромбофлебит;
- почечная и печеночная недостаточность;
- гипертиреоз, нарушенная функция щитовидной железы;
- воспалительный процесс в матке и придатках;
- острое воспаление влагалища и вульвы (кольпит, вульвовагинит);
- неблагоприятный анализ крови (повышенный лейкоцитоз, повышенная скорость оседания эритроцитов);
- неблагоприятный анализ мочи;
- обильные маточные кровотечения.
Обращаем Ваше внимание, что показания к ГСГ устанавливает исключительно врач-гинеколог!
Как проводится ГСГ?
Исследование, как правило, проводится в первую фазу цикла после окончания кровянистых выделений до 12 дня цикла, когда слизистая оболочка матки имеет сравнительно небольшую толщину и не перекрывает входы в маточные трубы.
В рентгенологическом кабинете обследуемая ложится в гинекологическое кресло, через шейку матки врач-гинеколог с помощью специального тонкого одноразового катетера вводит стерильное контрастное вещество «Урографин», которое заполняет полость матки и проникает в маточные трубы. Исследование проводится в режиме «кино» и обследуемая может на экране видеть рентгеновские изображения перемещающегося контраста. Также при желании пациентки гинеколог может в процессе процедуры демонстрировать и комментировать обнаруженные изменения.
Длительность процедуры составляет 10-15 минут.
Мы распечатаем в виде снимков самые информативные изображения. После проведения ГСГ пациентка наблюдается в клинике в течение 30 минут, затем получает заключение в распечатанном виде со снимками, а также краткие рекомендации врача. Контраст не накапливается в организме и частично выводится естественным образом через половые пути, частично — через почки (в течение суток).
Общее время, которое займет у вас обследование с использованием метода ГСГ – не более 45 минут.
Как происходит проверка фаллопиевых труб на проходимость
Кроме лапароскопии, все остальные диагностические процедуры делают в амбулаторных условиях. То, на какой день месячного цикла проводят обследование, зависит от выбранного метода. Регнтенологическую гистеросальпингографию, например, проводят, в середине первой фазы, с 5-го по 10-й день, а гидросонографию при помощи УЗИ в 2d или 3d – во второй после 12-го дня.
Накануне или непосредственно перед процедурой должен быть проведен гинекологический осмотр на кресле, в ходе которого врач оценивает состояние шейки матки, внешнего зева и стенок влагалища, и разрешает дальнейшую диагностику.
Как проводится ГСГ
Введение контрастного вещества может оказаться немного болезненным, поэтому, если вы очень переживаете или ваш болевой порог слишком высок – не стесняйтесь, попросите обезболивание.
Чтобы пациентка не ощущала дискомфорт, для анестезии влагалищной части шейки матки используют лидокаиновый гель или спрей. После этого в цервикальный канал вводят специальный катетер и выполняют первый, обзорный снимок малого таза. Затем, начинают вводить небольшие порции йодсодержащего контраста, который постепенно заполняет полость матки и просветы фаллопиевых каналов. Это продолжается до начала излития контрастного вещества в малый таз.
В ходе наполнения рентгенолог делает несколько снимков, отображающих продвижение жидкости. Вся процедура занимает не более 20 минут. Однако, с целью контроля за возможными индивидуальными реакциями на введенный препарат, пациентка должна еще не менее получаса находиться под наблюдением врача.
Как проводится МСГ
При ультразвуковой проверке проходимости труб роль контрастного вещества играет 0,9% раствор хлорида натрия. УЗ-лучи проходят через жидкость, отбиваются от поверхности стенок исследуемого органа. Изображение при этом выводится на экран монитора. Врач в реальном времени следит за продвижением раствора внутри организма и оценивает ситуацию.
При метросальпингоскопии теплый физиологический раствор под определенным напором через катетер подается прямо в фаллопиевый канал. Одним из плюсов этого метода является то, что проходящая по трубе жидкость не просто наполняет ее, а и слегка растягивает, что в некоторых случаях помогает избавиться от небольших и неплотных спаек. Благодаря подобной реканализации, после обследования шансы забеременеть возрастают. Преимущество использования физраствора – полное отсутствие аллергических реакций.
Лапароскопия
Если женщине требуется диагностическая лапароскопия, перед ней необходимо пройти стандартную передоперационную подготовку. Процедура проводится в стерильных условиях операционного блока. Через небольшие проколы в полость малого таза вводят лапароскоп с системой отсосов, два манипулятра и эндокамеру. Для удобства проведения манипуляций в оперируемую полость закачивают воздух или инертный газ.
В ходе оптического визуального осмотра удаляют экстрамуральные спайки, а при необходимости выполняют пластику поврежденной маточной трубы. После этого лапароскоп и вспомогательные инструменты извлекают, проколы зашивают.
На сегодняшний день лапароскопия является наиболее эффективным методом диагностики и восстановления нормальной проходимости маточных труб, однако в некоторых запущенных случаях, рекомендуется тубэктомия.
Если существует хоть малейшее подозрение на беременность – рентгенографические обследования и диагностические оперативные вмешательства запрещены.
Лапароскопия яичников
Эта процедура проводится не только для удаления кист. В то же время это самый эффективный метод лечения кисты яичников разного характера. Она также может быть эффективным способом лечения эндометриоза — заболевания, при котором клетки внутреннего слоя стенки матки разрастаются за пределами этого слоя. При этом может образоваться эндометриоидная киста.
Лапароскопия яичников позволяет удалить кисту и спайки, вернуть женщине возможность иметь детей. Буквально через пару дней после того, как была проведена лапароскопия кисты яичника, он возвращается в свои нормальные границы и полностью восстанавливает свои функции.
Боли после лапароскопии наблюдаются очень редко, швы обычно заживают быстро, не доставляя дискомфорта, — обезболивающие таблетки принимают в крайних случаях, по назначению врача.
Лапароскопия кисты яичника — непростая операция. Выберите хорошего врача, потому что часто именно от аккуратности выполнения операции зависит появление кист в дальнейшем, а также возможность беременности.
Приключения яйцеклетки
Одна из распространенных причин бесплодия – непроходимость маточных (фаллопиевых) труб. Этот парный орган обеспечивает связь матки с яичниками и играет важнейшую роль в зачатии: во время овуляции яйцеклетка выходит из яичника в брюшную полость, где ее уже «поджидает» воронка фаллопиевой трубы. Она захватывает яйцеклетку специальными ресничками и направляет по ходу движения трубы навстречу «влюбленному» сперматозоиду. Ура, они встретились и соединились! Теперь оплодотворенной яйцеклетке нужно продолжить свой путь по маточным трубам, чтобы оказаться в матке и прочно обосноваться там на ближайшие девять месяцев.
Но что это? На пути яйцеклетки препятствия, она не может свободно передвигаться по фаллопиевой трубе. Это означает, что либо оплодотворение невозможно, либо есть риск внематочной беременности. Причины непроходимости маточных труб могут быть разными: бывают функциональные расстройства гормональной или даже стрессовой природы, но чаще причиной непроходимости становится образование спаек. Это пленки соединительной ткани, которые сдавливают трубы снаружи, создавая помехи движению клеток. Установить наверняка, действительно ли проходимость маточных труб нарушена, можно с помощью гистеросальпинографии (гистеросальпингоскопии).
Как проводится УЗИ маточных труб?
Имеется три способа проверки матки на проходимость с помощью ультразвукового исследования, среди них:
- Наружный (трансабдоминальный). Исследование выполняют через брюшную стенку.
- Трансвагинальный, когда датчик аппарата УЗИ вводится внутрь влагалища.
- Трансректальный. Этот способ предполагает введение датчика внутрь прямой кишки.
Чтобы провести исследование внутри женского организма, на датчик надевают презерватив.
УЗИ матки проводят чаще всего первым, трансабдоминальным способом. Чтобы получить максимально четкую картину, женщине необходимо выпить несколько стаканов воды или сока и проходить процедуру с наполненным мочевым пузырем.
Во время диагностики, женщина должна находиться в горизонтальном положении, лежа на спине. Низ живота и половые органы должны быть освобождены от одежды. Чтобы улучшить контакт датчика с кожными покровами, на дерму наносят специальный гель. Планомерно передвигая датчик, врач исследует матку.
Чтобы изучить ее состояние более детально, возможно введение прибора в полость влагалища или в прямую кишку. Мочевой пузырь для проведения процедуры этим способом должен быть пустым. Также рекомендуется сделать очистительную клизму, если датчик вводят в кишечник. Эту процедуру применяют для исследования матки девушек, не имевших половой близости, чтобы не повредить девственную плеву.
Врач должен быть осведомлен о наличии у женщины аллергии на латекс, если процедура проводится трансвагинальным и трансректальным способом. Результат исследования будет получен в тот же день.
Ход процедуры
Рентгеновское исследование начинается с осмотра, его проводят обычным методом. Пациентке за 30-60 минут до начала ГСГ могут сделать инъекцию спазмолитика. Затем гинеколог вводит в шейку матки тонкий катетер (канюлю) небольшого размера и под давлением подает контрастное вещество.
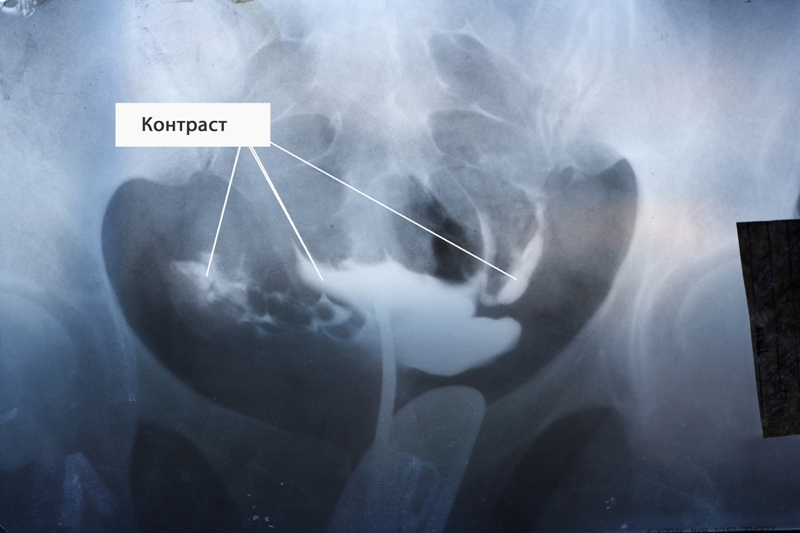
Как правило, за время проведения процедуры делают от 4 до 6 снимков. Вначале фиксируется состояние матки. Затем в полость подают еще 4 мл контрастного вещества, что позволяет более четко осмотреть придатки. Если этого объема жидкости недостаточно, то вводят столько, сколько необходимо. После того как жидкость заполнит орган, она устремляется в трубы. Если на изображении видно, что раствор вышел в брюшную полость с обеих сторон, то трубы проходимы. Если же нет, то можно увидеть, на каком участке жидкость остановилась.
Рентгеноконтрастное вещество впоследствии попадает в кровоток, затем выводится выделительными органами без осложнений.
Чаще всего гистеросальпингографию выполняют в течение 2 недель после очередной менструации. В этот период эндометрий имеет небольшую толщину, а, значит, не перекрывает вход в фаллопиевы трубы. Ощущения от процедуры неприятные, но терпимые, и скорее похожи на гинекологический осмотр.
Для проведения процедуры используют контрастную жидкость, которая имеет способность задерживать рентгенологические лучи.
Это такие препараты, как:
- Кардиотраст (содержит 50% и 30% йода);
- Уротраст, Триомбраст и Верографин (60% и 76% йода).
Интересно, что впервые гистеросальпингографию проводили с раствором люголя в 1909 году. Но эта попытка не увенчалась успехом из-за возникновения раздражения полости брюшины и матки.
Лишь в 1925 году ученый Хойзер впервые применил для проведения ГСГ Липиодол (препарат, содержащий йод). Это вещество позволило хорошо оценить органы, а также не причинило вреда здоровью женщины. Именно с тех пор процедура была введена в медицинскую практику.

Стоит ли восстанавливать проходимость?
В данном вопросе становится важным возраст.
Если женщина молода и кроме непроходимости в трубах у нее не может возникнуть иных патологий, препятствующих зачатию – возможно возвращение проходимости протоков и в продолжении года можно пытаться зачать ребенка.
Когда забеременеть не получилось – не следует тратить время, необходимо сразу же использовать способ ЭКО (экстракорпоральное оплодотворение).
Это происходит из за того, что в период вынашивания ребенка матка растет в размерах и может случиться самопроизвольное устранение спаек и появление просвета маточных труб.
В возрасте за 35 лет при бесплодии продолжительное время и закупорке маточных труб – следует выбрать ЭКО. По истечении времени качественные характеристики яйцеклеток становятся хуже и повышается опасность генетических отклонений у ребенка.
По этой причине, затрачивать время на попытки воссоздания просвета труб просто безрезультатно – проходит время, а этот факт увы не в пользу женщины. Кроме того, появляется возможность самостоятельного зачатия, вслед за появлением первого.
Варианты диагностики
Гистеросальпингография (ГСГ) или метросальпингография (МСГ)
Рентгенографическая методика, оценивающая состояние матки и яйцеводов. Процедура с 80% точностью обнаруживает любые деформации, ведущие к непроходимости — извитости, расширения, перетяжки.
Перед проведением процедуры назначаются:
- Анализ крови на сифилис и гепатиты.
- Обследование мазка из половых путей на ЗППП и флору.
- Исследование крови на свертываемость.
Для поведения гистеросальпингографии в полость матки вводят рентгенконтрастную жидкость, заполняющую пространство фаллопиевых труб, полости матки и брюшной полости. Затем с помощью рентгена осматривают внутренние половых органы женщины, выявляя их дефекты, в том числе, трубную непроходимость.
В норме контраст должен выйти через отверстие маточной трубы в брюшную полость, но при непроходимости этого не происходит. Вещество, дойдя до преграды, останавливается, что видит врач на рентгеновском снимке.
Ультразвуковая гидросонография (УЗГСС)
При этом методе оценки проходимости маточных труб не используется рентгеновское излучение, а сама процедура не вызывает боли и дискомфорта. Предохраняться после УЗ-процедуры до начала нового цикла не нужно.
УЗГСС выполняется перед овуляцией, когда цервикальный канал максимально широк, расслаблен, а введение инструмента не приходит к спазмам. Проведение УЗГСС требует такого же предварительного обследования, как и ГСГ.
В ходе процедуры в специальный тонкий катетер, помещенный в шейку матки, вливается физиологический раствор, нагретый до комфортной температуры. Далее врач с помощью аппарата для ультразвуковых исследований наблюдает за перемещением жидкости — если раствор беспрепятственно движется в матку, значит, яйцеводы функционируют нормально. Нарушение движения жидкости указывает на непроходимость. УЗГСС – безвредный и безболезненный метод исследования проходимости маточных труб, проводимый без лучевой нагрузки.
Диагностическая лапароскопия
Прокол брюшной стенки для аппаратного осмотра внутренних органов.
В ходе операции выполняется два небольших разреза, через которые в брюшную полость закачивается газообразное вещество для расширения пространства и упрощения осмотра. Затем в один из проколов вводится миниатюрная видеокамера для наблюдения за ходом операции, а в другой – инструмент, с помощью которого врач может передвигать и рассматривать внутренние органы под нужным углом. В ходе осмотра доктор фиксирует имеющиеся патологии репродуктивной системы (яйцеводов, яичников, матки — в зависимости от цели лапароскопии) и ставит диагноз.
Процедура проводится под наркозом, что позволяет избежать возникновения спазмов, мешающих диагностике. После вмешательства женщина находится в стационаре в течение суток. Через два-три дня можно приступить к привычной жизни и выйти на работу.
После диагностической лапароскопии в течение месяца запрещаются половые отношения, интенсивные физически нагрузки и подъем тяжестей. Физическую активность нужно увеличивать постепенно, начиная со спокойных пеших прогулок на свежем воздухе.
Хотя наступление беременности возможно сразу после проведения исследования, планировать зачатие нужно не ранее чем через три месяца, чтоб организм полностью восстановился.
Фертилоскопия
Ввиду низкой информативности применяется крайне редко. Процедура близка по сути к диагностической лапароскопии, но инструмент внутрь тела вводится через влагалище, а не проколы.
Методика дает врачу возможность оценить состояние фаллопиевых труб и их проходимость, увидеть наличие или отсутствие спаек, выявить имеющиеся патологии органов репродуктивной системы и даже выполнить незначительные хирургические вмешательства.
Пертубация (кимопертубация)
Также редко практикуется по причине низкой информативности. При ее проведении с помощью сверхтонкого гибкого катетера в полость матки вводят газ (воздух или кислород). Под влиянием газа яйцеводы естественным образом сокращаются, а врач получает информацию о происходящих в органе процессах с помощью специальных приборов, отражающих сжатия труб в виде графической кривой.
Пертубация выполняется на гинекологическом кресле. Обезболивание проводится с помощью но-шпы и баралгина. Длительность процедуры составляет около пяти минут и еще небольшое время требуется аппарату для произведения анализа и построения графика.