Лечение посттромботической болезни
Содержание:
- Диагностика ПТФС
- Причины
- Особенности патологии
- Виды оперативного лечения
- Лечение посттромботической болезни в Москве:
- Приемы и консультации
- Манипуляции и операции
- Причины появления посттромбофлебитического синдрома
- Диагностика
- Лечение посттромбофлебитической болезни
- Предотвращение рецидива заболевания
- Признаки ПТФС, стадии
Диагностика ПТФС
При цветовом картировании в области тромба при посттромбофлебитическом синдроме выявляются один или несколько каналов с кровотоком. Сегментарная окклюзия характеризуется отсутствием кровотока, просвет оказывается заполненным организованными тромботическими массами. В зоне расположения облитерированной вены выявляются множественные коллатерали.
Функционально-динамическая флебография при хронической венозной недостаточности, вызванной постфлебитическим синдромом, имеет ограниченное применение.
При реканализации глубоких вен голени на флебограмме при посттромбофлебитическом синдроме видны неровности контуров вен. Часто при посттромбофлебитическом синдроме заметен рефлюкс контрастного вещества из глубоких вен через расширенные коммуни-кантные вены в поверхностные . Отмечается замедление эвакуации контрастного вещества из вен при выполнении нескольких упражнений с поднятием на носки.
Подозрение на поражение бедренной или подвздошных вен при посттромбофлебитическом синдроме делает необходимым выполнение тазовой флебографии . Отсутствие контрастирования подвздошных вен свидетельствует об их облитерации. Обычно при этом выявляются расширенные венозные коллатерали, через которые осуществляется отток крови из пораженной конечности.
Аналогичную флебографическую картину можно наблюдать при магнитно-резонансной флебографии илеофеморального венозного сегмента.
Дифференциальная диагностика посттромбофлебитического синдрома
1.указания в анамнезе на перенесенный тромбоз глубоких вен,
2.”рассыпной” тип варикозного расширения вен,
3. большая выраженность трофических расстройств,4. дискомфорт и боли при попытке носить эластичные бинты или чулки, сдавливающие поверхностные вены.
Необходимо исключить при посттромбофлебитическом синдроме также симптомы компенсаторного варикозного расширения поверхностных вен, вызванное сдавлением подвздошных вен опухолями, исходящими из органов брюшной полости и таза, тканей забрюшинного пространства, врожденными заболеваниями — артериовенозными дисплазиями и флебоангиодисплазиями нижних конечностей. Аневризматическое расширение большой подкожной вены в зоне овальной ямки может быть принято за грыжу .
Отеки пораженной конечности необходимо дифференцировать от отеков, развивающихся при заболеваниях сердца или почек. “Сердечные” отеки бывают на обеих ногах, начинаются со ступней ног, распространяются на область крестца и боковые поверхности живота. При поражении почек наряду с отеками на ногах отмечается одутловатость лица по утрам, повышение креатинина, мочевины в крови, в моче — повышение содержания белка, эритроциты, цилиндры. И в том, и в другом случае нет присущих посттромбофлебитическому синдрому трофических расстройств.
https://youtube.com/watch?v=ObTuVOXnrRA
Отек конечности может появиться вследствие затруднения оттока лимфы при лимфедеме или блокаде паховых лимфатических узлов метастазами опухолей брюшной полости и забрюшинного пространства. Трудности возникают в дифференциации отека, обусловленного посттромбофлебитическим синдромом и лимфедемой (слоновостью) конечности. Отек при первичной лимфедеме начинается со стопы и медленно распространяется на голень.
Для постановки диагноза недостаточно одних симптомов и жалоб больного. Необходимо провести ряд дополнительных обследований, чтобы подтвердилась посттромбофлебитическая болезнь:
- Функциональные тесты. Маршевая проба Дельбе-Петерса (на верх голени накладывают жгут и больной некоторое время ходит с ним, в норме поверхностные вены становятся пустыми), проба Пратта-1 (проводят бинтование ноги в приподнятом положении, затем после ходьбы оценивают ее состояние, в норме не должно быть никакого дискомфорта).
- Ультразвуковое ангиосканирование с цветным картированием кровотока. Позволяет локализовать в поврежденных венах тромбы, выявлять закупорки сосудов, оценивать работу клапанов, кровоток в сосудистом русле.
- Флебография и флебосцинтиграфия. Помогает увидеть неровности венозных контуров, обратный заброс рентгеноконтрастного вещества и замедление его эвакуации.
- Ультразвуковая доплерография. Позволяет выявить заболевание на ранней стадии.
Причины
Во время образования сгустков крови в глубоких венах, происходит нарушение оттока крови. Появляется отечность, скованность и боль в нижних конечностях. Рассмотрим дальнейшие варианты развития событий:
- Тромб может рассосаться. Это приведет к освобождению венозного просвета. Во многих случаях растворение кровавого сгустка происходит благодаря медикаментозному лечению. Стоит заметить, что на пораженных венах не всегда все протекает без осложнений. Вместе с самим тромбом могут рассосаться больные клапаны вен. Это приводит к рефлюксам – стекание крови по вене в направлении от верха к низу.
- Тромб закрепляется, что приводит к полной блокировке просвета вен. Движение потока крови останавливается, кровь переходит на поверхностные и второстепенные сосуды, которые не могут обслужить такой объем. Появляется варикоз вторичного типа, что приводит к поражению вен на поверхности.
Изменения в сосудах приводят к проблемам с циркуляцией лимфы. Это приводит к характерным застоям с увеличением размера лимфоузлов.
Особенности патологии
Так что же является причиной возникновения посттромбофлебитического синдрома? Для того чтобы ответить на этот вопрос, стоит разобраться в механизме развития болезни.
Стартом для начала посттромбофлебитической болезни является варикозное расширение вен, этот симптом является причиной многих заболеваний, связанных с нарушением кровообращения нижних конечностей.
После формирования сгустка крови обычно происходит его реканализация, т. е. он рассасывается, и наблюдается восстановление проходимости сосуда. Но по ряду причин, например при воспалительном процессе, по мере растворения тромба, происходит нарастание соединительной ткани на стенках сосуда.
При этом исследования показали, что подобные поражения более часто встречаются с левой стороны, чем с правой, причины этого явления до конца не установлены.
повышение давления, отеки, а в отдельных случаях могут появляться даже трофические язвы на пораженных участках. Таким образом и происходит развитие посттромбофлебитического синдрома.
Как понять, что начал развиваться посттромбофлебитический синдром? Необходимо обратить внимание на следующие симптомы и признаки:
- Тяжесть и боль в нижних конечностях, особенно после длительного пребывания на ногах или после физических нагрузок.
- Судороги икроножных мышц в расслабленном состоянии, например во время сна.
- Онемение и снижение чувствительности нижних конечностей.
- Сильные отеки ног, которые до конца не проходят даже после ночного сна.
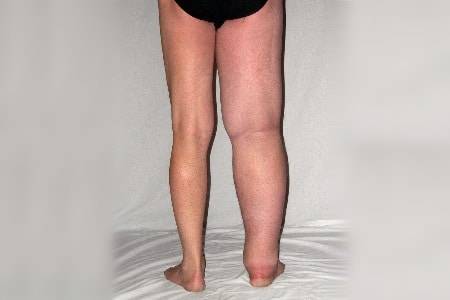
При появлении отеков, необходимо сразу же обратиться к врачу, дабы не усугубить ситуацию.
Если начинают проявляться любые признаки из перечисленных, необходимо обязательно пройти медицинское обследование, для того чтобы выявить причины подобных нарушений, установить диагноз и начать своевременное лечение.
Эта патология считается осложненным течением хронической венозной недостаточности. Для нее характерно появление сильных отеков, трофических патологий кожи и вторичного варикозного расширения сосудов.
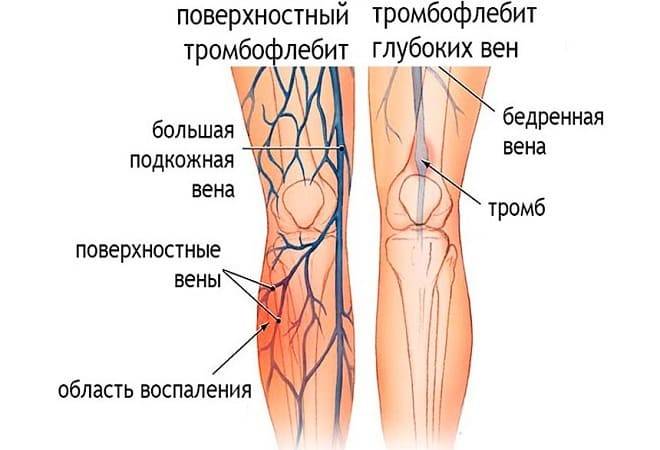
Примерно через 10-15 дней после формирования тромба начинается процесс его разрушения. Из-за рассасывания сгустка и воспаления вены на стенке сосуда образуется соединительная ткань.
Это приводит к увеличению венозного клапанного аппарата. Такие деформации сосуда способствуют возникновению правазального фиброза, который сжимает венозные стенки и таким образом способствует повышению кровяного давления.
Такие преобразования кровеносной системы являются необратимыми и в более чем 85% случаев приводят к нарушению работы лимфатической системы, а через 2-5 лет возникает посттромбофлебитическая болезнь (ПТФБ).
Патология сопровождается отечностью, венозной экземой, склерозированием кожного покрова. В тяжелых случаях на больных участках тела появляются язвенные образования.
Различают несколько форм посттромбофлебитического синдрома, которые зависят от степени проявления различных симптомов. По своей форме патология может быть:
- варикозной;
- отечно-болевой;
- язвенной;
- смешанной.
Обычно болезнь имеет две стадии протекания:
- Ухудшение проходимости глубоких вен.
- Восстановление кровообращения в глубоких сосудах.
По степени ухудшения кровотока различают также стадии субкомпенсации и декомпенсации. Необходимо рассмотреть ряд основных симптомов данной патологии:
- Формирование выпуклостей на поверхности кожи, проявление сосудистых звездочек.
- Долгие и сильные отеки.
- Постоянное чувство усталости, тяжести в ногах.
- Частые судороги.
- Снижение чувствительности нижних конечностей.
- Онемение ног, которое усиливается при ходьбе.
Чаще всего отечность при ПТФС схожа с таковыми при варикозе. Она возникает по причине ухудшения оттока крови из мягких тканей, плохого движения лимфы из-за мышечных сокращений.
Примерно 10-15% людей, страдающих тромбозом глубоких вен, ощущают этот симптом через 6-12 месяцев после возникновения болезни. Через 6 лет протекания патологии данный признак проявляется уже у 45-55% больных.
Виды оперативного лечения
Липосакция. Удаление подвергнутой фиброзу подкожной клетчатки аспирационным способом. Показана при умеренном разрастании соединительной ткани.
Островковая дерматофасциолипэктомия. Иссечение пораженных участков кожи с фиброзной тканью, фасциями и подкожно-жировой клетчаткой. Перед островковой дерматофасциолипэктомией проводят несколько липосакций. Послеоперационную рану закрывают лоскутками кожи, сохранившимися в зоне операции или взятыми с других участков кожного покрова больного.
Создание лимфовенозных анастомозов. Это шунтирующие операции по соединению лимфососудов с венами для улучшения оттока лимфы. Применяются при вторичном лимфостазе, развивающемся преимущественно при лучевой терапии лимфоузлов или после мастэктомии. При первичном лимфостазе лимфовенозные анастомозы эффекта не дают. Суть операции состоит в соединении сосудов лимфатического канала с ближайшей веной путем создания тонких микроанастомозов.
Туннелирование. Создание ходов в тканях, пораженных лимфостазом для отвода накопившиеся лимфы за границы пораженного участка. Отведенная лимфа всасывается в неповрежденные лимфососуды, что приводит к снятию отека.
Временные тоннели представляют собой специальные протезы или спиралевидный дренаж. Для создания постоянных тоннелей используются спирали, изготовленные из специального инертного материала или участков подкожных вен.
Туннелирование показано при запущенном состоянии лимфедемы, когда отсутствует возможность применить другие методы, о которых было сказано выше. Эффект туннелирования временный.
При первичном лимфостазе применяется пересадка тканевого лимфоидного комплекса. Суть операции состоит в том, что на пораженную область пересаживается лоскут кожи с фасциолой и здоровыми лимфатическими сосудами и узлами. Это обеспечивает отток лимфы через неповрежденные узлы и сосуды, выполняющие функцию дренажа.
После хирургического вмешательства проводится дополнительное медикаментозное лечение. Каждый больной лимфостазом должен наблюдаться у ангиохирурга. Необходимость в поддерживающей терапии сохраняется обычно в течение всей жизни.
Лечение посттромботической болезни в Москве:
Показаны 10 из 39,
Все услуги
Приемы и консультации
-
Прием врача-флеболога, первичный
1 980 руб.
-
Прием врача-флеболога повторный
1 870 руб.
-
Прием врача-флеболога, к.м.н., первичный
2 200 руб.
-
Прием врача-флеболога, к.м.н., повторный
1 980 руб.
-
Прием врача-флеболога, д.м.н., первичный
2 750 руб.
-
Прием врача-флеболога, д.м.н., повторный
2 420 руб.
Манипуляции и операции
-
Однократный прием по склеротерапии
2 330 руб.
-
Однократный сеанс Foam-form (микропенной ) склеротерапии, микросклеротерапии на одной нижней конечности
10 360 руб.
-
Сосудистые звездочки (2.5х2.5)
2 270 руб.
-
Лечение разветвленной телеангиэктазии на голени (1 нога)
19 680 руб.
Точную стоимость услуг сети клиник «Доктор рядом» можно узнать по телефону или в регистратуре.
Причины появления посттромбофлебитического синдрома
Даже несмотря на продолжающиеся исследования, причины ПТФС остаются не до конца понятны. Согласно современным европейским данным к развитию постромбофлебитического синдрома приводит следующая цепочка событий. Воспалительная реакция, возникающая в ответ на наличие тромботических масс в просвете сосудов, вызывает травмирование и последующий фиброз тканей. Повреждаются и деформируются венозные клапаны, в большей степени механически от тромба. Возникающая вследствие этого клапанная несостоятельность в сочетании с постоянной венозной обструкцией повышает давление в венах и капиллярах. Венозная гипертензия вызывает застойные явления в тканях, такие как разрыв мелких поверхностных вен, подкожное кровоизлияния, повышение проницаемости тканей. Это в свою очередь проявляется такими симптомами, как боль, отек, гиперпигментация, липодерматосклероз и даже язва.
Диагностика
Для подтверждения или опровержения диагноза «Посттромбофлебитическая болезнь» проводят ультразвуковую диагностику. Допплерография или ангиосканирование дает возможность:
- в режиме реального времени оценить состояние кровотока, скорость и наполненность потока в пораженном и здоровом участке,
- определить наличие тромбов (размер, локализацию), атеросклеротических бляшек, перерождение клапанов или эндотелия в рубцы соединительной ткани,
- оценить функциональные возможности данного участка сердечно-сосудистой системы.
Безопасный, быстрый и безболезненный метод современной диагностики помогает:
- разработать флебологам стратегию восстановления проходимости сосудов,
- оценить диаметр просвета,
- выбрать метод оперативного вмешательства, место разреза и т.д.
Ультразвуковое исследование проводят после или во время лечения фармакологическими препаратами. Оно дает представление о динамике изменений, скорости восстановления нормального диаметра просвета, состоянии стенок элементов.
Когда происходит появление трофических язв, тогда это состояние опасное для жизни. При этом покров кожи нарушает целостность, идет процесс некротизации. Происходит создание благоприятных условий, в которых отлично ощущает себя патологическая микрофлора. Часто развивается гангрена. Потому, когда наблюдаются первые симптомы, характеризующие тропическую язву, больные должны пойти к врачу, чтобы он назначил необходимую терапию. Когда идёт начальный этап болезни, можно лечить средствами, которые имеют местное применение. Также пользуются и народными способами. Если состояние запущенное, здоровье восстанавливается только с помощью операции. Таким образом, происходит предотвращение летального исхода и сепсиса. Потому, когда появляется посттромбофлебитический синдром, нужна диагностика.
Также для подтверждения диагноза используют биохимическое исследование крови. Изменение лейкоцитарной формы свидетельствует о наличии воспалительного процесса, повышение тромбоцитов – о риске роста тромбов и возникновении эмболии и инфарктов.
Если посттромбофлебитическая болезнь развивается во внутренних органах, то без МРТ и КТ не обойтись. Методы дают полное представление о функционировании сосудов, наличии патологий и изменений стенок. На мониторе получают детализированное изображение в разных проекциях в режиме реального времени. Это позволяет точно установить диагноз, выбрать адекватные методы коррекции состояния.
Лечение посттромбофлебитической болезни
В течение адаптационного периода (первый год после перенесенного тромбофлебита) пациентам назначается консервативная терапия. Показанием для оперативного вмешательства является ранняя прогрессирующая декомпенсация кровообращения в пораженной конечности.
По окончании адаптационного периода тактика лечения зависит от формы и стадии посттромбофлебитической болезни. В стадии компенсации и субкомпенсации нарушений кровообращения (ХВН 0-1) рекомендовано постоянное ношение средств эластической компрессии, физиотерапия. Даже при отсутствии признаков нарушения кровообращения больным противопоказан тяжелый труд, работа в горячих цехах и на холоде, труд, связанный с длительным пребыванием на ногах.
При декомпенсации кровообращения пациенту назначают антиагреганты (дипиридамол, пентоксифиллин, ацетилсалициловая кислота), фибринолитики, препараты, уменьшающие воспаление стенки вены (экстракт конского каштана, гидроксиэтилрутозид, троксерутин, трибенозид). При трофических расстройствах показан пиридоксин, поливитамины, десенсибилизирующие средства.
Хирургическое вмешательство не может полностью излечить больного с посттромбофлебитической болезнью. Операция лишь помогает отсрочить развитие патологических изменений в венозной системе. Поэтому хирургическое лечение проводится лишь при неэффективности консервативной терапии.
Выделяют следующие виды операций при посттромбофлебитической болезни:
На сегодняшний день ни один вид лечения, включая оперативные вмешательства, не может остановить дальнейшее развитие болезни при ее неблагоприятном течении. В течение 10 лет с момента диагностирования посттромбофлебитической болезни инвалидность наступает у 38% пациентов.
Чтобы поставить диагноз посттромбофлебитический синдром, медицинскому специалисту достаточно визуального осмотра нижних конечностей. Однако дополнительные методы диагностики используют.
Они позволяют установить степень нарушения венозного оттока, стадию недуга и т.д., что позволяет назначить лечебный курс.
| Допплерография ультразвуковая | Исследование устанавливает локализацию тромба, степень перекрытия просвета, протяженность пораженной области. |
| Ультразвуковое дуплексное ангиосканирование вен нижних конечностей. | Помогает увидеть структуру глубоких сосудов с помощью цветной картинки. Посредством такой диагностики можно изучить особенности и скорость циркуляции крови, присутствие сброса жидкости по перфорантным сосудам, соединяющих глубокие с поверхностными, степень деградации клапанов. |
| Коагулограмма | Определяет густоту биологической жидкости, вязкость, уровень свертывания, склонность к формированию сгустков крови. |
| Венография | В ходе исследования в вены ног вводят специальные лекарства, которые «видят» рентгеновские лучи. Далее делают снимок, на котором видны все сосуды. По нему изучают структуру венозного рисунка, расположение стеноза, его уровень и прочие данные, позволяющие назначить адекватное лечение. |
| Сцинтиграфия | Специальное исследование, проводимое посредством радиоизотопных медикаментов. Они способны издавать слабое излучение, улавливаемое специальными датчиками. Картинка выводится на монитор. |
Предотвращение рецидива заболевания
Пациентам после успешного излечения тромбоза и постфлебитического синдрома показан комплекс антикоагулянтной терапии с применением прямых или непрямых антикоагулянтов. Таким образом, актуально использование: гепарина, фраксипарина, фондапаринукса, варфарина и т.д.
Срок данной терапии может быть определен лишь в индивидуальном порядке, с учетом причин, приведших к развитию заболевания и наличия сохранения фактора риска. Если болезнь была спровоцирована травмой, операцией, острым заболеванием, длительной иммобилизацией, то сроки терапии обычно составляют от трех до шести месяцев.
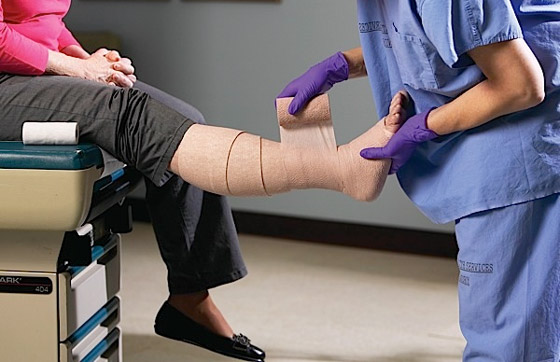
Компресионная терапия, особенно с использованием простого в применении трикотажа – один из важнейших моментов в компенсации всех видов ХВН
Если речь идет о идиопатическом тромбозе, то длительность применения антикоагулянтов должна составлять, как минимум шесть-восемь месяцев, в зависимости от индивидуальных особенностей пациента и риска рецидива. В случае рецидивирующего тромбоза и ряде сохраняющихся факторов риска, курс приема препаратов может быть довольно длительным, а иногда и пожизненным.
Признаки ПТФС, стадии
Посттромботический синдром может проявляться симптомами различной выраженности, что зависит от степени закупорки, тяжести венозной недостаточности. Общие признаки:
- боль, тяжесть в ногах;
- мышечные судороги по ночам;
- отечность ног;
- зуд кожи или покалывание в нижних конечностях;
- варикозное расширение вен;
- пигментация кожи;
- трофические язвы.
Болезнь протекает в двух формах: отечной, отечно-варикозной. При первой основные жалобы связаны с сильными отеками, которые усиливаются после ходьбы. Вторая сочетается в выраженным расширением поверхностных вен. Также выделяют 3 стадии болезни:
- Синдром тяжелых ног. Характеризуется преходящей отечностью, чувством тяжести в левой или правой нижней конечности.
- Стойкие отеки. Связаны с прогрессированием заболевания, усилением застойных процессов.
- Язвенная. Из-за нарушения питания формируются язвы – дефекты на коже, различной глубины.
Также встречается смешанная форма – язвы на фоне сильной отечности, расширения вен.
Характеристика трофических язв
Представляют собой раны на коже, которые развиваются в несколько стадий. На первой – участок, где нарушилось питание тканей, становится горячим, уплотненным на ощупь. Может возникать зуд, шелушение. На втором этапе пораженный участок приобретает фиолетовый или красный цвет, появляется болезненность. В центре пятна возникает небольшая зона некроза, из которой выделяется желтоватая жидкость или гной. На ранних этапах развития форма язв чаще округлая, по мере увеличения ее края становятся неровными.
При прогрессировании, края раны становятся черного цвета, состояние человека ухудшается. По количеству раны могут быть единичными или множественными. Несколько язв могут сливаться, образуя обширный участок некроза. По локализации они чаще возникают в области пораженной вены, по мере развития распространяются на тканях вне зависимости от состояния сосудов.
Отеки нижних конечностей
Возникают чаще по вечерам или после длительной ходьбы. Они могут стать первыми симптомами заболевания, так как на начальном этапе ПТФБ отечность связана с застоем крови в венозной системе. Плазма пропотевает в пространства между тканями, за счет чего конечность выглядит припухшей. Отеки могут быть локальными – только в области пораженной вены или полностью охватывать голень, стопу. На ощупь ткани мягкоэластичные, при нажатии пальцем на отечном участке остается вмятина, которая быстро исчезает. Со временем за счет изменений в сосудах, образуется фиброзная ткань, что называется индуративным процессом. Кожа срастается с подкожной клетчаткой, ее подвижность нарушается.
https://youtube.com/watch?v=B4SGlEK9QV4
Важно!
Код заболевания по международной классификации болезней (МКБ-10) – I87.2.
Болевой синдром
Может возникать еще до появления признаков формирования язв. Чаще боль ноющая, давящая, после появления дефектов может стать жгучей. Усиливается при движении, изменении положения конечности. Боль возникает в области пораженной вены, чаще это голень, по мере распространения процесса ее выраженность усиливается, иррадиации обычно не наблюдается. Больные отмечают, что боль в основном беспокоит в ночное время и становится пульсирующей, под утро стихает, но усталость и тяжесть в ногах не проходит.
Пигментация кожи
Один из характерных признаков посттромбофлебитической болезни. На коже появляются кольцевидные пятна коричневатого оттенка. Чаще отмечаются в области лодыжки. Если болезнь прогрессирует, они распространяются на нижнюю часть голени. Со временем на месте пятен воспаляется кожа, появляется сухая или мокнущая экзема – кожное заболевание, связанное с возникновением сыпи в виде пузырьков. При отсутствии лечения на их месте образуются трофические язвы.
Судороги конечностей
Неотъемлемый признак болезни – ночные, мучительные, очень болезненные судороги в мышцах. Из-за них больные не могут полноценно высыпаться, их сон постоянно нарушается. Это приводит к появлению чувства усталости, сонливости, раздражительности, снижению работоспособности. Судороги могут длиться несколько секунд или минут в зависимости от степени тяжести патологии. Чаще они возникают в мышцах голени, но могут охватывать и всю конечность. Возникают ночью, но судороги могут начаться и в дневное время после физической нагрузки, долгой ходьбы или длительного нахождения в одной позе.