Рефлюкс мочевого пузыря у детей симптомы
Содержание:
- Почему же возникает пузырно-мочеточниковый рефлюкс?
- Этиология
- Послеоперационный период
- Методы лечения
- Эпидемиология
- Пузырно-мочеточниковый рефлюкс – причины возникновения
- Методы лечения
- Обследование
- Классификация
- Консервативная терапия
- Симптомы пузырно-мочеточникового рефлюкса
- Варианты лечения
- Какие симптомы сопровождают патологию
- Способы диагностики
- Классификация патологии, ее степени
- Часто задаваемые вопросы
- Как проявляется патология?
- Симптомы при разных видах и стадиях заболевания
- Осложнения и последствия
Почему же возникает пузырно-мочеточниковый рефлюкс?
Устье мочеточника — это клапан с определённой замыкательной силой. В силу врождённых и приобретённых причин нарушается функция пузырно-мочеточникового соустья.
В качестве наиболее частых причин рефлюкса называют:
- дисплазию замыкательного аппарата,
- укороченный интрамуральный отдел мочеточника,
- дистонию и зияние устья,
- хронический цистит (вызывает склеротические изменения сегмента мочевого пузыря и мочеточников).
Важно!
ПМР нарушает отток из верхних мочевых путей, а это отличные условия для возникновения пиелонефрита.
Даже при скрытом течении пиелонефрита ПМР рассматривается в зарубежных клиниках как процесс, ведущий к:
- сморщиванию почки,
- гипертензии,
- развитию почечной недостаточности.
Если пациента беспокоит гломерулонефрит, лечение за границей, отзывы о котором неизменно положительные, обязательно поможет.
Клиника и диагностика
Характерная клиническая картина отсутствует. Обычно на первый план выходят симптомы пиелонефрита.
При сочетании с дисфункцией мочевого пузыря или циститом больные жалуются на:
- учащённое мочеиспускание,
- недержание мочи,
- боли в нижней части живота.
При проведении лабораторных методов обследования в моче обнаруживают лейкоциты и бактерии. Эти явления могут сопровождаться выраженной интоксикацией, подъёмом температуры.
Одного ультразвукового сканирования и экскреторной урографии недостаточно для постановки диагноза. Поэтому проводится цистография, показывающая высоту заброса контрастного вещества, расширение собирающей системы почки и мочеточника.
В зависимости от полученных данных определяется степень рефлюкса. Вид ПМР зависит от механизма его возникновения и бывает пассивным, активным, смешанным.
Количественную оценку функции почек получают с помощью радиоизотопного исследования.
Этиология
Предрасполагающие факторы развития подобного недуга будут несколько отличаться для врождённого и приобретённого пузырно-мочеточникового рефлюкса.
В первом случае формирование ПМР обуславливается:
- стойким расхождением краев мочеточника;
- анатомически неправильным расположением устьев этого органа, т. е. некорректным вхождением мочеточника в мочевой пузырь;
- укороченным подслизистым туннелем во внутрипузырном отделе;
- удвоением мочеточника;
- наличием врождённого дивертикула, который локализуется возле устья мочеточника.
Вторичной разновидности патологии способствует протекание иных недугов со стороны мочевыделительной системы. Это означает, что вторая категория причин может быть представлена:
- циститом;
- синдромом гиперактивного мочевого пузыря;
- клапаном, который перекрывает просвет мочеиспускательного канала;
- аденомой простаты, что является доброкачественным новообразованием предстательной железы у представителей мужского пола;
- стриктурой мочеиспускательного канала;
- склерозом шейки мочевого пузыря;
- сужением наружного отверстия канала мочеиспускания;
- детрузорно-сфинктерной дискоординацией;
- уменьшением объёмов мочевого пузыря;
- перенесёнными ранее врачебными вмешательствами в области треугольника Льето.
Также стоит выделить факторы риска, повышающие вероятность формирования такой болезни:
- отягощённая наследственность;
- травмирование спинного мозга;
- злокачественные или доброкачественные новообразования спинного мозга или с локализацией в области малого таза;
- врождённые аномалии, негативно влияющие на спинной мозг, в частности, расщепление позвоночника.
Послеоперационный период
Реабилитация после оперативного вмешательства направлена на предупреждение рецидива. Для этого в полость мочевого пузыря устанавливают катетер, который в нужное время будет выводить урину из организма.
Более того, в послеоперационный период больному назначают антибактериальные препараты, чтобы провести профилактику инфицирования и устранить пиелонефрит – возможную причину рефлюкса. К данным фармакологическим средствам относят препараты широко спектра действия. Зачастую это цефалоспорин и аминогликозиды.
Эффективными реабилитационными методами также являются дарсонваль и магнитотерапия, которые способствуют скорейшему заживлению послеоперационных ран, улучшению нервно-мышечного тонуса, улучшению сократимости мочеточника и предупреждению рецидивов.
В послеоперационный период практически не существует никаких ограничений в питании больного. Ему можно есть все, но, конечно же, в пределах разумного. И все же желательно в первые недели после хирургического вмешательства воздержаться от алкогольных напитков и соли.
Реабилитационный период может быть также осложнен ношением катетера. Это необходимо делать на протяжении нескольких недель, а то и месяцев после операции.
Еще в стационаре больного научат правильно пользоваться уретральным катетером, чтобы должным образом менять его и правильно вводить в зону мочевого пузыря растворы фурациллина и хлоргексидина – антисептических препаратов дезинфицирующего свойства.
Как видим, пузырно-мочеточников рефлюкс – заболевание неприятное и болезненное, требующее специализированного лечения и коррекции. Однако полное выздоровление от данного недуга с лихвой возместит больному все неприятные ощущения и впечатления.
Доброго вам здоровья!
Методы лечения
При выявлении начальной стадии патологии врачи используют тактику выжидания. Обычно медики не требуют изменения питания и привычного режима, но при почечной дисфункции может быть назначена диета с ограничением белковых блюд, соли, жидкости. Необходимы регулярные визиты к доктору, проведение цистографии для определения того, прогрессирует ли недуг.
Эндоскопия помогает восстановить клапанную функцию мочеточников. Под выходной участок мочеточников вводится коллаген или особая инертная паста. При этом формируется бугорок, прижимающий стенки мочеточника и нормализующий работу клапанов. Эндоскопия проводится при цистоскопии под наркозом.
В подавляющем большинстве клинических случаев сочетания медикаментозного лечения с физиотерапевтическими процедурами достаточно для эффективного излечивания. Медикаментозный метод устраняет болезненные ощущения, воздействует на возбудителей инфекционных процессов и лечит сопутствующие заболевания. Для этих целей применяется антибактериальная терапия:
- антибиотики — пенициллины (Амоксиклав) и цефалоспорины (Цефуроксим, Цефиксим);
- уроантисептики (Нитрофурантоин, Налидиксовая кислота, Ко-тримоксазол);
- внутрипузырные инсталляции с растворами серебра, Гидрокортизоном, Солкосерилом, Хлоргексидином.
Когда причиной патологии является гиперактивность мочевого пузыря, назначают дополнительные методы лечения у невролога:
- принудительное мочеиспускание каждые 2 часа;
- ванны с морской солью;
- электрофорез.
Хирургический метод (эндоскопия) для восстановления функциональности мочеточникового клапана применяется при врожденных патологиях, когда лекарственные препараты не приносят желаемого результата, а также при 3-5 степени ПМР.
Такое заболевание как пузырно-мочеточниковый рефлюкс у детей, лечение которого может длиться долгое время, имеет два вида – активное и пассивное течение. В первом случае обратный заброс мочи происходит только при мочеиспускании, а во втором этот процесс не зависит от внешних причин.
- диетотерапию;
- назначение препаратов для снижения давления;
- прием антибиотиков;
- фитотерапию;
- акупунктуру;
- почасовую катеризацию мочевого пузыря;
- электрофорез.
Хирургическое вмешательство показано, если:
- альтернативные способы лечения не дают результата;
- помимо рефлюкса, имеются сопутствующие аномалии строения мочевыводящих путей;
- рецидив мочеполовых инфекций, не реагирующих на антибактериальную терапию.
В связи с тем, что мочеточниковый рефлюкс у детей считается серьезной проблемой как медицины так и государства, постоянно разрабатываются и внедряются современные технологии для его лечения. I и II степень заболевания лечится нехирургическим путем, что в 65% случаев дает положительную динамику.
Эпидемиология
Распространённость заболевания в детской популяции составляет 1-2%. Среди детей с инфекцией органов мочевой системы пузырно-мочеточниковый рефлюкс выявляется у 50-70% больных. На первом году жизни соотношение страдающих этой болезнью мальчиков и девочек составляет 6:1, а к младшему школьному возрасту это соотношение изменяется в пользу девочек.
При этом многие авторы разделяют точку зрения, что истинные цифры встречаемости в популяции остаются недиагностированными и заниженными по причинам инвазивности диагностических мероприятий. Приближенные к истинным цифры частоты можно получить при выявлении асимптоматичной первичной формы у сиблингов, больных на пузырно-мочеточниковый рефлюкс. Так, распространённость первичной формы болезни среди сиблингов в ряде исследований колеблется от 4.7 до 50%. По современным данным, поколение детей, чьи родители страдали пузырно-мочеточниковым рефлюксом, имеет риск развития этого заболевания в 70%. Более высокая встречаемость заболевания отмечена у белой расы. Односторонний процесс наблюдается в 50-60%. двусторонний – в 40-50% наблюдений.
Пузырно-мочеточниковый рефлюкс – причины возникновения
Коварное заболевание пузырно-мочеточниковый рефлюкс, причины которого могут быть как врожденными, так и приобретенными, характеризуется нарушением системы клапанов, расположенных в мочеточнике. Заболевание в 70% случаев диагностируется у малышей до 1 года. Несостоятельность клапана в мочеточнике может быть как врожденной – первичный ПМР, так и приобретенной – вторичный ПМР. Во втором случае причинами становится цистит (хронический), приводящий к разрастанию устья в области клапана и снижению его удерживающей способности из-за постоянного воспалительного процесса.
Методы лечения
На начальных этапах заболевания врач может применить тактику выжидания. В этом случае проводятся регулярные консультации уролога и цистоскопия, которая позволяет обнаружить прогресс рефлюкса.
В это время пациент должен придерживаться специальной бессолевой диеты, а при необходимости принимать препараты, которые способствуют снижению давления.
Также консервативное лечение пузырно мочеточникового рефлюкса включает в себя принудительные мочеиспускания.
В этом случае больному предписывается мочиться каждые два часа. Если клиническая картина нормальная, а прогресс болезни отсутствует, к хирургическому вмешательству можно не прибегать.
Крайние меры
Если же развиваются осложнения и консервативное лечение не приносит результатов, без операции не обойтись.
Цель хирургического вмешательства – устранение рефлюкса посредством формирования другого клапана мочеточника.
На данный момент существует несколько методик проведения такой процедуры, однако выявить самую эффективную достаточно сложно.
Как правило, специалист формирует дубликатуру слизистой оболочки, которая выступает в качестве нового клапана. С наружной стороны мочеточник прошивается нитью из капрона таким образом, чтобы после формирования узла образовывался выступ в просвете органа.
Эта складка и будет играть роль клапана, который не допустит проникновение мочи в мочеточник.
Более современная методика заключается во вшивании специального искусственного клапана, однако в России такой способ практически не применяется из-за дороговизны и необходимости использования высокотехнологичного оборудования.
Обследование
При наличии подозрений ребенка направляют к детскому урологу.
6.1. Лабораторная диагностика
- 1Общий анализ и бакпосев мочи выполняется всем новорожденным с гидронефрозом, диагностированным до или после рождения. Анализы выполняются для исключения мочевой инфекции.
- 2Биохимический анализ крови (определение уровня электролитов, мочевины, креатинина в крови). В течение первых суток с момента рождения уровень креатинина в крови новорожденного определяется его концентрацией в крови матери. Следовательно, анализ на креатинин повторяется спустя сутки после рождения.
- 3Определение кислотно-щелочного состава крови для исключения ацидоза.
6.2. Инструментальные методы исследования
Микционная цистоуретрография. Назначается детям с документированным повышением температуры тела (выше 38˚С) и всем мальчикам с симптомами мочевой инфекции вне зависимости от наличия лихорадки.
Исследование также показано родным братьям и сестрам, детям пациента с пузырно-мочеточниковым рефлюксом, так как ближайшие родственники имеют 30% вероятность наследования патологии.
Для исследования в мочевой пузырь через уретральный канал вводится катетер. По катетеру в полость пузыря вводится контрастное вещество, которое способно поглощать рентгеновское излучение.
Далее выполняется серия снимков (наиболее важную информацию представляют снимки, выполненные во время акта мочеиспускания).
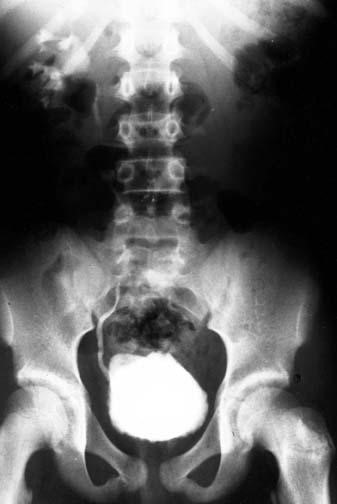
Рисунок 2 — Микционная цистоуретрография пациента с 3-ей степенью ПМР. На снимке контраст проникает в мочеточник и лоханку правой почки. Чашечки острые, нет признаков гидронефроза. Источник —
Радионуклидная цистография. В настоящее время все чаще применяется для скрининга патологии, так как обладает высокой чувствительностью и меньшей, в сравнении с микционной цистоуретрографией, лучевой нагрузкой.
С помощью катетера в мочевой пузырь вводится раствор с радионуклидом. При помощи гамма-камеры производится регистрация излучения и оценивается работа нижних отделов мочевыделительного тракта.
УЗИ органов мочевыделительной системы выполняется детям с документированным повышением температуры тела (выше 38˚С) и всем мальчикам с симптомами урологической инфекции.
При выявлении каких-либо структурных отклонений дополнительно назначается микционная цистоуретрография. УЗИ позволяет установить наличие и оценить степень гидронефроза почек, наличие расширения мочеточников.
Во время обследования врач обращает внимание на состояние паренхимы и размеры почек, оценивает состояние и толщину стенок пузыря, определяет расширение отделов мочевыделительной системы, аномалии впадения мочеточника. Полученные данные позволяют урологу сделать заключение о причине рефлюкса
Полученные данные позволяют урологу сделать заключение о причине рефлюкса.
Динамическая сцинтиграфия почек.
Внутривенно вводится радиофармпрепарат, который в норме выводится из организма почками. При помощи гамма-камеры производится регистрация излучения от тела пациента через определенные временные интервалы и дается оценка функционального состояния почек.
При нарушении почечной функции происходит ослабление захвата препарата почками из кровотока, на снимках определяются дефекты наполнения паренхимы.
Формирование таких дефектов может быть связано с рубцеванием паренхимы, пиелонефритом. Метод позволяет оценить эффективность терапии, провести дифференциальную диагностику с врожденными аномалиями развития.
- Уродинамические исследования (урофлоуметрия) назначаются пациентам со вторичным ПМР (при наличии признаков обструкции/дисфункции нижнего отдела мочевыделительного тракта – например, при стриктурах уретры, заднем клапане уретры).
- Цистоскопия имеет ограниченное применение и выполняется в тех случаях, когда анатомическое строение мочевыводящих путей не было полностью оценено лучевыми методами.
Классификация
Классификация подразделяет заболевание на две формы:
- Первичный ПМР. Возникает на фоне врожденных аномалий строения и работы мочевыделительной системы, связан с внутриутробными нарушениями в развитии устья мочеточника или стенки пузыря. Обнаруживается у детей.
- Вторичный ПМР. Развивается из-за хронических или острых болезней мочевыделительной системы (чаще — вследствие цистита), а также после операций. Может возникать в любом возрасте, преимущественно, диагностируется у взрослых.
Другая классификация выделяет следующие виды пузырно-мочеточникового рефлюкса:
- Пассивный. Обратный ток мочи происходит между мочеиспусканиями и во время них.
- Активный. Заброс урины наблюдается только при мочеиспусканиях.
В большинстве случаев рефлюкс у детей бывает односторонним, но иногда встречается и с двух сторон. У взрослых двусторонний ПМР тоже развивается редко.
По времени появления ПМР может быть таким:
- Транзиторный. Развивается только при обострении других болезней мочевыделительной системы (часто у женщин – при цистите, у мужчин – при простатите).
- Постоянный. Присутствует всегда, характерен для детского возраста.
По тяжести снижения почечной функции выделяют такие степени болезни:
- ПМР 1 степени (умеренный) – функция падает на 30%.
- ПМР 2 степени (средний) – функция снижается на 60%.
- ПМР 3 степени (тяжелый) – функция уменьшается более, чем на 60%.
Консервативная терапия
В настоящее время доказано, что консервативное ведение детей с рефлюксом позволяет минимизировать вероятность формирования новых рубцов паренхимы почек путем защиты от инфицирования.
- 1Консервативная терапия обоснована, если не наблюдается рецидивов заболевания, структурных аномалий строения мочевыделительной системы.
- 2Самоустранение патологии наблюдается у 80% больных с I-II стадией, 30-50% с ПМР III-V стадии в течение 4-5 лет.
- 3Низкая вероятность — при двустороннем рефлюксе высокой степени.
Медикаментозная терапия основывается на принципе: начальные стадии патологии разрешаются самостоятельно, обратный сброс стерильной мочи не приводит к повреждению паренхимы почек.
Терапия включает:
- 1Назначение антибактериальных препаратов длительного действия.
- 2Коррекция нарушений мочеиспускания (при наличии таковых).
- 3Проведение лучевых исследований (микционная цистоуретрография, радионуклидная цистография, сцинтиграфия почек) через определенные временные интервалы.
8.1. Антибактериальная профилактика
Рекомендованные схемы антибактериальной профилактики различаются в зависимости от наличия/отсутствия рубцов почечной паренхимы, возраста на момент постановки диагноза.
Длительная антибактериальная терапия приводит к снижению вероятности пиелонефрита и последующего рубцевания.
Схему приема препаратов подбирает врач-уролог на основании конкретной клинической ситуации.
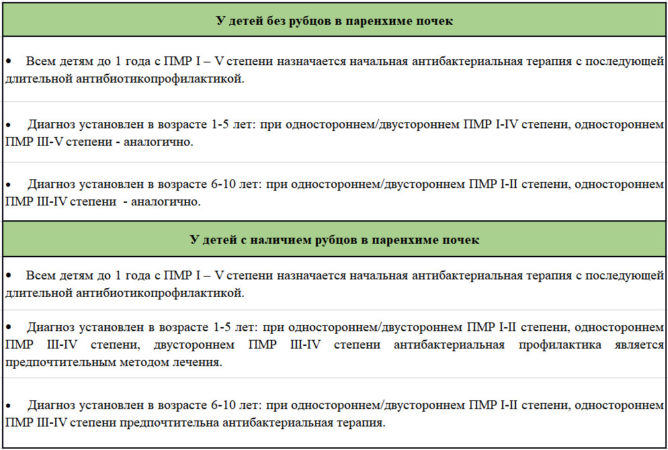
Таблица 3 — Показания к консервативной терапии
Симптомы пузырно-мочеточникового рефлюкса
Характерные симптомы пузырно-мочеточникового рефлюкса отсутствуют. Выявленные мочевая инфекция, пиелонефрит, артериальная гипертензия, почечная недостаточность во многих случаях являются осложнениями пузырно-мочеточникового рефлюкса. Клиническая признаки этих осложнений должны насторожить клинициста: необходимо выяснить причину их возникновения.
Наиболее распространённые симптомы – боль, возникающая во время или сразу после акта мочеиспускания. У детей младшего возраста обычно боль локализуется в животе, у пациентов старшего возраста – в поясничной области.
Варианты лечения
- 1Консервативное лечение и активное наблюдение за пациентом. Пациенту может назначаться постоянная или периодическая антибиотикопрофилактика. У пациента до 1 года также может выполняться циркумцизия (установлено, что обрезание крайней плоти приводит к снижению риска мочевой инфекции).
-
2Хирургическое лечение включает:
- Эндоскопическое введение инъекций склерозантов в ткани, окружающие устье мочеточника (политетрафторэтилен, коллаген, силикон, хондроциты, гиалуроновая кислота).
- Открытая реимплантация мочеточника.
- Лапароскопическая реимплантация мочеточника.
Какие симптомы сопровождают патологию
Симптоматики протекания заболевания, отраженной в клинической картине для пузырно-мочеточникового рефлюкса, не существует. Распространено обращение к урологу пациентов, когда они чувствуют осложнение по типу острого пиелонефрита или какой- либо формы мочекаменного заболевания.
Также могут заболевание сопровождать такие признаки, как:
- головные боли;
- тошнота и рвота;
- поясничные боли.
Часто все эти симптомы сопровождаются повышением артериального давления и перемещением болей в затылочную часть головы. Даже природа мелькающих мушек перед глазами и головокружение могут произрастать из ПМР. В ряде случаев наблюдается потеря сознания у пациентов.
Способы диагностики
Диагностика патологии начинается с визуального осмотра пациента, измерения давления и сбора данных о жалобах больного, предыдущих и сопутствующих заболеваниях.
Следующим этапом будет проведение лабораторных и инструментальных исследований:
-
Общий и биохимический анализ крови – важным показателем будет количество эритроцитов и лейкоцитов, а также уровень СОЭ.
- Общий анализ мочи – интересует наличие в урине сахара и белка, а также показатели эритроцитов и лейкоцитов.
- Компьютерная томография, с ее помощью можно получить максимальную картину течения болезни.
- УЗИ – помогает определить патологию расположения и строения почек, и степень повреждения мочеточников.
- Нефросцинтиграфия – внутривенно или внутрь мочевого пузыря вводится радиоактивное вещество и отслеживается его выведение через почки.
- Цистоуретрография – в полость пузыря вводится контрастное вещество и в процессе мочеиспускания проводится ряд рентгеновских снимков.
- Цистоскопия – помогает оценить устья мочеточников и слизистую мочевого пузыря.
- Урофлоуметрия – позволяет определить скорость движения мочи.
Мочеточник
Мочевой пузырь
Методы диагностики
- общий анализ мочи и крови;
- ультразвуковое исследование мочевыделительной системы;
- цистография;
- урография экскреторная;
- урофлоуметрия.
Урофлоуметрия – измерение скорости мочеиспускания. Данный метод считается самым простым, но малоинформативным. Цистография – наилучший метод по информативности. Благодаря данному исследованию, несложно установить наличие патологии. Все методы диагностики выбираются на усмотрение специалиста исходя из сложности течения заболевания
Анализ мочи
Моча исследуется на наличие гнойных клеток, других признаков мочевой инфекции, наличие белка, указывающего на повреждение почек.
УЗИ брюшной полости
Это тест изображения с использованием звуковых волн). Щуп осторожно прижимается к коже, на которую наносится желе, чтобы обеспечить хороший контакт. Ультразвук является безболезненным, неинвазивным, безвредным. Его можно легко проводить как детям, так и пожилым людям
УЗИ, проведенное на 20 неделе беременности, может выявить увеличенные, опухшие почки у плода. Эти дети исследуются на пузырно мочеточниковый рефлюкс после рождения.
Тест определяет размер, форму почек, выявляет увеличенные мочеточники. Он также показывает, полностью ли опустошен мочевой пузырь. Однако ультразвук не может сказать, присутствует ли пузырно мочеточниковый рефлюкс. Поэтому требуются другие исследования.
Цистограмма с мочеиспусканием (MCG)
Миктурация означает выделение мочи. Цистограмма относится к визуализации мочевого пузыря. При микротуральной цистоуретрограмме (MCUG) полая трубка (катетер) вводится в мочевой пузырь из мочеиспускательного канала. Вводится рентгеноконтрастный краситель.
Когда человек передает мочу, получаются изображения мочевого пузыря. Это исследование определяет наличие рефлюкса. С его помощью оценивается необходимость операции.
Внутривенная урограмма (IVU) / Внутривенная пиелограмма (IVP)
При IVU / IVP изображения снимаются серией рентгеновских снимков после введения рентгеноконтрастного красителя в руку. Этот тест может не показать наличие рефлюкса VU со 100% уверенностью.
Другие тесты
- Цистоскопия. В некоторых случаях внутреннюю часть мочевого пузыря можно визуализировать с помощью специализированного цистоскопа. Во время цистоскопии, выполняемой урологами, врач видить аномальные мочеточники, делает снимки во время процедуры. Она показывает наличие ПМР.
- Радиоизотопное сканирование. Специализированное сканирование изображений, выполняемое путем введения слегка радиоактивной жидкости в мочевой пузырь через трубку. Подобно MCUG, изображения получаются, когда у пациента проходит моча. Радиационное облучение эквивалентно или меньше, чем в MCUG.
- DMSA (димеркаптосукциновая кислота) и МРТ Urogram. Передовые методы визуализации, которые используют, если другие не являются диагностическими.
Классификация патологии, ее степени
Пузырно-мочеточниковый рефлюкс принято разделять на пять основных стадий (или степеней). Это обусловлено степенью поражения органов мочевыделительной системы.
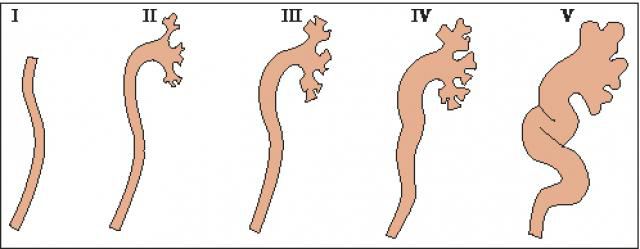
Степени пузырно-мочеточникового рефлюкса у детей идентичны степеням данного заболевания, возникающего у взрослых. Поэтому ниже приводится классификация недуга, не зависящая от возраста и пола пациента.
| Степень | Чем обусловлена |
| Первая | Из мочевого пузыря моча поступает в мочеточник, не провоцируя патологических изменений |
| Вторая | Урина проникает в лоханку почки, также не вызывая ее изменений |
| Третья | Моча попадает в почку, что характеризуется расширением и утолщением мочеточника, почечной лоханки и чашечки |
| Четвертая | Лоханка почки сильно расширяется, мочеточник становится извилистым |
| Пятая | Отмечается дисфункция почек и истощение всей мочевыделительной системы |
Примечательно, что две начальные стадии пузырно-мочеточникового рефлюкса не нуждаются в лечении ни у детей, ни у взрослых. Больных ставят на диспансерный учет, им рекомендуется регулярно посещать больницу и наблюдаться у знающего специалиста, который будет наблюдать за их самочувствием.
Часто задаваемые вопросы
Как выбирают способ устранения болезни
Необходимо сразу же заметить, что и при эндоскопическом и при хирургическом виде устранения заболевания получаются отличные показатели, но как подтверждает практика, итоги лечения в различных клиниках могут отличаться. В основном, хирург применяет именно ту методику, которая ему дает возможность получать самые положительные результаты лечения.
Можно ли обойтись без операции
В том случае, если не начать активное лечение первичного рефлюкса с помощью оперативного вмешательства, то спустя несколько лет он может полностью исчезнуть самостоятельно, это наблюдается в 10-50% случаев, но при этом на протяжении всего этого времени в почке могут развиваться различные необратимые изменения. При этом, чем больше степень заболевания, тем меньше показатель вероятности самостоятельно излечения.
Как быстро необходимо лечить рефлюкс мочи
В независимости от возраста больного и сложности болезни, обязательно назначается срочное лечение, применяют для этого хирургический или эндоскопический метод. В том случае, когда выявляется рефлюкс 3-5 степени,и не наблюдаются различные обострения, пиелонефрит, то лечение осуществляется оперативными методами, что же касается стерильного рефлюкса 1-3 степени при отсутствии воспалительных процессов в анализах в мочи, у больного есть возможность просто оставаться под пристальным наблюдением.
В чем заключается хирургический вид лечения
Операция проводится, как правило, на открытом мочевом пузыре, основной целью такого процесса выступает формирование прохода под слизистой оболочкой пузыря, где размещается сам отдел мочеточника, после чего моча, наполняющая орган, нажимает верхнюю стенку мочеточника к его нижнему отделу, выступая преградой для попадания мочи в мочеточник из пузыря.
Основные минусы оперативного лечения
Конечно же, хирургический метод дает вероятность получать отличные результаты в 75 — 98% случаев, но одновременно имеются и значительные минусы, а именно: долгий наркоз, травмы, длительный период после операции, а если бывает рецидив повторение операции осуществить намного труднее, так как возникает огромный риск неудач.
Что такое эндоскопический вид лечения
Основная задача данной методики состоит в полном восстановлении неправильного функционирования мочеточника способом введения белка коллагена под его выходной отдел, после чего материал образовывает своеобразный бугорок, зажимающий нижний отдел стенки мочеточника к верхнему, помогая тем самым полностью восстановить правильную функциональность клапана.
httpv://www.youtube.com/watch?v=XoNprpCEwds
При этом само вмешательство осуществляется во время проведения цистоскопии, под внутривенным наркозом, для этого применяются специальные современные детские операционные иглы и цистоскопы. В основном длительность данной процедуры занимает не более 15 минут, спустя некоторое время состояние больного полностью стабилизируется, а через четыре суток пациенты выписываются, находясь постоянно под наблюдением. При этом до выписки выполняют антибактериальную профилактику, в виде мочевых инфекций, после чего назначается контрольное обследование.
Как проявляется патология?
Рефлюкс мочевого пузыря не выражается особыми проявлениями. Симптомы данной болезни сопровождают другие отклонения в системе мочевыделения.
Такими симптомами считаются:
- болезненность после акта испускания мочи, ощущающаяся в крестцовой или поясничной области;
- повышенные показатели артериального давления;
- ощущение распирания в районе поясничной части;
Рефлюкс мочевого пузыря не выражается особыми проявлениями.
- частые позывы к мочеиспусканию;
- небольшой объем урины;
- измененный внешний вид урины – она мутнеет, пенится, а по цвету похожа на мясные помои, запах имеет очень неприятный;
- при выведении мочи чувство жжения;
- увеличение температуры и развитие озноба;
- развитие отечности;
- периодические головные боли, головокружения;
- в отдельных случаях происходит потеря сознания.
Все эти факторы применимы в отношении взрослых пациентов. ПРМ у детей проявляется такими признаками:
- болевыми приступами, ощутимыми в области живота;
- недержанием мочи (энурезом) в течение сна. Это случается и с теми детьми, которые ранее не страдали подобным расстройством;
- сильным плачем и даже криками при мочеиспускании у детей до 1 года;
ПРМ у детей проявляется болевыми приступами, ощутимыми в области живота
- повышением температуры тела без всякой причины (то есть, отсутствуют признаки ОРЗ или ОРВИ, других простудных заболеваний);
- запаздыванием в физическом развитии ребенка из-за сбоев в функционировании внутренних органов.
Симптомы при разных видах и стадиях заболевания
ПМР бывает активной и пассивной природы. В первом варианте возвратный заброс урины идет только при мочеиспусканиях. При пассивном рефлюксе отток мочи может происходить в любое время — при мочеиспусканиях и между ними. Недуг имеет две формы:
- Первичная. Сопряжена с внутриутробными аномалиями органов мочевыделительной системы. При этом наблюдается нарушение развития устья мочеточников, стенок пузыря. Диагностируют у новорожденных.
- Вторичная. Развивается как осложнение на фоне хронических недугов мочевыделительной системы, выявляется после операций. Возникает независимо от возраста.
Рефлюкс может быть односторонним и двусторонним. У детей обычно наблюдается односторонний рефлюкс. Он присутствует постоянно, в отличие от рефлюкса у взрослых (для старшего поколения характерно обострение ПМР при цистите и простатите). Двухсторонний почечный рефлюкс в детстве встречается нечасто, но проявляется ярко.
По уровню нарушения функции почек патология бывает трех степеней:
- умеренная — снижение на 30%;
- средняя — падение до 60%;
- тяжкая — уменьшение на 60% или более.
Помимо разделения заболевания на врожденную и приобретенную формы, патология отличается несколько другими разновидностями. Для каждой из форм характерны определенные симптомы:
- Пассивная. Заброс биологической жидкости из мочевого пузыря в почку осуществляется независимо от времени опорожнения.
- Активная. Обратный отток урины наблюдается лишь при акте мочеиспускания.
- Пассивно-активная. Смешанная форма, характеризующаяся обратным оттоком мочи в различные временные промежутки.
Течение пузырно-мочеточникового рефлюкса подразделяется на пять стадий. Каждая из них характеризуется областью заброса урины:
- Первая стадия. Наблюдается обратный заброс мочи исключительно в тазовый мочеточниковый сегмент.
- Вторая стадия. Процесс оттока урины отмечается на протяжении всего пути от почек до мочеточника.
- Третья стадия. Отличается неизменным объемом мочеточника при обратном оттоке мочи в систему выделения почек. Такая особенность обусловлена существенным расширением чашечно-лоханочной системы.
- Четвертая стадия. Происходит существенное увеличение чашечек, лоханок и мочеточника.
- Пятая стадия. Отмечается нарушение адекватного функционирования почки ввиду истончения зон, выделяющих мочу.
Отличительной особенностью течения пузырно-мочеточникового рефлюкса у детей является возникновение:
- Болезненности в области живота. В отличии от взрослых, дети не испытывают болей в поясничном отделе.
- Беспричинного повышения температурных показателей. Субфебрилитет, как правило, не сопровождается катаральными проявлениями в виде насморка, кашля и тембральных изменений.
- Энуреза. Синдром недержания мочи во время сна нередко возобновляется у маленьких пациентов, которые уже освоили навык сдерживания урины.
- Истеричного плача или крика в момент опорожнения мочевого пузыря. Данный симптом в большей степени относится к детям грудного возраста.
- Физической недоразвитости. Подобное проявление наблюдается у детей при сбое в работе любого органа или системы организма, включая почки с мочевым пузырем.
Осложнения и последствия
Попадание мочи в мочеточники и почки, провоцирует инфицирование и воспаление почечных лоханок. Это способствует развитию пиелонефрита и образованию камней в почках.
Возникает риск кровотечений из мочеиспускательного канала.
К тому же в почках повышается давление при каждом акте мочеиспускания. В результате нарушается фильтрационная способность мочевыделительных органов, а в почках наблюдаются склеротические изменения.
В дальнейшем лоханка почки атрофируется и сморщивается, что требует удаления мочеточника вместе с органом.
К возможным последствиям ПМР можно отнести развитие таких патологий:
- вазоренальная гипертензия;
- почечная недостаточность;
- гидронефроз.
Можно ли проводить диализ или пересадку почки
Пациенты с тяжелой рефлюксной нефропатией, которые прогрессировали до почечной недостаточности, могут извлечь выгоду из диализа или трансплантации.
Является ли рубцевание почки обратимым
Нет. Невозможно полностью изменить рубцы почек из-за рефлюксной нефропатии
Поэтому важно диагностировать и лечить ПМР на ранней стадии, регулярно контролировать пациента