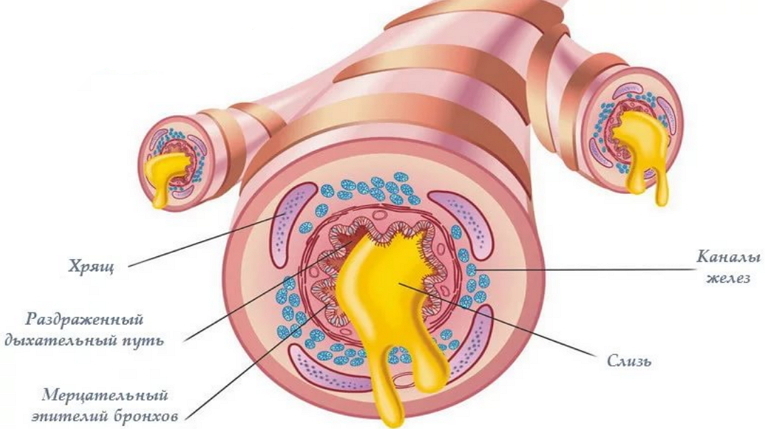
Обструктивный бронхит у взрослых
Содержание:
- Причины возникновения дыхательной недостаточности
- Лечение
- Другие болезни органов дыхания: характеристика, механизмы и причины
- Лечение
- Межуточные пневмонии острого течения
- Лечение
- Симптоматика
- Причины рестрикции дыхательных путей
- Нарушение проходимости бронхов, функций плевры и альвеол
- Лечение хронической обструктивной болезни легких
- Причины внелегочной формы рестриктивных расстройств следующие:
Причины возникновения дыхательной недостаточности
В основе патологии лежит нарушение газообмена в легких
Возникать дыхательная недостаточность 2 степени может как следствие или осложнение целого ряда заболеваний. В основном это острые и хронические болезни органов дыхания – воспаления легких, ателектаз, бронхоэктатическая болезнь и другие. Также провоцировать нарушение могут каверны в легких, вызванные туберкулезом и другими разрушительными процессами, абсцессы, опухоли и другие проблемы с состоянием органов.
К возникновению проблемы приводят поражения центральной нервной системы различной природы, патология сосудов легких и сердца, наличие доброкачественных и злокачественных опухолей средостения и легких, анемии, наличие гипертензии малого круга кровообращения и так далее.
Так как состояние не возникает самостоятельно, а является следствием других патологий, для предотвращения его появления важную роль играет своевременное обнаружение и избавление от основного заболевания, которое может спровоцировать осложнение.
Формы и стадии патологического состояния
Дыхательная недостаточность может протекать в острой и хронической форме
Существует несколько видов классификации дыхательной недостаточности:
- По механизму возникновения: паренхиматозная и вентиляционная.
- По причинам появления: обструктивная, рестриктивная, смешанная, гемодинамическая, диффузная.
- По темпам развития: острая и хроническая.
- По газовому составу крови: компенсированная и декомпенсированная.
Основным принципом классификации состояния является деление на степени. Оно выражается в интенсивности симптомов и проявлений патологии:
- Дыхательная недостаточность 1 степени выражается появлением одышки при умеренных или серьезных нагрузках на организм.
- Дыхательная недостаточность 2 степени проявляется развитием одышки при приложении незначительных усилий, но с включением компенсаторных механизмов в состоянии покоя.
- Дыхательная недостаточность 3 степени выражена сильной одышкой и развитием цианоза (синюшности) даже в состоянии покоя, появлением гипоксемии.
Лечение состояния связано с выявлением и ликвидацией основной причины. Чем раньше это будет сделано, тем меньше шансов на развитие ДН серьезного уровня.
Симптомы и опасность 2 степени
Симптомы зависят от формы и стадии ДН
Проявления дыхательной недостаточности разнообразны, но в основном больные жалуются на следующие состояния:
- Одышка. Это основной из признаков появляющегося синдрома. По ее уровню можно судить о степени прогрессирования болезни. Для второй стадии характерно появление одышки даже при небольших усилиях, но исчезновение ее в состоянии покоя.
- Слабость и утомляемость дыхательной мускулатуры. Больной жалуется, что ему буквально «тяжело дышать». Часто присоединяется тахикардия.
- Гипоксемия – снижение уровня кислорода в крови. Внешне ее можно заметить по наличию цианоза и тахикардии, а также не слишком выраженной артериальной гипотонии. Состояние может ухудшаться вплоть до падения пациента в обмороки. При хронической форме гипоксемии появляется легочная гипертензия.
- Гиперкапния – отравление скопившимся в крови углекислым газом, частная форма гипоксии. Больной жалуется на слабость, сонливость, нарушения сна, головокружения и головную боль. Это состояние вовсе не безобидно, оно способно спровоцировать так называемую гиперкапническую кому и привести к развитию опаснейшего осложнения – отека головного мозга.
Основная опасность второй стадии ДН состоит в том, что одышка компенсируется в состоянии покоя. Больной надеется на то, что это временное состояние, раз оно проходит самостоятельно после отдыха. А на деле в это время патология углубляется и прогрессирует.
Если процесс не будет вовремя обнаружен, он может привести к развитию правожелудочковой недостаточности, легочного сердца и легочной гипертензии. Риск гибели пациента возрастает по мере углубления основной причины, патологических изменений в органах, развития легочной недостаточности и ее последствий.
Лечение
Синдром нарушения чувствительности удается устранить сразу после ликвидации основной причины, вызвавшей это состояние. Терапия состоит из применения комплексных мер. Использование препаратов – не первоочередное действие. Медикаментозные средства – это нагрузка на функцию внутренних органов: повышается риск нарушения состояния печени, почек, сердца. К тому же, лекарственные препараты вызывают привыкание.
Современные терапевтические программы составляют с акцентом на мануальном (ручном) воздействии. Такое лечебное направление имеет ряд преимуществ, главное из них – отсутствие вреда для иммунитета и активности внутренних органов. При выявлении синдрома нарушения чувствительности конечностей назначают мануальные виды лечения, наиболее эффективные из которых:
- Кинезиотейпирование. Современный, проверенный метод устранения проблем с чувствительностью рук и ног. Предполагает применение специальных лент, которые накладывают непосредственно на патологический очаг. С одной стороны тейпы обработаны лечебным составом, который при контакте с кожей человека оказывает терапевтическое воздействие. Процедура характеризуется безопасностью для здоровья.
- Массаж. Процедура направлена на восстановление чувствительности конечностей за счет улучшения циркуляции крови. Уже после 1 сеанса конечности ощущают колебания температуры внешней среды, тактильное воздействие. При неотягощенном случае снижения чувствительности рук и ног курс составляет 7-10 сеансов.
- Остеопатия. Процедура направлена на восстановление физиологически правильного положения позвонков, межпозвонковых дисков, суставов. Благодаря изменению локализации анатомических сегментов, они прекращают сдавливать нервы, и чувствительность конечностей восстанавливается. Профессиональная остеопатия нормализует проводимость нервных волокон уже после первого сеанса.
- УВТ. Эффективный метод физиотерапии, который применяют в качестве дополнения к общим назначениям или в виде единственного терапевтического воздействия. Ударно-волновая терапия ускоряет циркуляцию крови, улучшает терморегуляцию тканей, устраняет парестезии и другие неприятные ощущения. Благодаря обработке малочувствительных конечностей акустическими волнами, иннервация рук и ног восстанавливается.
Только врач определяет вид процедур, необходимых в конкретном клиническом случае, и устанавливает продолжительность общего терапевтического курса. Специалист учитывает возраст пациента, его общее состояние, причину ослабления иннервации ног и рук.
Синдром нарушения чувствительности конечностей – клиническое проявление многих болезней опорно-двигательного аппарата, нервной и эндокринной системы. Не менее часто признак имеет онкологическое происхождение. Чтобы своевременно пройти эффективное лечение и избавиться от основного нарушения, вызывающего онемение рук и ног, нужно записаться на прием к врачу. До прохождения консультации в клинике доктора Длина противопоказан прием препаратов, поскольку их воздействие искажает клиническую картину, усложняет возможность быстрой диагностики.
Другие болезни органов дыхания: характеристика, механизмы и причины
Здесь представлена характеристика таких болезней органов дыхания, как острый и хронический бронхит, бронхоэктатическая болезнь и эмфизема легких.
Острый бронхит. При остром бронхите воспаление носит характер катарального. Исходами острого бронхита являются выздоровление и переход в хроническую форму. Во время этой болезни органов дыхания при распространении воспалительного процесса на легочную паренхиму возникает очаговая пневмония (бронхопневмония).
Хронический неспецифический бронхит. При хроническом бронхите мышечный слой бронхов атрофируется, подвергается жировой дистрофии, что является предпосылкой к образованию участков расширения — бронхоэктазов. Механизм этой болезни органов дыхания связан с тем, что эпителий слизистой подвергается метаплазии, вокруг стенок бронхов возникает прослойка соединительной ткани.
Бронхоэктатическая болезнь. Бронхоэктазы могут иметь как врожденное, так и приобретенное происхождение. Истончение бронхиальной стенки на небольшом протяжении при кашлевых толчках вызывает ее расширение в виде мешковидных бронхоэктазов; при расширении бронха на значительном протяжении возникают цилиндрические бронхоэктазы. В полостях бронхоэктазов обычно наличествуют процессы хронического гнойного воспаления. Последствием этого заболевания органов дыхания может быть возникновение гипертонии в малом круге кровообращения с гипертрофией правого желудочка («легочное» сердце) и амилоидоз как осложнение хронического гнойного процесса.
Эмфизема легких. Эмфизема легких характеризуется увеличением размеров легких и повышением содержания в них воздуха при одновременном уменьшении дыхательной поверхности альвеол. Причинами такой болезни органов дыхания, как эмфизема легких, являются: нарушение вентиляции при обструкции бронхов и вследствие хронических воспалительных процессов, процессы компенсации при удалении части легкого и другие факторы. При сглаживании стенок в расширенных ацинусах может наблюдаться возникновение гладкостенных пузырей (буллезная эмфизема). Расположенные под плеврой пузыри могут разрываться, при этом возникает спонтанный пневмоторакс.
Лечение
Основное лечение рестрикции, которая спровоцировала дыхательную недостаточность, заключается в стабилизации газового обмена в организме, а также устранении основных причин данной патологии.
Лечебная физкультура (при лёгких расстройствах)
Применение лечебной физкультуры эффективно при незначительных нарушениях дыхания, вызванных рестрикцией.
Упражнение №1
Данное упражнение лечебной физкультуры предусматривает выполнение резких вдохов носом и выдохов через ротовую полость. Рекомендуется ежедневно делать 15 повторений по 5-8 подходов. Больной при этом должен находиться в положении стоя.
Упражнение № 2
Для выполнения данного упражнения необходимо зафиксировать верхние конечности на уровне пояса. На вдохе больной должен тянуть руки вверх. Затем на 2 с необходимо задержать дыхание, а после этого выдохнуть, возвращаясь в исходное положение. Данное упражнение выполняется в 10 повторений по 5 подходов.
Упражнение № 3
Чтобы выполнить это упражнение, больной должен находиться в положении сидя. На глубоком вдохе необходимо отрывать стопы от пола, а ноги немного вытягивать, разгибая их в коленях. На выдохе тело должно возвращаться в исходное положение. За 1 подход рекомендуется выполнять 10 повторений. Оптимальное количество подходов определяется по общему самочувствию больного.
Аппаратное дыхание
Пациенты, поступившие в стационар с признаками острой или хронической дыхательной недостаточности, развившейся на фоне рестрикции, в обязательном порядке подключаются к аппарату ИВЛ.
Своевременное применение этого медицинского оборудования позволяет минимизировать риск развития дальнейших осложнений, а также дает благоприятный прогноз на восстановление всех функций организма.
В течение того периода времени, когда пациент находится на ИВЛ, медики предпринимают меры по устранению патологии, которая спровоцировала рестрикцию нижних дыхательных путей. После восстановления работоспособности легких больной может дышать самостоятельно без применения аппаратного оборудования.
Лечение кислородом
Терапия кислородом предусматривает регулярное прохождение процедуры оксигенотерапии. В составе обычного воздуха, который присутствует в окружающей среде, содержится около 21% кислорода. Больным с признаками рестрикции дыхательных путей показаны ингаляции газовой смесью с большей концентрацией оксигена.
Массовую долю кислорода, которая должна использоваться в терапевтических целях, определяет лечащий врач пульмонолог. В среднем в течение недели проводится по 3-4 лечебных процедуры, в процессе которых пациент дышит воздухом, обогащенным кислородом. Длительность терапии зависит от тяжести рестрикции, а также от того, какие болезни спровоцировали данную патологию.
Межуточные пневмонии острого течения
Интерстициальная пневмония представляет собой воспаление, распространяющееся на соединительную ткань, а также стенки альвеол с дальнейшим фиброзом структур лёгкого. Для патологии характерна нарастающая одышка, цианоз, кашель со скудным количеством мокроты, болевые ощущения, ограничение активности, утомляемость.
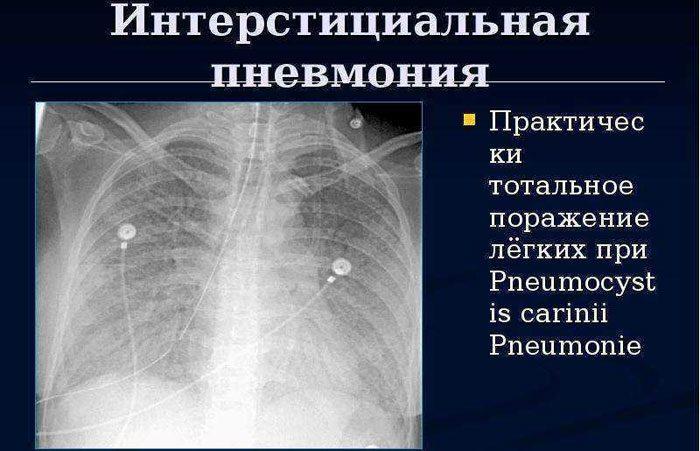
Интерстициальная пневмония классифицируется на следующие варианты, различающиеся своей морфологией:
- идиопатический лёгочный фиброз (типичны рубцевание интерстиция, наличие фибробластических фокусов);
- неспецифическая (фиброз с редкими фибробластическими фокусами);
- десквамативная (обусловлена скоплением внутриальвеолярных макрофагальных клеток с пигментом табачного дыма);
- лимфоидная (гомогенная лимфоцитарная инфильтрации интерстициональной ткани);
- криптогенная организующаяся (субстрат составляет констриктивный бронхиолит, лёгочная архитектоника сохраняется, гомогенный внутриальвеолярный экссудат, диффузная грануляция бронхиол);
- ассоциированный с интерстициальной болезнью лёгких респираторный бронхиолит.
Также выделяют очаговую или диффузную межуточную пневмонию. Болезнь может затрагивать одну долю либо всë лёгкое.
Лечение
Лечение рестриктивных нарушений подбирается в зависимости от основной причины их появлений (заболеваний, которые спровоцировали их возникновение).
Для улучшения состояния, больному могут быть назначены:
Лечебная физкультура (при лёгких расстройствах)

ЛФК помогает повысить лёгочную вентиляцию, увеличить внутренний объем лёгких, улучшить экскурсию диафрагмы, восстановить ритм дыхания, нормализовать кашлевой рефлекс. Данный метод не проводится, если у пациента наблюдается гипертермия и (или) ухудшается общее состояние.
Аппаратное дыхание
Экстренная мера, которая показана при апноэ, нарушениях ритма, частоты, глубины дыхания, проявлениях гипоксии и др. Задачи при различных патологиях ставятся разные. Например, при пневмотораксе основными целями являются: увеличение объёма выдоха, уменьшение сопротивления на выдохе и уменьшение пикового инспираторного давления.
Лечение кислородом

Рациональное питание, поддержание физической формы, отказ от вредных привычек, отсутствие стрессовых ситуаций и депрессивных состояний, правильный режим дня, своевременное обращение к специалистам – основные профилактические мероприятия. Игнорирование болезни или самолечение может привести к нарушению дыхания (обструкции или рестрикции) и к летальному исходу. Поэтому при возникновении хотя бы одного из тревожных симптомов (кашля, одышки, длительной гипертермии), следует обратиться за медицинской помощью во избежание серьёзных осложнений и последствий.
Симптоматика
Дыхательная недостаточность бывает острой и хронической. Острая форма патологии возникает внезапно, развивается стремительно и представляет угрозу для жизни больного.
При первичной недостаточности поражаются непосредственно структуры респираторного тракта и органы дыхания. Ее причинами являются:
- Боль при переломах и прочих травмах грудины и ребер,
- Бронхообструкция при воспалении мелких бронхов, сдавлении дыхательных путей новообразованием,
- Гиповентиляция и дисфункция легких
- Поражение дыхательных центров в коре мозга — ЧМТ, наркотическое или лекарственное отравление,
- Поражение дыхательных мышц.
Вторичная дыхательная недостаточность характеризуется поражением органов и систем, не входящих в дыхательный комплекс:
- Кровопотеря,
- Тромбозы крупных артерий,
- Травматическое шоковое состояние,
- Кишечная непроходимость,
- Скопление гнойного отделяемого или экссудата в плевральной полости.
Острая дыхательная недостаточность проявляется довольно яркими симптомами. Больные жалуются на чувство нехватки воздуха, одышку, затрудненный вдох и выдох. Эти симптомы появляются раньше остальных. Обычно развивается тахипноэ — учащенное дыхание, которое практически всегда сопровождается дыхательным дискомфортом. Дыхательная мускулатура перенапрягается, для ее работы требуется много энергии и кислорода.
При нарастании дыхательной недостаточности больные становятся возбужденными, беспокойными, эйфоричными. Они перестают критически оценивать свое состояние и окружающую обстановку. Появляются симптомы «дыхательного дискомфорта» – кашель, свистящие, дистанционные хрипы, дыхание ослаблено, в легких тимпанит. Кожа становится бледной, развиваются тахикардия и диффузный цианоз, раздуваются крылья носа.
В тяжелых случаях кожные покровы приобретают сероватый оттенок и становятся липкими и влажными. По мере развития заболевания артериальная гипертензия сменяется гипотонией, сознание угнетается, развивается кома и полиорганная недостаточность: анурия, язва желудка, парез кишечника, дисфункция почек и печени.
Основные симптомы хронической формы заболевания:
- Одышка различного происхождения;
- Учащение дыхания – тахипноэ;
- Синюшность кожных покровов – цианоз;
- Усиленная работа дыхательной мускулатуры;
- Тахикардия компенсаторного характера,
- Вторичный эритроцитоз;
- Отеки и артериальная гипертония на поздних стадиях.
Пальпаторно определяется напряжение мышц шеи, сокращение брюшных мышц на выдохе. В тяжелых случаях выявляется парадоксальное дыхание: на вдохе живот втягивается внутрь, а на выдохе — движется к кнаружи.
У детей патология развивается намного быстрее, чем у взрослых благодаря целому ряду анатомо-физиологических особенностей детского организма. Малыши более склонны к отекам слизистой оболочки, просвет их бронхов довольно узок, ускорен процесс секретообразования, дыхательные мышцы слабые, диафрагма стоит высоко, дыхание более поверхностное, а обмен веществ очень интенсивный.
Перечисленные факторы способствуют нарушению дыхательной проходимости и легочной вентиляции.
У детей обычно развивается верхний обструктивный тип дыхательной недостаточности, который осложняет течение ОРВИ, паратонзиллярного абсцесса, ложного крупа, острого эпиглотита, фарингита, ларингита и трахеита. У ребенка изменяется тембр голоса, появляется «лающий» кашель и «стенотическое» дыхание.
Степени развития дыхательной недостаточности:
- Первая — затрудненный вдох и беспокойство ребенка, сиплый, «петушиный» голос, тахикардия, периоральный, непостоянный цианоз, усиливающийся при беспокойстве и исчезающий при дыхании кислородом.
- Вторая — шумное дыхание, которое слышно на расстоянии, потливость, постоянный цианоз на бледном фоне, исчезающий в кислородной палатке, кашель, осиплость голоса, втяжение межреберных промежутков, бледность ногтевых лож, вялое, адинамичное поведение.
- Третья — выраженная одышка, тотальный цианоз, акроцианоз, мраморность, бледность кожи, падение артериального давления, подавлена реакция на боль, шумное, парадоксальное дыхание, адинамия, ослабление тонов сердца, ацидоз, мышечная гипотония.
- Четвертая стадия является терминальной и проявляется развитием энцефалопатии, асистолии, асфикции, брадикардии, судорог, комы.
Развитие легочной недостаточности у новорожденных обусловлено не полностью созревшей сурфактантной системой легких, сосудистыми спазмами, аспирацией околоплодных вод с первородным калом, врожденными аномалиями развития дыхательной системы.
Причины рестрикции дыхательных путей
Рестрикция дыхательных путей — это патологическое состояние их тканей, которое развивается под воздействием следующих заболеваний и причинных факторов:
- эмфизема легких, которая является препятствием для нормальной циркуляции воздуха;
- врожденная или приобретенная слабость мышечных волокон, отвечающих за выполнение акта дыхания;
- потеря эластичности легочной ткани, что исключает полноценное раскрытие органа во время попытки осуществить глубокий вдох;
- острый или хронический альвеолит;
- экссудативный плеврит;
- спаечный процесс, протекающий внутри плевральной полости;
- кифосколиоз;
- пневмоторакс независимо от природы его происхождения;
- нарушение подвижности всех отделов реберного каркаса;
- пневмосклероз тканей легких;
- нарушения функций периферических нервов, которые обеспечивают иннервацию мышц дыхательной системы.
Рестриктивные нарушения органов дыхания определяются по результатам диагностического обследования легких. Определение причинных факторов, провоцирующих данную патологию, является обязательным условием на пути проведения эффективного лечения.
Нарушение проходимости бронхов, функций плевры и альвеол
Нарушения проходимости бронхов возникают при их спазме, отеке слизистой и повышенном выделении слизистого секрета бронхиальными железами (это характерно для приступа бронхиальной астмы), а также при закупорке бронхов экссудатом при воспалении. Кашель — это защитный рефлекс, возникающий при раздражении рецепторов задней поверхности глотки, гортани, трахеи, бронхов и выражающийся в форсированном выдохе через рот.
Нарушение функции плевры, связанное с накоплением в плевральной полости экссудата при воспалительном плеврите затрудняет расширение легкого во время вдоха.
При попадании в плевральную полость воздуха, что чаще всего бывает при травматическом повреждении легких, возникает пневмоторакс. Различают открытый пневмоторакс, при котором плевральная полость сообщается с окружающей средой, закрытый пневмоторакс (отсутствует сообщение плевральной полости с внешней средой после попадания воздуха в плевральную полость) и клапанный (напряженный) пневмоторакс, при котором с каждым вдохом в плевральную полость поступает новая порция воздуха, не выходящая наружу во время выдоха; клапанный пневмоторакс очень опасен не только из-за выраженной дыхательной недостаточности, но и из-за прогрессирующего смешения органов средостения в здоровую сторону.
Нарушение функций альвеол, связанное с нарушением проникновения (диффузии) газов через стенку альвеолы и легочного капилляра (или через аэрогематический барьер) может возникать из-за утолщения стенок альвеол, нарушения физико-химических свойств (нарушение выработки сурфактанта), заполнения альвеол воспалительной жидкостью, отека, а также уменьшения дыхательной поверхности альвеол при эмфиземе. Эмфизема легких характеризуется понижением эластичности и повышением растяжимости легких из-за атрофии межальвеолярных перегородок; легкие при этом оказываются резко расширенными и содержат большое количество остаточного воздуха.
Лечение хронической обструктивной болезни легких
Пока нет эффективного лекарства от ХОБЛ. Тем не менее, лечение может помочь вам во многих отношениях. По данным Национального института сердца, легких и крови, цели лечения включают в себя облегчение симптомов, замедление развития болезни, улучшение вашей способности оставаться активным, предотвращение и лечение осложнений, и улучшение общего состояния здоровья. Пациента могут направить к пульмонологу — врачу, который специализируется на заболеваниях легких — для разработки плана лечения. В зависимости от вашего индивидуального случая, образа жизни, подходы к лечению могут включать следующее:
Отказ от курения. Нужно обязательно бросить курить, если вы еще этого не сделали
Это наиболее важное изменение образа жизни. Ваш доктор может порекомендовать методы прекращения курения.
Физическая активность
Упражнения или активность на уровне, который вы можете переносить, помогает поддерживать дыхание, работу мышц и улучшает общее самочувствие.
Бронходилататорные ингаляторы. Расслабляя мышцы вокруг дыхательных путей, длинные или короткодействующее бронхолитические лекарства помогают облегчить дыхание. Комбинированное лечение может включать еще и ингаляционные стероиды для уменьшения воспаления дыхательных путей.
Вакцины против гриппа и пневмонии. Рекомендуемые для большинства пожилых людей, эти прививки особенно важны при ХОБЛ, который повышает риск развития респираторных инфекций и осложнений.
Легочная реабилитация. Реабилитация больных — это структурированная программа под руководством медицинских работников, которая может включать в себя занятия физическими упражнениями, тренинги по лечению заболеваний и психологическое консультирование.
Диетологическое консультирование и диетологическое сопровождение. Специалист диетолог может работать с вами для соблюдения здорового питания. Может возникнуть недоедание и нежелательная потеря веса, так как дыхание теперь требует больше энергии, а затрудненное дыхание затрудняет прием пищи.
Лечение обострений ХОБЛ. Даже во время лечения симптомы могут ухудшаться в течение нескольких дней или недель. Эти периоды, называемые обострением ХОБЛ, требуют незамедлительного внимания для предотвращения легочной недостаточности. Респираторные инфекции, загрязнение воздуха и отдельные триггеры могут привести к обострениям. Могут потребоваться дополнительные лекарства, такие как антибиотики или стероиды, дополнительный кислород или госпитализация.
Инъекции белка алфа-1-антитрипсина. Некоторые люди с наследственным типом ХОБЛ, у которых очень низкий уровень в крови фермента альфа-1-антитрипсина, могут извлечь выгоду из регулярного лечения.
Кислородная терапия. В случае тяжелой ХОБЛ использование небольшого портативного кислородного баллона может помочь вам лучше дышать, быть более активным и защитить свои органы от повреждений, связанных с нехваткой кислорода. Через носовые катетеры или маску для лица вы получаете дополнительный кислород периодически, большую часть дня или постоянно.
Хирургия
Для людей, у которых тяжелые симптомы ХОБЛ не реагируют на лекарства, хирургическое вмешательство, такое как следующие операции, могут быть вариантом лечения:
- Буллэктомия, при которой большие, обструктивные воздушные пространства (так называемые буллами) удаляются из легких.
- Операция по уменьшению объема легких, при которой поврежденная ткань легких удаляется.
- Пересадка легких, при которой поврежденное легкое удаляется и заменяется здоровым легким от донора.
Важно
Тип лечения, который вы получите, зависит не только от симптомов и степени тяжести вашей ХОБЛ, но также от ваших предпочтений и того, что определит ваш врач, и что будет работать лучше для вас.
ХОБЛ может оказать серьезное и всестороннее воздействие на ваше здоровье и качество жизни. Изменения образа жизни, медицинское и хирургическое лечение может помочь вам справиться с этим заболеванием, уменьшая количество госпитализаций и сохраняя максимальную активность.
Алена Парецкая, врач, медицинский обозреватель
724 просмотров всего, 3 просмотров сегодня
Причины внелегочной формы рестриктивных расстройств следующие:
1.
Большие плевральные выпоты, гемо-,
пневмоторакс. Накопление жидкости или
воздуха в плевральной полости вызывает
компрессию легочной ткани и ограничивает
ее растяжение.
2.
Чрезмерное окостенение реберных хрящей
и малая подвижность связочно-суставного
аппарата грудной клетки.
3.
Механические ограничения подвижности
грудной клетки (синдром длительного
сдавления: сдавление землей, тяжелыми
предметами при катастрофах).
Для
рестриктивного типа нарушений характерно
поверхностное дыхание — уменьшение
глубины вдоха с увеличением частоты
дыхания за счет укороченного выдоха. В
механизме имеет значение раздражение
ирритантных и юкстакапиллярных рецепторов
легких, а также рецепторов плевры.
При
рестриктивных нарушениях отмечается:
уменьшение ООЛ, ЖЕЛ и других легочных
объемов и емкостей.
Наибольшую
значимость в диагностике рестриктивных
расстройств имеет уменьшение ЖЕЛ, ибо
непосредственно характеризует пределы
возможного расправления легких.