Ревматическая полимиалгия симптомы и лечение
Содержание:
- Общие положения
- презентация1, 5
- Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
- Что такое ревматическая полимиалгия
- Как проявляется заболевание
- Что это за болезнь, причины ее появления
- Немедикаментозное лечение
- Полимиалгия: причины
- Симптомы
- Рецидив болезни5
- Сопутствующие заболевания
- исследования5
- Болезнь Хортона
- Симптомы
- Как излечиться от данной болезни?
Общие положения
- Управление любой остаточной физической или психосоциальной инвалидностью, вызванной заболеванием. Пациенты с ПМР часто являются пожилыми людьми и могут иметь проблемы с подвижностью и трудности во многих аспектах повседневной жизни. Некоторые могут получить пользу от направления к физиотерапевту и специалисту по трудотерапии для оценки.
- Скрининг повышенного риска побочных реакций на стероиды перед началом (диабет, гипертония, язвенная болезнь в анамнезе, остеопороз, история психического здоровья).
- В отличие от GCA, срочное учреждение стероидной терапии не является необходимым и может быть отложено для проведения полной оценки. Однако, если у пациента присутствуют симптомы, подозрительные на GCA, необходимо срочное учреждение стероидной терапии в высоких дозах.
- Отсутствие полного ответа на рекомендуемые дозы преднизолона, а также нетипичные клинические признаки (более молодой возраст, мышечная слабость, заболевание периферических суставов и преобладание боли с небольшой или нулевой жесткостью) должны привести к рассмотрению альтернативных диагнозов.
- Пациенты должны быть оценены для ответа на начальную дозу преднизолона 15 мг ежедневно перорально. Глобальное улучшение, о котором сообщали пациенты, по крайней мере, на 70% в течение недели после начала приема стероидов, соответствует ПМР с нормализацией маркеров воспаления через четыре недели. Меньший ответ должен побудить поиск альтернативного условия.
презентация1, 5
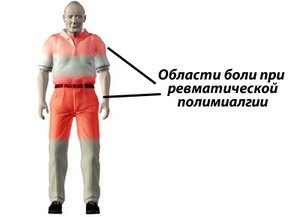
Представленные симптомы неспецифичны, но ПМР следует подозревать у пациентов в возрасте старше 50 лет, которые имеют подострое или острое начало двусторонней, сильной и постоянной боли в шее, плечах и тазовом поясе. Основные критерии включения для диагностики ПМР включают в себя:
- Возраст старше 50 лет и длительность симптомов более двух недель.
- Болит двусторонний плечевой или тазовый пояс, или оба.
- Утренняя скованность продолжительностью более 45 минут.
- Свидетельство реакции острой фазы (повышенная СОЭ / СРБ). ПМР может быть диагностирован с нормальной СОЭ и / или СРБ, если есть классическая клиническая картина и реакция на стероиды. Эти пациенты должны быть направлены на экспертизу.
Наиболее характерной особенностью ПМР является двусторонняя боль в плече и ригидность в острой или подострой форме с двусторонней болезненностью плеча. Симптомы хуже всего при пробуждении. Жесткость может мешать встать с постели или поднять руки достаточно, чтобы расчесать волосы. В начале заболевания могут наблюдаться гриппоподобные признаки, которые обычно бывают внезапными или в течение 1-2 недель.
Критерии исключения: активная инфекция, рак или GCA. Клиническая оценка должна проводиться для GCA, так как это потребует немедленной высокой дозы стероида, тогда как диагноз PMR может ждать дальнейшего исследования, и доза стероида будет ниже. Следует провести обследование, чтобы исключить другие дифференциальные диагнозы, а также GCA, особенно в отношении лимфаденопатии (не должно быть ни одного для диагностики ПМР), заболеваний щитовидной железы или поражения других органов и систем.
Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
| Cиндром Шарпа |
| Алкаптонурия и охронотическая артропатия |
| Аллергический (эозинофильный) гранулематозный ангиит (синдром Черджа-Штрауса) |
| Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона) |
| Артропатия при гемохроматозе |
| Болезнь Бехтерева (анкилозирующии спондилоартрит) |
| Болезнь Кавасаки (слизистокожножелезистыи синдром) |
| Болезнь Кашина-Бека |
| Болезнь Такаясу |
| Болезнь Уипла |
| Бруцеллезный артрит |
| Внесуставный ревматизм |
| Геморрагический васкулит |
| Геморрагический васкулит (болезнь Шенлейна — Геноха) |
| Гигантоклеточный артериит |
| Гидроксиапатитная артропатия |
| Гипертрофическая легочная остеоартропатия (болезнь Мари — Бамбергера) |
| Гонококковый артрит |
| Гранулематоз Вегенера |
| Дерматомиозит (ПМ) |
| Дерматомиозит (полимиозит) |
| Дисплазия тазобедренного сустава |
| Дисплазия тазобедренных суставов |
| Диффузный (эозинофильный) фасциит |
| Зоб |
| Иерсиниозный артрит |
| Интермиттирующий гидрартроз (перемежающаяся водянка сустава) |
| Инфекционный (пиогенный) артрит |
| Иценко — Кушинга болезнь |
| Лаймовская болезнь |
| Локтевой стилоидит |
| Межпозвонковый остеохондроз и спондилез |
| Миотендинит |
| Множественные дизостозы |
| Множественный ретикулогистиоцитоз |
| Мраморная болезнь |
| Невралгия позвоночного нерва |
| Нейроэндокринная акромегалия |
| Облитерирующий тромбангиит (болезнь Бюргера) |
| Опухоль верхушки легкого |
| Остеоартроз |
| Остеопойкилия |
| Острый инфекционный артрит |
| Палиндромный ревматизм |
| Периартрит |
| Периодическая болезнь |
| Пигментный виллезанодулярный синовит (синовит геморрагический) |
| Пирофосфатная артропатия |
| Плексит плечевого сустава |
| Пневмокониоз |
| Подагра |
| Пояснично-крестцовый плексит |
| Псориатический артрит |
| Реактивный артрит (артропатия) |
| Ревматизм |
| Ревматоидный артрит |
| Рецидивирующий полихондрит |
| Саркоидоз |
| Синдром (болезнь) Рейтера |
| Синдром Барре — Льеу |
| Синдром Бехчета |
| Синдром Гудпасчера |
| Синдром запястного канала |
| Синдром Марфана |
| Синдром тарзального канала |
| Синдром Титце |
| Синдром Фелти |
| Синдром Шегрена |
| Синдром Элерса — Данло |
| Синовиома |
| Сирингомиелия |
| Системная красная волчанка |
| Системная красная волчанка (СКВ) |
| Системная склеродермия |
| Сифилитический артрит |
| Смешанная криоглобулинемия (криоглобулинемическая пурпура) |
| Смешанное заболевание соединительной ткани |
| Сывороточная и лекарственная болезнь |
| Тендовагинит |
| Туберкулез позвоночника |
| Туберкулезный полиартрит |
| Узелковый полиартериит |
| Фиброзит (фасцииты и апоневрозиты) |
| Хондродисплазия |
| Хондроматоз суставов |
| Шейный плексит |
Что такое ревматическая полимиалгия
Ревматическая полимиалгия – это ревматическое заболевание, связанное с развитием тяжелых болей в опорно-двигательном аппарате и ощущениями скованности в области шеи, плеч и бедер. Скованность сильнее всего проявляется по утрам или после периодов неподвижности и длится более получаса. Иногда это расстройство может прогрессировать довольно быстро, но у большинства людей заболевание развивается постепенно.
Причины возникновения ревматической полимиалгии пока не выяснены точно. Известно, что заболевание связано с проблемами иммунной системы, генетическими факторами, а также явлениями типа инфекции, которая вызывает соответствующие симптомы. Тот факт, что заболевание встречается в основном у людей старше пятидесяти, может говорить о том, что оно связано с процессом старения.
Лечение полимиалгии обычно занимает около 1–2 лет. Симптомы заболевания можно взять под контроль при помощи лечения кортикостероидами, однако симптомы быстро возвращаются при слишком раннем прекращении лечения. Само лечение кортикостероидами, как считается, не влияет на продолжительность заболевания.
Как проявляется заболевание
В большинстве случаев ревматическая полимиалгия характеризуется острым течением. Заболевание начинается внезапно. Полностью здоровый человек ложится вечером в кровать, а утром не может встать из-за сильной боли и нарастающей мышечной слабости. Дискомфорт сопровождается скованностью позвоночника, плечевых и тазобедренных суставов.
При полимиалгии симптомы нарастают в течение 1-2 суток, но иногда их развитие отмечается постепенно. Человек жалуется на лихорадочный синдром, повышаются показатели СОЭ. Во многих случаях ухудшение состояния наблюдается после перенесенной ОРВИ.
Симптомы, которые имеет ревматический процесс, достаточно характерны, что позволяет быстро поставить диагноз. Среди них:
- Выраженные боли. Если отмечается ревматический процесс, они локализуются в области плеч, шеи и ягодиц, реже , бедер. Имеют тянущий, режущий, дергающий характер, усиливаются или стихают в зависимости от активности воспалительного процесса. Не беспокоят человека при выборе удобного положения или в полном покое.
- Скованность и миалгия. Возникают во время сна (в областях, на которые оказывает давление находящееся в горизонтальном положении тело) и после него, при движениях. Имеют симметричный характер.
При ревматической полимиалгии отмечается несоответствие между субъективными и объективными ощущениями. Так, при пальпации пораженных областей болезненность полностью отсутствует, не наблюдаются изменения в периартикулярных и хрящевых тканях. Редко обнаруживается небольшой дискомфорт при пальпации плечевой кости и грудиноключичных мышц. При этом ни инфильтраций, ни атрофических процессов в мышечных тканях тазового или плечевого пояса не возникает.
Среди главных признаков патологии спинных и тазовых мышц , резкое ограничение движений. Больные не могут самостоятельно выполнить самые простые бытовые действия. Скованность движений, боль в предплечье и области позвоночника не позволяют умыться, причесаться, одеться. Людям сложно присесть на корточки или встать со стула, подняться или спуститься по лестнице. Если наблюдается ревматический процесс данного вида, то изменяется походка, шаги становятся семенящими.
Такое сочетание встречается у половины пациентов, проходящих лечение по поводу гигантоклеточного (темпорального) артериита.
При поражении темпоральной артерии следует иметь в виду, что симптоматика состояния будет следующей:
- длительная лихорадка, достигающая фебрильных значений (+37,5…+38°С),
- сильная головная боль,
- повышенная утомляемость,
- болезненность кожи головы и лица,
- дискомфорт при жевании,
- миалгия,
- слабость, снижение аппетита.
Поражения некоторых ветвей сонной артерии способны приводить к возникновению ишемических приступов. В тяжелых случаях воспалительный процесс может вызвать развитие ишемического инсульта, инфаркта соматических органов и перемежающейся хромоты.
Главная задача врача , дифференцировать ревматическую полимиалгию от ревматоидного артрита. Здесь также упор делается на характерную симптоматику патологий. При артрите пациенты не могут выполнять привычных действий из-за острой боли, во втором случае препятствием становится сильная мышечная скованность и слабость, связанные с возникновением полимиалгии.
Если идет ревматический процесс, то боль всегда симметричная, равномерно поражает области с обеих сторон тела, при этом не опускается ниже колен на нижних конечностях и ниже локтей , на верхних. Отличие ревматоидного артрита в том, что он способен затрагивать стопы, кисти, запястья. У людей, больных артритом, пораженные суставы отекают и припухают, часто отмечается их покраснение.
Что это за болезнь, причины ее появления
Ревматическая полимиалгия является аутоиммунным воспалительным заболеванием, поражающим в основном суставы, реже артерии. Происходит это в результате атаки иммунной системы на собственные соединительные ткани. Данное заболевание сопровождается болевыми ощущениями в мускулах плечевой или тазовой зоны, лихорадкой и сильной потерей веса.
Причины развития заболевания до конца не изучены.
Основными провоцирующими факторами считаются:
- воспаление сустава и околосуставной сумки, выступающей в качестве подушки между мускулами, суставами и сухожильями для снижения трения между тканями организма. Данное состояние способно вызывать болезненные ощущения в разных частях тела, например, в верхних или нижних конечностях, если болезнь поразила тазобедренные или плечевые суставы.
- нарушения работы иммунной системы;
- наследственные факторы;
- инфекционные агенты, например, вирус парагриппа;
- стрессовые ситуации, депрессии, нервные срывы;
- плохие условия жизни;
- переохлаждение или, наоборот, перегревание;
- пребывание на сквозняках;
- частые простуды.
Ревматическая полимиалгия чаще всего поражает:
- плотные соединительные ткани сердечных клапанов;
- хрящевую ткань;
- мускульные структуры.
Немедикаментозное лечение
Ревматическую полимиалгию можно попробовать вылечить и народными средствами, но здесь подходят далеко не все методы, да и использовать надо только самые проверенные и на самом деле приносящие результаты.
В состав первого рецепта входят листья берёзы. Но листья нужно брать только молодые, весенние. После того, как нужное количество листьев будет собрано, их необходимо обязательно обработать кипятком и дождаться размягчения. Теперь можно приступать и к самому лечению. Размягчённые листья рекомендуется положить на те участки тела, где чувствуется боль и обязательно сверху прикрыть бумагой для компресса. Поверх бумаги надо намотать тёплый шарф или шаль. Такой компресс лучше всего делать на ночь. При этом длительность лечения составляет примерно неделю, но никак не меньше, а компресс из листьев берёзы рекомендуется делать каждый день.
Второй рецепт – это растирка для больных мест человека с ревматической полимиалгией. В её состав входят следующие компоненты:
- Камфарный спирт — 10 мл.
- Анальгин — 10 таблеток.
- Йод — 10 мл.
Все эти компоненты надо перемешать между собой и залить спиртом в количестве 300 мл. Когда все компоненты будут перемешаны, настойку нужно поставить в тёмное место. Использовать её можно не ранее, чем через 21 день.
Другие настойки и отвары
Для приготовления следующей настойки используются плоды можжевельника. Всего нужна столовая ложка этих плодов, которые можно купить в аптеке. Ягоды нужно пересыпать в стакан и залить водкой или спиртом. Использовать настой можно через 3 дня. В отличие от предыдущего варианта, это лечение применяется внутрь. Настойку советуют принимать по 2 маленькие ложки в день – утром и вечеров. Длительность лечения составляет от 2 до 3 месяцев.
Отвар из рыльцев кукурузы – ещё один способ избавиться от боли в мышцах. В его приготовлении нет ничего сложного. Купленные в аптеке рыльца кукурузы нужно залить стаканом воды и кипятить на протяжении 10 минут, но не более. Для отвара понадобится всего лишь чайная ложка рыльцев. После 10 минут варения отвар нужно обязательно настоять не меньше, чем 30 минут и непременно процедить. Принимать отвар нужно по трети стакана в день. Курс лечения — от 6 до 8 недель.
Снять боль поможет настойка из коровяка. Для приготовления настойки необходимо 100 гр цветков этого растения залить 500 мл водки. После этого смесь поставить в тёмное место и выдержать 20 дней. Использовать полученный настой только для наружного применения – им смазывают суставы при болях.
Сенная ванна
При заболеваниях опорно-двигательного аппарата отличный эффект даёт сенная ванна. Приготовить её проще простого. Для этого 800 грамм трухи сена высыпать в мешок из любого материала, желательно из ситца, и прокипятить в течение получаса в кастрюле из эмали. Воды при этом требуется не более 2 литров.
После этого отвар можно использовать для лечения. Лучший эффект можно получить при использовании фитобочки, но можно принимать и обычные ванны. Однако здесь есть свои особенности. Для того, чтобы целебные пары сенного отвара не испарялись очень быстро, ванну нужно накрыть брезентом, в котором предварительно проделать прорезь для головы. Воду нужно постоянно поддерживать на одном уровне – она должна быть горячей. Принимать такую ванну требуется не менее 45 минут.
Полимиалгия: причины
Сегодня врачи до конца не могут выявить основную причину возникновения этого заболевания. Болевые ощущения возникают из-за того клетки воспаляются. Такому же процессу подвергается и белки, которые необходимы для нормального функционирования иммунной системы.
Воспалительный процесс, как правило, начинается на фоне травмы или болезни. Если не осуществить должное лечение различных ревматических заболеваний, то впоследствии будут произведены некоторые нарушения в работе организма человека.
Полимиалгия – это заболевание, которое является результатом сочетания внешних факторов и наследственности человека:
- Генетика. К сожалению, на сегодняшний день не удалось окончательно выделить ген, который отвечает за предрасположенность организма к данному заболеванию. Следует отметить, что данный недуг достаточно распространен среди людей Северной Европы. Ученые связывают это с наличием семейного анамнеза, которая подтверждает наличие особого гена, отвечающего за формирование этого заболевания в организме человека.
- Внешнее влияние. Данная группа факторов подразумевает влияние окружающей среды. Так ученные утверждаю, что полимиалгия может быть результатом перенесения некоторых инфекционных заболеваний. Были отмечены случаи, когда первый симптом стал появляться сразу после появления в организме определенных возбудителей инфекций. Ревматическая полимиалгия проявляется у населения планеты определенными циклами, которые совпадают с сезонными вирусными заболеваниями. Эти исследования еще не подтверждены полностью – это все лишь научная теория, над доказательством которой работает множество ученых. Часто встречаемые вирусные заболевания могут стать толчком к развитию ревматической полимиалгии.
Причины развития данной болезни интересуют многих пациентов. К сожалению, на сегодняшний день далеко не всегда врачам удается выяснить, почему развиваются те или иные ревматические заболевания. Считается, что такая форма полимиалгии связана с различными аутоиммунными процессами, при которых происходит сбой в работе иммунной системы — она начинает вырабатывать антитела, поражающие собственные, здоровые клетки организма.
Существует теория о том, что подобные заболевания носят генетический характер и передаются по наследству от родителей к детям. Тем не менее существуют факторы, которые способны спровоцировать развитие болезни. В частности, к перечню причин можно отнести различные инфекции — наиболее опасными считаются аденовирусы, вирусы парагриппа и некоторые другие патогены. Кроме того, доказано, что запустить аутоиммунный процесс может болезнь Хортона — гигантоклеточный темпоральный артериит.
Естественно, к факторам риска можно отнести также пол (женщины болеют чаще), пожилой возраст, место проживания и т. д. В любом случае недуг требует грамотно подобранной схемы лечения.
Симптомы
Первые проявления заболевания возникают остро на фоне полного здоровья. Обычно больной засыпает абсолютно здоровым, а утром уже не может нормально встать с постели, т. к. испытывает скованность в суставах и интенсивную боль в мышцах плечевого пояса, шее, ягодицах и бедрах. Кроме этого, у него присутствуют лихорадка и признаки общей интоксикации.
Обычно на протяжении первых 1-2 дней наблюдается нарастание симптомов, но в некоторых случаях они развиваются постепенно. Появление болей в нижней части ног обычно не характерно для ревматической полимиалгии, и они могут возникать в этой части тела только при наличии сопутствующего артериита, артрита или артроза.
Основным симптомом этого заболевания является мышечная боль – миалгия. Она интенсивная и носит режущий, дергающий или тянущий характер и не зависит от перемены погоды либо воздействия тепла или холода. Миалгия ощущается больным постоянно и усиливается после долгой физической пассивности (например, утром после пробуждения). В это же время наблюдается и скованность суставов. Боль в мышцах присутствует не только при движениях, но появляется и при статическом напряжении. Из-за этого больные пытаются часто изменять положение тела.
Постоянные миалгии и скованность в суставах вынуждают больного значительно ограничивать движения в плечах, шейном отделе позвоночного столба и тазобедренных суставах. Ему становится сложно поднять голову в положении лежа, поменять позу в постели, встать со стула, одеться, расчесаться, присесть на корточки и передвигаться по лестнице. Из-за постоянных миалгий походка больного становится семенящей. Ему тяжело встать с постели. Для этого приходится сначала медленно поворачиваться на бок, подтягивать ноги к животу, спускать их с кровати и при помощи рук с трудом садиться. Только после этого больной может при помощи рук подняться с постели. Нередко боли ощущаются и во время сна. Они возникают из-за тяжести тела и давления и приводят к нарушению сна – он становится прерывистым, и утром больной не чувствует себя отдохнувшим.
Кроме миалгий и скованности в суставах, пациенты с ревматической полимиалгией предъявляют врачу следующие жалобы:
- частая усталость и слабость;
- ухудшение аппетита (вплоть до анорексии);
- утрата веса;
- фебрильная или субфебрильная лихорадка;
- потливость в ночное время;
- депрессия.
При отсутствии лечения через 1-2 месяца после начала заболевания выраженность симптомов достигает своего пика. Миалгии могут становиться настолько мучительными, что приводят к полной обездвиженности. При прощупывании мышц усиление болей не отмечается, не выявляется атрофия мышц или наличие в них инфильтратов. Мышечная сила при этом в них сохраняется.
Через несколько месяцев после появления первых признаков ревматической полимиалгии развиваются артриты. Обычно из-за миалгий они долгое время могут оставаться незамеченными, но при внимательном осмотре выявляется припухлость суставов и усиление болей при активных движениях и прощупывании. Артриты могут быть одно- или двухсторонними.
Выделяют следующие варианты течения ревматической полимиалгии:
- классическое – заболевание сочетается с артритами и осложняется гигантоклеточным (височным) артериитом;
- изолированное – заболевание не сочетается с гигантоклеточным артериитом и артритами;
- стероиднезависимое – симптомы заболевания устраняются приемом нестероидных противовоспалительных средств;
- торпидное – симптомы заболевания полностью не устраняются приемом стандартной дозы Преднизолона, но становятся менее выраженными;
- «немое» – заболевание протекает без миалгий и проявляется только изменениями лабораторных показателей, депрессией и астенией.
Рецидив болезни5
Рецидивом является рецидивирование симптомов ПМР или появления GCA, а не просто необъяснимых повышенных СОЭ или СРБ. Лечение рецидива:
- Клинические особенности GCA: лечить как GCA (обычно перорально преднизолон 40-60 мг в день). См. Отдельную статью о гигантоклеточном артериите.
- Клинические особенности ПМР: увеличение преднизолона до предыдущей более высокой дозы. Можно также использовать однократную внутримышечную инъекцию метилпреднизолона (Депо-Медрон) 120 мг.
- Дальнейшие рецидивы: рассмотрите возможность введения иммуносупрессивной терапии (например, метотрексата) после двух рецидивов.
Сопутствующие заболевания
Рассмотрим GCA у всех людей с ПМР. Симптомы GCA включают новую головную боль, хромоту челюсти (боль в мышцах челюсти при жевании) и нарушение зрения. При осмотре височная артерия может быть аномальной при пальпации; Биопсия этой артерии обычно дает характерные признаки сосудистого воспаления. Такая биопсия должна рассматриваться у любого пациента с симптомами полимиалгии и новой головной болью.
Может быть некоторое совпадение с ревматоидным артритом (РА), и у некоторых людей с ПМР впоследствии диагностируется РА. Присутствие антител против CCP может предупредить врача о диагнозе раннего РА.1
исследования5
Исследования необходимы для подтверждения диагноза ПМР, а также для исключения любого другого возможного диагноза. Расследования, рекомендованные руководящими принципами Британского общества ревматологов (BSR) как обязательные для всех пациентов с подозрением на ПМР до Начиная лечение стероидами, являются:
- Маркеры воспаления: СОЭ, вязкость плазмы и / или СРБ. Повышенные маркеры воспаления являются характерными лабораторными признаками ПМР, но могут быть нормальными. СРБ более чувствителен, чем СОЭ.
- FBC.
- U & Es.
- LFTs.
- Костный профиль.
- Белковый электрофорез.
- ТПТ.
- Креатинкиназа.
- Ревматоидный фактор.
- Urinalysis.
Дальнейшие исследования для рассмотрения являются:
- Мочевой белок Бенс-Джонса
- Аутоантитела — антиядерное антитело (ANA) и антитело против циклического цитруллинированного пептида (анти-CCP).
- Рентгенограмма.
- Ультразвуковое сканирование плеч и / или бедер иногда используется, если диагноз неясен. Типичные результаты ультразвукового исследования включают субдельтовидный бурсит и тендосиновит сухожилия двуглавой мышцы и, реже, синовит плечевого сустава или вертельный бурсит.6
Болезнь Хортона
Поскольку часто патология одновременно протекает с гигантоклеточным артериитом (болезнь Хортона), начинают развиваться дополнительные симптомы. Болезнь поражает височную, верхнечелюстную, затылочную, позвоночную, глазную, заднюю ресничную артерии. В редких случаях отмечается поражение определенных участков центральной артерии, сетчатки, наружной и внутренней сонной артерии.
Симптомы болезни Хортона:
- односторонняя или двухсторонняя боль интенсивного характера;
- любое прикосновение к голове отдает болью;
- утолщение височных артерий, их отеки, болезненность при пальпации;
- повышенная утомляемость;
- нарушение сна;
- миалгия, артралгия;
- боли при жевании;
- боли и онемение мышц лица;
- двоение в глазах;
- боли в глазных яблоках;
- нарушение четкости зрения.
клинические анализы крови;
биохимические анализы крови;
анализ крови на ревмопробу и волчаночные клетки.
Также проводится УЗИ мышц, томография (МТР), методы, позволяющие определить паразитивное поражение мышц, активность воспалительного процесса, степень его прогрессирования. Анализ синовиальной жидкости проводят для выявления признаков асептического воспалительного процесса.
Диагностика болезни Хортона включает лабораторные и инструментальные методы исследования. Назначают анализы крови, как в случае ревматической полимиалгии, дополнительно проводят:
осмотр глазного дна;
биопсию височной артерии;
артериграфию височной артерии;
Лечение проводится с учетом состояния пациента, выраженности симптомов и результатов диагностики.
Болезнь Хортона и ревматическая полимиалия – патологии не только с похожей симптоматикой, их лечение мало чем отличается. Врачи назначают медикаментозную терапию, но не исключают возможность лечить заболевания дома народными средствами. Фитотерапия эффективна в начале развития патологии.
Лечение болезни Хортона, как и сопутствующего заболевания, длительное. В некоторых случаях этот процесс составляет несколько лет. Если болезнь несильно запущена, лечение начато своевременно, восстановить суставы, улучшить состояние пациента можно через пару месяцев. Кроме лечения медикаментозными препаратами, назначаются диета, прием витаминов и лечебная физкультура.
Лечить болезнь на начальном этапе легче: прием гормональных средств может оказать положительный эффект уже через 3-4 недели. Дополнительно применяются нестероидные препараты в виде Вольтарена, Метацина.
Врачи рекомендуют лечение глюкокортикоидами. Назначают внутрь Преднизолон, который пациент принимает до улучшения самочувствия. При лечении болезни Хортона дозу Преднизолона увеличивают, дополнительно назначают биопсию височной артерии. С постепенным улучшением состояния пациента прием глюкокортикоидов снижают до необходимой дозы, учитывая величину СОЭ
Обострение гигантоклеточного артериита, наоборот, предполагает увеличение дозы Преднизолона, дополнительно рекомендуется пульс-терапия Метилпреднизолоном или Метотрексатом (только осторожно)
Продолжительность лечения зависит от конкретного случая, состояния больного, выраженности симптомов.
Лечение народными средствами направлено на купирование болевых симптомов, замедление процесса развития патологии. Народные целители рекомендуют готовить:
настойки с добавлением камфоры;
отвары из кукурузы;
настойка внутрь из можжевельника;
ванны из свежего сена;
настойки, приготовленные на водке и коровяке.
Народные средства необходимо применять одновременно с медикаментозной терапией, только так можно добиться положительных результатов в лечении РП и болезни Хортона. Любое использование целебных трав должно согласовываться с лечащим врачом, приниматься только под его контролем.
Диета больных ревматической полимиалгией должна быть насыщенной продуктами, содержащими кальций, чтобы предупредить развитие стероидного остеопороза.
Люди пожилого возраста должны соблюдать все рекомендации врача, следить за своим рационом питания, заниматься гимнастикой, как можно больше отдыхать, содержать суставы в тепле и избегать стрессовых ситуаций. Пренебрежительное отношение к лечению может привести к таким осложнениям, как деформация конечностей, инвалидность.
Несмотря на высокие темпы развития медицины, ревматическая полимиалгия остается заболеванием-загадкой. Ученые до сих пор не могут точно определить причины ее возникновения, вследствие чего случаи развития патологии связывают с большим количеством негативных факторов. В мире заболевание достаточно распространено и встречается у 1 человека из 1000.
Симптомы
Симптомы ревматической полимиалгии довольно ярко выражены, но часто могут приниматься за другие заболевания. Ведь основное проявление болезни – сильная мышечная боль в области позвоночника, плечевых и тазобедренных суставов. Поэтому часто пациента долго лечат от артрита, артроза или остеохондроза. Но на самом деле суставы не поражены, на что указывает их обследование. Только тщательная диагностика и наблюдение за течением заболевания позволяет врачу правильно поставить диагноз.
Болезнь обычно начинается внезапно, а протекает остро. Развивается лихорадка, на фоне которой сильно выражены боли в мышцах тазовой области, спины, плеч, шеи. Ощущения чаще всего сильные, пациенты характеризуют их как дергающие или режущие боли. Но особенностью их является то, что сильно выражены они по утрам, а также во время физической нагрузки. Причем, поражаются мышцы не только во время движения, но и после длительной неподвижности. Поэтому больные постоянно должны менять положение тела, чтобы избежать болезненных ощущений. Если же пациент найдет удобную позу и пребывает в покое, боли его не беспокоят.
Кроме болевых ощущений, при ревматической полимиалгии наблюдается сильная скованность и слабость в мышцах. Для пациентов становится затруднительно выполнять привычные движения. Особенно сложно приседать, вставать со стула или с постели, спускаться по лестнице, одеваться, причесываться. Для таких больных характерна специфическая походка с мелкими шажками.
 Основным симптомом заболевания является сильная боль в плечевом поясе или в области таза
Основным симптомом заболевания является сильная боль в плечевом поясе или в области таза
Примерно через 1-2 месяца после начала болезни боли и скованность в мышцах усиливаются, часто приводя к полной обездвиженности больного. Из-за слабости и болезненности пациенты не могут самостоятельно передвигаться. Кроме того, начинают проявляться другие признаки патологии:
- ригидность и гипотония мышц;
- хроническая усталость, сильная слабость;
- снижение аппетита;
- потеря веса, анемия;
- тахикардия;
- повышенная потливость, зябкость;
- ухудшение настроения, подавленность, депрессия;
- нарушения сна.
Как излечиться от данной болезни?
Чаще всего при лечении ревматической полимиалгии врачи применяют кортикостероиды (чаще всего используют преднизон)
Важно правильно рассчитать дозировку, ведь гормональные препараты очень вредны для организма и могут вызвать диабет, катаракту, повышение массы тела, гипертонию и другие очень опасные болезни

Лечение такими препаратами может проходить от 8 месяцев, при этом врач старается постепенно уменьшать дозировку. Однако резко снижать прием кортикостероидов нельзя, иначе болезнь может вернуться.
Кортикостероиды часто провоцируют развитие остеопороза, поэтому при лечении данными препаратами, пациенту назначают прием различных добавок и минеральных комплексов с кальцием, а также специальную диету.
Больным нельзя употреблять в пищу сдобу, сладости и кондитерские изделия. Также стоит отказаться от яиц, жирных сортов мяса и рыбы, икры, сметаны и сливочного масла. Лучше всего есть курицу, овощи и фрукты.
Легкую форму заболевания лечат при помощи нестероидных противовоспалительных препаратов (аспирин, ибупрофен, диклофенак, индометацин, вольтарен).
Пациентам также назначают лечебную физкультуру для разработки больных суставов.
Многие люди прибегают к народным методам для лечения данной болезни. Для этого нужно применять самые надежные и проверенные способы и обязательно предварительно посоветоваться с врачом.
Ревматическую полимиалгию лечат при помощи компресса из размягченных молодых листьев березы. Перед применением листья обдают кипятком и через некоторое время прикладывают их к больным участкам тела, прикрывая сверху бумагой или тканью.
Еще один распространенный рецепт – смешать камфорный спирт (10 мл), анальгин (10 таблеток) и 10 мл йода. Все это залить спиртом и поставить в темное место на 2-3 недели. Такой настойкой растирают больные места.