Что лечит ревматолог у взрослых и детей
Содержание:
- Диагностика ревматизма
- Лечение ревматизма народными методами
- Диета при ревматизме: рекомендации по питанию
- Ревматизм суставной: причины, симптомы, диагностика, лечение.
- Виды заболеваний
- Диагностика у ревматолога
- УЗЕЛКОВЫЙ ПОЛИАРТЕРИИТ
- Клиника
- Классификация ревматизма
- Ревматизм у детей
- Клинические симптомы и отличия ревматоидного от ревматического артрита
- Ревматизм у беременных и кормящих женщин
- История ревматологии
- ДИАГНОСТИКА
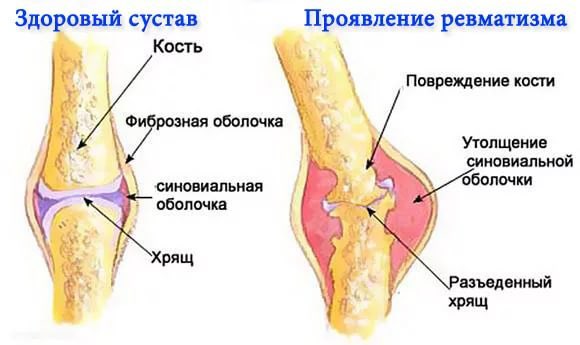
Диагностика ревматизма
Первичный диагноз выставляется на основании жалоб пациента, его внешнего осмотра, изучения анамнеза. Определенной подсказкой становится недавно перенесенная стрептококковая инфекция. При проведении бактериологических исследований устанавливается повышенный титр антител, вырабатываемых иммунной системой для уничтожения болезнетворных бактерий. Это антистрептолизин, антистрептокиназа, антигиалуронидаза. Производится посев биологического образца, взятого из зева, в питательные среды. По количеству сформировавшихся колоний определяется стадия воспалительного процесса. Окончательный диагноз выставляется после обнаружения следующих диагностических критериев ревматической атаки:
- полиартрит — поражение нескольких суставов;
- наличие подкожных узелков;
- кольцевидная эритема — полиэтиологическое заболевание кожного покрова;
- клинические проявления кардита, хорея;
- боли в суставах на фоне лихорадочного состояния;
- повышенная скорость оседания крови, лейкоцитоз, наличие С-реактивного белка в общем анализе крови;
- удлиненный Р–Q интервал на электрокардиограмме.
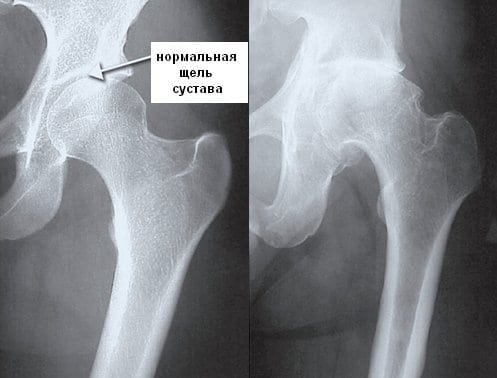 Пример поражения ТБС.
Пример поражения ТБС.
Рентгенография, КТ, МРТ проводятся для оценки состояния суставных структур, исключения других воспалительных и дегенеративно-дистрофических патологий. Также необходима дифференциальная диагностика с туберкулезом, неврозами, неспецифическим эндокардитом.
Лечение ревматизма народными методами
Заполнить литровую емкость свежими майскими сосновыми иглами, доверху залить 56%-ным спиртом и поставить настаиваться на 21 день в теплое место. Принимать по 8 капель на сахаре три раза в день за полчаса до еды. Курс лечения до полугода.
Залить стаканом кипятка столовую ложку толокнянки, настоять два часа, затем процедить. Употреблять по 2-3 стакана в день.
Заварить в стакане кипятка 5-6 цветков картофеля, оставить на час настаиваться, процедить. Настой выпить в течение дня. Курс лечения 2 месяца, затем нужно сделать двухмесячный перерыв и вновь повторить курс лечения.
Очистить и разрезать три крупные луковицы репчатого лука, варить их в литре воды в течение четверти часа, затем процедить. Отвар принимать по одному стакану утром, после пробуждения, и стакан вечером, перед сном. Средство эффективно при лечении и профилактике ревматизма.
Залить стаканом холодной воды десертную ложку кукурузных рылец, поставить на огонь, довести до кипения, огонь убавить и кипятить 10 минут. В день выпивать по 2-3 стакана такого отвара. Курс лечения 2 месяца.
Растолочь две чайные ложки ягод черники и залить 200 мл кипятка, дать охладиться минут 20. Принимать по 2-3 стакана в день при ревматизме, а также подагре.
Завернуть в марлевую ткань сухую траву вербены лекарственной (4 ст. ложки), опустить в кипяток на 15-20 секунд, вынуть и дать охладиться до терпимой температуры, прикладывать к больным суставам.
Диета при ревматизме: рекомендации по питанию
Диета при активной фазе (во время обострения) ревматизма направлена в первую очередь на ослабление воспалительных процессов.
Для этого предпринимаются следующие меры.
Ограничение углеводов, особенно легко всасываемых (сахар, варенье, мед и др.). Они способствуют аллергическим и воспалительным реакциям. Вместо них вводятся фрукты и фруктовые соки, ягоды и овощи, богатые витаминами и минеральными веществами.
Полный отказ от поваренной соли.
Снижение объема потребляемой жидкости до 1 л в сутки.
Незначительное снижение количества белков за счет исключения мяса и мясных продуктов. Разрешаются молочные и кисломолочные напитки, творог, яйца и рыба. Низкая калорийность такого питания должна удовлетворять энергетические потребности организма, поскольку в этот период больной соблюдает постельный режим. Чем строже будет соблюдаться диета, тем короче будет срок активной фазы ревматизма.
Разрешается употребление большинства белковых продуктов, но ограничивается количество углеводных (легкоусвояемых).
Сокращается количество животных жиров, крепких бульонов, копченых мясных продуктов.
Исключаются любые пищевые аллергены; их негативное влияние особенно существенно при ревматизме.
Количество поваренной соли ограничено 3-5 г в сутки.
При лечении гормональными препаратами необходимо поступление калия и кальция в повышенных количествах. По этой причине рекомендуется употреблять больше молочных продуктов, фруктов и овощей.
При вялотекущей форме болезни назначают чередование дней с обычным питанием (включающим нежирное мясо, рыбу, молоко и пр.) и разгрузочных овощных дней.
При ревматизме назначается частое дробное питание: 5-6 приемов пищи в день.
Ревматизм суставной: причины, симптомы, диагностика, лечение.
Ревматизм — это болезнь детей и подростков в возрасте от 6 до 15 лет. Шанс заполучить эту болезнь у тех, кому больше 30 лет, практически равен нулю. И даже в классической для ревматизма возрастной группе детей 6-— 15 лет им страдает лишь один ребенок из тысячи.
Виды заболеваний
Заболевания, которыми занимается ревматолог условно можно разделить на следующие категории:
- Системные, с поражением всей соединительной ткани;
- Патологии суставов осевого скелета;
- Заболевания суставов добавочного скелета;
- Васкулиты системного характера;
- Кардиальная патология;
- Аутоиммунные кожные болезни.
Среди многих видов недугов чаще всего врач сталкивается с ревматоидным или подагрическим артритом, лечит болезнь Бехтерева, острые проявления ревматизма в виде лихорадки. Специалист также занимается диагностикой и лечением склеродермии, системной красной волчанки, синдромом Рейно, васкулитами, пороками сердца, образованными в результате ревматического поражения клапанов.
Васкулиты
Группа заболеваний системного характера, которые развиваются в результате воспалительных изменений сосудистой стенки. К ним относится:
- узелковый периартериит;
- гранулематоз Вегенера;
- гигантоклеточный темпоральный артериит;
- неспецифический аортоартериит;
- облитерирующий тромбангиит;
- синдром Бехчета.
Для уточнения диагноза, ревматолог рекомендуется проведение дополнительных исследований – анализа крови и мочи, рентгеновское исследование, ангиографию. После этого он на основе полученных данных делает вывод о наличии заболевания, ставит диагноз, и назначает лечение.
Заболевания клапанов сердца
Хроническая ревматическая болезнь и острая лихорадка находится в компетенции ревматолога. Чаще всего приобретенные клапанные дефекты развиваются в результате атаки стафилококковой инфекции на организм больного. Такие заболевания протекают тяжело, и приводят человека к инвалидности.
Обязанностью врача является ведение и постановка таких больных на учет, постоянное наблюдение за динамикой, делает все необходимое для оформления направления на комиссию для установления инвалидности.
Поражение суставов
Поскольку специалист по ревматологии часто занимается остеоартрозами, артритами и остеопорозом, то он постоянно работает в одной связке с ортопедом. Единственная патология, с которой следует обращаться к другому врачу – это травматическое поражение суставов. Этим занимается травматолог.
Остеоартрозы – это заболевания, которые развиваются в пожилом возрасте. Ревматоидный артрит – болезнь, часто проявляющаяся у молодых пациентов, и при отсутствии лечения значительно снижающая качество жизни.
Кроме того, врач-ревматолог проводит диагностику, лечение и вторичную профилактику болезни Бехтерева, подагрического и псориатического артрита. Без вмешательства специалиста и своевременной адекватной помощи со временем может развиться анкилоз и выраженное нарушение суставной подвижности.
Коллагенозы
Определенной группой заболеваний, которые лечит врач ревматологического профиля, являются системные коллагенозы. Именно специалист делает дифференциальную диагностику их с множеством прочих патологий, поскольку эти болезни поражают множество органов и систем.
Особую опасность для дальнейшей жизни пациента представляют системная красная волчанка и склеродермия.
Несмотря на множество современных препаратов, эти болезни поддаются лечению с трудом
Поэтому очень важно, чтобы таких больных вел квалифицированный специалист, который хорошо разбирается в диагностических критериях и может максимально быстро начать полноценную терапию
Диагностика у ревматолога
С какими симптомами обращаются к ревматологу?
Основными симптомами, с которыми сталкивается ревматолог, являются:
- боль;
- скованность;
- отек и деформация;
- нарушение сна;
- ухудшение общего состояния.
Больнапример, болит в плечебудь это суставная или околосуставная больотдаватьбессонницегипертензиивторичного поражения суставаСкованностьОтек и деформация суставовНарушение снадепрессииОбщее состояние
Осмотр у ревматолога
то есть при развитии синовитавторичное поражение суставаЭтапами исследования активности пациента являются:
- Исследование пациента во время ходьбы – ходьба вперед и назад, повороты.
- Исследование стоящего пациента – ревматолог просит пациента дотронуться до пола руками (сгибание в пояснице, проверяется подвижность позвоночника), открыть рот и подвигать челюстью (проверяется подвижность в височно-нижнечелюстные суставах), поставить руки за голову (исследуются плечевые суставы), сжать кулаки (функциональность пястно-фаланговых суставов) и так далее.
- Исследвоание пациента, лежащего на кушетке — определяется объем движений в коленном и тазобедренном суставе (сгибание, разгибание, отведение), также исследование подошвы и голеностопных суставов.
Какие анализы назначает ревматолог?
а в частности и в диагностике ревматоидного артрита
|
|
|
|
|
Общий анализ крови |
Нормохромная анемия – снижение количества эритроцитов без изменения цветового показателя. |
Большинство заболеваний соединительной ткани (ревматоидный артрит, ревматизм). |
|
Тромбоцитоз — абсолютное или относительное увеличение количества тромбоцитов на единицу крови. |
Ревматоидный артрит, ревматизм, системная красная волчанка. |
|
|
Лейкоцитоз со сдвигом влево – увеличение количества лейкоцитов за счет новых молодых форм. |
Большинство заболеваний соединительной ткани. Указывает на воспалительный процесс. Лейкоцитоз более 20 x 109 отмечается при лечении стероидами. |
|
|
Эозинофилия – увеличение количества эозинофилов. |
При ревматоидном артрите и сопутствующем васкулите, перикардите, также при наличии ревматоидных узелков |
|
|
Увеличение скорости оседания эритроцитов (СОЭ). |
Является важнейшим показателем активности ревматоидного артрита и ревматизма. Данный лабораторный признак может появляться задолго до первых симптомов заболевания. |
|
|
Биохимический анализ крови |
Снижение концентрации сывороточного альбумина и, в то же время, повышение уровня глобулинов. |
Ревматические заболевания в хронической фазе. |
|
Белки острой фазы:
|
Белки острой фазы, указывают на начало или обострение таких заболеваний как ревматоидный артрит, ревматизм, склеродермия. |
|
|
Специфические антитела |
Антинуклеарный фактор. |
|
|
Ревматоидный фактор. |
|
Исследование синовиальной жидкостиСпецифические анализы в ревматологииострой фазыконцентрациитуберкулезеэндокардитеболее 1 к 1000
УЗЕЛКОВЫЙ ПОЛИАРТЕРИИТ
Узелковый
полиартериит (нодозный периартериит, болезнь Куссмауля-Мейера) —
ревматическое заболевание, протекающее с системным васкулитом, некрозом
стенок средних и мелких артерий. Узелковый полиартериит —
самостоятельная нозологическая форма, но клинические проявления сходны с
таковыми при синдроме Шёгрена, смешанной криоглобулинемии, ревматоидном
артрите, волосатоклеточном лейкозе, СПИДе.
Эпидемиология.
Ежегодно регистрируют 0,2-1 новый случай узелкового полиартериита
на 1 млн населения. Мужчины болеют несколько чаще женщин (2:1),
дети — с такой же частотой, как и взрослые.
Этиология
не установлена. Значение в развитии заболевания придают вирусу
гепатита В, в меньшей степени — вирусу гепатита С.
Отмечена связь между развитием узелкового полиартериита и инфекцией,
вызванной цитомегаловирусом, парвавирусом В19, ВИЧ.
Предрасполагающие факторы: стрептококковая инфекция, лекарственные
средства (сульфаниламиды и антибиотики), яды, вакцинации, роды. Началу
болезни, возможно, способствует инсоляция, но заболеваемость узелковым
полиартериитом не зависит от времени года. Связь заболевания с
носительством определённых антигенов HLA не выявлена.
Патогенез.
Основная роль принадлежит иммунокомплексному механизму поражения
сосудов. В последние годы значение придают клеточным иммунным реакциям.
Клиника
Симптомы проявляются через 1—3 недели после перенесённой острой стрептококковой инфекции.
Ревматизм проявляется в 5 синдромах:
Ревмокардит
Ревмокардит (кардиальная форма) — воспалительное поражение сердца с вовлечением в процесс всех оболочек сердца (ревмопанкардит), но прежде всего миокарда (ревмомиокардит).
Проявления:
- Симптомы интоксикации (слабость, утомляемость, потливость, снижение аппетита);
- Боли в области сердца тянущего, колющего характера;
- Повышение температуры тела до фебрильных цифр (больше 38 градусов);
- Умеренная гипотония;
- Тахикардия (учащенное сердцебиение);
- Изменение границ сердца;
- Присоединение симптомов левожелудочковой и правожелудочковой сердечной недостаточности;
- Ослабление тонов, чаще всего приглушение I тона;
- При резком поражении миокарда может аускультироваться ритм галопа;
- Может аускультироваться диастолический шум, характеризующийся завихрениями крови при переходе из предсердий сердца в желудочки благодаря работе клапана, пораженного ревмоэндокардитом, с наложенными на него тромботическими массами;
- При ранних стадиях заболевания о ревмоэндокардите свидетельствует грубый систолический шум, звучность которого возрастает после физической нагрузки; иногда он становится музыкальным.
Ревмополиартрит
Ревмополиартрит (суставная форма) — воспалительное поражение суставов, с характерными для ревматизма изменениями.
Проявления:
- Преимущественное поражение крупных суставов (коленные, локтевые, голеностопные);
- Появляется ремиттирующая лихорадка (38—39 °C), сопровождающаяся потливостью, слабостью, носовыми кровотечениями;
- Боли в суставах: стоп, голеностопных, коленных, плечевых, локтевых и кистей;
- Симметричность поражения;
- Быстрый положительный эффект после применения нестероидных противовоспалительных препаратов;
- Доброкачественное течение артрита, деформация сустава не остаётся.
Ревмохорея
Ревмохорея (Пляска святого Вита) — патологический процесс, характеризующийся проявлением васкулита мелких мозговых сосудов. Преимущественно встречается у детей, чаще у девочек.
Проявления:
- Двигательное беспокойство, активность;
- Гримасничанье, нарушение почерка, невозможность удерживания мелких предметов (столовые приборы), нескоординированные движения. Симптомы исчезают во время сна;
- Мышечная слабость, вследствие чего пациент не может сидеть, ходить, нарушается глотание, физиологические отправления;
- Изменение в психическом состоянии пациента — появляется агрессивность, эгоистичность, эмоциональная неустойчивость, или, напротив, пассивность, рассеянность, повышенная утомляемость.
Кожная форма ревматизма
Проявления:
- Кольцевая эритема — высыпания в виде бледно-розовых кольцевидных ободков, безболезненных и не возвышающихся над кожей;
- Узловатая эритема — ограниченное уплотнение участков кожи темно-красного цвета величиной от горошины до сливы, которые располагаются обычно на нижних конечностях.
- Иногда при значительной проницаемости капилляров появляются мелкие кожные кровоизлияния;
- Ревматические узелки — плотные, малоподвижные, безболезненные образования, расположенные в подкожной клетчатке, суставных сумках, фасциях, апоневрозах;
- Бледность кожных покровов, потливость
Ревмоплеврит
Проявления:
- Боли в грудной клетке при дыхании, усиливающиеся на вдохе;
- Повышение температуры;
- Непродуктивный кашель;
- Одышка;
- При аускультации, слышен шум трения плевры;
- Отсутствие дыхания на стороне поражения.
Органы пищеварения при ревматизме поражаются сравнительно редко. Иногда появляются острые боли в животе (абдоминальный синдром), связанные с ревматическим перитонитом, которые чаще бывают у детей. В ряде случаев поражается печень (ревматический гепатит). Довольно часто выявляют изменения почек: в моче находят белок, эритроциты и др., что объясняется поражением сосудов почек, реже — развитием нефрита.
Классификация ревматизма
Вид ревматизма зависит от его локализации и формы.
Формы ревматизма:
Острый ревматизм. Проявляется в большинстве случаев через 14-21 день после проявления симптомов инфицирования стрептококком. Развивается быстро. В начале характеризуется симптомами обычной простуды, которые через некоторое время может смениться симптомами в виде кожных высыпаний, полиартрита, кардита и др. Период острой формы ревматизма составляет — от 3 до 6 месяцев. Если должного внимания не уделить, появляются некоторые осложнения, например, в случае кардита, может образоваться порок сердца.
Хронический ревматизм. Хроническая форма ревматизма характеризуется частыми рецидивами болезни, особенно при переохлаждениях организма. Поражается чаще всего сердце и суставы, с типичными болями в этих органах. Течение болезни может длиться на протяжении нескольких лет.
Локализация ревматизма:
Ревмокардит (ревматизм сердца) — воспалительный процесс в области сердца.
Если сердце поражается полностью, это воспаление называется – ревмопанкардит, если только миокарда – ревмомиокардит. Ревматизм сердца характеризуется тянущими и колющими болями в области сердца, тахикардией, повышенной температурой (выше 38°С), умеренной гипотонией (пониженым давлением), симптомами интоксикации (слабостью, снижением аппетита), изменениями границ сердца, шумом в работе сердца, приглушенность тонов в работе сердца и другие признаки сердечной недостаточности.
Ревмополиартрит (ревматизм суставов – рук, ног) — воспалительный процесс в области суставов. Характеризуется поражением суставов (особенно коленного, локтевого, голеностопного), болями в суставах, повышенной температурой тела (38-39°С), повышенной потливостью, слабостью, периодичным носовым кровотечением, симметричностью поражения и доброкачественным течением артрита.
Ревматизм кожи. Характеризуется ревматическими узелками, кольцевой или узловатой эритемами, мелкими кровоизлияниями, потливостью, бледность кожных покровов.
Ревмохорея (Пляска святого Вита, ревматизм нервной системы) – воспалительный процесс внутри стенок мелких кровеносных сосудов мозга. Характеризуется проявлением васкулита мелких мозговых сосудов, двигательным беспокойством, надменной активностью, дискоординацией в движении, мышечной слабостью, нарушениями в работе опорно-двигательного аппарата, психическими расстройствами (агрессия, вялость, рассеянность и др.).
Ревмоплеврит (ревматизм органов дыхания). Характеризуется болями в груди, отдышкой, повышенной температурой, кашлем, шумом трения плевры.
Ревматизм глаз. Является составной частью общих проявлений ревматизма других органов. Характеризуется поражением сетчатки (ретинит) или других частей глаза (ирит, иридоциклит и др.). Осложнениями может стать частичная или полная потеря зрения.
Ревматизм органов пищеварения. Характеризуется поражением печени, почек и др. органов ЖКТ.
Ревматизм у детей
У детей ревматизм является нередким явлением. Он связан с различными заболеваниями. В том числе с болезнями инфекционного характера. Имеет значение и наследственная предрасположенность.
У детей также поражается сердечная мышца. Характерна следующая симптоматика:
- острое воспаление миокарда;
- одышка;
- сердечная боль;
- тахикардия;
- бледность кожных покровов;
- набухание вен шеи.
Возбудителем инфекционных заболеваний у детей является стрептококк. Если инфекция не лечиться должным образом, то возникает ревматизм у детей. Лечение данной инфекции должно проводиться с применением антибиотиков.
Наибольший риск в возникновении ревматизма имеют простудные заболевания. Если ребенок часто болеет простудными заболеваниями, то ревматизм возникает с наибольшим риском. Также предрасполагающими факторами являются следующие признаки:
- переутомление (преимущественно в школьном возрасте);
- неполноценное питание;
- переохлаждение.
Наиболее подвержены ревматизму дети от восьми до шестнадцати лет. К симптомам ревматизма у детей относят:
- миокардит;
- перикардит;
- одышка;
- повышенная утомляемость;
- боль в суставах;
- нервные расстройства.
В последнем случаи нервные расстройства затрагивают по большей части девочек. При этом возможны произвольные движения, которые усиливаются при эмоциях. Необходимо вовремя предупредить развитие данной патологии.

Клинические симптомы и отличия ревматоидного от ревматического артрита
При ревматизме признаки поражения суставов возникают у 20% обследуемых пациентов. Болями в сердце проявляются многие патологии сердечно-сосудистой системы, а артралгия довольно специфична, прямо указывает на развитие в сочленениях воспалительного процесса. Отмечается схожесть клинической картины ревматизма с симптомами ревматоидного артрита. Они возникают спустя 7-14 дней после уже перенесенной инфекции — фарингита, скарлатины, тонзиллита. То есть человек считает себя полностью здоровым, когда его состояние вновь резко ухудшается. Повышается температура тела до 39°C, он жалуется на слабость, утомляемость, головные боли, страдает от избыточного потоотделения, озноба.
В отличие от ревматического артрита (что существенно облегчает диагностику) вначале поражаются не мелкие плюснефаланговые суставы кистей и стоп, а крупные сочленения — голеностопные, коленные, плечевые, локтевые. Характер артралгии множественный, симметричный и летучий. Это означает, что поражается сразу несколько парных суставов, а боли ощущаются в течение дня в различных сочленениях. К основным симптомам ревматизма относятся:
- припухлость отечность суставов, особенно в утренние часы;
- покраснение кожи над сочленением, гиперемия;
- резкое снижение объема движений, тугоподвижность;
- формирование плотных, округлых, безболезненных, малоподвижных узелков, локализованных области суставов;
- выраженность болевого синдрома усиливается при повышении двигательной активности или подъеме тяжестей.
Патология в большинстве случаев протекает доброкачественно. Даже острый воспалительный процесс не провоцирует повреждение хрящевых, костных, соединительнотканных суставных структур. Не происходит деформации сочленений, но умеренная болезненность сохраняется на протяжении довольно длительного времени.
Симптоматика наиболее интенсивна в начале ревматической атаки из-за повышения температуры тела и лихорадочного состояния. Возникает специфическая ломота в суставах, появляются ноющие, тупые, давящие, «грызущие» боли, не стихающие в ночное время. Схожесть ревматизма и ревматоидного артрита заключается и в обязательном присутствии внесуставной симптоматики. Ухудшается общее состояние здоровья, снижается функциональная активность некоторых систем жизнедеятельности. При ревматизме воспаляются сердечные оболочки, возникают перебои в работе сердца, в особенно тяжелых случаях у пациентов диагностируется недостаточность кровообращения. Одно из осложнений — хорея, проявляющаяся в непроизвольном подергивании мышц.
Ревматизм у беременных и кормящих женщин
Во время беременности
Этот период характеризуется редким появлением заболевания. А вот обострение уже имеющегося вполне возможно и по статистике это происходит у каждой пятой мамы, страдающей ревматизмом. Причем последнее на начальной стадии интересного положения из-за пониженного иммунитета.
Причины ревматизма у беременных те же, что и у обычных людей – инфицирование бета-гемолитическими стрептококками группы А, генетическая предрасположенность. Ничем не отличается и ход развития болезни. А вот спровоцировать обострение состояния может:
- переохлаждение организма;
- снижение защитных сил вначале беременности;
- инфицирование организма вирусами, бактериями;
- стрессовые ситуации;
- несбалансированное и недостаточное питание;
- обострение по каким-то причинам заболеваний, имеющих хроническую природу;
- долгое пребывание под солнцем.
Симптоматика ревматизма у женщин, вынашивающих ребенка повторят все те признаки, которыми болезнь напоминает о себе у обычных пациентов. У них может подниматься температура (чаще вечером), появляться одышка, учащенное сердцебиение. Они могут чувствовать боли в суставах, в сердце. Им становится трудно совершать движения. Ухудшается их самочувствие.
Диагностика в такой период несколько затруднена. Это объясняется большой выработкой организмом кортикостероидных гормонов, способствующих подавлению воспалений. Проводит диагностирование болезни у беременных врач только на основе назначаемых предварительно исследований крови и других анализов. Их перечень ничем не отличается от приведенного выше для обычных больных.
Ревматизм у женщин, вынашивающих ребенка, опасен своими осложнениями. Вначале он может стать причиной выкидыша и формирования плода с дефектами. Позже (2…3 триместр) болезнь может привести к поражению сосудов плаценты и закончиться гипоксией, гипотрофией или внутриутробной смертью плода. Опасность может быть из-за отека и инфаркта легких, из-за тромбофлебита, ревмокардита. Последнее заболевание мамы часто негативно влияет на развитие малыша, может привести к гипоксии плода.
Состояние больной в период беременности может спровоцировать:
- отхождение раньше времени околоплодных вод;
- прерывание беременности до срока;
- поздний токсикоз;
- асфиксию плода;
- декомпенсацию, которая может стать причиной смерти беременной;
- смерть женщины при родах.
Лечение ревматизма, диагностированного у беременной, проводится обязательно. При этом выполняют все те мероприятия, используют те же препараты, что и в обычной практике. Если процесс запустить, то под угрозой окажется плод и жизнь будущего малыша.
Одной из главных обязанностей больной беременной является регулярное посещение врача, который будет контролировать состояние сердца плода. Таким образом можно вовремя принимать меня при различных патологиях, отклонениях от нормального его состояния.
В период беременности важна профилактика развития, обострения патологии. Она заключается:
- в избегании мест, где можно инфицироваться стрептококками;
- в своевременном лечении любых очагов инфекции, в которых присутствуют стрептококки;
- в гигиене ротовой полости, включая лечение зубов, десен, слизистых;
- в принятии мер, чтобы не переохлаждаться, не облучаться излишне солнечными лучами;
- в поддержке иммунитета;
- в нормальном питании.
У кормящих женщин
У женщин этой группы причины развития, обострений ревматизма аналогичны тем, которые вызвают болезнь у беременных. Единственно существенную роль может играть снижение иммунитета во время родов, при кормлении ребенка.
Развитие болезни, ее осложнения протекают, как правило, в по такой же картине, как, к примеру, у беременных. Но есть и дополнительные особенности, среди которых:
- частое отсутствие симптоматики в начальной фазе болезни;
- возможное присутствие среди признаков заболевания (когда болезнь затрагивает нервную систему) непроизвольных движений разных мышц, неразборчивого почерка, невнятной разговорной речи;
- невозможность использования в лечении всех лекарственных препаратов;
- направленность лечения в первую очередь на укрепление иммунитета, на полноценность питания.
История ревматологии
- На заре нашей эры, в ее 1-ом веке среди лекарей, которые тогда врачевали, стало все чаще появляться слово «ревма», имеющее греческое происхождение, и означающее «текучее вещество». По мнению древних специалистов, она образовывалось в мозгу и распространялось по другим частям тела, что в итоге приводило к заболеванию в них.
- В середине 17-ого века, французский доктор Guillaume de Baillou ввел в медицинскую литературу новое понятие «ревматизм». По его мнению, артрит это проявление системных заболеваний.
- В 1928 году американский доктор R. Pemberton организовал в США первый комитет занимающийся лечением ревматизма, который еще дважды переименовывался, пока не стал Американским обществом ревматологов к 1988 году.
- Bernard Comroe принадлежит внедрение в медицинскую терминологию специалиста «ревматолога» в 1940 году.
- Доктор Adrienne Hollander в 1949 году издал свой ученик на тему артритов, где использовал слово «ревматология».
ДИАГНОСТИКА
Диагностические критерии
Для постановки диагноза ревматоидного артрита необходимо, по крайней мере, наличие 4 из 7 критериев, предложенных Американской ревматологической ассоциацией в 1987 г. (табл. 44-2). Первые 4 признака должны устойчиво сохраняться не менее 6 нед. Не исключаются больные с двумя клиническими диагнозами. Чувствительность критериев составляет 91,2%, специфичность — 89,3%.
Поскольку фармакотерапия ревматоидного артрита более эффективна на ранних стадиях, его диагностика должна осуществляться как можно раньше.
Таблица 44-2. Диагностические критерии ревматоидного артрита