Синдром жильбера
Содержание:
Инструментальные исследования
Так как при диагностировании синдрома Жильбера большую роль играют именно инструментальные методы исследования, стоит остановиться на каждом из них более подробно.
Дуоденальное зондирование. Метод, позволяющий проанализировать желчь, желудочный и панкреатический соки. Данная манипуляция необходима также для оценки состояния желчного пузыря. Подготовка к исследованию заключается в соблюдении следующих правил:
- Вечером, накануне исследования, показан легкий ужин без продуктов, увеличивающих газообразование.
- За 5 дней до дуоденального зондирования отменяют прием спазмолитиков, слабительных и желчегонных лекарств.
- За день до исследования пациенту подкожно вводят 0,5 мл атропина. Также необходимо выпить теплую воду с ксилитом.
Дуоденальное зондирование проводится натощак утром. Исследования подразделяется на классическое (биологическую жидкость берут из двенадцатиперстной кишки, пузыря и протоков) и фракционное (забор жидкости производится каждые 7-8 минут 5 раз). Для проведения процедуры необходим резиновый зонд с оливой для забора материала.
При синдроме Жильбера меняется состав желчи, отмечается расстройство желчного пузыря и нарушается работа сфинктера Одди.
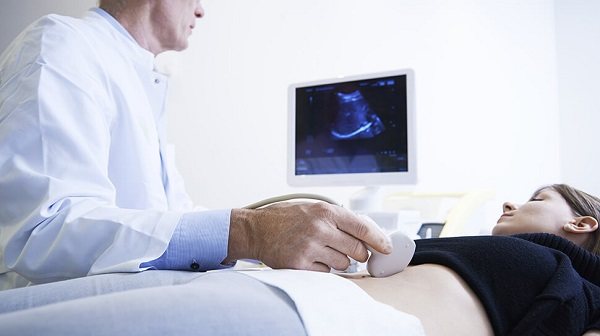
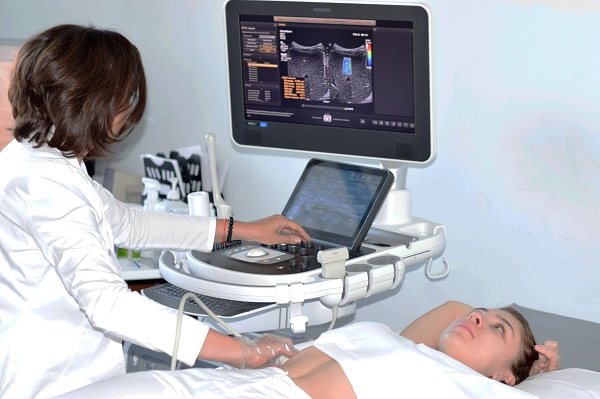
УЗИ. Метод основан на использовании ультразвуковых волн, которые при попадании на внутренние органы отражаются тенями на экране. Метод не наносит абсолютно никакого вреда. Подготовка к УЗИ состоит из следующих действий:
- Необходимо отказаться от питательных продуктов, увеличивающих газообразование.
- Следует принимать сорбенты и препараты для снижения метеоризма, а также слабительных препаратов. Пациентам, страдающим от запоров, ставят клизму.
Во время УЗИ можно определить размеры, плотность и структуру печени. Также врач оценивает состояние желчного пузыря и его протоков, обнаруживает конкременты.
Биопсия и эластография. Чтобы исключить некоторые опасные болезни (воспаление печени, цирроз и т.д.) необходима биопсия. Она заключается в заборе биоматериала посредством пункции. Пациенту делают местную анестезию перед проведением исследования. Это достаточно травмоопасный метод, поэтому чаще всего пациенту назначают эластографию.
Это наиболее информативный метод, а также он безопасный и менее болезненный. Эластографию проводят при помощи аппарата Фиброскана. По результатам исследования делают вывод о плотности и эластичности тканей печени.
Благодаря эластографии можно обнаружить патологию на раннем этапе ее развития. Однако даже такой метод имеет свои противопоказания. Так, эластографию не проводят беременным женщинам, потому что влияние процедуры на плод до конца не изучено.
Лекарства
Фото: magicworld.su
Как известно, основным препаратом, используемым при синдроме Жильбера является фенобарбитал, который снижает уровень билирубина в крови. На фоне приема препарата могут развиваться следующие побочные эффекты: головокружение, нарушение координации движений, раздражительность, тремор рук, сонливость, «кошмарные» сновидения, изредка галлюцинации, тошнота, рвота, нарушение зрения. Курс приема, как правило, составляет 2 – 4 недели, поскольку длительное использование препарата может привести к развитию зависимости
Кроме того, важно точно следовать рекомендациям врача, в частности самостоятельно не корректировать суточную дозу препарата, поскольку избыточное потребление фенобарбитала может привести к отравлению. Для отравления фенобартиталом характерны следующие симптомы: головная боль, головокружение, нистагм, атаксия, выраженная сонливость, одышка, снижение артериального давления, тахи- или брадикардия, сужение зрачков, цианоз, олигурия, спутанность сознания
Также стоит отметить, что разовое употребление 2 – 10 г препарата приводит к летальному исходу.
Поскольку у фенобарбитала имеется масса нежелательных эффектов, в некоторых случаях назначаются комбинированные препарата, которые в своем составе содержат фенобарбитал в низкой дозировке. К таким препаратам относятся:
- корвалол – в своем составе содержит: фенобарбитал, этилбромизовалерианат и масло листьев мяты перечной;
- валокордин – в своем составе содержит: фенобарбитал, этилбромизовалерианат, масло листьев мяты перечной и масло хмеля шишек.
К группе гепатопротекторов относятся:
- эссенциальные фосфолипиды (Эссенциале Форте, Антралив, Фосфоглив), которые содержат фосфатидилхолин и ненасыщенные жирные кислоты. Действие данных препаратов направлено на восстановление клеточной стенки гепатоцитов, которые в большей степени состоят из фосфолипидов. Помимо этого, эссенциальные фосфолипиды усиливают дезинтоксикационную функцию печени, препятствуют появлению соединительной ткани в паренхиме печени, а также обладают антиоксидантными свойствами. Эссенциальные фосфолипиды следует принимать не менее полугода, чтобы достичь ожидаемый эффект. Однако стоит отметить, что данные представители гепатопротекторов могут спровоцировать застой желчи, в связи с чем рекомендуется тщательно наблюдать за данным явлением;
- аминокислоты (Гепа-мерц, Гептрал). Участвуют в синтезе фосфолипидов, которые являются структурным компонентом клеточной стенки гепатоцитов, обладают регенерирующим и дезинтоксикационным эффектом. Препараты данной группы рекомендуется использовать с помощью внутривенного введения, поскольку при пероральном приеме аминокислоты метаболизируются и доходят до печени в незначительном количестве;
- урсодезоксихолевая кислота (Урсофальк, Урсодез, Урдокса). Стимулирует вывод желчи из печени, благодаря чему достигается гепатопротективный эффект. Препарат не используется во время кормления грудью, поскольку известно, что урсодезоксихолевая кислота способна проникать в грудное молоко;
- ингибиторы перекисного окисления липидов (Тиогамма, Берлитион). Действие препаратов направлено на ускоренное выведение из клеток печени молочной кислоты, которая оказывает токсическое действие. Данные препараты могут назначаться как в форме инъекций, так и в форме таблеток;
- витамины (В1 (тиамин), В6 (пиридоксин), В12 (цианокобаламин), Е (токоферол)). Облегчают обменные процессы в печени, тем самым способствуют восстановлению ее клеток. Как правило, не используются в качестве монотерапии, а дополняют другие гепатопротекторы.
Также существуют комбинированные препараты, которые в своем составе содержат несколько активных веществ, относящихся к разным группам гепатопротекторов. К таким препаратам относятся: Фосфонциале, Резалют Про, Сирепар, Гепатрин.
Желчегонные препараты используется при появлении желтушного окрашивая склер и кожных покровов. Данные препараты усиливают желчеобразование или способствуют выведению желчи в двенадцатиперстную кишку. В настоящее время фармакологический рынок представляет массу различных представителей желчегонных препаратов, выбор конкретного осуществляется врачом и зависит от клинической ситуации.
Симптомы
Заболевание протекает с минимальными проявлениями желтухи или бессимптомно. Изменение цвета кожи, белков глаз, слизистых оболочек в желтый цвет – это основные внешние показатели болезни. Также отмечаются следующие симптомы синдрома Жильбера:
- бессонница;
- слабость;
- головокружение;
- быстрая утомляемость;
- снижение аппетита;
- горький привкус во рту;
- изжога;
- чувство переполненного желудка;
- нарушение стула;
- тошнота;
- вздутие живота.
Чаще всего симптомов синдрома Жильбера нет до того момента, пока количество билирубина не начинает зашкаливать, то есть болезнь в основном протекает в латентной форме и не выявляется. Но в период обострения ее можно определить по таким признакам:
- кожа приобретает желтый оттенок;
- желтеют склеры глаз и слизистые, что еще называют «печеночной маской»;
- под кожей век образуются желтые зернышки из соединительной ткани;
- также у некоторых пациентов наблюдаются проблемы с ЖКТ (тошнота, изжога, плохой аппетит, отрыжка, вздутие живота, понос или запор);
- при осложнении болезни больной может жаловаться на общее недомогание (слабость, боль в печени, металлический привкус во рту, отеки ног, снижение АД, отдышка, раздражительность, головокружение и головная боль, ослабленное дыхание, боль в мышцах, снижение веса, смена вкусовых ощущений);
- в редких случаях наблюдается печеночная недостаточность, что характеризуется рвотой, спутанностью сознания, тремором мышц, неукротимой жаждой, увеличением лимфоузлов. В таком состоянии больному нужна немедленная помощь врачей.
Роль билирубина
Коротко упомянем о роли билирубина для организма человека, что это такое доступным языком.
Билирубин – это краситель желтого цвета, что образуется при распаде гемоглобина после гибели красных кровяных клеток.
Для синдрома Жильбера характерна триада признаков, описанная еще автором, открывшим данное заболевание:
- «Печеночная маска» — желтушность кожных покровов и видимых слизистых оболочек;
- Ксантелазмы век – появление зернистости желтого цвета под кожей верхнего века;
- Периодичность симптомов – заболевание сменяется поочередно периодами обострения и ремиссии.
Один из самый первых и патогномоничных симптомов это желтуха. Может появиться желтушность склер или кожи, когда количество билирубина в крови повышается.
Симптомы могут усиливаться и становиться более очевидными в сочетание с: другой болезнью, инфекцией, обезвоживанием, стрессом или менструацией. Хотя уровень билирубина вряд ли когда-нибудь может достичь опасных цифр, желтуха является одним из важных и тревожных симптомов.
Желтушность кожных покровов (слева- норма, справа — патология)
У 1/3 пациентов симптомы патологии полностью отсутствуют или проявляют себя минимальными клиническими признаками. В большинстве случаев патологическое состояние проявляется желтухой (окрашивание кожных покровов, белков глаз, слизистых оболочек в желтый оттенок).
Обычно гипербилирубинемия Жильбера начинает проявляться в юношеском возрасте, чаще всего этот синдром проявляется у мужчин. Так как заболевание имеет наследственный характер, то и родители ребенка (или один из них) тоже страдают этим синдромом.
Основные симптомы — пожелтение кожи и белков глаз. Эти явления непостоянны, так как желтуха проявляет себя периодически, но имеет хронический характер.
Также к симптомам холемии можно отнести:
- боль в районе поджелудочной;
- дискомфорт в животе (изжога);
- привкус металлического характера;
- отказ от еды, отсутствие аппетита;
- тошнота из-за сладкой пищи;
- диарея, вздутие живота, жидкий стул.
Люди с недугом Жильбера могут испытывать характерные признаки обычного гриппа, например, вялость, сонливость, тахикардию, дрожь в теле (без присутствия повышенной температуры), ломоту конечностей.
И нервные явления, по типу депрессии, навязчивых состояний (скорее всего, от страха перед патологией). Этот недуг может сопровождать калькулезный холецистит (особый вид холецистита с наличием камней в желчном пузыре).
Различают 2 варианта синдрома Жильбера: «врожденный» — проявляющийся без предшествующего инфекционного гепатита (большинство случаев) и манифестирующий после перенесенного острого вирусного гепатита. Причем постгепатитная гипербилирубинемия может быть связана не только с наличием синдрома Жильбера, но и с переходом инфекции в хроническую форму.
Диагностика
Обнаружить патологию и назначить необходимое лечение сможет только врач по результатам комплексной диагностики. Пациенту необходимы следующие лабораторные и инструментальные исследования:
- Анализ на билирубин. В норме концентрация общего билирубина в крови составляет 8,5-20,5 ммоль/литр. У людей с синдромом Жильбера билирубин увеличивается из-за непрямого.
- Общий анализ крови. При синдроме Жильбера в крови увеличивается содержание незрелых эритроцитов до 100-110 гр/литр, у больного появляется анемия легкой степени.
- Биохимический анализ крови. Сахар в крови в норме или незначительно снижен, булки крови, щелочная фосфатаза, АЛТ и АСТ — в пределах нормы, тимоловая проба — отрицательная.
- Общий анализ мочи. Обычно показатели в пределах нормы. Если в моче обнаруживают уробилиноген и билирубин, можно говорить о патологии печени.
- Оценка свертываемости крови. Как правило, протромбиновый индекс и протромбиновое время в норме.
- Маркеры вирусных гепатитов. При синдроме Жильбера отсутствуют.
Благодаря анализам крови можно обнаружить заболевание на ранней стадии, даже если отсутствуют симптомы. Чтобы результаты исследований были максимально точными, необходимо правильно подготовиться к сдаче биоматериала
Так, пациенту важно учитывать следующие рекомендации:
Анализ проводится утром. Кровь нужно сдавать натощак, последний раз можно поесть за 12 часов до сдачи биоматериала. Пациенту нельзя пить даже чай, кофе и другие напитки. Однако можно пить воду без газа.
За несколько дней до сдачи крови нужно отказаться от жирной и вредной пищи, фаст-фуда.
Не рекомендуется нервничать, перенапрягаться и переутомляться за несколько дней до исследования. В противном случае результаты могут быть искаженными. Следует минимизировать стресс, отказаться от значительных физических нагрузок.
За несколько дней до сдачи крови отменяют прием лекарств
Особенно важно отказаться от препаратов, воздействующих на билирубин.
Важно понимать, что общие исследования крови не смогут точно выявить синдром Жильбера. Результаты анализов лишь подтвердят, что в печени происходят патологические процессы
В связи с этим необходимо пройти дополнительные исследования, если общие анализы показали, что есть проблемы со стороны печени. Так, на наличие семейной желтухи могут указывать:
- увеличение референсных значений гемоглобина в крови;
- увеличение концентрации билирубина;
- увеличение референсных значений незрелых эритроцитов.
При этом показатели СОЭ, количество лейкоцитов и тромбоцитов остаются неизменными.
При одновременном течении с синдромами Дабина-Джонсона и Ротора диагностика дает следующие результаты:
- Незначительное увеличение печени.
- Отсутствие билирубинурии.
- Не отмечается повышение копропорфиринов в моче.
- Снижение активности глюкуронилтрансферазы.
- Селезенка не увеличена.
- Боли в правом подреберье либо отсутствуют, либо редкие, ноющие.
- Нормальная холецистография.
- Биопсия печени может показать отложение липофусцина, жировую дистрофию. Часто отклонений от нормы нет.
- Нормальная бромсульфалеиновая проба, иногда наблюдается небольшое снижение клиренса.
- Повышение концентрации билирубина в крови (преимущественно непрямого).
Для подтверждения диагноза врачи могут назначить специальные пробы:
- Голодание. Пациенту нужно воздержаться от пищи на двое суток или ограничиться лишь низкокалорийными блюдами (до 400 ккал в сутки). Данная проба провоцирует резкое (в 2-3 раза) увеличение свободного билирубина. Несвязанный билирубин определяют натощак в первый день голодания и спустя двое суток. Если билирубин увеличился на 50-100%, проба считается положительной.
- Проба с фенобарбиталом. Пациент принимает фенобарбитал по 3 гр. в сутки в течение 5 дней. Благодаря этому снижается концентрация несвязанного билирубина.
- Проба с никотиновой кислотой. Больному внутривенно вводится инъекция никотиновой кислоты (50 мг). Это провоцирует увеличение несвязанного билирубина в крови в 2-3 раза за 3 часа.
- Проба с рифампицином. Пациенту вводят 900 мг вещества, из-за чего увеличивается непрямой билирубин.
Помимо вышеперечисленных проб, обнаружить синдром Жильбера можно с помощью чрезкожной пункции печени. Полученные биоматериал не содержит признаков цирроза печени или гепатита в хронической форме.
Синдром Жильбера — лечение
Синдром Жильбера — легкое, безвредное заболевание, не имеющее неблагоприятных последствий и поэтому не требующее лечения. Следовательно, нет необходимости использовать какие-либо препараты или добавки. Лишь в очень редких случаях у пациентов с крайне тяжелой желтухой применяют препараты для снижения билирубина.

Препараты для снижения билирубина
В первую очередь больным людям следует позаботиться о своем образе жизни так, чтобы не повышалось количество билирубина. Избегайте стресса и при необходимости используйте методы релаксации и легкие седативные препараты. Также важна диета: рекомендуется регулярно принимать пищу и избегать голодания. Диета должна соответствовать рекомендациям по здоровому питанию – в основном следует избегать низкокалорийных диет, а также тяжелых жирных блюд.
Диагностика
При наличии вышеперечисленных симптомов необходимо обратится к врачу-гастроэнтерологу, чтобы пройти физикальный опрос и осмотр, сдать лабораторные анализы, провести инструментальные методы исследования.
К физикальному опросу относится расспрашивания пациента о течении болезни, о том, как начиналась желтуха, после перенесенной инфекции или физической нагрузки, голодания. При физикальном осмотре будет выражена субиктеричность склер и слизистых, кожи (пожелтение). К лабораторным исследованиям относят сдачу анализа крови и мочи, кала. Последний анализ показывает врачу уровень общего, связанного и свободного билирубина. Б
олезнь Жильбера характеризуется повышением свободной фракции билирубина.
Дополнительно исследуют уровень общего белка, щелочной фосфатазы, АЛТ. АСТ, ГГТП – они могут повышаться или оставаться в пределах нормальных показателей
Важно провести диагностику на молекулярном уровне – сделать анализ ДНК гена УДФГТ, согласно которому определяется увеличение ТА поворотов гена. Важно сделать анализ кала на стеркобилин, который должен быть отрицательным
Необходима полимеразная цепная реакция, которая выявляет генетический ферментный дефект, что берет участие в обмене билирубина.
Для полной лабораторной диагностики болезни проводят пробы с голоданием, фенобарбиталом, никотиновой кислотой, рифампицином. Так, двое суток пациент питается едой, общая энергетическая ценность которой составляет 400 ккал/сутки. Затем делают анализ крови на билирубин: если уровень поднимается на 50-100%, тогда проба (+).
Фенобарбитал определяет конъюгационную функцию печени, проба положительна, если уровень желчного пигмента падает на фоне употребления фенобарбитала (3 мг/кг в течение 5 дней). Никотиновая проба положительна, если после ввода раствора (40 мг), повышается уровень желчного пигмента за счет осмотической резистентности красных клеток крови.
Чтобы исключить другие заболевания, которые вызывают дисфункцию работы печени, определяют маркеры гепатитов А, В, С, D, Е, важен результат протромбинового времени. Проводят бромсульфалеиновую пробу, результат которой – понижение уровня выделения билирубина. Кроме того, рифампициновая проба считается положительной, если после введения антибиотика (900 мг), увеличивается уровень непрямого билирубина.
К инструментальной диагностике болезни относят:
- УЗИ живота (определяют размеры печени, селезенки, наличие и величину камней в желчном пузыре);
- эзофагогастродуоденоскопию.
- чрескожную пункционную биопсию печени, выполняемую для дальнейшей гистологической диагностики биоптата и исключения цирроза или хронического гепатита;
- компьютерную томографию, которая покажет срезы печени в точности до миллиметра и не позволит диагностически пропустить патологию;
- эластографию, проводимую для определения степени фиброза.
Прежде чем поставить правильный диагноз, врачи лечат обострения хронических болезней (гастрита, желчнокаменной болезни, панкреатита, гепатоза). Если симптомы недомогания не проходят, именно полимеразная цепная реакция помогает определить дефект гена. Тогда назначается специфическое лечение.
Питание при синдроме Жильбера
Врачи рекомендуют придерживаться специальной диеты не только в период обострения, но и во время ремиссии. Обычно врачи назначают диету №5. Соблюдая эту диету, необходимо придерживаться следующих правил:
- больному можно принимать пищу комнатной температуры;
- следует исключить из рациона жареные и жирные продукты;
- необходимо принимать пищу часто, но мелкими порциями;
- разрешаются нежирные и постные продукты;
- строго запрещено принимать спиртные напитки и курить.
В таблице ниже приведен перечень разрешенных и запрещенных продуктов пациентам с синдромом Жильбера.
| Разрешенные продукты | Запрещенные продукты |
|
|
Диагностика
Фото: 10v10.ru
В первую очередь для синдрома Жильбера характерно повышение билирубина в биохимическом анализе крови. Данное обследование может быть назначено врачом при обращении пациента с характерными жалобами или для прохождения диспансерного обследования
Важно отметить, что такие биохимические показатели крови, как АсАТ (аспартатаминотрансфераза), АлАТ (аланинаминотрансфераза), ГГТП (гамма-глутамилтранспептидаза) и ЩФ (щелочная фосфатаза), как правило, не отличаются от нормальных значений. Также может назначаться копрологическое исследование, с помощью которого оценивается ферментативная активность органов пищеварительного тракта, наличие воспалительного процесса в кишечнике, состояние микрофлоры кишечника, а также наличие гельминтов, в том числе и их яиц, или простейших
При синдроме Жильбера в копрограмме определяется стеркобилин – желчный пигмент, который синтезируется в толстом кишечнике вследствие переработки билирубина.
В диагностике синдрома Жильбера могут использоваться следующие пробы:
- проба с голоданием. Для ее выполнения в течение 48 часов следует употреблять не более 400 ккал в сутки, после чего оценивается результат. При синдроме Жильбера на фоне голодания отмечается увеличение показателя общего билирубина. Проба считается положительной, если билирубин увеличился на 50 – 100% от исходного значения;
- проба с фенобарбиталом. Осуществляется в условиях стационара. У людей, страдающих синдромом Жильбера, отмечается снижение билирубина после приема фенобарбитала;
- проба с никотиновой кислотой. Также производится в условиях стационара. Для синдрома Жильбера характерно увеличение показателя общего билирубина после использования никотиновой кислоты.
В настоящее время данные пробы используются редко.
Поскольку синдром Жильбера является наследственным заболеванием, которое имеет аутосомно-доминантный тип наследования, в диагностике используется генетический анализ крови, который заключается в анализе ДНК гена УДФГ. Данный анализ является наиболее информативным и определяющим, так как выявляет непосредственный источник заболевания.
Из инструментальных методов диагностики используется УЗИ органов брюшной полости, позволяющее оценить состояние поджелудочной железы, селезенки, печени, желчного пузыря и желчевыводящих протоков, брюшного отдела аорты, нижней полой вены, почек и надпочечников, забрюшинного пространства и лимфатических узлов
При рассматриваемой патологии наибольшее внимание уделяется печени, желчному пузырю и желчевыводящим протокам
Важно помнить, что данная диагностическая процедура проводится натощак. Если УЗИ назначено во второй половине дня, следует за 2 – 3 часа до исследования исключить прием пищи
Кроме того, рекомендуется за 2 – 3 дня до назначенного исследования исключить из рациона продукты, способствующие повышенному газообразованию (хлеб, молоко, творог, сырые фрукты и овощи, газированные напитки и т.д.)
Если УЗИ назначено во второй половине дня, следует за 2 – 3 часа до исследования исключить прием пищи. Кроме того, рекомендуется за 2 – 3 дня до назначенного исследования исключить из рациона продукты, способствующие повышенному газообразованию (хлеб, молоко, творог, сырые фрукты и овощи, газированные напитки и т.д.).
Как проявляется при беременности?
Синдром Жильбера и беременность являются главным вопросом, волнующим будущих родителей. Угроз для жизни будущей матери нет, но при этом она принадлежит к группе повышенного риска проявления данной патологии. Это обусловлено резкими изменениями гормонального фона, которые приводят к колебанию эмоций, в результате чего беременная становится более податливой стрессовым проявлениям. Также следует учитывать, что организм в период беременности поддаётся большим нагрузкам на все системы в процессе развития плода.
При появлении признаков болезни у будущей матери для консультации лучше всего обратиться к врачу, особенно если симптомы появились на протяжении периода первого триместра (12 недель). При появлении или обострении гипербилирубинемии существует высокая вероятность поражения ЦНС эмбриона по причине повышенного количества токсичного билирубина в крови.

При появлении признаков болезни у будущей матери для консультации лучше всего обратиться к врачу
Беременные с наличием сопутствующих болезней печени нуждаются в особо внимательных регулярных обследованиях. Наблюдение у врача может предотвратить такой негативный исход беременности, как самопроизвольный аборт, и развитие других патологических процессов у матери и у ребенка.
Этиология и патогенез
Причиной патологии является мутация гена, расположенного на второй хромосоме и ответственного за образование фермента глюкуронозилтрансферазы в гепатоцитах. Этот энзим обеспечивает взаимодействие свободного билирубина с глюкуроновой кислотой и выведение полученного комплекса из организма. У лиц, рожденных с данным синдромом, в молекуле ДНК появляются два лишних «кирпичика». Дополнительные аминокислоты тимин и аденин образуются именно на том участке хромосомы, который обеспечивает синтез необходимого фермента. Когда количество глюкуронилтрансферазы в крови снижается до 80 %, она перестает полноценно выполнять свою основную функцию — трансформацию свободного билирубина в связанную форму.
Билирубин — желтый пигмент, образующийся в результате распада эритроцитов, проживших 120 дней. Неконъюгированное жирорастворимое вещество поступает в печень, где под воздействием глюкуронозилтрансферазы преобразуется в водорастворимую форму. Билирубин в составе желчи содержится в желчном пузыре, вместе с ней попадает в тонкий кишечник и участвует в процессе пищеварения. Выполнив свои функции, пигмент покидает организм естественным путем.
Лица с синдромом Жильбера испытывают дефицит глюкуронозилтрансферазы. Гепатоциты перестают воспринимать и выводить свободный билирубин. Он накапливается в крови, откладывается в тканях, вызывая легкую гипербилирубинемию, и оказывает свое токсичное действие.
Синдром Жильбера — врожденная генетически детерминированная патология с аутосомно-рецессивным типом наследования. Клинически недуг будет проявляться только в том случае, если дефектные гены были получены от обоих родителей. Если в генотипе имеется только один измененный ген, синдром не развивается. Такие лица становятся носителями патологии и могут передавать ее последующим поколениям. У носителей мутантного гена симптоматика отсутствует. Возможно незначительное повышение концентрации свободного билирубина в венозной крови.
Существует целый ряд факторов, способствующих развитию синдрома и вызывающих его очередное обострение. К ним относятся:
- Злоупотребление жирной пищей и алкоголем,
- Длительное лечение некоторыми медикаментами – антибиотиками, НПВС, анаболических стероидов,
- Гормонотерапия,
- Голодание,
- Операции и инвазивные манипуляции,
- Физическое перенапряжение,
- Обезвоживание,
- Вирусные инфекции,
- Воспаление печени,
- Кишечные расстройства,
- Стрессы, эмоциональные всплески, депрессии,
- Общая гипер- и гипотермия,
- Инсоляция,
- Критические дни у женщин.
Эти факторы усугубляют течение заболевания и провоцируют рецидивы. Если избегать их воздействия на организм, можно жить с синдромом без клинических проявлений.
Когда уровень свободного билирубина в крови не превышает 60 мкмоль/л, он проникает только в периферические клетки организма, поражая митохондрии и нарушая основные метаболические процессы – клеточное дыхание, получение энергии, окисление питательных веществ.
Когда концентрация билирубина более 60 мкмоль/л, он проникает в мозг и поражает жизненно важные центры – дыхательный и сосудодвигательный. Такие процессы не характерны для данного синдрома. Их развитие возможно лишь при наличии у больного фоновой печеночной патологии — гепатита или цирроза.