Самое лучшее лекарство для печени и поджелудочной железы
Содержание:
- Лучшие препараты
- Какие препараты снимают воспаление поджелудочной железы. Когда необходимо принимать таблетки
- Что такое таблетки для восстановления печени
- Боли в период беременности
- Заместительное полиферментное лечение
- Как снять приступ панкреатита в домашних условиях быстро. Как снять приступ панкреатита в домашних условиях?
- Профилактика для печени
- Лечение печени и поджелудочной железы препараты. Причины и симптомы заболеваний
- Медикаменты для вырабатывания желчи
- Эссенциале
- Гепатопротекторы
- Фосфолипиды для печени. Эссенциальные фосфолипиды
Лучшие препараты
Самым результативным будет лекарство, которое подобрано для решения конкретной проблемы, поэтому наугад назвать лучший препарат нельзя. Лицам с сахарным диабетом назначают недорогие липоевую кислоту, не являющуюся чистым гепатопротектором, а при циррозе и гепатите не обойтись без дорогостоящих источников урсодезоксихолевой кислоты. Для очищения же обязательно следует использовать составы, в которых присутствуют овес и расторопша.
При циррозе печени и гепатите
Максимальную эффективность при тяжелых заболеваниях гепатобилиарной системы проявляют лекарственные средства, выпускаемые в виде растворов для инъекций. Для удобства дозирования их продают ампулами, каждая из которых рассчитана на 1 процедуру. Плюсом таких средств является и минимальное число противопоказаний (преимущественно это индивидуальная непереносимость, беременность, детский возраст). Среди относительно недорогих лекарств для восстановления печени в ампулах для амбулаторной терапии упоминаются:
- Ремаксол.
- Эссенциале Н.
- Криомелт МН.
Точные рекомендации можно давать только после уточнения природы и стадии заболеваний: при неактивной форме используются фосфолипиды, при декомпенсированном циррозе необходима липоевая кислота (Берлитион, Тиогамма), при криптогенном обязательны производные аминокислот
Если рассматривать недорогие растительные лекарства, то обращайте внимание на те, где присутствует экстракт расторопши
Для очищения после приема лекарств
Без рецепта врача можно начать прием препаратов на основе расторопши, одуванчика, артишока и иных лекарственных трав (ЛИВ-52, Овесол, Гепабене) – это недорогие гепатопротекторы с хорошим эффектом и минимумом побочных реакций. Более сильными с позиции очищения гепатобилиарной системы являются такие адсорбенты:
- Эссливер Форте;
- ГептраЛайт;
- Аллохол.
Как легко очистить печень. Аллохол- чистка печени аллохолом
Смотреть видео
Таблетки для поддержания органа
Предотвращение дальнейшего разрушения гепатоцитов в комплексной терапии хронических заболеваний обеспечивают растительные препараты (монокомпонентные источники экстрактов расторопши или артишока являются самыми недорогими), среди которых упоминаются БАДы – как ЛИВ-52, Овесол. Гастроэнтерологами могут назначаться и:
- эссенциальные фосфолипиды (Фосфоглиф, Эссливер).
- источники урсодезоксихолевой кислоты (Урсосан, Урсольфак).
После алкоголя
Самыми безопасными аптечными препаратами для восстановления организма после алкогольной интоксикации врачи называют лекарства на основе расторопши – они недорогие, не вызывают побочных эффектов, используются как добавка к пище (Карсил, Силимара). Не исключено назначение:
- очищающих составов – Гепабене, Гептрал.
- средств для активации регенерации на аминокислотах – Дипана, Гепато-транзит.
Какие препараты снимают воспаление поджелудочной железы. Когда необходимо принимать таблетки
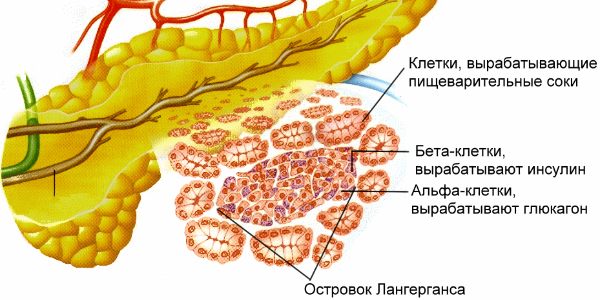
Поджелудочная железа реагирует на стрессы, неправильное питание, алкоголь (особенно напитки низкого качества), общее утомление. Она воспаляется, при этом значительно увеличиваясь в своих размерах. Учитывая близкое соседство в организме человека поджелудочной железы и печени, нарушение затрагивает работоспособность обоих органов. Увеличенная железа давит на печень, нарушая процесс обмена веществ, в том числе и выделения желчи.
Большой размер, который принимает воспалившаяся железа, сказывается на ее способности вырабатывать ферменты, необходимые для переработки съеденной пищи и дальнейшего ее усваивания в пищеварительной системе.
Исходя из этого, понятно, насколько важным органом является поджелудочная железа в организме человека. Поэтому ее нужно лечить, не откладывая на потом и не надеясь, что болезнь пройдет самостоятельно. Наоборот, это заболевание способно принимать хроническую форму, смертельно опасную для больного человека.
Прежде чем рассказать, как восстановить работу поджелудочной железы, рассмотрим симптоматику недуга. Признаком того, что пора принимать таблетки, являются следующие симптомы:
- отсутствие аппетита;
- рвота;
- понос;
- общая слабость.
Главным же признаком того, что поджелудочная железа требует помощи в виде медикаментозных средств, станут приступы боли в области левого подреберья. Они усиливаются при употреблении жирных продуктов, жареной еды, острых блюд, алкоголя.

Поджелудочная железа чувствительна к приему алкоголя
Боль может накатывать приступами или же присутствовать постоянно (так называемая тупая боль). Это зависит от того, какие продукты ел человек, и насколько сильно из-за этого воспалилась его поджелудочная железа.
Специалисты отмечают, что при хроническом панкреатите боль, вызываемая постоянным воспалением тканей, становится постоянной. Ее возникновение провоцируют практически любые продукты, рвота и понос начинаются через несколько часов после еды.
Лечить заболевание железы нужно сразу же, не давая болезни развиться и перейти в хроническую стадию. Для этого необходимо снять воспаление, приняв нужные таблетки. О том, какие именно препараты помогут справиться с недугом, рассмотрим ниже.
Что такое таблетки для восстановления печени
Гепатопротекторы – обширный класс медицинских препаратов, которые оказывают стимулирующее воздействие на клетки печени, способствуют восстановлению ее структуры и функциональности. Выпускаются такие лекарства в форме таблеток, пилюль или драже. Они помогают сохранить целостность гепатоцитов, наладить вывод вредных веществ, улучшить отток желчи и восстановить всасываемость организмом витаминов.
Группы
Разных гепатопротекторов сегодня существует очень много. Каждый из этих препаратов в целом отвечает за одну функцию – восстановление работоспособности органа и минимизацию нанесенного ему ущерба, но по сути действия они могут несколько отличаться друг от друга. По активному действующему веществу все препараты для восстановления печени условно можно поделить на несколько классов:
- Фосфолипиды – вещества, получаемые путем особой переработки сои. Их действие заключается в улучшении состояний клеточных стенок на липидном уровне, увеличении ферментной активности, повышают вероятность ответа на α-интерферон. К таблеткам для восстановления печени на основе фосфолипидов относятся: Эссенциале Н, Эссенциале форте Н, Эссливер Форте, Фосфонциале, Гепагард, Фосфоглив, Резалют.
- Производные аминокислот. Активные компоненты препаратов участвуют в производстве фосфолипидов и процессах усвоения биологически активных веществ, снижают уровень аммиака, запускают процессы самовосстановления клеток железы и очищения. Лекарства с аминокислотами: Гепа-Мерц (Орнитина аспартат), Гептрал, Гептор.
- Медикаменты животного происхождения. В состав входит гидролизат свиной печени. Известные медикаменты: Сирепар, Прогепар, Гепатосан.
- Лекарства с добавлением лекарственных растений. Применяются при поражениях органа токсинами, ядами или медикаментами, при холецистите, гепатитах, желчнокаменной болезни и в профилактических целях. К ним относятся средства на основе расторопши (Легалон, Карсил, Гепабене, Силимар), артишока (Цинарикс, Хофитол), масла семян тыквы (Тыквеол, Пепонен), корня девясила или лопуха, травы володушки, репешка, кукурузных рылец.
- Гомеопатические средства. Препараты помогают устранить многочисленные симптомы, улучшить функциональность органа, используются для его очистки. Лучшие таблетки: Хепель, Галстена, майский чистотел и расторопша.
- БАДы. Биологически активные добавки к пище помогают лучше усваиваться витаминам, очищают печень, восстанавливают ее структуру. Популярные биодобавки: Гепатамин, Гепатотранзит, экстракт Артишока, Гепатотранзит, Милона 10, Овесол, Дипана, Гепатрин.
- Желчные кислоты. Лекарства оказывают гипогликемическое и желчегонное воздействие, снижают уровень холестерина, повышают секрецию желудочного сока, влияют на иммунологические реакции. Популярные таблетки: Урсосан, Урдокса, Ливодекса, Урсодез, Урсофальк, Урсолив.
Показания к применению
Лечиться гепатопротекторами можно только после консультации с доктором. Их назначают при постановке следующих диагнозов:
- Алкогольный гепатит, при котором возрастает риск развития цирроза. Для достижения успехов при медикаментозном лечении необходимо, чтобы пациент полностью отказался от употребления спиртных напитков.
- Жировой гепатит – при условии, что он не является следствием алкоголизма – разрастание жировых клеток. Часто от подобного недуга страдают люди с сахарным диабетом второго типа или ожирением.
- Гепатит вирусной этиологии – первичное лечение проводят противовирусными лекарствами. Гепатопротекторы назначают только когда первый курс терапии не принес должного результата.
- Токсический гепатит или первичный билиарный цирроз – гепатопротекторы назначают в основе комплексного лечения заболевания и при условии соблюдения диеты.
Боли в период беременности
В период беременности поджелудочная железа сдавливается из-за чего может появляться дисфункция
Когда женщина находится в положении, то некоторые заболевания в этот период могут обостряться. Не станет исключением и панкреатит. Конечно, установить диагноз будет довольно сложно поставить, так как плод растет и органы смещаются. Именно поэтому болезненные ощущения могут появляться в местах, которые не свойственные для поджелудочной.
Во время беременности у женщины могут наблюдаться нарушения со стороны пищеварительного тракта, может болеть живот, появиться тошнота, рвота. Для того чтобы определить, почему болит живот во время беременности, нужно будет сделать УЗИ, так как другие методы обследования нельзя делать, так как это может навредить плоду. Обострение панкреатита в период беременности является обычным делом, так как данный орган сдавливается и происходит нарушение его работы. Еще одной из проблем, которые могут стать причиной появления панкреатита может стать прием витаминов в больших количествах.
Заместительное полиферментное лечение
Заместительная ферментная терапия необходима, если есть следующие признаки внешнесекреторной недостаточности:
- стеаторея, при которой с калом выделяется более 15 г жира в сутки;
- диспепсия;
- стойкая диарея;
- формирующаяся трофологическая недостаточность.
Универсальными средствами, которые нормализуют пищеварение при недостаточности пищеварительной и всасывательной функции, считаются препараты панкреатина. Они не влияют на работу желудка, печени, двигательную активность билиарной системы и кишечника. В состав полиферментных препаратов входит амилаза, протеаза (Химотрипсин и Трипсин), липаза.
Комбинированные средства помимо панкреатина в составе имеют симетикон или диметикон, растительные желчегонные, желчные кислоты. Симетикон и Диметикон приводят к понижению газообразования. Желчные кислоты повышают панкреатическую секрецию, моторику пузыря и кишечника, приводят к росту внутрикишечного осмотического давления.
Таблетки с желчными кислотами нельзя принимать при отечных и болевых формах хронического панкреатита, а также при гепатитах, циррозах печени и язве. Препараты, содержащие желчь, эффективны при отсутствии патологий печени и поджелудочной железы, то есть при изолированных синдромах (дискинезии пузыря, диспепсии после переедания, дефиците желчных кислот).
Восполненные ферменты обеспечивают пищеварительную активность и купируют тошноту, метеоризм, урчание в животе, выделение с калом крахмала, жира, мышечных волокон
Растительные ферментные лекарства в составе имеют папаин или грибковую амилазу, протеазу, липазу. Протеаза и папаин расщепляют белки, амилаза — углеводы, а липаза разделяет жиры на простые компоненты.
После того как закончится голодная диета, больным обычно назначают некомбинированные препараты панкреатина, а спустя 3–4 недели, после стихания воспалительного процесса, используют препараты с желчными кислотами или гемицеллюлозой. Ферменты необходимо принимать 3–4 раза в сутки во время еды. Терапевтический курс длительностью 2–3 недели. Между курсом нужно делать 3–4 недельный перерыв. В год нужно пропить 4–5 курсов.
К ферментным препаратам относятся:
- Панкреатин;
- Мезим Форте;
- Креон;
- Пезитал;
- Вобэнзим;
- Дигестал;
- Панзинорм;
- Фестал;
- Ораза;
- Солизим.
Для наиболее эффективного лечения экзокринной недостаточности необходимо включать в схему терапии препараты, устраняющие нарушение микробиоценоза кишечника (пробиотики, пребиотики, симбиотики, синбиотики), поскольку повышенный бактериальный рост сказывается на действии ферментов.
В восстановительный период целесообразно для быстрейшей регенерации железы принимать эссенциальные фосфолипиды (или прочие гепатопротекторы), витамины, желчегонные средства, кальций, антиоксиданты. Чем лечить поджелудочную железу определит врач после тщательного обследования всего пищеварительного тракта. Хронический панкреатит считается неизлечимой болезнью, но с помощью рационального питания и медикаментозной терапии удается достичь длительной ремиссии.
Как снять приступ панкреатита в домашних условиях быстро. Как снять приступ панкреатита в домашних условиях?
Приступы панкреатита сопровождаются сильной болью, ухудшением общего самочувствия и повышенным риском развития осложнений, поэтому при обострении этого заболевания лечение рекомендуется проводить в условиях стационара. Возможность своевременно обратиться за медицинской помощью имеется не всегда. В подобной ситуации можно попробовать снять приступ панкреатита в домашних условиях.
При обострении панкреатита лечение рекомендуется проводить в условиях стационара.
Что делать и чем снять приступ панкреатита
Первое, что нужно сделать при остром воспалении поджелудочной железы, — обеспечить больному покой и проследить за тем, чтобы он полностью отказался от еды, т. к. прием даже незначительного количества пищи провоцирует выброс ферментов в пищеварительном органе и ведет к усилению симптомов заболевания. Можно давать только чистую питьевую воду по ¼ стакана через каждые полчаса. Эта мера позволит избежать обезвоживания, которым часто сопровождается панкреатит.
При приступе панкреатита необходимо сохранять постельный режим.
Чтобы облегчить неприятные ощущения, следует лечь на бок и подтянуть колени к животу (поза эмбриона).
Некоторым больным становится легче в положении сидя, когда они наклоняют корпус вперед. Ходить и совершать резкие движения при обострении панкреатита нельзя.
Узнайте, прочитав нашу статью.Советы по формированию диеты после приступа панкреатита.Все о приступе панкреатита .
На область под грудиной нужно положить грелку с холодной водой или лед, обернутый в полотенце — это поможет уменьшить боль и приостановить дальнейшее развитие приступа.
На область под грудиной нужно положить грелку с холодной водой это поможет уменьшить боль и приостановить дальнейшее развитие приступа.
Прием препаратов
При остром воспалении поджелудочной железы не рекомендуется приниматьбез назначения врача, однако в домашних условиях допустимо употреблять анальгетики и спазмолитики, которые помогут снять, облегчат состояние и устранят риск развития болевого шока. При приступе панкреатита можно использовать следующие лекарства:
- Но-Шпа
- Папаверин;
Совместно со спазмолитиками рекомендуется принять. Это средство помогает вывести желчь из воспаленного органа и способствует уменьшению симптомов. Применяется при отсутствии камней во внутренних органах.
Ферментные препараты при приступе панкреатита употреблять в домашних условиях строго запрещается.
Народные средства
Врачи не советуют использовать рецепты народной медицины для купирования острого приступа панкреатита, т. к. воспаленная поджелудочная железа может отреагировать на лечение растительными средствами непредсказуемо.
Нетрадиционную терапию можно с осторожностью применять уже после снятия острых симптомов, чтобы ускорить восстановление пищеварительного органа. Допустимо использоватьпри обострении хронической формы панкреатита, которое сопровождается умеренным болевым синдромом
Чтобы облегчить неприятные проявления заболевания, можно принимать травяной сбор из сушеных трав, в состав которого входят мать-и-мачеха, листья полыни и корни одуванчика. Нужно взять по 50 г каждого компонента и перемолоть растительное сырье в порошок. 30 г полученной массы залить 500 мл горячей воды, настоять 1 час, процедить. Принимать средство по 100 г 2 раза в день.
От боли и воспаления хорошо помогает настой лопуха. 1 ст. л. сухих измельченных листьев растения залить 1 стаканом кипятка и оставить на ночь. Утром процедить, принимать по 50 мл 3 раза в день.
Корни одуванчика входят в травяной сбор при панкреатите.
Действия при развитии приступа
Обеспечив человеку, страдающему от острого приступа панкреатита,и покой, необходимо как можно быстрее вызвать врачей. Лечить заболевание нужно в, т. к. неправильная и несвоевременная терапия может привести к печальным последствиям вплоть до летального исхода.
Профилактические меры для снятия приступа панкреатита в домашних условиях
Чтобы предупредить развитие патологии, необходимо придерживаться здорового образа жизни.
Важно исключитьи продукты питания, которые усиливают нагрузку на поджелудочную железу, вызывают ее раздражение и способствуют развитию воспалительного процесса. В первую очередь это касается жирной, копченой, острой, соленой пищи, сладостей и консервов
Следует есть как можно больше свежих,, злаков. Важно следить за весом и вести.
Профилактика для печени
Очень важно, чтобы лечение и профилактика печени проводились правильно и своевременно. Нельзя бесконтрольно принимать лекарства
При любой болезни препараты можно принимать только после точного установления диагноза. Важно с определенной регулярностью проходить профилактические обследования, при необходимости – сдавать анализы.
Любые таблетки для профилактики в домашних условиях принимать можно только после назначения, так как неправильный прием и неверно подобранный препарат могут спровоцировать негативный эффект.
Однако экстремальные диеты практиковать также нельзя: они могут спровоцировать серьезную нагрузку на печень
Важно ограничить количество алкоголя
Чтобы не приходилось задумываться о том, как лечить панкреатит, постарайтесь предупредить появление заболевания. Если вас беспокоит сахарный диабет, будьте особенно осторожны, ведь из-за этого заболевания часто развивается панкреатит.
Профилактика заболеваний поджелудочной железы не представляет собой ничего сложного. Запишите для себя простые рекомендации специалистов, которые помогут сохранить крепкое здоровье на долгие годы:
- откажитесь от вредной пищи из фастфудов;
- ограничьте употребление спиртных напитков;
- не злоупотребляйте лекарственными препаратами без предписания врача;
- употребляйте натуральные продукты: гранат, прополис, цитрусовые, нежирное мясо и рыбу;
- если почувствуете, что болит поджелудочная железа, немедленно обратитесь к врачу.
Узнацте больше информации о том, как проводитсялечение поджелудочной железы в домашних условиях.
sovets.net
Лечение печени и поджелудочной железы препараты. Причины и симптомы заболеваний
Существует множество заболеваний этих органов. Поговорим о самых распространенных из них. Гепатит. Другими словами, это воспаление печени. Гепатит, пожалуй, возглавляет список, в котором перечисляются болезни печени и поджелудочной железы. Симптомы данного вируса: головная боль, рвота, желтый оттенок кожи, усталость. В зависимости от того, каким вирусом вызвано заболевание, различают:
Гепатит А – передается через воду или пищу, а также при несоблюдении правил гигиены. Этот недуг при своевременном лечении не приводит к раковым заболеваниям и другим осложнениям.
Гепатит В – передается через слюну, сперму, от матери к ребенку. Развитие вируса происходит медленно, поражая печень и нарушая ее работу. Может привести к циррозу печени.
Гепатит С – передается путем переливания крови. Это заболевание может привести к серьезным последствиям в виде рака или цирроза.
Дискинезия желчного пузыря. Такое расстройство работы желчного пузыря возникает в результате неправильного питания, нарушения ЦНС, аллергий, различных перенесенных болезней, что в свою очередь отражается на работе печени и других органов. К симптомам этого заболевания можно отнести боли с правой стороны под ребрами, которые могут отдавать в другие места.
Камни желчного пузыря. Вспоминая болезни печени и поджелудочной железы, симптомы которых мы описываем в статье, нельзя не вспомнить о камнях. Такое заболевание в большей степени может отражаться на состоянии и работе поджелудочной железы. Возникает оно по разным причинам, начиная от плохого питания и заканчивая инфекциями. Камни в этом органе могут находиться годами, не давая о себе знать. Но чем раньше их обнаружить (с помощью УЗИ), тем больше вероятности распрощаться с этой проблемой медикаментозным способом, а не хирургическим вмешательством. Неправильная работа желчного пузыря может ухудшить состояние поджелудочной железы, что впоследствии вызывает панкреатит. Человека могут беспокоить боли в районе печени справа, а иногда появляется боль и тяжесть в желудке и поджелудочной железе.
Холецистит. Это воспаление печени и желчных протоков внутри нее. Причина заболевания – инфекции. Характерный симптом данного заболевания – это увеличение органа и боль в правом подреберье, который может сопровождаться повышенной температурой тела.
Панкреатит. Если перечислять болезни печени и поджелудочной железы, симптомы которых мы рассматриваем, то панкреатит, пожалуй, станет одним из первых в этом списке. В настоящее время множество людей страдают воспалением поджелудочной железы. Из-за неправильного питания могут образовываться камни или кисты желчного пузыря, что существенно отражается на всех органах. Симптомом панкреатита является боль слева под ребрами, особенно после приема острой, жареной, копченой пищи, шоколада, мороженого и других продуктов, а также проблемы со стулом человека. Употребление алкоголя при таком заболевании категорически запрещено.
Цирроз печени – это наличие рубцов на органе, которые нарушают его нормальную работу, из-за чего он в последствие деформируется. Побочными явлениями после этой болезни можно назвать заболевания кишечника. Существует две основные причины появления недуга – гепатит или алкоголь. Его симптомами могут быть кишечные кровотечения, усталость, боли в районе живота, возможна температура, низкий уровень сахара в крови.
Что еще может стать сигналом заболевания печени и поджелудочной железы? Симптомы: боли в животе, в правом либо левом подреберье, боли после приема острой и жирной пищи; высокая температура тела; плохое самочувствие. Все это и есть сигналом того, что нужно срочно обратиться к врачу.
Чем еще характерны болезни печени и поджелудочной железы? Симптомы на коже – это желтый ее оттенок. В этом случае незамедлительно следует обратиться в скорую помощь.
Такими заболеваниями страдают многие. Симптомы болезни печени и поджелудочной железы у женщин и у мужчин одинаковые.
Медикаменты для вырабатывания желчи
В состав медикаментозных препаратов могут входить:
- медвежья желчь. Она содержит урсодезоксихолевую кислоту. Воздействие компонента направлено на оберегание клеточных мембран от разрушительного влияния других желчных кислот. К этой группе препаратов относятся Урсослив, Урсофальк, Урсодез;
- натуральная желчь с растительными и животными добавками. Действие компонентов направлено на активизирование ферментов поджелудочной железы. После применения наблюдается улучшение пищеварения и ускорение метаболических процессов. Сюда можно отнести Аллохол, Холензим;
- синтетические ингредиенты. Они проявляют более сильный эффект в плане нормализации желчеобразования. К этой категории медикаментов относят Циквалон и Осалмид;
- ингредиенты растительного происхождения из группы трав и семян. Они оказывают не только желчегонный эффект, но и антибактериальный, ранозаживляющий, обезболивающий. К ним относятся Фламин и Лив 52.
Дозировка подбирается исходя из возраста, типа и течения заболевания.
Эссенциале
Как поддержать и печень, и поджелудочную железу? В данном случае лучше всего подойдет Эссенциале. В аптеках встречаются два типа препарата – Эссенциале Н и Эссенциале Форте Н. Они отличаются только формой выпуска. Эссенциале Н выпускается в виде раствора для инъекций, а Эссенциале Форте Н в виде капсул для перорального приема.
Действующее вещество гепатопротекторов – эссенциальные фосфолипиды. Их добывают из соевых бобов. Эссенциальные фосфолипиды по своей структуре практически идентичны с фосфолипидами, которые вырабатываются в организме, но они несколько активнее.
Фосфолипиды, содержащиеся в гепатопротекторе:
- При попадании внутрь встраиваются в гепатоциты, оказывая мембраностабилизирующее действие. Соевые фосфолипиды способствуют ускорению регенеративных процессов в печеночных клетках, благодаря чему снижается вероятность развития фиброза и цирроза.
- Нормализуют липидный обмен, в частности снижается уровень липопротеидов низкой плотности, снижается насыщенность желчи холестерином, и, следовательно, падает индекс литогенности желчи. Эти терапевтические эффекты очень важны, так как при нормальном течении липидных обменных процессов вероятность развития атеросклероза и ЖКБ значительно снижается.
- Оказывают желчегонное действие, устраняют застойные процессы в желчных путях и повышают синтез желчи. Более того, под воздействием фосфолипидов происходит снижение токсичности желчных кислот, что в целом благоприятно сказывается на течении пищеварительных процессов.
- Улучшают состояние кожи, купируют синдром желтухи.
- Стабилизируют активность печеночных трансаминаз.
- Нормализуют ферментную функцию печени и поджелудочной железы.
- Связывают и выводят из организма токсические компоненты, в том числе лекарственные метаболиты антибиотиков, продукты распада алкоголя, пищевые яды.
- Усиливают терапевтический эффект противовирусных препаратов и средств, используемых при лечении печеночных гельминтозов.
- Снижают выраженность токсикоза у беременных женщин.
Раствор Эссенциале Н нужно вводить внутривенно. Внутримышечные инъекции строго противопоказаны. Оптимальная доза – 1-2 ампулы в сутки. Раствор разводится с кровью пациента, но по необходимости в качестве растворителя применяется 5% или 10% раствор декстрозы. Профилактический курс длится от 10 до 20 суток.
Капсулы Эссенциале Форте Н принимать нужно ежедневно, стандартная суточная доза – 3 капсулы, разбитые на три приема. Рекомендуется пропивать гепатопротектор длительными курсами. В среднем профилактический прием длится 1 месяц, но по необходимости его можно продлить вплоть до 2-3 месяцев.
Гепатопротекторы
Гепатопротекторами называются «спасители печени» — медикаменты, положительно влияющие на функциональность железы. При употреблении гепатопротекторов пищеварительные ферменты начинают вырабатываться в нормальном режиме, пораженная паренхима восстанавливается, а клетки получают защиту от распада.
Гепатопротекторы делятся на два вида — синтетические и растительного происхождения.
Нельзя сказать, что гепатопротекторы — это панацея. Да, они способствуют положительной динамике, но им нужны помощники в виде препаратов других групп.
О видах гепатопротекторов надо сказать подробнее:
- Аминокислоты. Часто бывает так, что клетки печени подвергаются действию токсических веществ; аминокислоты встают на защиту тканей железы. Примеры аминокислот-гепатопротекторов — «Метионин», «Орнитин».
- Фосфолипиды. Благодаря этим сложным липидам удается улучшить биохимические показатели печени и справиться с дистрофическими явлениями. Кроме того, фосфолипиды стабилизируют мембраны гепатоцитов и предохраняют здоровые ткани от омертвения.
- Синтетические гепатопротекторы. Объединяют свойства натуральных гепатопротекторов, что дает возможность защищать и восстанавливать железу. Примеры — урсодезоксихолевая кислота, «Ацетилцистеин».
Прием гепатопротекторов требует достаточно много времени — до того момента, пока не будут устранены негативные факторы.
Не забывайте, что гепатопротекторы лишь дополняют лечение и не могут заменить основную терапию.
Фосфолипиды для печени. Эссенциальные фосфолипиды
Фосфолипиды – это основной компонент мембраны любой клетки.
Для создания препаратов их получают из соевых бобов.
Разные повреждающие факторы (алкоголь, гепатотоксины и пр.) разрушают фосфолипиды мембран гепатоцитов, в результате чего нарушается внутриклеточный обмен, и клетки умирают.
Фосфолипиды – это не только строительный материал для клеточной мембраны. Они принимают участие в делении клетки, транспорте молекул внутри нее, стимулируют активность различных ферментов гепатоцита.
При приеме внутрь они, как и другие жировые молекулы, под действием панкреатической липазы распадаются и всасываются через стенку кишечника «в разобранном» виде – в виде фосфатидилхолина (запомните это название) и остатков ненасыщенных жирных кислот. Причем всасывается лишь часть поступивших фосфолипидов, а часть выводится через кишечник.
Именно в «разобранном» виде препарат поступает в печень и уже по мере необходимости собирается заново в молекулу фосфолипида.
Поэтому
При тяжелом нарушении функции печени необходимо парентеральное введение препарата, так как пораженная печень не сможет собрать «разобранные» в кишечнике молекулы в лекарство.
Еще один важный момент.
Если имеются проблемы с поджелудочной железой, и она вырабатывает недостаточное количество липазы, то фосфолипиды в кишечнике всасываться не будут. Поэтому прием препаратов этой группы в данном случае не имеет смысла.
Так что, прежде чем рекомендовать средство на основе эссенциальных фосфолипидов, поинтересуйтесь у покупателя, нет ли у него проблем с поджелудочной железой.
К тому же вы знаете, что есть препараты для снижения веса , которые подавляют активность липазы. Это Орлистат (Ксеникал, Орсотен). Поэтому, когда покупатель приобретает, к примеру, Ксеникал и просит дать Эссенциале форте, объясняйте, что вместе они «работать» не будут. Предложите гепатопротектор из другой группы.
Что делают фосфолипиды?
- Встраиваются в мембраны гепатоцита вместо погибших собратьев.
- Связывают свободные радикалы, которые образуются под действием токсинов.
Но здесь есть два подвоха
Первый . Учитывая, что часть поступивших в организм фосфолипидов разрушается, эффективность этих препаратов невысока, и их нужно принимать длительно. По этой причине средства на основе эссенциальных фосфолипидов во многих странах зарегистрированы как биологически активные добавки.
Второй . Активным веществом фосфолипидов является как раз тот самый фосфатидилхолин, о котором говорилось выше. В инструкции его содержание указывается в процентах рядом с содержанием фосфолипидов.
Например, если фосфолипидов 300 мг, а фосфатидилхолина в них – 29%, то получается, что активного вещества всего 87 мг (29% от 300 мг = 87 мг).
Так что, проведя несложные вычисления, можно определить, в каком препарате активного вещества больше.
Например:
В Эссенциале Форте Н и Резалют Про фосфатидилхолина по 228 мг, в Эссливер форте – 87 мг, в препарате Фосфоглив – 48 мг.
Когда используются эссенциальные фосфолипиды?
- При заболеваниях печени.
- При токсических поражениях печени: лекарства, алкоголь и др.
- Для защиты печени при приеме лекарств, алкоголя.
Подробнее разберем популярные препараты.