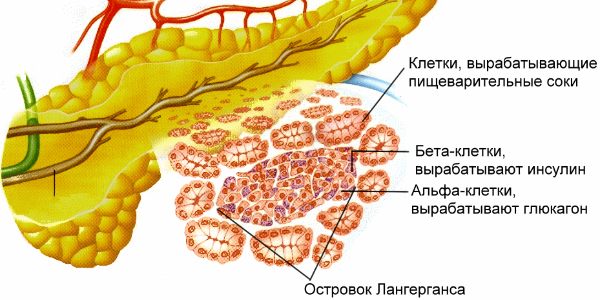
Заболевания поджелудочной железы
Содержание:
- Причины возникновения
- Первые признаки острого панкреатита у мужчин и женщин
- Рак поджелудочной железы симптомы проявление
- Профилактика заболеваний поджелудочной железы
- Что такое панкреатит
- Симптомы панкреатита
- Лечебное питание при панкреатите
- Как проходит обследование
- Какие еще виды диагностики существуют, и какие из них важны
- К участковому терапевту
- Основные причины болей
- Симптомы заболеваний поджелудочной железы
- Лечение панкреатита
Причины возникновения
Факторов, которые негативно влияют на поджелудочную железу, очень много. Основная причина заболеваний воспалительного характера – неправильное питание, избыток жирной, копченой и жареной пищи.
Такая еда перегружает пищеварительный тракт, для ее переваривания требуется большое количество ферментов. Железа работает на износ. Внешние стрессовые ситуации и нервные переутомления лишь усиливают негативный эффект питания и способствуют развитию воспаления в клетках.
Воспаленные структуры поджелудочной продолжают функционировать, постепенно формируется отек паренхимы, орган увеличивается в размере и сдавливает выводные протоки. Панкреатический сок со всеми ферментами не может выйти в двенадцатиперстную кишку и обеспечить переваривание жирной пищи: ферменты активируются в самой железе. Происходит самопереваривание органа – начинается некроз клеток. Если процесс вовремя не остановить, то железу можно полностью потерять.
Помимо неправильного питания и стрессов, к болезням поджелудочной приводят:
- чрезмерное употребление алкогольных напитков;
- длительный прием некоторых лекарственных средств, особенно без назначения врача;
- курение, употребление наркотических средств;
- физические перегрузки;
- сопутствующие заболевания (аутоиммунные поражения, патологии пищеварительной системы, иммунодефицитные состояния и т.д.).
Чаще всего эти факторы оказывают воздействие в комплексе. Ослабленный организм не может полноценно справляться с воспалением, происходит ухудшение состояния больного. Поэтому для успешного лечения их влияние необходимо исключить.
Первые признаки и симптомы

Проблемы с поджелудочной дают о себе знать практически сразу: нарушается процесс пищеварения, возникает болевой синдром. Женщины могут не обращать на это внимания и затягивать визит к врачу, что будет способствовать прогрессированию патологии с развитием серьезных осложнений. Лечением заболеваний поджелудочной железы занимается врач-гастроэнтеролог.
Одна из главных жалоб, с которой чаще всего пациенты приходят к врачу, – боль. Как болит поджелудочная железа? У женщин и мужчин симптомы практически идентичны. Боль возникает в верхней части живота, может иррадиировать в другие отделы и поясницу. При панкреатите отмечается опоясывающий характер боли – это отличительный симптом патологии.
Первые признаки заболевания поджелудочной железы женщины могут спутать с болью при гинекологических патологиях или с неприятными ощущениями во время менструации.
Отличить болевой синдром при панкреатите от гинекологических болей не составляет труда: нужно попросить женщину принять позу эмбриона. Если боль в этом положении не уменьшается, то, скорее всего, это симптом, связанный с поджелудочной. В этом случае боль можно купировать введением обезболивающих средств, поможет также холодная грелка.
Если патологический процесс перешел в хроническую форму, то симптомы будут стертыми. Болевые ощущения возникают периодически, набирая интенсивность в период обострения.
Хронический панкреатит сопровождается следующими симптомами:
- изменение вкусовых предпочтений (любимая пища может казаться невкусной);
- изжога и отрыжка после еды;
- появление в стуле непереваренной пищи;
- снижение аппетита;
- уменьшение массы тела.
Симптомы больной поджелудочной железы у женщин могут дополняться изменением менструального цикла – это может говорить о том, что в процесс вовлекаются эндокринные островки органа. В ответ на нарушение выработки гормонов в одном органе перебои начинаются в работе всей эндокринной системы.
При панкреатите нередко в анализе крови выявляется повышение уровня сахара, обусловленное недостаточной выработкой инсулина. Именно этот гормон отвечает за транспорт глюкозы в клетки. Если патология распространяется на всю железу, то риск возникновения сахарного диабета возрастает в разы: при некрозе органа восстановить функции эндокринного аппарата практически невозможно.
Как и при любом воспалении, при панкреатите отмечаются признаки интоксикации организма: чувство усталости, быстрая утомляемость, повышение температуры и слабость.
Рак поджелудочной железы – очень опасное заболевание, которое чаще всего обнаруживается на поздних стадиях. На начальных этапах опухоль не дает никаких симптомов, поэтому у больного нет повода для обращения за медицинской помощью.
Первые признаки острого панкреатита у мужчин и женщин
Начало болезни, как правило, характеризуется бурным началом, сопровождается приступом жестокой боли, постоянной или нарастающей. Боль достигает иногда такой интенсивности, что больному сложно определить ее локализацию. Чаще всего болевые ощущения локализуется в подложечной области, в левую часть живота, нередко имеют опоясывающий характер. Боль отдает в крестец, поясницу, позвоночник. Пациент при этом беспокоен, может развиться болевой шок.
 Какие симптомы боли при панкреатите, признаки сопровождают воспаление? Характер боли может существенно отличаться. Для изучения болевых ощущений при панкреатите были проведены исследования. Так, например, некоторые пациенты субъективно воспринимают боль при панкреатите, как сердечную, или болевые ощущения, вызванные почечной или печеночной коликой.
Какие симптомы боли при панкреатите, признаки сопровождают воспаление? Характер боли может существенно отличаться. Для изучения болевых ощущений при панкреатите были проведены исследования. Так, например, некоторые пациенты субъективно воспринимают боль при панкреатите, как сердечную, или болевые ощущения, вызванные почечной или печеночной коликой.
Непрерывная боль при остром панкреатите напоминает болевые ощущения при остром холецистите, а приступо образная – похожа на боль, вызываемую желчнокаменной или почечнокаменной болезнью.
Наблюдается повторяющаяся обильная рвота, которая не облегчает боль и чувство тяжести, распирания. В рвотных массах может появиться кровь или желчь, что является диагностическим признаком патологии. При пустом желудке возникают болезненные позывы к рвоте, продолжительная мучительная икота. В тяжелых случаях может возникнуть желудочно-кишечное кровотечение, которое имеет неблагоприятный прогноз, а пророй и летальный исход.
При сильных болях у пациента брюшная стенка, тем не менее, остается мягкой, небольшое напряжение мышц может отмечаться в области подреберья. Такое несоответствие между выраженностью субъективных болевых ощущений и результатами мануального обследования является диагностическим признаком острого панкреатита.
Шок, который возникает из-за интоксикации, сопровождается повышением артериального давления, тахикардией, пульс становится слабым, плохого наполнения, развивается коллапс. Результатом таких проявлений патологии может стать смерть больного.
Из-за поражения почек, патология может сопровождаться уменьшенным выделением мочи, что приводит к анурии и уремии, и также является причиной летального исхода. Менее тяжелые формы заболевания сопровождаются потерей жидкости из организма в результате рвоты, образования отеков. Поражение желчных путей приводит к желтухе.
Тяжелые формы острого панкреатита могут сопровождаться выпотом в брюшную и левую плевральную полость. В выпоте обнаруживаются панкреатические ферменты.
Характерным диагностическим признаком при геморрагической форме патологии является появление «мраморного» рисунка на коже в пупочной области. Синеватые петехии, геморрагии на боковых поверхностях живота – признаки геморрагического асцита.
Температура, как правило, субфибрильная, ее повышение отмечается при некрозе, гнойном процессе в органе, заражении крови, воспалении легких и др. Иногда острый панкреатит протекает на фоне инфекционного заболевания, тогда температура может повыситься до фибрильных показателей.
При остром панкреатите изменяются показания ЭЭГ. На кардиограмме картина напоминает изменения, характерные инфаркту миокарда, могут быть выявлены патологические очаги в сердце.
Нарушается и функция кишечника, что сопровождается расстройством дефикации.
При лабораторном исследовании крови отмечается ряд изменений:
- увеличение уровня амилазы и липазы в крови и моче;
- уменьшение уровня кальция в крови, что свидетельствует об обширном некрозе органов.
Чтобы поставить правильный диагноз острого панкреатита, необходимо исключить заболевания, имеющие схожие симптомы и проявления. Для этого проводят ряд лабораторных и аппаратных исследований.
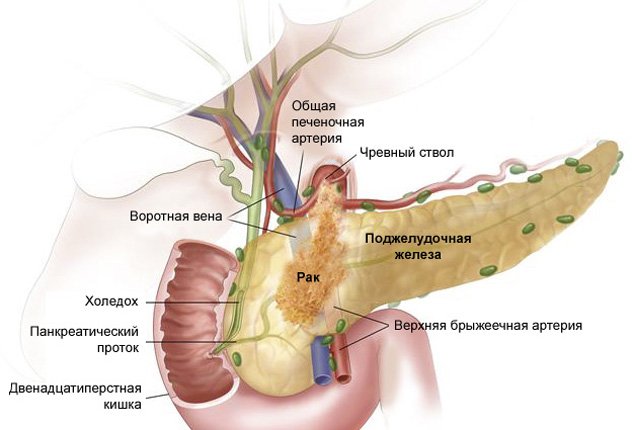
Рак поджелудочной железы симптомы проявление
Рак представляет собой опухолевое образование злокачественного типа, которое развивается из области паренхимы железы. Статистически встречается редко, и чаще всего ему подвержены мужчины. Риск, когда развитие болезни имеет высочайшую вероятность — после 30 лет, а пик развития недуга приходится на 70 лет. Обычно патологический процесс накладывает поражающее действие на головку органа, лишь 25% случаев – это поражение его тела и хвоста. Ситуация усугубляется слишком поздней диагностикой болезни, поэтому как основной прогноз – летальный исход.
Причины, по которым развивается рак органа, обширны, обычно к ним относятся различные заболевания. Подвержены болезням люди, страдающие от вредных привычек и пищевой зависимости. Опухоль чаще всего возникает из протоков, растет быстро и диагностируется на поздней стадии. Симптоматика обычно зависит от проявления ракового образования и его формы, однако зачастую первые симптомы являются схожими.
Симптоматика заболевания
Рассматривая вопрос о том, как определить рак поджелудочной железы, стоит отметит, что есть три основных механизма, по которым происходит развитие недуга: сдавливание, закупорка протоков, общее отравление. При сдавливании – в первом случае – наблюдается развитие болевых ощущений, закупорка производится как результат прорастания опухоли и закрытия просвета. В этом случае транспортировка желчной жидкости замедляется, наблюдается заметное повышение давления, на этом фоне развивается желтуха. Кожа у больного человека становится болезненной, зеленоватой. Кал обесцвечивается. Проявляется постоянный зуд кожи, общее состояние становится хуже, как и внешний вид. На фото представлены основные признаки этой болезни.


4 стадия болезни влечет проблемы с функционированием нервной системы. В этом случае картина сопровождается симптомами астении, при которых больной становится раздражительным и нервным. Он может страдать от головной боли. Ответить на вопрос, сколько живут с таким недугом, проблематично. Обычно на последних порах продолжительность жизни едва доходит до года.
Еще одно серьезное проявление болезни – нарушение работы ЖКТ. Опухоль вырабатывает токсины, которые попадают в кишечник, собственные нормальные клетки организма распадаются. Больной чувствует себя слабым, подавленным и вялым, ему не хочется двигаться. Из-за проблем с аппетитом наблюдается резкая потеря веса. Болевому синдрому заболевания подвержены многие больные в количестве 85%. Место боли зависит от части, в которой поражен орган. Усиливается болевое ощущение обычно в вечернее и ночное время, а также при приме пищи. Как проявляется заболевание – оказывается, оно сопровождается большим количеством симптомов.
Профилактика заболеваний поджелудочной железы
Профилактические мероприятия заключаются в соблюдении ряда правил. Всегда нужно помнить, что курение, алкогольные напитки, жирные продукты питания вредят не только поджелудочной железе, но и всему организму человека. Это же можно сказать и о нерегулярном питании. Поэтому лучше всего этого избегать. В качестве профилактики полезны чаи из трав, в частности крапивы, шиповника, черники.
При подозрениях на заболевания поджелудочной железы рекомендуется отказаться от жареной и острой еды. Дневной рацион должен быть разнообразным, полноценным и иметь примерно одинаковые интервалы между принятием пищи. Оптимальным считается четырех- или пятиразовое питание умеренными порциями. При наличии других болезней пищеварительной системы необходимо периодически обследоваться у врача.
Что такое панкреатит
Панкреатит — это воспаление поджелудочной железы. Этот орган выделяет в 12-перстную кишку (сразу за желудком) ферменты, помогающие пище перевариваться: например, амилазу (для расщепления углеводов) и липазу (для расщепления жиров). При сильном воспалении поджелудочной железы — остром панкреатите — клетки ее разрушаются и ферменты попадают в кровь. Поэтому при любой сильной боли в животе врачи определяют содержание амилазы в крови.
Острый панкреатит — болезненное и очень опасное заболевание. Симптомы его практически невозможно перетерпеть «на ногах»: это сильнейшая непроходящая боль под ложечкой и под левым ребром, которая часто отдает в спину (возникает так называемая опоясывающая боль). Человек с острым панкреатитом часто даже занимает особенное положение на кровати — лежит на левом боку, чтобы не усиливать боль движениями ребер при дыхании. У большинства людей с острым панкреатитом возникает сильная тошнота и рвота, любой прием пищи усиливает боль: ведь поджелудочная железа при приёме пищи начинает выделять ферменты, а это усиливает кровоток, а значит и боль. У многих людей поднимается температура тела.
Диагностика острого панкреатита — удел не столько гастроэнтерологов, сколько хирургов, поскольку интенсивность боли может быть такой же, как при аппендиците и другой «хирургической» патологии.

Симптомы панкреатита
Как проявляется панкреатит? Основными симптомами панкреатита являются – сильные боли и признаки интоксикации организма. Однако, следует различать симптомы острого панкреатита и хронической формы данного заболевания, основное отличие которых заключается в болях и течении. Рассмотрим их более подробно.
Симптомы острого и хронического панкреатита
Боль при остром панкреатите. Тупая или режущая, интенсивная, на постоянной основе, боль. Локализация болевых ощущений – в левом или правом подреберье (в зависимости от участка воспаления органа), под ложечкой, или же опоясывающего характера (при полном воспалении железы). Боль также может отдавать в лопатку, грудь, спину. Обострение боли при панкреатите происходит при употреблении алкоголя, острой, жирной, жаренной и другой пищи, увеличивающей секрецию сока поджелудочной железы. При неоказании первой медицинской помощи, у больного может произойти развитие болевого шока, он может потерять сознание. При болевом шоке возможна даже смерть пациента.
Боль при хроническом панкреатите. Приступообразная боль при хроническом панкреатите может сопровождать человека на протяжении нескольких лет, и даже десятилетий, особенно усиливаясь, минут через 15-20 после приема пищи – острого, жаренного, жирного, копчености, алкоголь, и даже кофе с шоколадом. При одновременном употреблении подобных блюд, боль неимоверно усиливается. Длительность боли может быть от 1 часа до нескольких суток. Локализация, как и при острой форме болезни. Интенсивность боли снижается при наклонах и приседаниях.
Изменение окраса кожного покрова и других частей тела. Кожа лица при панкреатите бледнеет, а со временем приобретает серо-землянистый оттенок. В области поясницы и пупка, кожа часто приобретает синюшный оттенок, как будто мраморный. В паховой области кожа окрашивается в сине-зеленый оттенок. Изменение оттенков кожи объясняется нарушениями в кровотоке при воспалении поджелудочной железы, при котором кровь способна проникнуть под кожу.
Пожелтение кожи и склер. Данные изменения могут свидетельствовать о наличии склерозирующей формы панкреатита, которая обычно развивается при сдавливании увеличенной железой части общего желчного протока. Иногда желтизна кожи, например при хронической форме болезни проходит, однако белки глаз остаются желтоватого оттенка.
Среди основных симптомов острого панкреатита также можно выделить:
- Икота;
- Тошнота, иногда с рвотой (рвота обычно начинается с частиц пищи, далее содержит желчь);
- Вздутие живота (метеоризм), отрыжка;
- Изжога;
- Повышенная и высокая температура тела;
- Повышенная потливость с липким потом;
- Пониженное или повышенное артериальное давление, тахикардия;
- Сухость в ротовой полости, а на языке появляется налет желтоватого оттенка;
- Диарея или запор, часто с частицами не переваренной пищи;
- Затвердение мышц живота, а также их пребывание в постоянном напряжении;
- Одышка (диспноэ);
- Возможна стремительная потеря веса.
В случае вышеперечисленных симптомов и резкой невыносимой боли срочно вызывайте «скорую помощь», т.к. каждая минута может усложнить состояние больного!
Что еще происходит при хроническом панкреатите?
При хроническом панкреатите, в отличие от острой формы, начинают происходить деструктивные изменения в тканях поджелудочной железы. К сожалению, даже при купировании воспалительного процесса, данные изменения ПЖЖ требуют от пациента и далее соблюдать диету, а также различные профилактические меры, для недопущения возвращения острой фазы течения панкреатита.
Также, при структурных изменениях поджелудочной железы, нарушаются некоторые функции данного органа, например – нарушается выработка гормона инсулина, который отвечает за переработку углеводов. При его недостаточности, в крови повышается уровень глюкозы, что со временем может привести к развитию сахарного диабета.
Очень важно, чтобы больной, при острых приступах панкреатита, обратился к лечащему врачу, чтобы не допустить перехода острой формы данной болезни в хроническую. Важно! Часто, хронический панкреатит протекает бессимптомно, или с минимальными признаками
Важно! Часто, хронический панкреатит протекает бессимптомно, или с минимальными признаками
- Абсцесс железы;
- Хронический болевой синдром, периодически усиливающийся настолько, что человек может потерять сознание;
- Панкреонекроз (омертвление тканей поджелудочной железы);
- Образование ложной и настоящей кисты;
- Панкреатогенный асцит;
- Легочные осложнения в виде дыхательной недостаточности;
- Почечная недостаточность;
- Сахарный диабет;
- Стремительная потеря веса;
- Рак поджелудочной железы;
- Гипоксия;
- Перитонит;
- Летальный исход.
Лечебное питание при панкреатите
При лечении панкреатита следует обратить внимание на следующие принципы питания:
- питание должно быть частым — примерно каждые 3-4 ч;
- питание не должно быть обильным;
- для исключения механического раздражения слизистой желудка продукты должны употребляться в перетертом виде;
- необходимо увеличить употребление продуктов, содержащих белки (рыбы, мяса, творога), до 140-160 г;
- нужно сократить употребление продуктов, содержащих углеводы (сахар, мед), до 300-350 г;
- необходимо сократить употребление продуктов, содержащих жиры, до 70~80 г;
- в диету не должны входить продукты, обладающие повышенным сокогонным действием (капустный отвар, рыбный и мясной бульоны);
- при возникновении сильных болей необходимо следовать лечебному голоданию, но не более 1-2 дней.
Продукты, которые можно употреблять при лечении панкреатита:
- хлеб и хлебобулочные изделия (хлеб пшеничный I и II сорта, подсушенный, сухари);
- супы (овощные, куриные, крупяные, вермишелевые);
- блюда из нежирных сортов мяса (курица, говядина, телятина) — котлеты, суфле, фрикадельки, рулеты, пюре);
- рыбные блюда (рыба нежирных сортов отварная, паровая, куском);
- яйца (омлет);
- молоко и молочные продукты (творог, молоко, кефир, сыр);
- жиры (масло сливочное несоленое, оливковое, рафинированное подсолнечное);
- овощные блюда (из моркови, картофеля, тыквы, свеклы, кабачков — пюре, отварные);
- крупы и макаронные изделия (макароны, вермишель, овсяная, манная, гречневая, перловая крупы, рис — отварные, каши);
- фрукты (несладкие, печеные яблоки, груши);
- сладкие блюда (компоты, желе, кисели);
- напитки (слабый чай, отвар из шиповника и пшеничных отрубей).
Продукты, которые следует исключить из рациона при лечении панкреатита:
- супы (капустные, пшенные, крепкие мясные, грибные и рыбные навары);
- блюда из жирных сортов мяса, жареные;
- блюда из жирных сортов рыбы, жареные;
- говяжий и бараний жир;
- овощи и зелень (редис, капуста, репа, редька, брюква, щавель, шпинат);
- копчености, колбасы и консервы;
- острые блюда;
- хлеб и хлебобулочные изделия (ржаной хлеб, сдобное тесто);
- мороженое;
- алкогольные напитки.
Как проходит обследование
Диагностика и лечение панкреатита находятся в компетенции гастроэнтеролога. Для вынесения диагноза врач собирает анамнез, проводит осмотр и назначает диагностические процедуры.
Осмотр врача
Процедура включает оценку состояния кожных покровов, глазных склер, языка, работы слюнных желез. Затем пациента помещают на кушетку и проводят пальпацию и простукивание для выявления объективных симптомов панкреатита:
- симптом Мюсси-Георгиевского, или френикус-симптом – болезненные ощущения при надавливании кончиками пальцев в области над левой ключицей – там, где между ножками кивательных мышц проходит диафрагмальный нерв;
- чувствительность в зоне Шоффара – в области проекции головки поджелудочной железы, на 5-6 см выше и правее пупка;
- симптом Губергрица-Скульского – болезненность проявляется в зоне проекции тела поджелудочной железы, чуть левее зоны Шоффара;
- болезненность в зоне Мейо-Робсона – левый реберно-позвоночный угол – область расположения хвоста поджелудочной железы;
- симптом Дежардена – чувствительность в точке, расположенной на 5-6 см над пупком по линии, соединяющей пупок и подмышечную впадину; как и зона Шоффара, точка является проекцией головки поджелудочной железы;
- гипотрофический признак Гротта – недостаток подкожно-жировой клетчатки в области проекции железы;
- геморрагический симптом Тужилина, или симптом «красных капелек», проявляется в виде мелких бордовых высыпаний или коричневой пигментации над областью железы;
- симптом Кача – болезненность при пальпации на выходе отростков нервов на уровне грудных позвонков: 8-9-го – слева, 9-11 – справа.
- симптом Воскресенского – при увеличении поджелудочной железы с отеком клетчатки пульс брюшной аорты не прощупывается.
Вместе с опросом пальпация позволяет определить наличие диспептических явлений со стороны пищеварительного тракта: метеоризма, отрыжки, тошноты, диареи, запора.
Внимание! Признаком хронического панкреатита может быть выраженная потеря веса. Она развивается вследствие нарушения процесса переваривания пищи на фоне снижения секреторной функции железы и дефицита ферментов
Сопровождается повышенной сухостью кожи, анемией, головокружением.
Диагностические процедуры
Лабораторные методы диагностики:
- общий анализ крови выявляет признаки воспаления – высокий уровень лейкоцитов, пониженный СОЭ;
- биохимический анализ крови определяет уровень панкреатических ферментов – амилазы, щелочной фосфатазы, а также пигмента билирубина;
- анализ мочи показывает остаточное содержание ферментов амилазы и диастазы;
- беззондовые методы диагностики оценивают активность пищеварительного процесса введением субстратов для ферментов поджелудочной железы с последующим отслеживанием их усвоения;
- анализ кала на паразитов проводят по необходимости.
Инструментальный набор методик:
- УЗИ – определяет форму и размеры органа, наличие уплотнений и фиброзных участков;
- гастроскопия — оценивает степень воспаления стенок желудка и двенадцатиперстной кишки;
- рентгенография и ее разновидность – эндоскопическая ретроградная холангиопанкреатография – помогают обнаружить в протоках скопления сгустков или камней, вызывающих закупорку;
- зондовые методы определения внешнесекреторной функции железы – секретин-панкреозиминовый тест, тест Лунда;
- КТ или МРТ позволяет оценить степень некроза тканей у тяжелых пациентов;
- лапароскопия используется в сложных случаях для визуальной оценки и биопсии тканей.
Какие еще виды диагностики существуют, и какие из них важны
В клиниках помимо вышеперечисленных способов выявления заболевания применяется метод фиброгастроскопии, который позволяет исключить патологию желудка и двенадцатиперстной кишки, так как именно туда открывается устье протока и, как правило, любые воспалительные и опухолевые процессы могут вызвать достаточно серьезные нарушения. Конечно же, имеют место биохимические анализы крови (расширенный спектр, так называемая гастроэнтерологическая панель), общий анализ кала который может достаточно четко показать, что переваривает пациент, а что нет, и достаточно ли его организм получает ферментов или же наблюдается некий дефицит. Это в принципе и есть весь объем возможных профессиональных высокоэффективных методов диагностики.
Для лечения любого органа ему нужно обеспечить физиологический покой, т. е. постараться его выключить от тех процессов, которым он подвержен. Для этой цели пациенту назначаются специальные ферментные препараты, имеющие первый номер в графе. Все дело в том что при попадании ферментов в организм с едой в виде таблеток определенные рецепторы дают сигнал поджелудочной железе для того чтобы она их не вырабатывала т. е. немного расслабилась. Самое большое заблуждение пациентов заключается в том, что им кажется, что эти препараты нельзя принимать длительно, потому что к ним можно привыкнуть и железа не будут их вырабатывать в адекватном объеме, но это на самом деле миф. Ферментным препаратам уже более ста лет и ни одно исследование не подтвердило, что ими можно каким-либо образом изменить функцию железы. Также применяют так называемые препараты секреталитики, которые способны понижать уровень кислотности желудочного сока. В некоторых случаях их назначают раньше, чем ферментные препараты, потому что основным фактором, который заставляет поджелудочную железу вырабатывать сок это кислота (агрессивная среда).
Хронический панкреатит относится к кислотозависимым патологиям и в 90% случаев при нем бывает повышенная кислотность. К тому же ферменты в кислой среде не могут работать, поэтому их эффективность увеличивается наряду с этими препаратами. Как правило, пациентам дают спазмолитики, так как увеличение давления в протоке поджелудочной железы, а именно это происходит во время воспаления, провоцирует достаточно сильные болевые ощущения, нередко сопровождаемые тяжестью, поэтому необходимо расслабление стенок и самого протока устья для получения положительного эффекта. Можно использовать минеральные воды из нелекарственных средств, но только в том случае если они имеют щелочной состав, например к таковым можно отнести «Боржоми» «Ессентуки» и т. д. Вот это и есть основной набор, который используется при лечении панкреатита.
К участковому терапевту
Если поджелудочная железа характеризуется неосложненными заболеваниями, при хроническом панкреатите с отсутствием обострения и при подозрении на иные заболевания желудка, довольно разумно будет прийти на прием к терапевту.
Назначение УЗИ и общих анализов поможет выбрать правильное лечение. Если же возникнет такая необходимость, терапевт направит своего пациента для более тщательного обследования к гастроэнтерологу. Кроме того, прием у врача-терапевта может выявиться не только проблемы с интересующим нас органом, но и другие заболевания. Ведь зачастую внешние проявления остеохондроза, пиелонефрита и опоясывающего лишая идентичны признакам патологий поджелудочной железы, у детей в том числе.
Основные причины болей
Для того, чтобы доктор мог назначить адекватное лечение, он должен определить причины боли в поджелудочной железе. Безусловно, основная проблема — это заболевания самого органа, перечень которых достаточно большой (например, панкреатит). Кроме того, есть ряд косвенных причин, которые могут привести к появлению болей в поджелудочной железе, а именно:
- Проблемы с пищеварением. На поджелудочную железу влияет повышенное содержание жиров в сыворотке крови. Как результат, орган начинает более интенсивно вырабатывать ферменты, что может стать причиной появления неприятных ощущений.
- Курение и употребление алкоголя. Это приводит к интенсивной выработке панкреатического сока, который разрушает ткани самого органа. Кроме того, вредные привычки могут стать причиной нарушения кровоснабжения и развития кислородного голодания поджелудочной железы.
- Заболевания печени и желчного пузыря, которые приводят к нарушению процесса пищеварения, в результате чего желчь контактирует с тканями поджелудочной железы, приводя к раздражениям и воспалениям.
- Прием некоторых лекарственных препаратов может привести к усиленной выработке ферментов, что негативно сказывается на состоянии поджелудочной железы и всей пищеварительной системы.
- Ослабленный иммунитет. Воспалительный процесс, который развивается в организме, вполне может распространиться на здоровые органы, в том числе и поджелудочную железу.
- Старение организма. С возрастом все органы изнашиваются, что нередко сопровождается нарушениями в их работе и болевыми ощущениями.
Симптомы заболеваний поджелудочной железы
Симптомы заболевания поджелудочной железы при разных недугах относительно схожи между собой. Прежде всего, при нарушениях функций поджелудочной железы у человека проявляются боли и диспептические расстройства. Болевые ощущения проявляются в животе, в подложечной области. Также боль может отдавать в левое подреберье, в спину или левую лопатку, принимать опоясывающий характер. Иногда боль имеет постоянный характер, в других случаях она проявляется приступами. После того, как человек передает, употребляет много жирной, острой или жареной еды, алкогольные напитки, боль значительно усиливается.
Болевые ощущения уменьшаются после применения холода, в то же время тепло только усиливает боль. Также ослабить боль можно, приняв определенную позу: для этого нужно сесть и согнуться вперед, можно также лечь на бок и притянуть к груди колени.
В процессе прощупывания живота боли могут проявиться в левом подреберье. В качестве диспептических признаков при заболеваниях поджелудочной железы чаще всего проявляется рвота и тошнота. Также возможен понос.
Если функции поджелудочной железы нарушены, у человека может заметно снизиться аппетит, соответственно, происходит снижение веса. Более подробные данные о заболеваниях дают результаты УЗИ, компьютерной томографии, ряда рентгеновских исследований.
Лечение панкреатита
Лечение зависит от формы заболевания, тяжести, наличия дополнительных патологий, возраста, состояния пациента
Лечением острого панкреатита занимаются в условиях стационара – важно контролировать диету, состояние пациента и иметь возможность в случае ухудшения состояния экстренно совершить хирургические вмешательство (установка дренажа, удаление ткани, подвергнутой некротическим изменениям)
В качестве первой помощи применяется запрет на питье и питание до приезда врача, постельный режим (можно на боку или поджав колени, если это облегчает симптомы), холодный компресс, затормаживающий воспаление. Устранение обострения невозможно без применения лекарственных препаратов из разных медикаментозных групп (подбираются врачом после обследования):
- спазмолитики, обезболивающие, холинолитики;
- блокаторы выработки ферментов, которые провоцируют развитие некротических процессов;
- цитостатики для снятия воспаления;
- антибиотики, когда присоединяется бактериологическая инфекция;
- препараты для интоксикации организма + электролитные растворы.
Лечение хронической формы производится на любом этапе (ремиссия/обострение). При ремиссии человеку назначают прием ферментов, которых не хватает для нормального переваривания. Дополнительно назначаются препараты, которые усиливают моторику кишечника, восстанавливают pH, витаминный баланс (витамины групп А, B, С, Д, К, Е). По показаниям назначается прием кокарбоксилазы, липоевой кислоты.
Лечение дополняется соответствующей диетой, при обострении хронической формы иногда прописывают двухдневное голодание. Разрабатывается специальная диета и список запрещенных продуктов. При наличии хронической формы этого списка нужно будет придерживаться пожизненно во избежание рецидивов.