Чем лечить пневмонию у взрослых
Содержание:
- Антибиотики при пневмонии
- Принципы антибактериальной терапии
- Лечение пневмонии у взрослых: принципы и препараты
- Принцип лечения фторхинолонами
- Назначаемые препараты
- Когда госпитализация обязательна
- Зачем нужны специальные средства – антибиотики?
- Препараты для ингаляции
- Причины пневмонии
- Методы лечения
- Что определяет тактику лечения пневмонии
Антибиотики при пневмонии
Независимо от тяжести развития болезни, имеющихся симптомов, осложнений, врач начинает лечение пневмонии антибиотиками. Очаг воспаления провоцируют бактерии, вирусы, грибки, паразиты, другие патогены. Чаще всего возбудителем выступают стафилококк, стрептококк, пневмококк, моракселла, гемофильная палочка. Для их ликвидации подбирают антибиотики широкого спектра воздействия. На рассмотрении было несколько десятков претендентов рейтинга, но вошли 3 номинанта с широким спектром действия, доказанной эффективностью.
Амоксиклав
Возглавляет список антибиотиков, лечащих пневмонию комбинированное средство Амоксиклав. Научно доказано, что препарат эффективен в борьбе с бактериальными возбудителями. Активных компонентов здесь сразу два – амоксициллин, клавулановая кислота. Первый направлен на уничтожение широкого списка микроорганизмов, второй выступает помощником в этом деле, не позволяя патогену выработать иммунитет. Главная причина, почему мы выделили это средство – умеренная токсичность по сравнению с аналогами. Показаний к нему много – синусит, отит, ангина, холецистит, пиелонефрит, другие инфекции, включая пневмонию. На выбор предложено несколько форм выпуска – таблетки, раствор, суспензия. Возрастных ограничений нет, некоторые случаи позволяют прием с первых дней жизни.
Достоинства
- Большой список показаний;
- Высокая бактерицидная активность;
- Умеренная токсичность;
- Хорошая переносимость;
- Допустимость любому возрасту;
- Усвояемость не зависит от приема пищи.
Недостатки
- Нагрузка на печень, почки;
- Необходимость в частом приеме.
Подбор дозы проводится с учетом общего состояния пациента, индивидуальных особенностей организма. Обычно это 250-875 мг, разделенные на 2-3 приема за день.
Сумамед
Универсальный антибиотик для лечения пневмонии последнего поколения из группы макролидов с широкой бактериальной, антимикробной активностью. Активное вещество в составе – азитромицин дигидрат, эффективный в случае многих инфекционных процессах с патогенным возбудителем (чаще это микоплазмы, хламидии). Хороший результат демонстрирует в лечении мочеполовых, кожных заболеваний. Показаниями указан бронхит, плеврит, ангина, синусит, отит, поражение хеликобактериями органов ЖКТ. Суспензию можно принимать детям с 6-месячного возраста, остальным предложены таблетки, порошки, капсулы, флаконы для инфузий. В сравнении с пенициллинами демонстрирует низкую токсичность. Кроме того активное вещество с большой скоростью достигает очага воспаления, отличается пролонгированным действием.
Достоинства
- Быстрая эффективность;
- Низкая токсичность;
- Удобная схема приема;
- Минимальные противопоказания;
- Большое количество форм выпуска;
- Эффективность против синегнойной палочки выше.
Недостатки
- Цена;
- Риски побочных эффектов.
Одна упаковка содержит 3 таблетки. Правила приема согласно инструкции – однократно в день дозировкой 500 мг. При легкой форме воспаления легких достаточно 3-5 дней, в случае осложнений курс продлевают. Детям от бактериальной пневмонии подбирают объем суспензии с учетом возраста, веса – максимум 125 мг.
Кларитромицин
Полусинтетик из группы макролидов с бактериостатической, бактерицидной, антибактериальной активностью. В отличие от предыдущих номинантов, Кларитромицин уместен тогда, когда необходима быстрая помощь в силу высокой биодоступности. Активное вещество с таким же названием кларитромицин обширного спектра действия против грамположительных/грамотрицательных, анаэробов, стрептококков, внутриклеточных микроорганизмов, микобактерий туберкулеза. Хорошие результаты демонстрирует в лечении болезней органов пищеварения, спровоцированных Helicobacter Pylori. Еще одно выгодное отличие этого номинанта – быстрое выведение метаболитов. Формы выпуска – таблетки, порошок для суспензии, лиофилизат, капсулы.
Достоинства
- Высокая биодоступность;
- Быстрое наступление эффекта;
- Большой список показаний;
- Невысокая токсичность;
- Удобные формы выпуска;
- Быстрое выведение из организма.
Недостатки
- Противопоказано беременным, кормящим грудью;
- Сложный механизм действия.
Принимают Кларитромицин дважды за день независимо от приема пищи дозировкой 250-500 мг. В норме курс составляет 7-10 дней, при двусторонней пневмонии и осложнениях его продлевают до 2 недель. Суспензию ребенку дают в количестве, рассчитанном с учетом веса.
Принципы антибактериальной терапии
Антибиотикотерапию назначают при выраженных
симптомах, и на основании результатов диагностики, подтверждающих воспаление
легких:
- Высокие показатели СОЭ и лейкоцитов в
клиническом анализе крови. - Характерное нарушение перкуторного звука
при перкуссии (простукивании). - Усиление бронхофонии, хрипы, тяжелое
дыхание, выявленное при аускультации (прослушивании стетоскопом). - Патологическое изменение легочного
рисунка на рентгенограмме.
Лечение начинают с антибактериальных препаратов широкого
диапазона действия. При отсутствии положительно динамики через 2-3 суток,
выполняют бактериологический посев мокроты. Анализ определяет возбудителя
инфекции, и его устойчивость к разным группам антибиотиков.
Патогенные и условно-патогенные микроорганизмы, проникающие в легкие:
|
бактерии |
прокариоты |
вирусы |
простейшие паразиты |
|
|
грамположительные |
грамотрицательные |
микоплазма |
грипп, парагрипп, аденовирус, коронавирус, респираторные вирусы |
хламидии |
|
стафилококки, стрептококки, пневмококки (разновидность стрептококков |
синегнойная палочка, кишечная палочка, гемофильная палочка, клебсиеллы, протей, легионеллы |
Отдельную категорию составляют пневмомикозы –
воспалительные процессы, вызванные аспергиллами, кандидой, диморфными грибами.
Антибиотики в таблетках для лечения пневмонии у
взрослых эффективны при бактериальной, паразитарной, прокариотической природе
возбудителя, а также при смешанных инфекциях (бактериально-вирусной,
бактериально-грибковой и т.д.).
Общие
противопоказания
Антибиотикотерапию не проводят:
- Пациентам с хроническими
декомпенсированными патологиями печени и почечного аппарата. - Женщинам в перинатальный и лактационный
период. - Аллергикам с гиперчувствительностью к
действующим веществам.
Каждую фармакологическую группу сопровождают
дополнительные противопоказания.
Выбор
противомикробного препарата
Терапевтическую схему разрабатывают исходя из клинической
характеристики пневмонии:
- Разновидность возбудителя (этиология).
- Внебольничное и внутрибольничное
(нозокомиальное) происхождение (эпидемиология). - Первичное, вторичное, аспирационное,
посттравматическое развитие. - Одностороннее, двухстороннее, тотальное
поражение легочной ткани. - Степень тяжести болезни.
При крайне тяжелом и осложненном течении используют
инъекционную антибиотикотерапию.
Конечный выбор лекарственного средства зависит от
результатов антибиотикограммы, клинической картины, персональных особенностей
пациента, с учетом:
- Противопоказаний. Антибиотики запрещены
при беременности, лактации, патологиях печени и почек в стадии декомпенсации. - Сенсибилизации. Сильнодействующие
вещества могут вызвать аллергическую реакцию. - Преморбидного фона (состояние здоровья
до болезни). Рассматривается взаимодействие с принимаемыми лекарствами; - Возрастной категории. Пожилым пациентам
требуется коррекция дозы.
Длительность приема, дозировку таблеток определяет терапевт
или врач-пульмонолог. Лечебный курс варьируется от 3 до 14 дней. По показаниям
лечение может быть продлено, дополнено препаратом другой фармакологической
группы. Синергетическое действие двух антибиотиков используют при развитии
осложнений.

Лечение пневмонии у взрослых: принципы и препараты
Пневмонией называется развитие воспалительных изменений в ткани легких. Это происходит из-за попадания в них микробов (в основном это бактерии, но могут быть и вирусы, и грибы) различными путями. Опасность пневмонии в том, что при этом из процесса газообмена выключается более или менее обширный участок легкого, что уменьшает доставку кислорода к тканям. Кроме того, организм отравляется продуктами воспаления и разрушения легочной паренхимы.
Воспаление легких может развиться:
— во внебольничных условиях (такая пневмония называется «негоспитальной»);
— у человека, проходящего лечение в стационаре по поводу любого другого заболевания;
— возникшая из-за неврологических нарушений (судорог, потери сознания), в результате которых содержимое из желудка попало в дыхательные пути (аспирационная пневмония);
— у людей со сниженной иммунной защитой.
В зависимости от того, какой из четырех видов наблюдается в данном случае, а также учитывая возраст и наличие хронических заболеваний, назначается лечение пневмонии у взрослых.
Как микроб попадает в легкие?
1) По бронхам:
— при попадании в них аэрозоля, густо обсемененного болезнетворными микробами. Это характерно больше для туберкулезной или вирусной пневмонии;
— при вдыхании содержимого собственного рта и глотки. Этот процесс происходит почти всегда во время глубокого сна, усиливается при принятии снотворного вещества или под действием алкоголя. В норме местная иммунная защита легких срабатывает, но когда она ослаблена действием вируса, когда микробов слишком много или они очень агрессивные, возникает пневмония.
2) Через кровь из другого очага воспаления. Например, из кости – при остеомиелите, из клапанов сердца – при эндокардите.
3) Контактным путем:
— при попадании гноя из соседнего органа, например, при абсцессе печени;
— при проникающем ранении грудной клетки.
Принципы, по которым проводится лечение пневмонии у взрослых
Если установлен диагноз «пневмония», это предполагает назначение одного или двух антибиотиков, так как даже если причиной послужил вирус (например вирус гриппа), то бактериальная флора присоединяется в любом случае.
По идее, антибиотик должен был бы назначаться после того, как определен микроб-возбудитель воспаления, а также получена его чувствительность к препаратам. Но это требует обязательного откашливания мокроты, что может сделать не каждый больной, а также 4-5-дневного ожидания результата, что недопустимо. Потеря времени может привести к гибели пациента. Поэтому антибиотики назначаются эмпирически, желательно после того, как человек сдаст мокроту на бактериологическое исследование, но в тот же день и желательно в тот же час, как был установлен диагноз (есть данные, что потеря даже 4 часов времени значительно ухудшает прогноз).
Лечение пневмонии у взрослых строится на таких критериях:
- Вид пневмонии: негоспитальная, возникшая внутри больницы или другая.
- Объем поражения легочной ткани: сегментарный, долевой, полисегментарный, одно- или двухсторонний.
- Состояние больного: учитывается его общее самочувствие, одышка, уровень артериального давления, степень насыщения крови кислородом.
- Возраст.
- Наличие сопутствующей патологии сердца, легких (например, хронический бронхит), почек.
Лечение проводится дома или в стационаре в отделении терапии или пульмонологии. Иногда требуется госпитализация в отделении интенсивной терапии.
Пневмония: диагностика
Поэтому стандартом диагностики является проведение рентгенограммы легких, может также понадобиться компьютерная томография.
Лечение пневмонии у взрослых антибиотиками
Для лечения применяются такие антибиотики: «Амоксиклав», «Цефикс», «Сумамед», «Левофлоксацин», «Авелокс». Их назначают в таблетках, зачастую применяется их комбинация. Например, при течении средней тяжести может назначаться такой комплекс препаратов: «Сумамед» плюс «Авелокс» или «Лефлокс». Если заболевание вызвала клебсиелла, пневмония лечение предполагает в стационаре. В этом случае назначаются внутривенные и внутримышечные препараты, такие как «Амикацин», «Гентамицин» совместно с медикаментами «Лефлоцин» или «Таваник».
fb.ru
Принцип лечения фторхинолонами
Использование фторхинолонов позволяет эффективно лечить пневмонии, вызванные кишечной палочкой или легионеллами. Данная разновидность антибиотиков отличается способность проникать глубоко в поражённые ткани, не вызывает резистентности болезнетворных микроорганизмов.
Терапию бактериальных пневмоний у взрослых часто проводят с назначением:
- Ципрофлоксацина (перорально – 250-500 мг двукратно в сутки, внутривенно – 200-400 мг дважды в течение 24-х часов);
- Офлоксацина (200-800 мг 2 раза в течение дня).
Продолжительность лечебного курса определяется в каждом конкретном случае индивидуально. В среднем терапия длится 1-2 недели.
Назначаемые препараты
В список результативных препаратов, используемых при
ковидном воспалении легких, включены:
- Сумамед (500 мг). Макролидный бактериостатик с активным дигидратом азитромицина. Стандартная схема — приема раз в сутки, в течение трех дней. При коронавирусе курс применения увеличивают в 2-3 раза, с параллельным назначением инъекций цефалоспоринов. Лечебная концентрация сохраняется до 7 дней после приема последней дозы. Производится в Хорватии. Структурные заменители – сербский Хемомицин и российский Азитромицин.
- Таваник (500 мг). Представитель группы респираторных фторхинолонов на основе левофлоксацина. Быстро проникает в пораженные легочные ткани, останавливает синтез бактериальных белков. Назначают однократно в сутки, от 5 до 10 дней. В клинической практике коронавирусной пневмонии применяют для закрепления противомикробного эффекта после ударного курса основных антибиотиков. Выпускается в Украине. Идентичные по структуре лекарственные средства – Левофлоксацин, Левофлокс, Элефлокс.
- Цефтриаксон. Цефалоспорин III поколения с высокой бактерицидной активностью. Эффективно ликвидирует патогенные и условно-патогенные микроорганизмы. Рекомендуемая доза – две инъекции в сутки, с интервалов 12 часов, на протяжении 10-14 дней. При тяжелых инфекционно-воспалительных болезнях, в том числе КОВИД-19, дозировка или длительность инъекционного курса может быть увеличена. Изготавливается фармакокомпаниями России, Украины, Индии. Аналоги по действующему веществу – Цефтриабол (РФ), Роцефин (Швейцария), Лендацин (Словения).
- Цефотаксим. Цефалоспориновый антибиотик индийского производства. Относится к III генерации. По фармакодинамике мало отличается от Цефтриаксона. Способ применения – инъекционно, дважды в сутки. Аналогичные по химической структуре российские средства — Цефосин, Цефабол.
- Зинфоро. Новейший бактерицидный цефалоспориновый антибиотик V поколения. Действующий компонент — цефтаролина фосамил. Дополнен L-аргинином (аминокислотой). В пульмонологии применяется для терапии внебольничной и внутрибольничной пневмонии. Вводится инфузионно, внутривенно, в условиях стационара. Курсовое лечение занимает 10-14 дней. Страна-производитель – Великобритания.
Какие антибиотики принимать при коронавирусе и
пневмонии? Только те, которые назначит врач! Ковидное
воспаление легких – непредсказуемая инфекция, опасная для жизни. Самолечение
угрожает фиброзом легочной ткани, развитием ОРДС, гипоксемии (кислородной
недостаточностью), летальным исходом.
Category:
Коронавирус, Статьи
Posted by Андрей Титов
Врач общей практики, стаж 10 лет.
Образование:
2005 год Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова (лечебное дело).
2012 год Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова (врач общей практики).
Когда госпитализация обязательна
Чаще всего пневмония носит вирусный или инфекционный характер. Заболевание заразно, поэтому изоляция больного необходима в любом случае. Немедленная госпитализация требуется при выявлении симптомов воспаления легких у детей и пожилых людей. Эти категории попадают в зону особого риска по причине не до конца сформированного или ослабленного иммунитета.
Нельзя проводить лечение взрослых в домашних условиях при следующих проявлениях болезни:
- высокая температура тела (больше 40°);
- нарушение координации, спутанность сознания;
- приступы гипертонии (артериальное давление выше нормы и тахикардия);
- во время вдоха, выдоха слышны хрипы, свист, хруст;
- дыхательная недостаточность, сильная одышка.
Врачи рекомендует фармакотерапию в клинике людям, имеющим сопутствующие заболевания респираторной или сердечно-сосудистой системы.
https://youtube.com/watch?v=TaaOdAak7KA
Зачем нужны специальные средства – антибиотики?
При диагностировании пневмонии врачи прописывают специальные вещества лишь тогда, когда выявлен раздражитель. Пока это не удалось сделать, назначают (внутривенно или внутримышечно) средства инъекционного действия. Также могут быть прописаны комбинированные препараты.
Антибиотики при воспалении лёгких помогают подавить способность возбудителя к размножению. Благодаря этому болезнь не развивается. Употребляя дополнительные средства, удаётся восстановить здоровье.
Непременно нужно пить лекарство, помогающее нормализовать деятельность желудочно-кишечного тракта. Это делается для того, чтобы предотвратить вред для организма.
Только врач может сказать, какие таблетки или инъекции подходят конкретному пациенту
При разработке курса во внимание принимаются и симптомы, и индивидуальные особенности организма
Важно понимать, что лечение антибиотиками взрослых и детей проводится только курсом, иначе могут возникнуть осложнения. Нередко пациенты сталкиваются с дыхательной недостаточностью
Также не исключён летальный исход.
Препараты для ингаляции
В форме ингаляции применяют отхаркивающие, муколитические средства. При пневмонии в респираторном тракте накапливается экссудат. Он должен выводиться, чтобы не создавать закупорку. Поэтому используют следующие лекарства, предназначенные для ингаляции.
-
АЦЦ. Основан на ацетилцистеине. Обладает муколитическим эффектом. Разжижает и выводит мокроту. Показан при респираторных патологиях, сопровождающихся обильным накоплением секрета. Из побочных действий выделяет аллергию, одышку, бронхоспазм, скачки артериального давления, диспепсию. Они появляются редко.
-
Лазолван. В основе лежит амброксола гидрохлорид. Он усиливает продукцию сурфактанта в легких, стимулирует активность цилиарного отдела. Увеличивается ток слизи, поэтому происходит активное выведение и откашливание мокроты. Из побочных эффектов выявляют только диспепсию, аллергию.
- Флуимуцил. Препарат для разжижения мокроты. Образует муколитический эффект, мокрота быстро выводится наружу. Лекарство показано к применению при бронхите, пневмонии, других респираторных патологиях. В отличие от других средств, у Флуимуцила наблюдается крайне мало побочных эффектов. Выделяют пищеварительные расстройства и аллергию.
При использовании муколитических средств важно соблюдать дозировку. Если ее превысить, жидкая мокрота будет стекать вниз
Это усилит пневмонию, кашель. Самочувствие ухудшится.
Причины пневмонии
Итак, механизмом передачи и развития пневмонии мы ознакомились. Теперь рассмотрим эти вопросы более детально, и начнем с рассмотрения причин воспаления легких.
Воспаление легких провоцируют следующие причины и факторы:
— вирусы: аденовирусы, вирусы гриппа и парагриппа;
— бактерии: стафилококки, пневмококки, легионелла, синегнойная палочка и др.;
— микоплазмы (микроорганизмы, которым характерны свойства и вирусов, и бактерий одновременно);
— грибки и простейшие (микроорганизмы);
— ослабленный иммунитет;
— вдыхание ядовитых паров, газа и других вредных химических соединений;
— переохлаждение организма;
— хронические заболевания: заболевания органов дыхания (синуситы, фарингиты,ларингиты, трахеиты, бронхиты) и сердечно-сосудистой системы, эндокринной системы,сахарный диабет, онкологические болезни, СПИД;
— алкоголизм, курение, наркомания;
— хирургическое вмешательство в грудную клетку, брюшную полость;
— несоблюдение правил гигиены;
— прием некоторых лекарственных препаратов, ослабляющих функции иммунитета.
Методы лечения
Лечение пневмонии должно быть комплексным. Назначаются не только лекарства, но и физиопроцедуры, а также народные средства.
Антибактериальная терапия
Антибиотики обязательны к назначению, но выбор осуществляется индивидуально и зависит от того, какой именно возбудитель стал причиной развития пневмонии.
После выявления воспаления легких назначаются антибиотики широкого спектра действия (Супракс, Цефтриаксон).
 При пневмонии обязательно назначаются антибиотики.
При пневмонии обязательно назначаются антибиотики.
Если симптомы похожи на атипичную пневмонию, то применяются специализированные антибактериальные средства (Сумамед, Кларитромицин). Но отказываться от антибиотиков широкого спектра действия не следует.
Наиболее частое сочетание антибиотиков – это Сефтриаксон (Супракс) и Сумамед (Кларитромицин).
Также симптоматическое лечение предполагает применение одновременно с антибиотиками препаратов для расширения бронхов, разжижения мокроты, устранения альвеолярного воспаления.
Противовирусная
Противовирусные препараты назначаются, если пневмония вызвана вирусами гриппа типа А и В (Ингавирин, Тамифлю, Реленза).
Для снижения температуры используются жаропонижающие препараты (Парацетамол, Нурофен), которые нужно принимать, если температура выше тридцати восьми с половиной градусов.
Лекарства от кашля обычно назначаются только в первые дни заболевания, когда кашель непродуктивный и мучительный. Прием этих препаратов нужно прекратить, когда начнет отходить мокрота.
Как удалить мокроту
Для удаления мокроты необходимо обратить внимание на следующие рекомендации:
- пить больше жидкости, которая будет разжижать вязкую мокроту. Питье должно быть теплым, щелочным;
- делать постуральный дренаж. Это специальные упражнения, способствующие выходу мокроты;
- принимать отхаркивающие препараты. Они разжижают мокроту и ускоряют ее выведение из дыхательных путей.
 Жаропонижающие средства для снижения температуры тела.
Жаропонижающие средства для снижения температуры тела.
Народная медицина
Действенны многие народные средства:
- Мед и березовые почки. Нужно взять 750 г гречишного меда и 100 г березовых почек, все смешать и проварить в течение 10 минут на водяной бане. Процедить и принимать по чайной ложке три раза в сутки за 20 минут до еды.
- Ингаляции с отваром эвкалиптовых листьев, березовых почек.
- Компресс с медом и водкой. Смазать грудную клетку медом, затем смочить ткань водкой и накрыть сверху, утеплить и оставить на ночь. Такие компрессы можно делать только в случае обычного воспаления легочной ткани, когда нет скопления гноя.
- Отвар молока с овсом.
- Вместо горчичников можно использовать тертый хрен.
Что определяет тактику лечения пневмонии
Эффективность лечения воспаления дыхательных путей определяется правильно выбранной стратегией. Какие необходимы препараты, дополнительные средства всегда определяет специалист. Некомпетентный подход к лечению пневмонии может стать причиной отека легких и смерти больного.
Терапия пневмонии начинается сразу после подтверждения диагноза. Промедление недопустимо. Врач обязательно выяснит, какие микроорганизмы стали источником воспаления легких после проведения бактериологических 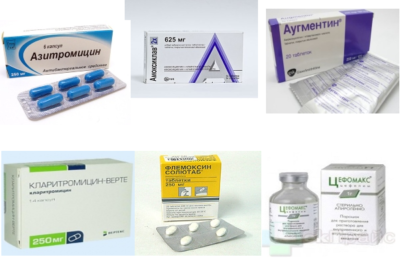 исследований. До момента, пока не будет ясно, какие бактерии или вирусы вызвали пневмонию, лечение проводят антибиотиками с широким спектром действия:
исследований. До момента, пока не будет ясно, какие бактерии или вирусы вызвали пневмонию, лечение проводят антибиотиками с широким спектром действия:
- Азитромицин;
- Амоксиклав;
- Аугментин;
- Кларитромицин;
- Флемоксин солютаб;
- Цефепим.
Обязательно в терапии учитываются возраст больного, сопутствующие хронические патологии, индивидуальная непереносимость лекарственных средств. Комплексное лечение воспаления легких включает симптоматические препараты:
- муколитические средства;
- снижающие температуру;
- дезинтоксикационные лекарства;
- укрепляющие иммунитет и витамины.